Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.20 no.1 Medellín Jan./Mar. 2007
Autoconocimiento, monitorización y complicaciones de la diabetes en la jornada No más ciegos por diabetes en Antioquia, 2005
CARLOS ALFONSO BUILES-BARRERA1, ALEJANDRO ROMÁN-GONZALEZ2, CATALINA MONTOYA-TAMAYO2, YUDY LLAMAS-OSORIO3, MARTA GALEANO-OCHOA4, FEDERICO URIBE-LONDONO1,
ALBERTO VILLEGAS-PERRASSE5, JUAN DAVID BRAVO ACOSTA6, GUILLERMO LATORRE-SIERRA1
- Médico Internista, Endocrinólogo, Grupo Endocrinología y Metabolismo, Universidad de Antioquia, Hospital Universitario San Vicente de Paúl.
- Estudiante Medicina undécimo semestre, Grupo Endocrinología y Metabolismo, Universidad de Antioquia, Hospital Universitario San Vicente de Paúl.
- Estudiante de Medicina octavo semestre, Grupo Endocrinología y Metabolismo Universidad de Antioquia, Hospital Universitario San Vicente de Paúl.
- Enfermera jefe, Asociación Antioqueña de Diabetes, Hospital Universitario San Vicente de Paúl
- Médico, Internista, Diabetólogo, Grupo Endocrinología y Metabolismo, Universidad de Antioquia, Hospital Universitario San Vicente de Paúl.
- Médico, Oftalmólogo, Retinólogo. Departamento de Oftalmología, Universidad de Antioquia.
Institución donde se realizó el trabajo: Hospital Universitario San Vicente de Paúl. Correspondencia: Dr. Carlos Alfonso Builes Barrera. Sección de Endocrinología y Diabetes Bloque de pensionados Hospital Universitario San Vicente de Paúl. Dirección electrónica: cabuba493@gmail.com
Recibido: agosto 03 de 2006.
Aceptado: septiembre 25 de 2006.
RESUMEN
INTRODUCCIÓN: una sólida educación a los pacientes en temas relacionados con la diabetes y la monitorización de la glucosa, se han asociado con mejor control metabólico, mayor entendimiento de la enfermedad, auto confianza y mejor cuidado clínico.
MATERIALES Y MÉTODOS: estudio de corte transversal, en la jornada No más ciegos por diabetes en Antioquia 2005. Se diligenció un cuestionario indagando acerca de la monitorización, tipo de diabetes, tratamiento y complicaciones; se midieron la glucometría, el peso, la talla y el perímetro abdominal.
RESULTADOS: se incluyeron 210 pacientes, de los cuales 36,6% no saben que tipo de diabetes tienen, 59,7% no saben que es la hemoglobina glicosilada y 25,8% saben que este examen debe realizarse cada 3 a 4 meses, sin embargo, solo se le había realizado a siete pacientes (3,3%) con la frecuencia ideal. El 36,4% tienen glucómetro y 60,6% de los pacientes saben que se deben realizarse una evaluación oftalmológica anual.
En los pacientes con Diabetes Mellitus tipo 2 el 26,2% tuvo glucometrías postprandial menores de 140 mg/dl.
Las complicaciones informadas con mayor frecuencia fueron el compromiso renal y descompensación aguda en los Diabéticos tipo 1, la dislipidemia y la neuropatía periférica en los diabéticos tipo 2.
PALABRAS CLAVE
DIABETES MELLITUS
GLUCEMIA
HEMOGLOBINA GLICOSILADA
MONITORIZACIÓN
SUMMARY
Self-knowledge, control and complications of diabetes at No more blind by diabetes session in Antioquia, 2005
INTRODUCTION: A better knowledge about diabetes by patients has been associated with better understanding of the disease, self esteem and improved clinical care and metabolic control.
MATERIAL AND METHODS: It is a cohort study, made during the “No more blind by Diabetes” session, 2005. The study population fills out the form with questions about the blood glucose control, type of diabetes and treatment. Also a measure of blood glucose, height, weight, and abdominal circumference was made.
RESULTS: 210 patients were included, 36.6% did not know which type of diabetes they have, 59.7% did not know what glycosylated hemoglobin is, 25.8% know that the frequency to evaluated this test is about 3 o 4 months, but only 3.3% had the recommended frequency. The 36.4% has glucose monitors and 60.6% know that the frequency of eye examination should be annual.
In type 2 diabetic patients, only 26.2% had glucose test in the ideal range for postprandial glucose (less than 140 mg/dl).
Kidney disease and acute hyperglycemic crises with impaired mental status were the most frequently complications reported by patients with type 1 diabetes, meanwhile neuropathy and lipid problems were the most frequently complications reported by patients with type 2 diabetes.
KEY WORDS
BLOOD GLUCOSE
DIABETES MELLITUS
GLYCOSYLATED HEMOGLOBIN
SELF-MONITORING
INTRODUCCIÓN
La diabetes mellitus (DM) es una enfermedad compleja, con múltiples complicaciones sistémicas potenciales y diferentes esquemas de tratamiento, por lo que se requiere un compromiso constante por parte del personal de salud y del paciente para su buen control. En este sentido, el compromiso médico reflejado en parte por la capacidad de mantener un estrecho control glucémico en los pacientes con DM ha demostrado disminuir las complicaciones a largo plazo, especialmente las microvasculares;1 así mismo, el compromiso por parte de los pacientes en aspectos tales como la monitorización y el mejor conocimiento de su enfermedad se han asociado con un mejor control glucémico y con prevención de las complicaciones crónicas de la DM.2-4 Como un apoyo a los pacientes se han creado programas de educación en DM y guías especificas de manejo.5-7
Con este trabajo se evaluaron, en un grupo de pacientes de la campaña No mas ciegos por Diabetes en Antioquia, la familiarización con el tipo de DM, la realización de glucometrías y hemoglobina glicosilada (HbA1c), el uso de esquemas de tratamiento, parámetros antropométricos y el reporte de complicaciones asociadas a la diabetes. Lo anterior, para implementar nuevas medidas y estrategias de promoción y prevención de las complicaciones de la diabetes, resaltar la importancia de la educación en diabetes, detectar otras poblaciones de diabéticos donde se puedan aplicar estas nuevas estrategias y alertar a la comunidad médica y a los pacientes diabéticos sobre el control subóptimo de la DM en nuestra población, tal como se ha informado previamente.8
MATERIALES Y MÉTODOS
Se realizó un estudio de corte transversal, descriptivo, de pacientes con DM que acudieron en forma voluntaria a la campaña No más ciegos por diabetes en Antioquia, realizada el sábado 19 de noviembre de 2005 en el Hospital Universitario San Vicente de Paúl (HUSVP), en la que participaron activamente los médicos residentes y profesores de Oftalmología de la Universidad de Antioquia, personal de enfermería y el grupo de organización y logística del HUSVP.
Se diligenció una encuesta escrita (tres encuestadores o auto diligenciada), se midieron talla con un metro de pared, peso con báscula, perímetro abdominal (en el punto medio entre espina iliaca antero superior y reborde costal inferior) con cinta métrica y glucometría mediante micrométodo con un equipo Optium de Abott, la cual se realizó en el momento de llegada a la jornada, durante toda la mañana, sin tener en cuenta el antecedente de la ingesta previa de alimentos.
Los datos de las encuestas fueron digitados en una base de datos en Excel 2000 y los análisis estadísticos se realizaron en el programa Prisma 4,0. Los datos se presentan como promedio y desviación estándar (DE). Para comparar las poblaciones de datos con distribución normal se usó una prueba T, y para los datos con distribución no Gaussiana una prueba de Mann Whitney. Para los análisis de correlación se utilizó la prueba de Spearman. Se consideró una p estadísticamente significativa aquella menor de 0,05 (p<0,05).
Se excluyeron aquellos pacientes que se autodenominaron diabéticos y que no utilizaban medicamentos hipoglicemiantes orales o insulina, y cuya glucemia por micrométodo al momento del ingreso a la jornada fuera menor de 100 mg/dl, sin tener en cuenta el antecedente de ingesta previa de alimentos.
El tipo de DM se clasificó inicialmente según el conocimiento del paciente. El grupo “no sabe”, fue reclasificado con base en la edad de aparición de la enfermedad y la terapia actual.
RESULTADOS
Se diligenció la encuesta en 234 personas, de las cuales 210 (89,7%) cumplieron los criterios de inclusión, correspondientes a 160 mujeres (76,2%) y 50 hombres (23,8%).
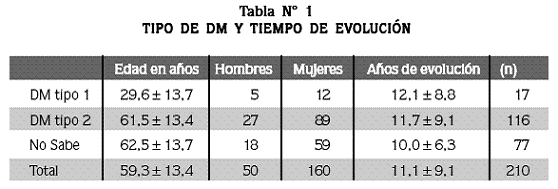
El promedio de edad fue 59,3±13,4 años (n=209), sin diferencia significativa (p=0,74) entre hombres (59,5±13,9 años) y mujeres (59,3±13,3 años). Los pacientes con DM tipo 1 eran más jóvenes que los pacientes con DM tipo 2 (29,6±13,1 años vs. 61,5 ±9,5 años, respectivamente; p<0,0001).
Según la auto clasificación realizada por 210 personas, 116 tenían DM tipo 2 (55,2%), 17, DM tipo 1 (8,1%) y 77 (36,7%) no sabían que tipo de DM los afecta.
El tiempo promedio de evolución desde el diagnóstico de la enfermedad para los 210 pacientes fue 11,1±9,1 años (Tabla N° 1).
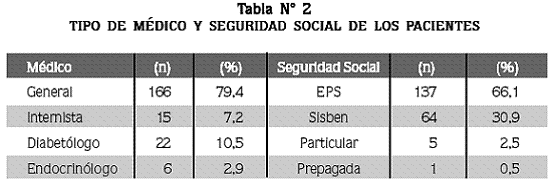
Un total de 79,4% de los diabéticos evaluados, son seguidos y tratados por médicos generales, siendo las Entidades Promotoras de Salud (EPS) la principal forma de acceder a la consulta médica (66,1%) (Tabla N° 2).
Pacientes con DM tipo 1
Las evaluaciones médicas de 17 pacientes con DM tipo 1 se distribuyen así: 11 por médico general, 3 por diabetólogo, 2 por endocrinólogo y 1 por internista. Los 17 pacientes con este tipo de DM utilizan insulina, 11 de ellos en esquemas combinados con insulina NPH e insulina regular, 10 de los cuales se aplican insulina regular 2 veces/día y 1 se la aplica 3 veces/día. Tres pacientes utilizan insulina NPH 1 vez/día y 13 la utilizan 2 veces/día. Cinco pacientes usan exclusivamente insulina NPH y un paciente usa insulina glargina más insulina lispro 3 veces/día. Cuatro de los 17 pacientes con DM tipo 1 recibían metformina adicional a la insulina.
La glucemia promedio por micrométodo, efectuada al momento de su ingreso a la campaña fue de 195,1±78,6 mg/dl para el grupo de DM tipo 1 (n=15). Dos de los 17 pacientes tenían esquema intensivo de insulina, con valor de glucemia por micro método menor, comparado con los esquemas no intensivos, sin que la diferencia fuera estadísticamente significativa (112,5 mg/dl vs. 207,8 mg/dl, p=0,512)
Pacientes con DM tipo 2
La glucemia postprandial promedio para el grupo fue 210,1±88,6 mg/dl, el valor de glucometría fue menor de 140 mg/dl en 38 personas (26,2%).
De los pacientes con DM tipo 2, 132 solo usaban hipoglucemiantes orales y 54 algún esquema de insulina; 26 de ellos usaban únicamente metformina, 13 pacientes no tomaban medicación (glucometría promedio: 191,5±88 mg/dl), y 35 pacientes solo usaban glibenclamida (dosis: 10,6±5,6 mg/día). En 56 pacientes se encontró terapia combinada de glibenclamida más metformina (dosis promedio 15,1±5,6 mg/día y 1.800 ± 690,4 mg/día respectivamente).
Veinte pacientes usaban insulina NPH y metformina (1431 ± 698,6 mg/día), 12 de los cuales se aplicaban insulina NPH en dos dosis/día y en cuatro se había agregado insulina regular 2 veces/día. El promedio de glucemia en este grupo fue: 233,5 ± 90 mg/dl.
Complicaciones reportadas por la diabetes
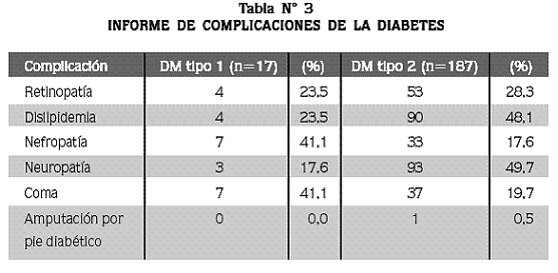
El compromiso renal y la descompensación aguda con alteración del estado de conciencia fueron informadas más frecuentemente en los pacientes con DM tipo 1, mientras que la dislipidemia y la neuropatía periférica lo fueron para la DM tipo 2 (Tabla N° 3).
Automonitorización
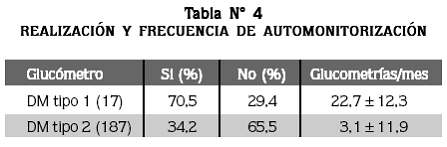
De 209 pacientes, 36,8% reportaron tener glucómetro en su casa. Los pacientes con DM tipo 1 realizaron con mayor frecuencia la monitorización que los pacientes con DM tipo 2 (Tabla N° 4).
De los 189 pacientes con DM tipo 2, aquellos que tienen glucómetro (n=67) se midieron 6,6±8,9 veces el nivel de glucosa en sangre en el último mes, mientras que los pacientes sin glucómetro (n=122), lo hicieron 1,3 ± 2,1 veces (p<0,0001).
No se encontraron diferencias estadísticamente significativas en los promedios de glucometría evaluados en la campaña entre los pacientes con o sin glucómetro en casa, tanto para diabéticos tipo 1 (210,3 ± 97,4 mg/dl vs. 210,4 ± 72,7 mg/dl, p=1) como para los diabéticos tipo 2 (199,5 ± 90,5 mg/dl vs. 183,3 ± 35,86 mg/dl, p=0,85).
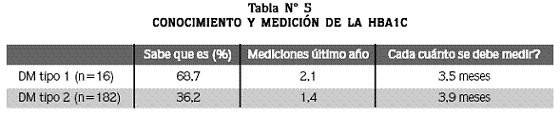
Hemoglobina glicosilada
El 60,2% del grupo encuestado no sabe que es la HbA1c. En 7 pacientes (3,3%) se ha realizado este examen con la frecuencia recomendada (cada tres a cuatro meses), mientras que en 29 pacientes (13,8%) no se ha realizado ni una sola vez en el último año; solamente 25,8% respondió que este examen se debe realizar cada 3 a 4 meses.
Los pacientes con DM tipo 1 tienen mayor familiarización y mediciones más frecuentes de la HbA1c que los pacientes con DM tipo 2 (Tabla N° 5).
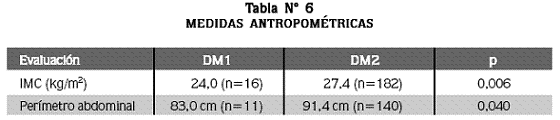
Datos antropométricos
Los pacientes con DM tipo 2 presentan índice de masa corporal (IMC) y perímetro abdominal mayores que los pacientes con DM tipo 1 (Tabla N° 6).
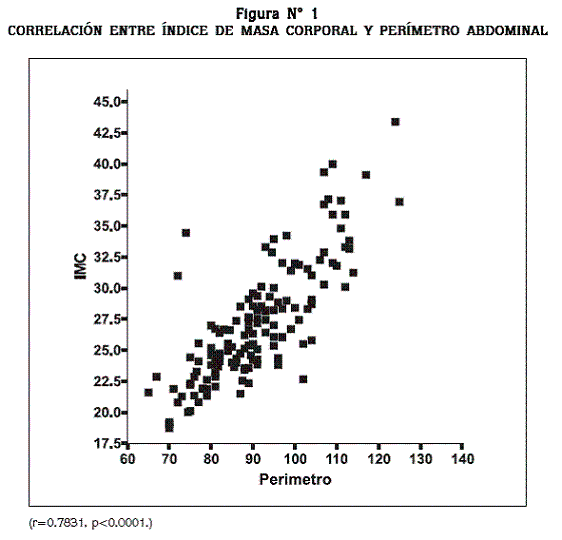
El IMC de los pacientes evaluados tiene una correlación positiva con el perímetro abdominal (n=148; r = 0,79; p<0,0001; Figura N° 1).
DISCUSIÓN
Reportamos en este trabajo el estudio de una muestra de pacientes, que asistieron a la jornada No más ciegos por diabetes en Antioquia, 2005, jornada que se realiza desde hace nueve años y que se ha caracterizado por la gran acogida que ha tenido en la comunidad.
Nuestro interés fue conocer algunos datos con respecto a complicaciones, conocimiento, controles, monitorización y datos antropométricos de la población asistente, para utilizarlos posteriormente en la programación de otras actividades de prevención ligadas a esta jornada. Podemos señalar como posibles deficiencias del trabajo no haber podido corroborar clínicamente o por laboratorio las complicaciones relatadas por los pacientes, así como el automonitorización de algunas encuestas, lo cual puede conducir a sesgos de información. Adicionalmente se debe resaltar que en el grupo de pacientes evaluados puede existir un sesgo de selección, pues usualmente acuden a la jornada los pacientes con mayor carencia de recursos socioeconómicos, o con deficiencias en la atención prestada por la seguridad social.
A pesar de lo anterior, creemos que con los datos encontrados se pueden plantear nuevas estrategias de prevención para aplicar en próximas versiones de esta jornada, además de que se puede llamar la atención al personal del área de la salud y a los pacientes acerca de algunos puntos críticos del estudio.
Es bien sabido que un adecuado conocimiento de la DM y la monitorización de la misma se relacionan con mejor control glucémico y disminución en la frecuencia de las complicaciones crónicas de la DM,9 sin embargo, los pacientes de nuestro estudio muestran deficiencias importantes en estos dos aspectos, evidenciadas por el desconocimiento de su propia enfermedad, la realización insuficiente de monitorización y la medición subóptima de la HbA1c.
La falta de monitorización frecuente puede deberse al pobre poder adquisitivo y a la pobre insistencia sobre su importancia por parte del personal de salud. La hiperglucemia post prandial se ha relacionado con aumento en la mortalidad cardiovascular.10 Los niveles promedio de glucemias postprandiales por micro método fueron de 191,5 mg/dl para los pacientes con DM tipo 1 y de 210,1 mg/dl para los pacientes con DM tipo 2, donde solo una de cuatro personas tenía una glucemia en un rango óptimo (glucemia postprandial <140 mg/dl).11-12
En los pacientes con DM tipo 2 se encontraron con mayor frecuencia sobrepeso, obesidad y perímetro abdominal aumentado. Es claro que la obesidad central se ha identificado como uno de los mecanismos fundamentales en el desarrollo de resistencia a la insulina, y como tal, al desarrollo de diabetes en presencia de una disminución progresiva de la función de la célula ß pancreática.
Los anteriores hallazgos se relacionan con la presencia del síndrome metabólico y aunque no se cuenta con datos locales de normalidad, las medidas del perímetro abdominal >90 cm en hombres y >80 cm en mujeres, orientan a la presencia de obesidad abdominal para suramericanos, e indirectamente a la presencia de síndrome metabólico, lo que implica la necesidad de hacer cambios en el estilo de vida que incluyan consumo de una alimentación balanceada y moderada y aumento de la actividad física.
Vale la pena resaltar que solamente 2 de los 17 pacientes con DM tipo 1 utilizaban esquemas intensivos de insulinoterapia, los cuales, al menos en la evaluación de corte de glucometría, mostraron niveles óptimos de glucemia.16
Se encontraron diferentes esquemas no intensivos de insulina. Debe recordarse que en pacientes con DM tipo 1 no se recomienda el uso de esquemas con solo insulina NPH, pues no se alcanza cubrimiento adecuado para las elevaciones postprandiales de glucemia, las cuales también contribuyen al incremento en los niveles de la HbA1c. Los valores de HbA1c entre 8 y 9 dependen en cerca del 70% de la glucemia basal, mientras que los valores menores de 7,5 dependen en su gran mayoría de la glucemia postprandial;17,18 de lo anterior se desprende que el primer esfuerzo debe dirigirse a controlar la glucemia basal, y posteriormente la postprandial.
En cuanto a cuatro pacientes con DM tipo 1 (dos con peso normal, uno con sobrepeso y otro con obesidad) que recibían metformina adicional a la insulina, aunque no puede descartase que tuvieran otras patologías en las que la metformina tuviera un beneficio potencial,19 ésta es una estrategia terapéutica inadecuada, teniendo en cuenta en forma inicial la fisiopatología de la DM tipo 1; existe además la posibilidad que la auto clasificación de estos pacientes fuera incorrecta.
En pacientes con DM tipo 2 la tendencia actual con el uso de antidiabéticos orales es realizar la combinación de agentes con diferentes blancos de acción farmacológica, para obtener mejores resultados del control glucémico. La dosis de 15 mg de glibenclamida y 2.000 mg de metformina se consideran niveles tope recomendados para el control glucémico. Cuando se ha modificado el estilo de vida, se han hecho combinaciones de antidiabéticos orales y no se ha logrado un adecuado control glucémico, lo que se evidencia por niveles elevados de HbA1c (>8,5) o glucemia basal > de 270 mg/dl sin cetonuria, se debe considerar la posibilidad de una falla de la célula alfa pancreática, lo que requiere en consecuencia un inicio temprano de insulina para lograr un mejor control glucémico y evitar la aparición de complicaciones crónicas.20-23 Aunque no conocemos el valor de HbA1c de la población evaluada, el valor aislado de glucometría mayor de 270 mg/dl y el uso de medicamentos orales en dosis altas en algunos de ellos sugieren un retraso en el inicio de insulina.
Las glucometrías de la población evaluada no se encuentran dentro de las metas de control óptimo (glucemia basal < 100 mg/dl y posprandial < 140 mg/dl), a pesar de lo cual el número de glucometría reportado por ellos es insuficiente para dirigir la terapia de manera adecuada. Aunque no existe una recomendación especifica para la realización de las glucometrías en pacientes con DM tipo 2, es claro que se requieren para evaluar el control glucémico y ayudar a reducir el número de complicaciones,24,25
Pese a que los pacientes tienen un buen conocimiento sobre la frecuencia recomendada para la medición de la HbA1c, los datos encontrados revelan que la periodicidad con la que la realizaron fue muy inferior.
En lo anterior pudieran verse implicados factores que van desde el desconocimiento de las metas para el control de la DM, hasta condiciones socioeconómicas y de funcionamiento de algunas Entidades Prestadoras de Salud (EPS). Ya que la mayoría de los pacientes (66,1%) son tratados a través de las EPS es importante motivarlas para la creación de grupos de apoyo y mantenimiento de programas orientados a la atención, prevención de las complicaciones y promoción de la salud de la población diabética, trabajo que debe realizarse en forma interdisciplinaria con nutricionistas, enfermeros, psicólogos, podólogos y especialistas en el cuidado de la DM. También hacemos un llamado de atención al personal médico y al personal administrativo de los servicios médicos, sobre la necesidad de crear programas de atención integral a la población diabética, con los que se lograrán mejores controles de la glucemia, utilización adecuada de los antidiabéticos orales, uso racional y probablemente más temprano de la insulina en los pacientes con DM tipo 2, y empleo adecuado y oportuno de esquemas intensivos de insulina en pacientes con DM tipo 1. Igualmente, se hace la invitación al grupo de pacientes con DM a vincularse activamente a los programas actualmente establecidos para el conocimiento y autocontrol de su enfermedad.
AGRADECIMIENTOS
Al grupo de residentes de Oftalmología de la Universidad de Antioquia por su participación activa en la evaluación de los pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Zhang L, Krzentowski G, Albert A, Lefebvre PJ. Risk of developing retinopathy in Diabetes Control and Complications Trial type 1 diabetic patients with good or poor metabolic control. Diabetes Care 2001; 24: 1275-1279. [ Links ]
2. Acik Y, Bulut HY, Gulbayrak C, Ardicolglu O, Ilhan N. Effectiveness of a diabetes education and intervention program on blood glucose control for patients with type 2 diabetes in a Turkish community. Southeast Asian J Trop Med Public Health 2004; 35: 1012-1018. [ Links ]
3. Strine TW, Okoro CA, Chapman DP, Beckles GL, Balluz L, Mokdad AH. The impact of formal diabetes education on the preventive health practices and behaviors of persons with type 2 diabetes. Prev Med 2005; 41: 79-84. [ Links ]
4. Aring AM, Jones DE, Falko JM. Evaluation and prevention of diabetic neuropathy. Am Fam Physician 2005; 71: 2123-2128. [ Links ]
5. Mensing C, Boucher J, Cypress M, Weinger K, Mulcahy K, Barta P, et al. National standards for diabetes self-management education. Diabetes Care 2005; 28: S72-S79. [ Links ]
6. Casey BR. The key to prevention and treatment of diabetes-education. J Ky Med Assoc 2004; 102: 422-433. [ Links ]
7. Yamaoka K, Tango T. Efficacy of lifestyle education to prevent type 2 diabetes: a meta-analysis of randomized controlled trials. Diabetes Care 2005; 28: 2780-2786. [ Links ]
8. Villegas A, Gómez AM, Bedoya C. Control y complicaciones crónicas de la diabetes mellitus en el Centro de Atención Ambulatorio central, Instituto de Seguro Social 1998-2001. Iatreia 2004; 17: 11-23. [ Links ]
9. Smaldone A, Weinger K. Review: group based education in self management strategies improves outcomes in type 2 diabetes mellitus. Evid Based Nurs 2005; 8: 111-111. [ Links ]
10. Ceriello A. Postprandial hyperglycemia and diabetes complications: is it time to treat? Diabetes 2005; 54: 1-7. [ Links ]
11. Davidson J. Should postprandial glucose be measured and treated to a particular target? Yes. Diabetes Care 2003; 26: 1919-1921. [ Links ]
12. American Diabetes Association. Postprandial blood glucose. Diabetes Care 2001; 24: 775-778. [ Links ]
13. Daza C. La obesidad: un desorden metabólico de alto riesgo para la salud. Colombia Médica 2002; 33: 72-80. [ Links ]
14. Vijan S, Hayward RA. Pharmacologic lipid-lowering therapy in type 2 diabetes mellitus: background paper for the American College of Physicians. Ann Intern Med 2004; 140: 650-658. [ Links ]
15. INTERNATIONAL DIABETES FEDERATION. The International Diabetes Federation consensus worlwide: Definition of metabolic syndrome. 2005. Disponible en www.idf.org. Consultado: enero 31 del 2006. [ Links ]
16. Dean J, Sharp P. Intensive insulin therapy in type 1 and type 2 diabetes. Hosp Med 2004; 65: 288-292. [ Links ]
17. Monnier L, Lapinski H, Colette C. Contributions of fasting and postprandial plasma glucose increments to the overall diurnal hyperglycemia of type 2 diabetic patients: variations with increasing levels of HbA1c. Diabetes Care 2003; 26: 881-885. [ Links ]
18. Bonora E, Calcaterra F, Lombardi S, Bonfante N, Formentini G, Bonadonna RC, et al. Plasma glucose levels throughout the day and HbA1c interrelationships in type 2 diabetes: implications for treatment and monitoring of metabolic control. Diabetes Care 2001; 24: 2023-2029. [ Links ]
19 Sarnblad S, Kroon M, Aman J. Metformin as additional therapy in adolescents with poorly controlled type 1 diabetes: randomized placebo controlled trial with aspects on insulin sensitivity. Eur J Endocrinol 2003; 149: 323-329. [ Links ]
20. Rosenstock J. Basal insulin supplementation in type 2 diabetes; refining the tactics. Am J Med 2004; 116: S10-S16. [ Links ]
21. Zangeneh F, Kudva YC, Basu A. Insulin sensitizers. Mayo Clin Proc 2003; 78: 471-479. [ Links ]
22. Riddle MC. Timely initiation of basal insulin. Am J Med 2004; 116: S3-S9. [ Links ]
23. Chan JL, Abrahamson MJ. Pharmacological management of type 2 diabetes mellitus: rationale for rational use of insulin. Mayo Clin Proc 2003; 78: 459-467. [ Links ]
24. Haller MJ, Stalvey MS, Silverstein JH. Predictors of control of diabetes: monitoring may be the key. J Pediatr 2004; 144: 660-661. [ Links ]
25. Saudek CD, Derr RL, Kalyani RR. Assessing glycemia in diabetes using self-monitoring blood glucose and hemoglobin A1c. JAMA 2006; 295: 1688-1697. [ Links ]