Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.21 no.1 Medellín Jan./Mar. 2008
ARTÍCULO DE INVESTIGACIÓN
Características clínicas y videofluoroscópicas de la disfagia orofaríngea en niños entre un mes y cinco años de vida. Hospital Universitario San Vicente de Paúl, Medellín, Colombia, 2004
Clinical and videofluoroscopic characteristics of oropharyngeal dysphagia in children aged 1 month to 5 years. A study in Medellín, Colombia, 2004
Olga Francisca Salazar Blanco1, Dulfary Serna Aristizábal2, Ángela Múnera Pineda2, María Mercedes Mejía Rodríguez3, Paola Álvarez Escobar4, William Cornejo Ochoa5, Dagoberto Cabrera Hemer5
- Pediatra, Profesora asociada, Departamento de Pediatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Residente III de Pediatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Radióloga
- Estudiante de medicina.
- Neurólogos infantiles. Profesores, Departamento de Pediatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Grupo de Investigación clínica en enfermedades del niño y del adolescente. (Pediaciencias)
Correspondencia: Olga Francisca Salazar Blanco. Dirección electrónica: olgasalas@une.net.co
Recibido: 11 de septiembre de 2007
Aceptado: 16 de noviembre de 2007
Resumen
Objetivo: describir, con base en las evaluaciones clínica y videofluoroscópica, las alteraciones biomecánicas más frecuentes en un grupo de niños entre un mes y cinco años de edad, con sospecha clínica de trastorno de la deglución (TD) en el Hospital Universitario San Vicente de Paúl (HUSVP). Metodología: estudio descriptivo de una muestra consecutiva entre enero 1 y diciembre 31 de 2004. La información se obtuvo con una encuesta estructurada. Se analizaron las siguientes variables: edad, sexo, antecedentes personales y evaluaciones clínica y videofluoroscópica de las fases de la deglución. Se hizo análisis estadístico con el software SPSS 11.0. Resultados: se estudiaron 68 pacientes con TD, 40 de ellos (58,8%) varones; a 48 se les hizo videofluoroscopia. Cincuenta y cuatro (79,4%) tenían edades entre 124 meses. Treinta niños (44,1%) tenían diagnóstico de parálisis cerebral; once (16,2%) presentaban anomalías congénitas estructurales de la orofaringe; 57 (83,8%) sufrían de alteraciones gastrointestinales, principalmente rehusar la alimentación y reflujo gastroesofágico. Del total de 68 niños, 27 (39,7%) tenían historia de neumonía recurrente y 11 (16,2%) presentaban antecedentes de otras condiciones respiratorias. No se encontraron diferencias estadísticamente significativas en la evaluación radiológica de la fase faríngea en los niños con y sin neumonía recurrente. La sensibilidad de la evaluación clínica de la fase oral fue 90% y la de la fase faríngea, 91,6%. No se encontró concordancia entre los exámenes clínico y radiológico del trastorno de deglución (Kappa 5,6%, intervalo de confianza del 95% (0,0420,154).
Palabras clave
Disfagia orofaríngea, Parálisis cerebral, Trastorno de la deglución, Videofluoroscopia
Summary
Objective: to describe, based on clinical and videofluoroscopic evaluations, the most frequent biomechanical alterations in a group of children, aged 1 month to 5 years, with the clinical suspicion of swallowing disorders. Methodology: descriptive study of a consecutive sample of 68 patients, between January 1 and December 31, 2004, at a children's hospital in Medellín, Colombia. Information was obtained by means of a structured survey. The following variables were analyzed: age, sex, personal medical history, and clinical and videofluoroscopic evaluations of the swallowing phases. Statistical analysis was carried out by means of the SPSS 11.0 software. Results: out of the 68 patients 40 (58.8%) were males. Children between 124 months represented 79.4% of the group. Videofluoroscopy was carried out in 48. Thirty children (44.1%) suffered from cerebral palsy; 11 (16.2%) had congenital oropharyngeal anomalies; 57 (83.8%) had gastrointestinal alterations, the most frequent of which were gastroesophageal reflux and refusal to feed. In 27 (39.7%) there was history of recurrent pneumonia, and 11 (16.2%) more suffered from other respiratory conditions. No significant differences were found in the radiological evaluation of the pharyngeal phase of swallowing between children with or without recurrent pneumonia. Sensitivity of the clinical evaluation was 90% for the oral phase of deglutition, and 91.6% for the pharyngeal phase. There was no agreement between the clinical and radiological evaluations of the swallowing disorder (Kappa 5.6, 95% confidence interval (0.0420.154).
Key words
Cerebral palsy, Oropharyngeal dysphagia,Swallowing disorders, Videofluoroscopy.
INTRODUCCIÓN
La deglución es un acto complejo que requiere la coordinación de diferentes nervios y músculos. Su objetivo es transportar los alimentos sólidos y líquidos desde la boca al esófago. Se la ha dividido en cuatro fases: preparatoria, oral, faríngea y esofágica. Las dos primeras son de control voluntario y las dos últimas, reflejas. La secuencia de la deglución puede alterarse por disfunción de cualquiera de las fases.1 Las alteraciones en la mecánica de la deglución se sospechan en primer lugar por el cuadro clínico.
El trastorno de la deglución (TD), conocido también como disfagia, es muy frecuente en los niños con enfermedades neurológicas, la más importante de las cuales es la parálisis cerebral. Se ha estimado que hasta un 60% de los niños con parálisis cerebral experimentan disfagia. El TD se ha asociado también con desnutrición hasta en el 90% de los niños con parálisis cerebral infantil (PCI) grave.2 Recientemente se ha observado un incremento en la frecuencia del TD en niños como resultado de la mayor tasa de supervivencia de los prematuros extremos y en niños con enfermedades crónicas.3
En el enfoque diagnóstico de un niño con disfagia orofaríngea se debe hacer una historia clínica completa que incluya los problemas alimentarios, las características de la dieta, la forma de alimentarlo y el tiempo destinado para ello; el examen físico debe ser cuidadoso con una minuciosa inspección de la cavidad oral; la evaluación neurológica se debe hacer con énfasis en la postura y en el tono muscular. De acuerdo con la evaluación clínica, se deben definir posteriormente los métodos diagnósticos necesarios para complementar la evaluación de la función deglutoria, con el fin de intervenir en forma precoz el problema y sus complicaciones. La participación de un equipo multidisciplinario y la creación de protocolos de diagnóstico y tratamiento permitirán mejorar la calidad de vida del niño y su familia.
Varios autores han evaluado la sensibilidad y especificidad del examen clínico del niño con TD y han obtenido resultados contradictorios, por lo cual se recomienda hacer la videofluoroscopia, la cual caracteriza mejor el TD y puede ser la base para plantear intervenciones terapéuticas como la modificación de la postura, de la consistencia y el volumen de los alimentos, o el uso de aditamentos especiales, sugeridos por el especialista en disfagia o el fonoaudiólogo.4 La videofluoroscopia es la prueba de oro para detectar el TD; durante ella se le administra al paciente bario mezclado con alimentos de diferentes consistencias y se filma la progresión del bolo desde la boca hasta el esófago. Existe discusión con respecto a su valor predictivo negativo cuando durante el estudio se observa un número reducido de degluciones y el mecanismo se puede agotar sin detectar un trastorno deglutorio menor que se hubiera observado en degluciones sucesivas, pero ello implicaría una mayor exposición a las radiaciones.
Este estudio buscó describir las características clínicas y videofluoroscópicas en un grupo de niños con sospecha clínica de TD y evaluar el desempeño del examen clínico frente a la videofluoroscopia.
PACIENTES Y MÉTODOS
Se incluyeron los niños entre l mes y 5 años de edad que asistieron a la consulta ambulatoria o que fueron hospitalizados con sospecha clínica de TD, entre el 1 de enero y el 31 de diciembre de 2004. Los padres u otros adultos responsables de los niños recibieron información de los beneficios y riesgos de la investigación y firmaron un formato de consentimiento previamente aprobado por el Comité de Ética del Hospital Universitario San Vicente de Paúl (HUSVP). El instrumento para recolectar la información se elaboró con base en la revisión sistemática de las bases de datos Medline, Ovid, MD Consult y Lilacs, así como de textos de pediatría; se tuvieron en cuenta los antecedentes personales y las características clínicas de los pacientes. Se hizo una prueba piloto que permitió hacerle ajustes al formulario.
La evaluación clínica del TD se llevó a cabo mediante la observación de los niños ofreciéndoles alimentos de diferentes texturas, según su edad, e interrogando a las personas responsables sobre las dificultades deglutorias que habían observado.5,6 Se definió como 'fase de la deglución alterada' el hallazgo de una o más respuestas positivas en la evaluación.
La presencia de reflujo gastroesofágico se planteó a la luz de la información suministrada por los padres u otras personas responsables de los niños, y por estudios previos a su inclusión en la investigación, como: radiografías de esófago, estómago y duodeno y algunas veces por pHmetría. Los fármacos procinéticos para el tratamiento del reflujo se suspendieron 48 horas antes de la videofluoroscopia.
Ésta fue llevada a cabo en el HUSVP por un radiólogo entrenado, con un equipo General Electric Advantx LC+, con resolución máxima de 1.024 x 1.024 pixeles, sistema digital DLX 1.800 cuadros por minuto, con una estación de trabajo adicional – Gemmet – que transmitía las imágenes a un disco compacto para su grabación. El radiólogo desconocía el resultado del diagnóstico clínico de las fases de la deglución cuyo mecanismo evaluó con las diferentes consistencias de los alimentos. La prueba se suspendió en los pacientes que durante ella presentaron riesgo de broncoaspiración. Se evaluaron clínicamente las fases preparatoria, oral y esofágica, y radiológicamente las fases oral, faríngea y esofágica.
En caso de encontrar alteraciones radiológicas se remitió el paciente a un grupo interdisciplinario constituido por los diferentes especialistas que participaron en la investigación (pediatras, neurólogo infantil y fonoaudióloga) y se hicieron intervenciones tales como modificar la postura y la dieta. Algunos pacientes fueron evaluados por el gastroenterólogo infantil y por el cirujano para hacerles gastrostomía.
Para el análisis descriptivo con cálculo de frecuencias y proporciones se exportaron los datos al software estadístico SPSS 11.0. Para la evaluación del desempeño del examen clínico se utilizó el software estadístico Epidat. Se calcularon la sensibilidad y especificidad, los valores predictivos positivo y negativo y los cocientes de probabilidad para las fases oral y faríngea.
RESULTADOS
Se estudiaron 68 pacientes a 48 de los cuales se les hizo la videofluoroscopia. Por diferentes razones no se les pudo practicar este examen a los 20 restantes: no acudieron a la cita, no se pudieron localizar en los teléfonos registrados en el formato del estudio o en la historia clínica, hubo dificultades para la autorización del examen por parte de las aseguradoras en salud o para trasladarse desde municipios lejanos a Medellín.
En el grupo estudiado predominaron los varones (n = 40; 58,5%). En cuanto a la edad, la mayor proporción (n = 54; 79,4%) se encontró en el grupo comprendido entre 124 meses. El 10,3% (n = 7) fueron prematuros.
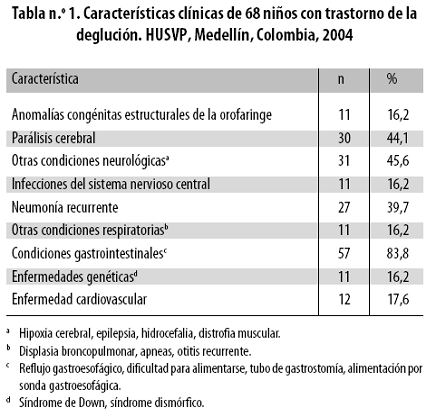
En la tabla n.º 1 se presentan las características clínicas de los 68 pacientes: treinta de ellos (44,1%) tenían parálisis cerebral.
Once (16,2%) presentaban anomalías congénitas estructurales de la orofaringe, entre ellas labio o paladar hendido, macroglosia, laringomalacia y traqueomalacia. Otros 11 (16,2%) tenían antecedentes de infecciones del sistema nervioso central, incluyendo 4 (5,9%) con historia de meningitis bacteriana.
Cincuenta y siete niños (83,8%) presentaban, por interrogatorio, alteraciones gastrointestinales como reflujo gastroesofágico, velocidad disminuida de ganancia de peso y talla, dificultad para alimentarse, alimentación por sonda orogástrica y conductas de aversión a los alimentos. Veintisiete (39,7%) tenían historia de neumonía recurrente y en otros 11 (16,2%) había antecedentes de otras condiciones respiratorias.
Dieciséis de los 27 pacientes con historia de neumonía recurrente (59,3%) tuvieron alteración de la fase faríngea en la videofluoroscopia. La comparación de los resultados de la evaluación radiológica de la fase faríngea en pacientes con y sin el antecedente de neumonía recurrente no mostró diferencias significativas (p = 0,14; Pearson chi2).
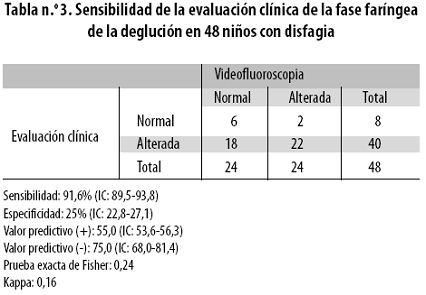
La tasas de sensibilidad del examen clínico de las fases oral y faríngea, a la luz de los resultados de la videofluoroscopia, fueron, respectivamente, 90,0% y 91,6% (tablas n.º 2 y 3).
El coeficiente Kappa de Cohen fue de 5,6%, con un intervalo de confianza del 95% (IC: 0,0420,154 ). No se encontró concordancia entre los dos exámenes (p = 0,19).
DISCUSIÓN
Para establecer el diagnóstico de TD en un niño se requieren una anamnesis completa con información sobre la técnica alimentaria, una evaluación clínica que incluya el examen físico y ayudas diagnósticas que incluyan la videofluoroscopia; en la evaluación de estos niños debe participar un equipo interdisciplinario, para hacer un enfoque objetivo e integral del niño, su familia y su entorno, con el fin de decidir las estrategias de tratamiento más adecuadas en cada caso.
En este trabajo se encontraron las características clínicas de los niños con disfagia ya descritas, tales como la mayor frecuencia en lactantes,4 una alta proporción de niños con parálisis cerebral y discapacidades motoras y cognitivas, secuelas de hipoxia perinatal y de infecciones del sistema nervioso central, así como el compromiso de otros órganos y sistemas, con manifestaciones como infecciones respiratorias y alteraciones gastrointestinales.4,7
Los niños con discapacidades cognitivas y adaptativas tienen mayor probabilidad de sufrir un TD. Situaciones como la mala coordinación oral y los trastornos del tono muscular, y comorbilidades como el reflujo gastroesofágico y las conductas de aversión hacia los alimentos se convierten en obstáculos para conservar un buen estado nutricional con crecimiento pondoestatural y desarrollo psicomotor adecuados.2 Rogers encontró que las habilidades motoras y durante la alimentación en niños con parálisis cerebral leve o moderada fueron los factores pronósticos más importantes para la supervivencia.8
La inmensa mayoría de los niños con PCI y de aquellos con otros trastornos del desarrollo requieren ayuda durante la alimentación y presentan problemas relacionados con ésta, como tos, vómito y aumento del tiempo destinado a ella. Los niños con disfunciones motoras graves tienen complicaciones como enfermedades respiratorias recurrentes y permanecen más tiempo enfermos.4
La manifestación gastrointestinal más frecuente asociada al TD en esta serie de pacientes fue rehusar alimentarse (50%), lo que se podría explicar porque el esfuerzo y la laboriosidad necesarios para la deglución pueden llevar a aversión al proceso, agravada por el reflujo gastroesofágico que acompaña a un alto porcentaje de los pacientes con PCI y TD, y que en muchas ocasiones se desconoce o no se trata adecuadamente con las medidas farmacológicas y no farmacológicas disponibles. La anterior manifestación fue seguida en frecuencia por la presencia de reflujo gastroesofágico (41%); estos hallazgos son similares a los del estudio de Rommel.9 Aunque se desconoce la verdadera prevalencia del reflujo gastroesofágico (RGE) en los niños con PCI, algunos investigadores han realizado en ellos mediciones del pH esofágico y endoscopia digestiva superior y han hallado tasas de prevalencia para RGE entre 70% y 90% en los niños con PCI grave, posiblemente en relación con múltiples factores como la espasticidad de los músculos abdominales y la insuficiencia del esfínter esofágico inferior, como consecuencia del uso de anticolinérgicos y sedantes.911 Estas consideraciones resultan importantes porque el RGE es una comorbilidad frecuente en los niños con TD y dificultades para la alimentación, en pacientes con parálisis cerebral u otras discapacidades, además de que puede ser favorecido por los trastornos motores y por algunos de los medicamentos empleados, como los miorrelajantes. Algunos autores informan que el reconocimiento y adecuado tratamiento del RGE en los niños con disfagia puede contribuir a la mejoría de ésta, de la tolerancia a los alimentos, de la ingesta calórica, de la ganancia de peso y del estado nutricional.12
Las técnicas inadecuadas de alimentación empleadas por los padres y otros adultos responsables del cuidado de los niños y las conductas adaptativas secundarias que éstos desarrollan, empeoran el TD y obstaculizan el aprendizaje de mejores hábitos de alimentación, lo que se puede modificar muy favorablemente con el acompañamiento del terapista del lenguaje y el experto en rehabilitación de pacientes con disfagia.
El antecedente de neumonía recurrente, que es común en los niños con disfagia, se encontró en 39,7% de los casos de esta serie, aunque no hubo correlación directa con el hallazgo de alteraciones en la videofluoroscopia debido a que en estos pacientes pueden existir otras condiciones que favorecen la infección respiratoria, como la debilidad muscular, el inadecuado reflejo de tos, enfermedades de base como la displasia broncopulmonar en los prematuros o las deficiencias inmunológicas en niños con el síndrome de Down, y que no son explicadas por la sola aspiración observada en la videofluoroscopia, o favorecida por el RGE, pero que sí son condiciones observadas en los niños con discapacidad.15
En esta serie se practicaron 48 videofluoroscopias a igual número de pacientes, 9 de las cuales fueron normales, es decir, no demostraron alteración en ninguna de las tres fases, hallazgo explicable por la alta sensibilidad de la evaluación clínica efectuada con un instrumento que se basa en la búsqueda de los signos presentes en cada fase, ya que no se dispone de una escala validada para el diagnóstico; ésta es una debilidad del estudio que plantea al mismo tiempo una pregunta para resolver en próximos trabajos de investigación.
La exploración clínica es más sensible para las fases preparatoria y oral. La especificidad del examen clínico para la fase faríngea es menor, pero se requieren estudios complementarios para validar los métodos actualmente utilizados, incluida la videofluoroscopia que podría no ser un examen indispensable para todos los niños con disfagia, a diferencia del examen clínico que debe preceder a cualquier otro en el niño con posible disfagia orofaríngea.13
Estudios previos en adultos han encontrado correlación entre las evaluaciones clínica y radiológica de los pacientes con disfagia, pero la primera de ellas tuvo limitaciones para detectar la alteración de la fase faríngea.14 En nuestro estudio no se observó concordancia entre los resultados de los exámenes clínico y radiológico, lo que puede haber obedecido a varias causas. Es posible que el pediatra y el neurólogo infantil les hayan dado más importancia a las fases preparatoria y oral, en la observación, el interrogatorio y el examen físico de los niños, mientras que el radiólogo probablemente les dio más importancia a las fases faríngea y esofágica. Además, el hecho de definir como disfagia un ítem alterado en la evaluación de cada fase de la deglución puede llevar a incluir más pacientes de los que realmente tienen disfagia orofaríngea, especialmente porque se evaluaron separadamente las fases preparatoria y oral, que para algunos autores no se deben evaluar en forma aislada, pero que otros le dan importancia a la fase preparatoria porque puede alterar las fases siguientes al demorar el paso del bolo y facilitar la posterior aspiración de residuos.15
Es de anotar que la videofluoroscopia, como otros estudios radiológicos, es dependiente del operador y que sus resultados pueden variar según la posición y colaboración del paciente, el número de degluciones observadas y la técnica empleada. Además, existen informes 3,16,17 de cómo el mecanismo de la deglución puede agotarse o manifestar alteraciones después de 20 ó 30 minutos, las cuales no quedarían registradas en un examen de 15 ó 20 minutos, que no se deben exceder para evitar la irradiación prolongada. Esta es también una limitante para hacer estudios de sensibilidad y especificidad de la prueba con individuos sanos. En este estudio el radiólogo sabía que los niños tenían sospecha de disfagia orofaríngea, por cuya razón se solicitaba la videofluoroscopia, pero desconocía los resultados de las evaluaciones clínicas.
A pesar de la tendencia creciente a incluir la videofluoroscopia en el estudio del paciente pediátrico con TD, aún son escasos los estudios con esta técnica en niños. El de Silva18 confirmó la utilidad de la videofluoroscopia en el diagnóstico de la aspiración silente, no sospechada por evaluación clínica, en un grupo pequeño de pacientes con parálisis cerebral.
No se encontró diferencia estadísticamente significativa en la evaluación radiológica de la fase faríngea en los niños con y sin antecedente de neumonía recurrente, porque la aspiración detectada por la videofluoroscopia no necesariamente explica en todos los casos las neumonías de los pacientes con alteraciones del neurodesarrollo y disfagia. Tales neumonías pueden presentarse por circunstancias como microaspiraciones, aspiraciones no detectadas durante el estudio, mala técnica alimentaria, volúmenes muy grandes de alimentos y posiciones inadecuadas para la alimentación de rutina del niño.19
Algunos autores han estudiado las limitaciones de la videofluoroscopia en niños: el estrés generado por la utilización de un procedimiento seminvasivo, la poca cooperación del niño y la postura durante el procedimiento.20Por estas razones se recomienda permitir que uno de los padres u otro adulto encargado del niño permanezca con él durante el procedimiento, ofrecerle los alimentos de diferentes texturas según sus costumbres alimentarias particulares, con los biberones, cucharas y demás implementos de uso regular del niño. Estudios recientes proponen otros métodos de tamización, no invasivos, como la electromiografía especialmente para niños con parálisis cerebral y otros trastornos neurológicos graves, pero estos métodos son de utilidad limitada en menores de 5 años.21
A pesar de que se considera la videofluoroscopia como el estándar de oro para evaluar la disfagia, no existe un protocolo único para hacerla e incluso se encuentran dos corrientes opuestas, a saber: la que propone un protocolo estandarizado para todos los pacientes y la que prefiere protocolos definidos para cada tipo de disfagia.22 Existen técnicas promisorias, como la videomanometría, no disponible aún en Medellín.23 Otros investigadores proponen la evaluación clínica en el enfoque inicial de algunos grupos de niños con disfagia.24 Sin embargo, falta definir los ítems clínicos más importantes y los exámenes complementarios más relevantes en cada caso.
AGRADECIMIENTOS
Los autores agradecen a Ángela María Cala por la elaboración de la base de datos y el apoyo para el procesamiento de los mismos. Al doctor Jairo Patiño, Jefe del Departamento de Radiología del HUSVP, al señor Darío Alberto Gómez. Administrador del mismo, y a todo el personal de dicho departamento por su colaboración para llevar a cabo los procedimientos radiológicos. A Sandra Torres, fonoaudióloga del HUSVP.
REFERENCIAS BIBLIOGRÁFICAS
1. Burklow K, Phelps A, Schultz J, Rudolph C. Classifying complex pediatric feeding disorders. J Pediatr Gastroenterol Nutr 1998; 27: 143147. [ Links ]
2. Colin R, Thompson D. Feeding disorders in infants and children. Pediatr Clin North Am 2002; 49: 351354. [ Links ]
3. Darrow D, Harley C. Valoración de los trastornos de deglución en niños. Otolaryngol Clin North Am 1998; 31: 373385. [ Links ]
4. De Matteo C, Matovich D, Hjartarson A. Comparison of clinical and videofluoroscopic evaluation of children with feeding and swallowing difficulties. Dev Med Child Neurol 2005; 47: 149157. [ Links ]
5. Field D, Williams K. Correlates of specific childhood feeding problems. J Pediatr Child Health 2003; 39: 299304. [ Links ]
6. Groher M. The detection of aspiration and videofluoroscopy. Dysphagia 1994; 9: 147148. [ Links ]
7. Layne K. Using the Fleming index of dysphagia to establish prevalence. Dysphagia 1989; 4: 3942. [ Links ]
8. Rogers B. Feeding method and health outcomes of children with cerebral palsy. J Pediatr 2004; 145: 2832. [ Links ]
9. Rommel N, De Meyer A, Feenstra L, Veereman W. The complexity of feeding problems in 700 infants and young children presenting to a tertiary care institution. J Pediatr Gastroenterol Nutr 2003; 37: 7584. [ Links ]
10. Braverman J. Airway clearance dysfunction associated with cerebral palsy: an overview. Advanced Respiratory 2001: http://www.therest.com/files/2018Acpoverviewpdf [ Links ]
11. Ott D, Hodge R, Pikna L, Chen M, Gelfand D. Modified barium swallow: clinical and radiographic correlation and relation to feeding recommendations. Dysphagia 1996; 11: 187190. [ Links ]
12. Suskind DL, Thompson DM, Gulati M, Hudleston P, Liu DC, Baroody FM. Inmproved infant swallowing after gastroesophageal reflux disease treatment: a function of improved laryngeal sensation? Laryngoscope 2006; 116: 13971403. [ Links ]
13. Schwarz S, Corredor J, Fisher J, Cohen J, Rabinowitz S. Diagnosis and treatment of feeding disorders in children with developmental disabilities. Pediatrics 2001; 108: 671676. [ Links ]
14. Schwartz S. Feeding disorders in children with developmental disabilities. Infants and Young Child 2003; 16: 317330. [ Links ]
15. Seddon P, Khan Y. Respiratory problems in children with neurological impairment. Arch Dis Child 2003; 88: 7578. [ Links ]
16. Waller E. Feeding problems in a child with cerebral palsy. J Hum Nutr Diet 1998; 11: 6165. [ Links ]
17. Groher M. the detection of aspiration and videofluoroscopy (editorial). Disphagia 1994; 9: 147148. [ Links ]
18. Silva A, Piovesana A, Barcelos I, Capellini S. Evaluación clínica y videofluoroscópica de la deglución en pacientes con parálisis cerebral tetraparésica, espástica y atetósica. Neurology 2006; 42: 462465. [ Links ]
19. Sonies B. Swallowing disorders and rehabilitation techniques. J Pediatr Gastroenterol Nutr 1997; 25: 3233. [ Links ]
20. Tuchman D. Disorders of deglutition. En: Walker WA, Durie PR, Hamilton JR, WalkerSmith JA, Walkins JB, eds. Pediatric Gastrointestinal Disease: Pathophysiology, Diagnosis, Management, 2a ed. New York: Mosby; 1996. p. 412418. [ Links ]
21. Ozdemirkiran T, Secil Y, Ertekin C. An EMG screening method (dysphagia limit) for evaluation of neurogenic dysphagia in childhood above 5 years old. Int J Pediatr Otorhinolaryngol 2007; 71: 403407 [ Links ]
22. Wright R, Wright F, Carson CA. Videofluoroscopic assessment in children with severe cerebral palsy presenting with dysphagia. Pediatric Radiol 1996; 26: 720722. [ Links ]
23. Rommel N, Dejaeger E, Bellon E, Smet M, VeeremanWauteurs G. Videomanometry reveals clinically relevant parameters of swallowing in children. Int J Pediatr Otorhinolaryngol 2006; 70: 13971405. [ Links ]
24. Margon A. Clinic characteristics of acute dysphagia in pediatric patients following traumatic brain injury. J Head Trauma Rehabil 2004; 19: 226240. [ Links ]