Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.21 no.1 Medellín Jan./Mar. 2008
ARTÍCULO DE REVISIÓN
Trastorno oposicional desafiante: enfoques diagnóstico y terapéutico y trastornos asociados
Oppositional defiant disorder: Diagnostic and therapeutic approaches, and associated disorders
Blair Ortiz Giraldo1, Carlos Alberto Giraldo Giraldo2, Juan David Palacio Ortiz3
- Médico residente de Pediatría y Puericultura, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Médico psiquiatra, docente de Psiquiatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Médico psiquiatra infantil, docente de Psiquiatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
Recibido: Octubre 12 de 2007
Aceptado: Noviembre 29 de 2007
Resumen
Se define el trastorno oposicional desafiante (TOD) como un patrón recurrente de conducta negativista, desafiante, desobediente y hostil, dirigido a los padres y a las figuras de autoridad. Los estudios en países desarrollados han identificado factores cognitivos y conductuales errados, como los principales determinantes de una actitud negativa, opuesta y contraria a las normas establecidas; mientras que en países en vías de desarrollo, como Colombia, se destacan los factores ambientales como condicionantes de resiliencia y prosocialidad. En este artículo se presenta información general sobre el TOD, sus comorbilidades más frecuentes y su enfoque terapéutico.
Palabras clave
Trastorno oposicional desafiante, Comorbilidades del trastorno oposicional desafiante, Tratamiento del trastorno oposicional desafiante
Summary
Oppositionaldefiant disorder is defined by a repetitive pattern of negative, defiant, disobedient and hostile conduct, against parents and other authority figures. Surveys in developed countries have identified cognitive and misconduct risk factors as the main determinants of a negative attitude, opposed and contrary to social laws; but in developing countries, such as Colombia, environmental factors are the main determinants of resilience and prosociality. In this paper we present general information on TOD, its associated disorders, and its therapeutic approach.
Key words
Oppositional defiant disorder, Comorbidities of oppositional defiant disorder, Treatment of oppositional defiant disorder
GENERALIDADES
En psiquiatría infantil se incluyen bajo el término 'detección precoz' las actividades encaminadas al descubrimiento de un trastorno psicopatológico en sus primeros estadios. Dicha detección precoz es muy importante en esta especialidad porque diagnosticar las enfermedades en las etapas iniciales de la vida es mucho más trascendente, difícil y complejo que en otras edades. Esta dificultad nace, entre otras cosas, de la falta de una adecuada capacidad verbal en el niño, de la necesidad de utilizar información suministrada por los padres y convivientes y de que casi todos los síntomas psiquiátricos pueden, igualmente, ser componentes normales de determinadas conductas o comportamientos evolutivos del niño.
Las actividades de detección se basan en la hipótesis de que antes de la aparición de una enfermedad se puede presentar una serie de signos de alarma, que ayudan a detectarla, llevando a mejorar su pronóstico y control. Tales signos de alarma están relacionados con la no consecución de los fines asociados y esperados para la edad.
En el primer año de vida esos fines están relacionados con el logro de la autonomía y se expresan por el desarrollo del lenguaje, la capacidad para explorar y el autocontrol. Es normal que el niño llore hasta conseguir lo que pretende y ese llanto debe ser preocupante solo cuando es excesivo, se acompaña de alteraciones del sueño, trastornos de la alimentación, excesiva ansiedad ante los extraños, no mantenimiento del contacto ocular, no sonreír o tener una excesiva rigidez muscular.1
Entre los 1 y 3 años, la meta del desarrollo guarda relación con la confianza básica en que los adultos satisfarán sus necesidades, en las respuestas de su cuerpo y en el desarrollo de la coordinación muscular.
Las dificultades normales en esta edad son: una exploración constante, incluyendo correr, trepar y subirse a las cosas, negativismo, chuparse el dedo, búsqueda activa de atención, curiosidad sobre las partes de su cuerpo y masturbación. Los problemas significativos son los que tienen que ver con alteración del sueño (terrores nocturnos), trastornos de la conducta alimentaria, no aparición del lenguaje, continuar chupándose el dedo, incapacidad para separarse de la madre sin experimentar ansiedad extrema, rabietas extremas y no iniciar el control de esfínteres.2 Las características más sobresalientes del TOD son: negativismo, hostilidad y comportamiento desafiante. Existen muchos grados en este cuadro, dentro del cual el problema es más grave cuanto más predomina la actitud desafiante sobre la oposicional, cuanto más se manifiesta esta actitud hacia el padre (es predominantemente con la madre), y cuanto más se niega el sujeto a admitir los consejos, correcciones y castigos. Algunas teorías psicoanalíticas sustentan que los orígenes del TOD pueden tener su fundamento en perturbaciones de esta etapa, que tienen que ver con los modelos de ejemplo y autoridad paterna y las pulsiones del 'síno' del niño en desarrollo.3
Otros signos de alarma estarían relacionados con el ambiente del niño. Con respecto a la relación padreshijos que puede ser observada durante la consulta psiquiátrica, pueden detectarse señales indicadoras de una inadecuada interrelación y entendimiento emocional del niño.
DÉFICIT COGNITIVOS
Algunos estudios han tratado focalizarse en los déficits cognitivos concretos que subyacen en el TOD y esclarecerlos, haciendo énfasis en las funciones ejecutivas, implicadas en el desarrollo de las conductas disruptivas.4 Entre ellas se incluyen la memoria de trabajo, la autorregulación, la flexibilidad cognitiva o capacidad de cambio y la habilidad para resolver problemas mediante la planificación y la organización.
Los estudios que han caracterizado a niños con síndrome de déficit de atención e hiperactividad (SDAH) en asociación con el TOD, han identificado disfunciones congnitivas importantes en la memoria de trabajo, que se manifiestan por dificultades para discernir las consecuencias de un determinado comportamiento con base en una experiencia previa.5 No se pueden anticipar las consecuencias potenciales de los actos, que finalmente pueden acabar siendo vistos como comportamientos oposicionistas y desafiantes.
RESILIENCIA
Muy relacionado con el concepto de la detección precoz encontramos el de 'resiliencia' que se refiere a la capacidad de adaptarse satisfactoriamente a pesar de la presencia de una adversidad significativa. La cualidad de riesgo o de protección de una situación específica está dada por la interacción de muchos factores que pueden variar con las situaciones, de tal forma que en unas circunstancias concretas una característica sea protectora y en otras, de riesgo.
En general, se consideran como factores de protección una serie de circunstancias tales como tener un buen funcionamiento intelectual, facilidad para las relaciones sociales, una buena red de apoyo, buen temperamento junto con sentido del humor, alta autoestima y buena salud, talento y confianza. Como factores de riesgo se encuentran el tener una capacidad intelectual por debajo de la media, fracaso escolar, problemas académicos, alteraciones de conducta en el colegio, relaciones pobres con sus iguales, ausencia de una figura adulta de apoyo, falta de consideración en el ámbito familiar, pobreza y uso de métodos disruptivos de afrontamiento.6
NUESTRO MEDIO ES DISTINTO
Los niños colombianos están constantemente expuestos a condiciones inhóspitas, que los dañan pero también pueden promover la resiliencia. Entre ellas pobreza, hacinamiento, violencia intrafamiliar, desempleo, trabajo infantil, delincuencia común, desplazamiento por acción de los grupos armados, pobre acceso al cubrimiento de las necesidades básicas y distribución injusta de la riqueza, pueden comportarse como factores ambientales que se interrelacionan con factores genéticos para modular el comportamiento y la conducta.
Algunos estudios se han encargado de hacer un barrido epidemiológico de la frecuencia del TOD y sus asociaciones con otras entidades. En un estudio llevado a cabo por MuñozFarias en Bogotá, durante el año 2003, se encontró que el 59,4% de los preescolares tenían TOD, de los cuales en el 9,4% coexistía con ansiedad y en el 6,3%, con depresión. Además, luego del tratamiento mutimodal se encontró disminución de las pataletas, de la conducta desafiante, de molestar a los demás, y aumento del rendimiento académico y de otras conductas sociales.7 Botero8 caracterizó en 2005 una población de preescolares con TOD tratados en un hospital de Bogotá, y encontró que todos tenían comorbilidad con otro trastorno, la mayoría provenían de hogares desintegrados de los estratos 1 y 2, con baja capacidad para el establecimiento de normas y casi todas las madres cabeza de familia presentaban comorbilidad con depresión.
Dentro de uno de los programas piloto de Colciencias9 para el estudio de la convivencia y la seguridad ciudadana, se desarrolló el proyecto 'Caracterización de Familias y Escuelas de Niños Agresivos y Prosociales en Medellín', en el que se identificaron cinco elementos que integraban el marco conceptual de niños agresivos y de los prosociales: cultura escolar, clima escolar, clima familiar, prosocialidad y agresividad. En este trabajo se expuso la prosocialidad como un elemento de temple que puede favorecer la aparición de normas de convivencia social y proteger de conductas agresivas y violentas.
EL TOD EN LA INFANCIA COMO PRECURSOR DEL TRASTORNO ANTISOCIAL DEL ADULTO
El estudio del TOD que se inicia en la etapa infantil y en la adolescencia nos lleva a considerar el origen de la agresividad y la violencia, ligado a situaciones ambientales y sociofamiliares. Las hipótesis más utilizadas se basan en el aprendizaje social que el niño hace de la oposición violenta, y que suele tener su máxima expresión en el seno de los llamados 'ambientes de desventaja social crónicamente mantenida'. Estos comportamientos violentos tienen una prolongación, y en muchas ocasiones consolidación, durante la etapa adolescente, y se concretan en la edad adulta en un trastorno de personalidad antisocial. Encontramos entonces una clara línea de continuidad entre la violencia infantil y la del adulto, en muchos casos con un origen social previsible y por tanto sujeto a normas de prevención.
Los estudios que se han llevado al cabo durante un largo tiempo han identificado factores de riesgo que hacen que en la mitad de los casos los trastornos comportamentales en la infancia puedan evolucionar en la edad adulta de forma negativa, así como factores de protección que adecuadamente potenciados pueden suponer una buena técnica para prevenir estos problemas.6,10
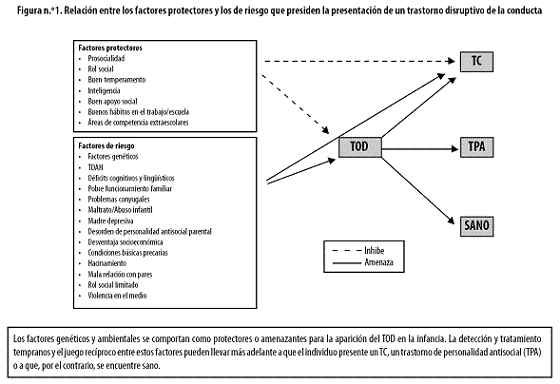
DEFINICIÓN DEL TOD
El TOD se define por un patrón recurrente de conducta negativista, desafiante, desobediente y hostil dirigido a las figuras de autoridad. Por lo general se presenta entre los 4 y 8 años de edad y con más frecuencia en niños que en niñas. Se estima que su prevalencia en la población general es de, aproximadamente, 2 a 16%.11
Con frecuencia el TOD coexiste con otros trastornos que se enuncian a continuación.
COMORBILIDADES DEL TOD
Trastorno de conducta (TC)
El TC es un trastorno más grave que el TOD caracterizado por un patrón repetitivo y persistente de conducta que comporta una violación de los derechos básicos de los demás, de las normas sociales o de las leyes. Se presenta también preferentemente en niños, pero su frecuencia es mayor entre los 10 y 12 años de edad. Para su diagnóstico se requiere la identificación de conductas que impliquen un desajuste social, académico o laboral.12
Trastorno del déficit de atención con hiperactividad (TDAH)
El diagnóstico del TDAH se sustenta en la presencia de alguno o de los tres síntomas fundamentales: déficit de atención, impulsividad e hiperactividad. Estas alteraciones clínicas suelen detectarse en la infancia y resultan fáciles de identificar y objetivar, si nos atenemos a los criterios diagnósticos unánimemente admitidos.13
Las comorbilidades más trascendentes y de efectos más dañinos, tanto para los pacientes como para el entorno, son las que tienen lugar o las que persisten en la adolescencia y en la edad adulta. Entre 30 y 50% de los pacientes con TDAH tienen TOD.14 Hasta 60% de los sujetos con TDAH pueden presentar una conducta negativista y desafiante.
A la fecha no se ha podido dilucidar si el TOD puede asociarse al abuso/dependencia de sustancias psicotrópicas o alcohol; sin embargo, los datos disponibles muestran que los pacientes con TC tienen una fuerte predisposici;ón al uso de estas sustancias y muchos de ellos cumplen criterios para TOD en la infancia.
DIAGNÓSTICO
Los niños con TOD se suelen identificar a partir de los 23 años con motivo de sus conductas disruptivas. La disrupción familiar que ocasionan puede ser muy importante y crear serios problemas de convivencia. Los criterios diagnósticos del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSMIV TR) para el TOD se muestran en la tabla n.º 1:
La evaluación clínica de un niño con TOD necesita tener en cuenta varias dimensiones, con diversas fuentes de historia, distintos métodos y diferentes instancias. Si no se hace un enfoque comprensivo, llega a ser dificultoso identificar el desorden y distinguirlo de otros. Se deben evaluar los riesgos individuales, familiares y comunitarios. La evaluación puede iniciarse por conocer los factores individuales.
Historia clínica
La evaluación del menor puede empezar por hacerle una historia amplia que incluya el examen físico y estudios diagnósticos adecuados. Se debe consultar a más de un informante y entrevistar al niño y su familia así como a los maestros y a otros adultos significativos, que tienen la oportunidad de observar al niño.
Entrevista con el niño
Se debe observar la actitud del niño con sus padres desde antes de ingresar al consultorio, si presenta una ansiedad desproporcionada al separarse de ellos, si obedece las órdenes que éstos le dan en la consulta, o incluso, si obedece al médico tratante.15
Los niños con un trastorno más grave y crónico de conducta muestran deterioro en varias áreas, como dificultades en la mecánica social, a veces tropiezos legales, escasos logros académicos y vocacionales, y un deterioro del desarrollo de la comunicación interpersonal. Las formas más extremas del TOD tienen asociado un trastorno comórbido.
Métodos de observación
Cada evaluador debe emplear más de un método de observación, como entrevistas, escalas de valoración (Conners, Child Behavior Checklist, Response Evaluation Measure, Child Hostiliy Inventory, Child Version of the Overt Agression Scale), evaluación neuropsicológica y reportes escolares.
TRATAMIENTO DE LOS PACIENTES CON TOD
Intervención conductual
El primer paso, previo al inicio de cualquier intervención conductual, consiste en diferenciar si la conducta de un niño se enmarca en una variante de la normalidad o bien se debe considerar patológica, teniendo en cuenta los parámetros de persistencia, frecuencia e intensidad.16
El enfoque popular parte de la hipótesis de que los niños con mala conducta se ajustan a los siguientes supuestos: son obstinados, manipuladores, coercitivos, maleducados, controladores, desafiantes y buscan llamar la atención. Por tanto, según este planteamiento, la intervención debe ir encaminada a demostrarles quién manda y cuál es la conducta correcta, para que de este modo obedezcan. Obviamente, este modelo no suele aportar resultados demasiado positivos puesto que el problema no es un desconocimiento del niño sobre quién manda o cuáles la buena y la mala conducta.
Los programas de intervención desde una perspectiva conductista abarcan todos los contextos: familiar, escolar y del propio niño.
Antecedentes, comportamiento y consecuencias
(Antecedents, behaviour, consequences, ABC)
La mayoría de los modelos de intervención conductual parten del análisis de la conducta mediante el enfoque denominado por la sigla inglesa ABC, o sea, antecedentes, comportamiento y consecuencias.
Niños desafiantes(Defiant children)
Uno de los programas más comúnmente usados es el llamado Defiant Children, de base conductista, adaptado por Barkley.17 Consta de ocho pasos con los que se pretende conseguir que el niño adquiera conductas positivas que le ayuden a alcanzar el éxito en el colegio y en sus relaciones sociales. Las estrategias usadas están diseñadas para reducir la terquedad y el comportamiento oposicionista y aumentar las conductas de colaboración.
Este programa se basa en la suposición que las conductas positivas tenderán a incrementarse si el niño recibe un premio o un reconocimiento por ellas, en tanto que las negativas tenderán a extinguirse si son ignoradas o generan consecuencias negativas.
Los conceptos generales en los que se basa el programa se resumen en la tabla n.º 2.

Los métodos utilizados para modificar la conducta son los siguientes:
• Definir una lista de conductas en la que la prioridad es el cumplimiento.
• Un menú de premios y castigos, procurando ignorar las conductas inadecuadas (tiempo fuera).
• Informar acerca de las conductas aceptadas y las que no, mediante un sistema didáctico, como uno de fichas, que represente el número de conductas deseadas.
Enfoque cognitivo
Solución colaborativa de problemas (Collaborative problem solving (CPS) II
La mayor parte de las conductas disruptivas se pueden conceptualizar como inflexibles o explosivas. El niño inflexibleexplosivo tiene las siguientes características: dificultad para controlar las emociones, muy bajo umbral de frustración, muy baja tolerancia a la frustración, baja capacidad de flexibilidad y adaptabilidad, tendencia a pensar de forma muy radical, persistencia de la inflexibilidad, mala respuesta a la frustración a pesar de un alto nivel de motivación, episodios explosivos por motivos triviales, y bloqueo total ante situaciones que a otros niños solamente los irritan.
Este enfoque se centra más en la cognición que en la conducta; es decir, la aproximación al trastorno de conducta parte de la premisa que el niño puede hacer las cosas correctamente si dispone de las habilidades necesarias.
Se enfatiza en que la regulación de las emociones, la tolerancia a la frustración y la habilidad del niño para resolver problemas no se desarrollan independientemente, sino que dependen, en gran medida, de la manera y de los modelos usados por los adultos para enseñar a los niños.
Además de comprender los déficits que subyacen en la conducta disruptiva, la puesta en práctica del CPS requiere ubicar cada una de las conductas en una de las tres categorías expuestas en la tabla n.º 3.
La actuación de los padres debe ser determinada por la calificación que se establezca para cada conducta incorrecta. Si la conducta corresponde a la categoría A, la prioridad está en reprimirla, pues de lo contrario se podrían derivar consecuencias inaceptables. Las conductas de la categoría C son las más frecuentes y, por tanto, la causa más común de discusiones domésticas. La creencia popular es que si los padres no intervienen pierden su autoridad y el niño cada vez será peor educado, consentido y rebelde. Ciertamente los padres van a perder su autoridad si intentan reprimir la conducta y no lo consiguen. Lo adecuado en las situaciones de la categoría C es no intervenir en ese momento. Las conductas de la categoría B son las más importantes para incidir en la mejoría de las habilidades básicas. Los pasos iniciales consisten en mostrarse empático, definir el problema e invitar al niño a encontrar una solución aceptable para él y para el adulto, en la cual ambos deberán ceder. Se permite que el niño detecte que estamos haciendo algo con él, más que a él.
Intervención con fármacos
El manejo de primera línea del TOD es el no farmacológico, basado en los principios que se comentaron anteriormente. Sin embargo, cuando hay comorbilidades, los fármacos pueden ser de gran ayuda.18
• Inhibidores selectivos de la recaptación de serotonina: sertralina, fluoxetina y paroxetina están indicados cuando existe un componente importante de ansiedad o conducta obsesiva.
• Estimulantes, inhibidores selectivos de la recaptación de dopamina: se indica el metilfenidato cuando existe comorbilidad con el TDAH y el problema conductual está relacionado con la impulsividad, el autocontrol o la dificultad para procesar la información del entorno.
• Inhibidores selectivos de la recaptación de noradrenalina: la atomoxetina está indicada para el TDAH, cuando existe un componente de déficit de atención, impulsividad y agresión que no ha tenido buen control con metilfenidato o como alternativa a otros fármacos que tienen efectos adversos irremediables.
• Antipsicóticos atípicos: se puede emplear la risperidona cuando existen problemas de conducta en niños con trastorno de espectro autista. Se pueden usar también en casos de conducta agresiva de carácter grave.
El enfoque óptimo será el que aporten, aislada o conjuntamente, de forma razonable y sensata, las técnicas conductuales y la prescripción del fármaco o fármacos adecuados.
REFERENCIAS BIBLIOGRÁFICAS
1. Brazelton TB, Bertrand GC. The earliest relationship: parents infant and the drama of the early attachment, 1a ed. Boston: Editorial AddisonWesley Publishing Company. 1990. [ Links ]
2. Brazelton T B. Touchpoints: your child's emotional and behavioral development, 1a ed. New York: Da Capo Press Perseus Books Group (Headquarters); 1992. [ Links ]
3. Agüero J. El trastorno de conducta en la infancia como precursor del trastorno antisocial del adulto. Estudios de seguimiento a mediano y largo plazo. Necesidad de programas preventivos. Revista electrónica de Psiquiatría 1998; 2 Disponible en: http://www.psiquiatria.com/psiquiatria/vol2num4/artic_2.htm Consultado 24 de enero de 2008. [ Links ]
4. Williams S, Anderson J, McGee R, Silva PA. Risk factor for behavioral and emotional disorder in preadolescent children. J Am Acad Child Adolesc Psychiatry 1990, 29: 413419. [ Links ]
5. Castroviejo P. Enfermedad comórbida del síndrome de déficit de atención con hiperactividad. Rev Neurol 2002; 35: 1117. [ Links ]
6. ÁlvarezSolís RM, VargasVallejo MP. Violencia en la adolescencia. Salud en Tabasco 2002; 8: 9598. [ Links ]
7. MuñozFarias C, Franco A. Intervención multimodal en pacientes preescolares con TOD. Trabajo de tesis subespecialización en Psiquiatría Infantil, Universidad del Bosque. Bogotá, Colombia. 2005. [ Links ]
8. Botero D. Trastorno oposicional y desafiante: respuesta al manejo multimodal del TOD en preescolares del hospital centro oriente 'La Perseverancia'. Trabajo de tesis subespecialización en Psiquiatría Infantil, Universidad del Bosque. Bogotá, Colombia. 2005. [ Links ]
9. Agudelo LM, Giraldo CA, Gaviria MB, Sandoval CA, Rodríguez MA, Gallón LA, et al. Familias y escuelas de niños (as) con comportamientos agresivos y prosociales: claves para su intervención, Medellín, Colombia, 20002002. Saludarte 2002; 1: 936. [ Links ]
10. Weissman MM, Fendrich M, Warner V, Wickramaratne P. Incidence of psychiatric disorders in offspring at high and low risk for depression. J Am Acad Child Adolesc Psychiatry 1992; 31: 640648. [ Links ]
11. Greene RW, Doyle AE. Toward a transactional conceptualization of oppositional defiant disorder: implications for assessment and treatment. Clin Child Fam Psychol Rev 1999; 2: 129148. [ Links ]
12. Lewis DO, Yeager CA. Conduct Disorder. En: Lewis, DO ed. Child & Adolescent Psychiatry. A comprehensive Textbook, 3a ed. Philadelphia: Lippincott Williams & Wilkins; 2002. [ Links ]
13. Diagnostic and Statistical Manual of Mental Disorders, 4a ed. Washington DC. American Psychiatric Association; 2000. [ Links ]
14. Cornejo JW, Osío O, Sánchez Y, CastilloParra H, Sánchez G, Grisales H, et al. Prevalencia del trastorno por déficit de atenciónhiperactividad en niños y adolescentes colombianos. Rev Neurol 2005; 40: 716722. [ Links ]
15. FSU Speech and Hearing Clinic. Positive beginnings: supporting young children with challenging behavior [sitio en internet] pbs. Disponible en http://pbs.fsu.edu/altSite/module2.html Consultado enero 24 de 2008. [ Links ]
16. RigauRatera E, GarcíaNonell C, ArtigásPallares J. Tratamiento del trastorno oposicional desafiante. Rev Neurol 2006; 42: 8288. [ Links ]
17. Barkley RA. Defiant children: a clinician’s manual for parent training, 2a ed. New York: Guilford Press; 1997. [ Links ]
18. OsaLangreo A, Mulas F, Téllez de Meneses M, Gandía R, Mattos L. Psicofarmacología de los trastornos comórbidos asociados al trastorno por déficit de atención/hiperactividad. Rev Neurol 2007; 44: 3135. [ Links ]
















