Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.23 no.2 Medellín Apr./June 2010
PRESENTACIÓN DE CASOS
Enfermedad de Kawasaki incompleta en un adolescente.
Informe de un caso
Incomplete Kawasaki disease in an adolescent.
A case report
Adriana Isabel Henao López1; Ruth Eraso Garnica2; Carlos Aguirre Muñoz3
1Médica, Residente de Pediatría, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
2Pediatra y Reumatóloga. Profesora Asistente, Departamento de Pediatría y Puericultura, Facultad de Medicina, Universidad de Antioquia. Hospital Pablo Tabón Uribe, Medellín, Colombia.
3Pediatra y Virólogo. Profesor Titular, Departamento de Pediatría y Puericultura, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia. Correspondencia: ceaeme@une.net.co
RESUMEN
Se presenta el caso de un joven de doce años, con diagnóstico de enfermedad de Kawasaki (EK) incompleta, quien presentó, en el trascurso de la misma, un cuadro clínico compatible con hepatitis aguda. El diagnóstico definitivo se retrasó por la necesidad de descartar otros diagnósticos diferenciales relacionados con la hepatitis aguda. Aunque en la EK puede ocurrir una disfunción hepática, caracterizada por aumento de las transaminasas y bilirrubinas, el cuadro clínico de una hepatitis aguda es muy raro en el curso de esta enfermedad.
Palabras clave
Adolescentes, Enfermedad de Kawasaki atípica, Enfermedad de Kawasaki incompleta, Hepatitis, Leptospirosis
SUMMARY
We report the case of a 12 year old boy with incomplete Kawasaki disease (KD). During the course of his illness he presented with symptoms of acute hepatitis, which delayed the final diagnosis. Although patients with KD may present with elevation of hepatic enzymes and bilirubin, associated acute hepatitis is of rare occurrence in this entity.
Key words
Adolescents, Atypical Kawasaki disease, Incomplete Kawasaki disease, Hepatitis, Leptospirosis
INTRODUCCIÓN
La enfermedad de Kawasaki (EK) es una vasculitis aguda, multisistémica y autolimitada, de causa desconocida. Es infrecuente en menores de tres meses y el 80% de los casos ocurre en menores de cinco años.1 Se asocia a aneurismas de las arterias coronarias en un 20% de los pacientes que no reciben tratamiento;2 no obstante, el tratamiento con inmunoglobulina, en los diez primeros días de la evolución de la enfermedad, hace disminuir de 25 a 5% la probabilidad de desarrollo de aneurismas coronarios.3
El diagnóstico es clínico, basado en el reconocimiento de las siguientes características: fiebre de más de cinco días de duración (refractaria a los antipiréticos y a los antibióticos y no explicable por otra causa), asociada a cuatro de los cinco criterios clínicos principales (afección ocular, cambios en los labios y la boca, erupción cutánea, cambios en las extremidades y adenopatía cervical).
Los pacientes con cuadro clínico sugestivo de la enfermedad pero que no reúnen los cuatro criterios clínicos necesarios para el diagnóstico, se clasifican como EK incompleta, la cual representa el 10% del total de casos.4,5 La mayoría de la veces, son las anormalidades coronarias las que confirman el diagnóstico. En cambio, se acepta el término atípica para referirse a la EK que cursa con manifestaciones clínicas infrecuentes.2,4 En los casos incompletos y en los atípicos, más frecuentes en lactantes menores de seis meses y en adolescentes,4,6 es más difícil el diagnóstico y se retarda el tratamiento, lo cual aumenta el riesgo de complicaciones coronarias.
Como parte del espectro clínico de la EK se pueden presentar otras manifestaciones clínicas, diferentes de los criterios diagnósticos anotados. Una de ellas es la disfunción hepática que se explica por distensión de la vesícula biliar relacionada con vasculitis o por una obstrucción causada por los ganglios linfáticos aumentados de tamaño. Los exámenes de laboratorio demuestran un aumento leve de las transaminasas y la bilirrubina;7 sin embargo, no es frecuente un cuadro clínico de franca hepatitis, aunque se describe más comúnmente en los adultos que en los niños.8
Se describe el caso de un adolescente con diagnóstico de EK incompleta, quien cursó con un cuadro clínico de hepatitis, que retrasó el diagnóstico hasta el día 21 de la enfermedad.
Datos del paciente
Un joven de doce años, previamente sano, residente en el área urbana del corregimiento de San Cristóbal (Medellín, Colombia) consultó por un cuadro clínico de dos días de evolución, consistente en fiebre subjetiva persistente, malestar general, cefalea frontal, conjuntivitis, astenia y adinamia. Además, dolor leve en el epigastrio y el hipocondrio derecho y tos persistente.
Un día después de iniciados los síntomas, presentó un exantema máculo–papular eritematoso, sin prurito, en el tronco y las extremidades. Como antecedente importante, un mes antes del comienzo de la enfermedad actual, había pasado dos semanas en el área rural del municipio de Yarumal (Antioquia), donde tuvo contacto con animales caseros y ganado bovino.
En la unidad de salud local se lo halló en aceptables condiciones generales, febril, con conjuntivitis bilateral no supurativa e ictericia en las escleróticas. Tenía dolor a la palpación epigástrica, sin signos de irritación peritoneal y el exantema descrito, que desapareció 48 horas después del ingreso a esa institución. Permaneció febril durante la hospitalización, con persistencia y aumento del dolor abdominal, asociado con hepatomegalia y leucocitosis. Una semana después presentó mialgias, artralgias, edema de los tobillos, la pared abdominal y el testículo derecho. Se sospechó un absceso hepático y se inició tratamiento con ceftriaxona y metronizadol. Como no mejoraba, y teniendo en cuenta los antecedentes epidemiológicos, se planteó el diagnóstico de leptospirosis y se inició terapia con penicilina cristalina y doxiciclina; dos semanas después, ante la persistencia de la sintomatología, lo remitieron a un centro de atención de segundo nivel para evaluación por pediatría.
El paciente continuó en regulares condiciones generales, febril, con conjuntivitis, tos seca, ictericia, edema en los miembros inferiores y en la pared abdominal, dolor en el hipocondrio derecho con signo de Murphy positivo, descamación en las extremidades superiores e inferiores, mialgias, artralgias (principalmente en rodillas y tobillos); además, desarrolló hidrocele y epididimitis derechos, comprobados con ecografía escrotal. Con el tratamiento con ceftriaxona, iniciado días antes, tuvo mejoría relativa de las artralgias, las mialgias y la epididimitis, pero siguió febril, por lo cual fue remitido a una institución de cuarto nivel para evaluación especializada. Allí se planteó también el diagnóstico presuntivo de leptospirosis, se reanudó el tratamiento con penicilina cristalina y se solicitó evaluación por reumatología e infectología. En vista de la evolución y de la poca mejoría lograda con el tratamiento antibiótico se planteó la posibilidad diagnóstica de una EK incompleta y se solicitaron una ecocardiografía y estudios complementarios para descartar otras enfermedades.
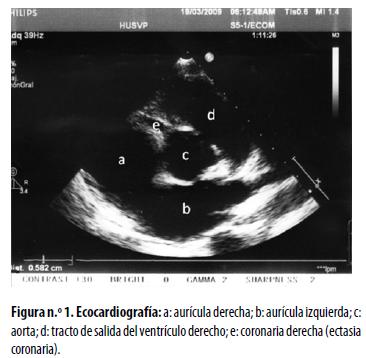
La ecocardiografía practicada en ese momento demostró lo siguiente: coronaria derecha con diámetro de 5 mm en su origen (puntaje Z: 5); coronaria izquierda con diámetro de 5,4 mm en su origen (puntaje Z: 4,14). No se encontraron trombos, ni aneurismas, ni dilatación de las cavidades cardíacas. Estos hallazgos fueron interpretados como ectasia coronaria (figura n.° 1). En vista de este resultado, se inició tratamiento intravenoso con gammaglobulina estándar, a razón de 2 g/kg, en dosis única, y ácido acetil–salicílico en dosis de 35 mg/kg/día. El paciente tuvo mejoría muy notoria en los dos días siguientes al comienzo del tratamiento y se lo dio de alta en buen estado general. Las revisiones posteriores en la consulta externa constataron gran mejoría clínica subjetiva y objetiva, aunque persistió la inyección conjuntival. En la tabla n.° 1 se resume la evolución de su enfermedad.
En la tabla n.° 2 se presentan, en orden cronológico, los resultados de los principales exámenes de laboratorio practicados al paciente.
DISCUSIÓN
El retraso en el diagnóstico de la EK se debe principalmente a que las manifestaciones clínicas que constituyen los criterios de la enfermedad no se presentan simultáneamente sino a largo del tiempo y sin ninguna secuencia definida.9 En este paciente el exantema desapareció a las 48 horas del comienzo de la enfermedad y los cambios en las extremidades se presentaron al día 14, mientras que la conjuntivitis fue persistente. En un estudio retrospectivo que incluyó 241 pacientes se reportaron hallazgos similares, y se observó que cuando el diagnóstico se demoraba más de diez días, los cambios en las extremidades ocurrían en el undécimo día de la evolución.9
Otra de las causas de retraso en el diagnóstico son las presentaciones clínicas incompletas, descritas principalmente en niños menores de seis meses o mayores de ocho años.6,10 El paciente que presentamos no cumplió con todos los criterios clínicos para el diagnóstico de EK completa, pues no tuvo cambios en la mucosa oral ni presentó adenopatías cervicales; no obstante, sí tuvo las otras características (fiebre por más de cinco días, refractaria a los antipiréticos y a los antibióticos, cambios en las extremidades, conjuntivitis y eritema polimorfo); además, se le encontraron en los exámenes de laboratorio datos muy relacionados con el diagnóstico, tales como el aumento progresivo de los leucocitos circulantes, la velocidad de sedimentación globular, la proteína C reactiva y el recuento de plaquetas.
Finalmente, otra característica importante para retrasar el diagnóstico son las manifestaciones clínicas atípicas,6 descritas principalmente en adolescentes. En este caso, el paciente presentó, como manifestaciones atípicas, la epididimitis y la hepatitis. La epididimitis, una afección infrecuente en la EK, ocurre probablemente secundaria a un ascenso de la inflamación desde la uretra y es un hallazgo mencionado en informes de casos como parte del espectro clínico de la enfermedad.11 La hepatitis aguda también es una presentación clínica inusual de la EK, que comúnmente cursa con ictericia y elevación de las transaminasas;7 en el caso descrito, el paciente presentó un intenso dolor en el hipocondrio derecho, asociado a hepatomegalia, aumento progresivo de los niveles de bilirrubina y transaminasas, hallazgos correspondientes a una franca hepatitis.
La sospecha persistente de leptospirosis se basó en este caso en el antecedente de contacto con roedores y ganado bovino, a los que se había expuesto aproximadamente 20 días antes (período que se correlaciona con el de incubación descrito en la infección por Leptospira)12 y en la afección hepática, acompañada de características clínicas que también podían ser explicadas por esta infección, a saber: fiebre, exantema, ictericia, dolor abdominal, hepatomegalia, conjuntivitis, cefalea, mialgias y artralgias.12,13
En un estudio de casos y controles, las presentaciones clínicas más distintivas de la leptospirosis, comparada con otros cuadros diferenciales fueron: diátesis hemorrágica, mialgias, falla renal, antecedente de exposición, piuria y trombocitopenia.14 En nuestro paciente no se describieron alteraciones hemorrágicas, ni daño renal. La trombocitopenia puede encontrarse en más del 50% de los pacientes con leptospirosis15 y en este paciente se evidenció un aumento marcado y progresivo de las plaquetas, lo cual estaba a favor del diagnóstico de EK.16 Un factor adicional que hizo dudar del diagnóstico de leptospirosis fue la persistencia de los síntomas y el aumento progresivo en los reactantes de fase aguda, a pesar del tratamiento con antibióticos.12,17
En conclusión, se presenta el caso de un adolescente con EK incompleta (más de 5 días de fiebre, tres criterios clínicos y anormalidades en las arterias coronarias) cuyas manifestaciones clínicas inusuales (hepatitis y epididimitis) plantearon dificultades diagnósticas. Afortunadamente, luego de iniciar tratamiento con gammaglobulina y salicilatos al día 21, presentó una mejoría muy notoria en las siguientes 24 horas, con evolución satisfactoria hasta el momento del alta y durante el seguimiento en la consulta externa.
REFERENCIAS BIBLIOGRÁFICAS
1. Dajani AS, Taubert KA, Gerber MA, Shulman ST, Ferrieri P, Freed M, et al. Diagnosis and therapy of Kawasaki disease in children. Circulation, 1993; 87: 1776–1780. [ Links ]
2. Newburger JW, Takahashi M, Gerber MA, Gewitz MH, Tani LY, Burns JC, et al. Diagnosis, treatment, and long–term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. Pediatrics, 2004; 114: 1708–1733. [ Links ]
3. Newburger JW, Takahashi M, Burns JC, Beiser AS, Chung KJ, Duffy CE, et al. The treatment of Kawasaki syndrome with intravenous gamma globulin. N Engl J Med, 1986; 315: 341–347. [ Links ]
4. Pooja S, Millie S, Colin AM. Incomplete Kawasaki disease: Lessons to be learned. J Pediatr Infect Dis, 2008; 3: 79–81. [ Links ]
5. Witt MT, Minich LL, Bohnsack JF, Young PC. Kawasaki disease: more patients are being diagnosed who do not meet American Heart Association criteria. Pediatrics [revista en Internet] 1999 [acceso 25 de julio de 2009]; 104(1). Disponible en http://www.pediatrics.org/cgi/content/full/104/1/e10 [ Links ]
6. Stockheim JA, Innocentini N, Shulman ST. Kawasaki disease in older children and adolescents. J Pediatr, 2000; 137: 250–252. [ Links ]
7. Granel B, Serratrice J, Ene N, Jean P, Habib G, Disdier P, et al. Painful jaundice revealing Kawasaki disease in a young man. J Gastroenterol Hepatol, 2004; 19: 713–715. [ Links ]
8. Seve P, Stankovic K, Smail A, Durand DV, Marchand G, Broussolle C. Adult Kawasakidisease: report of two cases and literature review. Semin Arthritis Rheum, 2005; 34: 785–792. [ Links ]
9. Anderson MS, Todd JK, Glode MP. Delayed diagnosis of Kawasaki syndrome: ananalysis of the problem. Pediatrics, 2005; 115: e428–e433. [ Links ]
10. Minich LL, Sleeper LA, Atz AM, McCrindle BW. Delayed diagnosis of Kawasaki disease: what are the risk factors?. Pediatrics, 2007; 120: e1434–e1440. [ Links ]
11. Connolly KD, Timmons D. Epididymo–orchitis in Kawasaki disease. Arch Dis Child, 1979; 54: 728. [ Links ]
12. Katz AR, Ansdell VE, Effler PV, Middleton CR, Sasaki DM. Assessment of the clinical presentation and treatment of 353 cases of laboratory–confirmed leptospirosis in Hawaii,1974–1998. Clin Infect Dis. 2001; 33: 1834–1841. [ Links ]
13. Yang CW. Leptospirosis in Taiwan: an underestimated infectious disease. Chang Gung Med J. 2007; 30: 109–115. [ Links ]
14. Yang HY, Hsu PY, Pan MJ, Wu MS, Lee CH. Clinical distinction and evaluation of leptospirosis in Taiwan: a case–control study. J Nephrol. 2005; 18: 45–53. [ Links ]
15. Edwards CN, Nicholson GD, Hassell TA, Everard CO, Callender J. Thrombocytopenia in leptospirosis: the absence of evidence for disseminated intravascular coagulation. Am J Trop Med Hyg. 1986; 35: 352–354. [ Links ]
16. Nigrovic LE, Nigrovic PA, Harper MB, Chiang VW. Extreme thrombocytosis predictsKawasaki disease in infants. Clin Pediatr (Phila). 2006; 45: 446–452. [ Links ]
17. Watt G, Padre LP, Tuazon ML, Calubaquib C, Santiago E, Ranoa CP, et al. Placebo controlled trial of intravenous penicillin for severe and late leptospirosis. Lancet. 1988; 1(8583): 433–435. [ Links ]
Recibido: septiembre 06 de 2009
Aceptado: octubre 01 de 2009