Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Iatreia
versão impressa ISSN 0121-0793
Iatreia v.23 n.3 Medellín jul./set. 2010
ARTÍCULO DE REVISIÓN
Paracentesis evacuante en pacientes cirróticos con ascitis a tensión: revisión del tema
Therapeutic paracentesis in cirrhotic patients: A review
Margarita Rosa Insuasty Enríquez1; Juan Carlos Restrepo Gutiérrez2
1 Grupo de Gastrohepatología, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
2 Universidad de Antioquia y Hospital Pablo Tobón Uribe, Medellín, Colombia. jcrestrepo@hptu.org.co
RESUMEN
El desarrollo de ascitis es la complicación más frecuente del paciente con cirrosis hepática y generalmente marca el paso hacia la descompensación, con lo cual empeora el pronóstico y se deteriora la calidad de vida. Los estudios clínicos demuestran que aproximadamente el 50%de los pacientes cirróticos con ascitis no complicada mueren a los 2 años y que el 50%de los que desarrollan ascitis refractaria mueren a los 6 meses si no reciben tratamiento. Las medidas terapéuticas actuales en el paciente cirrótico con ascitis se encaminan a mantener un balance negativo de sodio, mediante la restricción del consumo de sal y el uso de diuréticos. Tales medidas pueden ser insuficientes en el caso de la ascitis a tensión, por lo que se requiere un tratamiento que mejore rápidamente la sintomatología y restaure la funcionalidad del paciente, además de medidas de soporte para prevenir la acumulación de líquido en la cavidad peritoneal y por ende reducir las enfermedades asociadas. Por lo anterior, la paracentesis evacuante seguida de fármacos diuréticos es el tratamiento de elección en los pacientes con ascitis a tensión.
Palabras clave
Ascitis, Ascitis a tensión, Cirrosis hepática, Paracentesis evacuante
SUMMARY
The development of ascites is the most frequent complication of patients with hepatic cirrhosis; usually it leads to decompensation which is associated with worsening prognosis and deterioration of life quality. Clinical studies reveal that approximately 50%of cirrhotic patients with uncomplicated ascites die within two years while 50%of those with refractory ascites, if left untreated, die within six months. Currently, therapeutic measures in cirrhotic patients with ascites are designed to maintain a negative balance of sodium, which is achieved by a restricted salt intake and the use of diuretics. In the case of tense ascites those measures may be insufficient and, therefore, a treatment is required that quickly controls symptoms and improves function. Such treatment must be accompanied by support measures to prevent fluid accumulation in the peritoneal cavity, thus reducing the risk of associated diseases. Paracentesis of great volumes followed by diuretics is considered as the therapy of choice for managing patients with tense ascites.
Key words
Ascites, Liver cirrhosis, Tense ascites, Total paracentesis
INTRODUCCIÓN
La instauración de una terapia adecuada y oportuna tiene un efecto positivo sobre la calidad de vida de los pacientes cirróticos con ascitis, e influye notoriamente en la reducción de la morbilidad y en el incremento de la tasa de supervivencia de los pacientes. Por lo tanto, en el presente artículo se hace una revisión sobre la fisiopatología de la ascitis por cirrosis con énfasis en el papel de la paracentesis evacuante en el tratamiento de la ascitis a tensión.
FISIOPATOLOGÍA
La cirrosis hepática(CH) consiste en el desarrollo de fibrosis, por activación de las células estrelladas que aumentan la producción de colágeno y otros componentes de la matriz extracelular, alterando así la arquitectura y función hepáticas. Entre sus causas más comunes están el alcoholismo y la hepatitis viral crónica. De acuerdo con el grado de funcionamiento hepático se diferencian clínicamente dos estadios de la cirrosis: el compensado y el descompensado. En este último, la hipertensión portal es responsable de complicaciones como ascitis y sangrado por várices esofágicas.1
La ascitis se define como acumulación de líquido dentro de la cavidad peritoneal; tiene muchas causas, pero la principal es la cirrosis. Es así como en Estados Unidos más del 80%de los casos de ascitis se deben a cirrosis hepática; sin embargo, los pacientes cirróticos pueden también desarrollar ascitis de causa infecciosa o maligna. 1 La ascitis se asocia con baja calidad de vida, incremento del riesgo de desarrollar peritonitis bacteriana espontánea, falla renal2 y mal pronóstico; aproximadamente el 50%de los pacientes con cirrosis compensada desarrollan ascitis en 10 años,3 y casi el 50%de los pacientes con ascitis que no reciben tratamiento mueren en los 2 años.3
La formación de ascitis en pacientes cirróticos es un proceso complejo y multifactorial; es consecuencia, principalmente, del aumento de la presión portal secundario al desarrollo de resistencia vascular intrahepática. Las dos primeras hipótesis propuestas involucraban una alteración renal en la excreción de sodio y agua, bien como evento secundario(teoría del ''llenado insuficiente'') omo evento primario(teoría del ''sobrellenado'' propuesta por Lieberman y colaboradores) .4 La teoría que se acepta actualmente recopila las ideas anteriores y se basa en la hipótesis de la vasodilatación arterial periférica.5,6
Teoría del llenado insuficiente
Esta teoría propuso un desvío del flujo sanguíneo hacia el lecho venoso esplácnico, seguido de vasodilatación periférica, que terminaba en una reducción del volumen circulatorio en el compartimento central.7 Este concepto se ha modificado con base en la evidencia de que los pacientes cirróticos presentan vasodilatación arterial esplácnica que contribuye a mantener y agravar la hipertensión portal.8 No está claramente establecido el mecanismo por el cual se produce dicha vasodilatación arterial, pero existe evidencia de aumento de la actividad del óxido nítrico en la circulación esplácnica y de disminución de su actividad en la microcirculación hepática. 6,9-11
Inicialmente la homeostasis circulatoria se mantiene gracias a la llamada circulación hiperdinámica, caracterizada por hipervolemia, aumento del gasto cardíaco y disminución de la resistencia vascular periférica. Pero a medida que progresa la cirrosis y aumenta la vasodilatación arterial esplácnica, se vuelve insuficiente este mecanismo compensatorio; entonces disminuye la presión arterial, por depleción del volumen circulatorio efectivo, lo que activa los barorreceptores, el sistema nervioso simpático, la actividad del sistema renina-angiotensina y de la hormona antidiurética(HAD) .5,7,12 La hiperactividad de estos factores vasoconstrictores y antinatriuréticos resulta en retención de sodio y agua, que a su vez contribuye a expandir el volumen plasmático y a agravar la hipertensión portal. La mayoría de los pacientes con cirrosis manifiestan las alteraciones mencionadas, pero una cierta proporción con ascitis y retención grave de sodio tienen niveles apropiados de actividad de la renina plasmática, aldosterona y norepinefrina, lo cual sugiere que otros factores pueden estar involucrados en este proceso.13
La coexistencia de hipertensión portal y vasodilatación arterial esplácnica propicia el incremento de la formación de linfa y la alteración de la permeabilidad capilar.5,14 En las etapas iniciales de la CH, la extravasación de líquido desde la microcirculación esplácnica hacia la cavidad peritoneal se compensa por incremento del retorno linfático, alrededor de 5-20 litros por día. Debido a que la presión hidrostática es alta en el lecho esplácnico y la presión oncótica baja por la hipoalbuminemia, la formación de linfa excede a la capacidad de retorno linfático, y se desarrolla la ascitis franca.11,15
Una vez establecidas las alteraciones de la formación de linfa y de la permeabilidad capilar, la salida de fluidos a la cavidad abdominal será un proceso continuo que perpetuará la activación de los factores vasoconstrictores y antinatriuréticos como mecanismos que contrarrestan la disminución del volumen circulatorio efectivo.
Teoría del sobrellenado
Esta teoría, planteada por Lieberman y colaboradores4 propone que la hipertensión portal promueve un ''reflejo hepatorrenal'' que da como resultado un aumento en la retención renal de sodio y agua.16 Secundario a esto, aumentan el volumen plasmático y el gasto cardíaco y disminuye la resistencia vascular periférica. 4 La hipertensión portal sumada a la hipervolemia lleva a ascitis.5 Sin embargo, no se acepta esta teoría porque en pacientes con ascitis descompensada la presión arterial y la resistencia vascular periférica disminuyen aún más después de la administración de antagonistas de angiotensina II y de vasopresina V1, lo cual no es compatible con la expansión del volumen plasmático debida a retención de sodio como evento primario.5,6 Figura 1
MANIFESTACIONES CLÍNICAS DEL PACIENTE CIRRÓTICO CON ASCITIS
El desarrollo de ascitis clínicamente detectable, o sea un volumen mayor de 1.500 mL, marca, en la mayoría de los pacientes, el paso hacia la descompensación,17,18 e indica un pronóstico peor para el paciente cirrótico; en efecto, con ascitis no complicada la supervivencia a dos años es del 50%, mientras que con ascitis refractaria la tasa de mortalidad a seis meses es de 50%y al año, de 75%.14
Las manifestaciones clínicas del paciente cirrótico con ascitis pueden aparecer de manera repentina o en el transcurso de semanas a meses. El síntoma principal es el incremento de la circunferencia abdominal o la percepción de ganancia de peso, con frecuencia acompañada de edema en miembros inferiores. En algunos casos puede existir disnea porque se afecta la función respiratoria o por hidrotórax hepático; este último puede incluso presentarse en pacientes sin ascitis detectable y generalmente es del lado derecho. Otro hallazgo son las hernias umbilicales que están presentes en alrededor del 20%de los pacientes, y se deben al incremento de la presión intrabdominal. 19 Los siguientes son otros síntomas del desarrollo de ascitis: incapacidad para la actividad física, dolor abdominal, anorexia, náuseas, retraso del vaciamiento gástrico, sensación de saciedad, fatiga, debilidad, desnutrición, ictericia, nevus en araña y telangiectasias. 20
Según el International Ascitis Club, la ascitis no complicada, que se define como la que no se ha infectado, sin disfunción renal y que responde a la terapia con diuréticos, se clasifica en tres grados: 21
- Grado 1: es leve y solo se detecta por ultrasonido.
- Grado 2: se manifiesta por distensión moderada y simétrica del abdomen.
- Grado 3 o ascitis a tensión: causa marcado aumento del diámetro abdominal.
Un 5-10%de los pacientes cirróticos con ascitis desarrollan la forma refractaria, definida como aquella que no puede ser evacuada o cuya recurrencia temprana no se logra prevenir con la terapia médica.17 En esta categoría se identifican dos subgrupos: ascitis resistente a diuréticos: es la que no responde a la restricción de sodio en la dieta ni a dosis altas de diuréticos y no se logra una pérdida de peso mayor de 1,5 kg/semana por dos semanas; y ascitis intratable con diuréticos: el paciente no tolera el tratamiento con diuréticos debido a efectos adversos como anormalidades renales y electrolíticas. 22
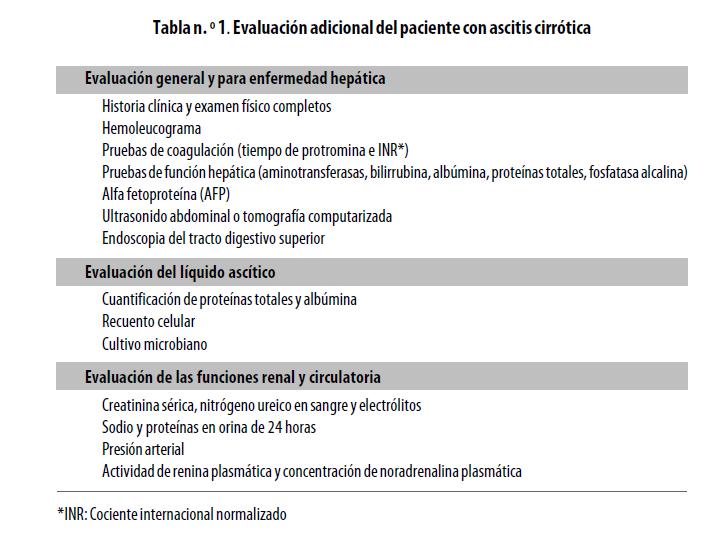
EVALUACIÓN DEL PACIENTE CIRRÓTICO CON ASCITIS (tabla n.º1)
Todo paciente con ascitis requiere una evaluación inicial que incluya: historia clínica y examen físico completos, pruebas de función hepática, función renal y circulatoria. Se recomienda que el paciente no esté tomando diuréticos porque estos pueden alterar algunas variables relacionadas con la función renal.23 Se hacen otras pruebas de acuerdo con la condición de cada paciente; así, por ejemplo, se puede necesitar el ultrasonido en algunos casos para investigar la posibilidad de un carcinoma hepatocelular superpuesto a la cirrosis. Y todos los pacientes con un primer episodio de ascitis, o los que requieran hospitalización o presenten signos de deterioro clínico, tales como dolor abdominal, encefalopatía o sangrado gastrointestinal, requieren paracentesis diagnóstica para estudiar la posible presencia de peritonitis bacteriana espontánea o de otras causas de ascitis,4,13v porque aproximadamente 5%de los pacientes con ascitis tienen asociadas dos o más causas.24
TRATAMIENTO
El paciente cirrótico con ascitis se trata de acuerdo con el grado de esta: en los casos de grado 1 no se requieren medidas terapéuticas, pero sí hacer buena educación y orientación sobre los estilos de vida saludable, para que no haya progreso hacia una ascitis a tensión. Por lo tanto, las medidas iniciales se encaminan a mantener un balance negativo de sodio mediante la restricción de sal y el uso de diuréticos.2,25 También es importante que en el paciente cirrótico con ascitis se trate la causa de base,26 con el fin de disminuir la lesión del tejido hepático y mejorar la funcionalidad del órgano. Además es necesario evaluar, de acuerdo con el estado funcional del paciente, si es o no candidato para un trasplante hepático.4
Paracentesis evacuante para el tratamiento de la ascitis a tensión La paracentesis terapéutica es un procedimiento que permite evacuar grandes cantidades de líquido ascítico para mejorar la sintomatología y funcionalidad del paciente.2,27,28 Se trata de una técnica segura, sencilla y estéril, que consiste en la inserción manual de una aguja fina, conectada a una bolsa de drenaje al vacío.29 La punción se puede hacer en cualquiera de tres sitios: 1) sobre la línea alba a mitad de la distancia entre el pubis y el ombligo; 2) en la fosa ilíaca izquierda, que es el sitio de elección, a dos traveses de dedo en dirección cefálica y otros dos en dirección medial de la espina ilíaca anterosuperior izquierda; 3) en la fosa ilíaca derecha, a dos traveses de dedo en dirección cefálica y otros dos en dirección medial de la espina ilíaca anterosuperior derecha; este último sitio se utiliza poco excepto que se puncione bajo visión ecográfica.2 Cabe enfatizar que la punción no se debe hacer en zonas donde la piel presente cicatrices, o cuando haya dilatación del ciego o riesgo de perforación de un órgano.
En el pasado, la paracentesis se asociaba con mayores tasas de morbilidad y mortalidad,26 pero actualmente son raras las complicaciones del procedimiento si se emplea la técnica adecuada.13 Es así como los hematomas de la pared abdominal se presentan solo en el 1%de los pacientes,30,31 y son muy infrecuentes(1/ 1.000 pacientes que requieran paracentesis) el desarrollo de hemorragia en el sitio de la punción, el hemoperitoneo y la perforación intestinal.2 En cuanto al riesgo de hemorragia, no existe consenso acerca de los parámetros de coagulación bajo los cuales sea segura la paracentesis; tampoco está claro si el costo y el riesgo de usar productos sanguíneos como profilaxis superan al beneficio.2 Algunos autores no recomiendan el procedimiento en pacientes con tiempo de protrombina(TP) mayor de 21 segundos o con un cociente internacional normalizado(INR) mayor de 1,6 o un recuento de plaquetas menor de 50.000/μL;13 sin embargo, otros autores no apoyan esta posición como lo demuestra un estudio en el que no se encontró asociación entre las complicaciones hemorrágicas de la paracentesis y la presencia de trombocitopenia o de un TP prolongado.32 La recomendación hecha por el Club Internacional de la Ascitis es tener precaución en pacientes con trombocitopenia grave,17 pero no los excluyen del grupo de pacientes a quienes se les puede hacer paracentesis. En el caso de pacientes con evidencia clínica de hiperfibrinolisis y coagulación intravascular diseminada(CID) la paracentesis está contraindicada hasta que se corrijan estas anomalías.33
Una complicación frecuente de la paracentesis evacuante es la disfunción circulatoria llamada hipovolemia posparacentesis(HPP) .17 Tal disfunción se debe principalmente a que se acentúa la vasodilatación arteriolar preexistente en los pacientes con cirrosis y Tabla n. º 1. Evaluación adicional del paciente con ascitis cirrótica Evaluación general y para enfermedad hepática Historia clínica y examen físico completos Hemoleucograma Pruebas de coagulación(tiempo de protromina e INR*) Pruebas de función hepática(aminotransferasas, bilirrubina, albúmina, proteínas totales, fosfatasa alcalina) Alfa fetoproteína(AFP) Ultrasonido abdominal o tomografía computarizada Endoscopia del tracto digestivo superior Evaluación del líquido ascítico Cuantificación de proteínas totales y albúmina Recuento celular Cultivo microbiano Evaluación de las funciones renal y circulatoria Creatinina sérica, nitrógeno ureico en sangre y electrólitos Sodio y proteínas en orina de 24 horas Presión arterial Actividad de renina plasmática y concentración de noradrenalina plasmática *INR: Cociente internacional normalizado ascitis,34 lo que promueve cambios sistémicos caracterizados por aumento del gasto cardíaco y disminución de la resistencia vascular periférica que llevan a la caída de la presión arterial,35 y por ende del volumen circulatorio efectivo con activación de los factores antinatriuréticos y de los vasoconstrictores.33,36 Esta complicación(HPP) se asocia con mayor tasa de recurrencia de la ascitis, desarrollo del síndrome hepatorrenal, hiponatremia dilucional y menor supervivencia.29 Con el fin de prevenir la aparición de estos cambios hemodinámicos y humorales es necesaria la administración de un expansor plasmático.2,17,29 Un estudio llevado a cabo por Luca y colaboradores demostró que la infusión de albúmina después de la paracentesis evacuante es eficaz para prevenir la disfunción circulatoria, sin efectos negativos sobre la presión portal ni sobre la circulación colateral.37 La administración de 6 a 8 gramos de albúmina por cada litro de líquido ascítico evacuado es de elección en la paracentesis evacuante mayor de cinco litros,2 pues se ha demostrado que es mejor para la recuperación del volumen plasmático al compararla con coloides sintéticos de tipo dextrán 70 o poligelino.13,38 Sin embargo, cuando se drenan menos de cinco litros por paracentesis evacuante no existen cambios significativos en los parámetros humorales, ni en la probabilidad de supervivencia y de readmisión al centro hospitalario si se administra albúmina u otro coloide sintético.39 Otros estudios, que han comparado la acción de la albúmina y de la terlipresina después de una paracentesis evacuante, son concluyentes en que la administración de terlipresina puede ser tan efectiva como la de albúmina intravenosa en la prevención de los cambios hemodinámicos, con la ventaja de ser menos costosa y más asequible;40-42 sin embargo, se requieren estudios adicionales.
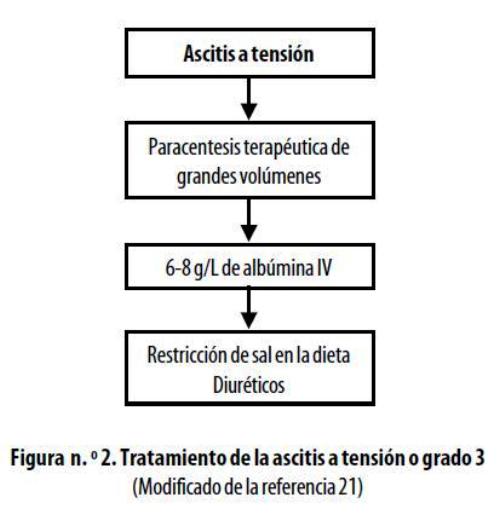
En cuanto al tratamiento de la ascitis a tensión, el clínico cuenta con dos opciones: los diuréticos a dosis máxima(administración diaria de 400 mg de espironolactona y 160 mg de furosemida) y la paracentesis evacuante.13 Las paracentesis seriadas se asocian con mayor riesgo de desarrollar HPP, pues disminuyen las proteínas plasmáticas, agravan los estados de malnutrición y predisponen a infecciones;2 por lo tanto, se prefiere una paracentesis evacuante total del líquido ascítico seguida de la administración de albúmina,17 lo cual es un procedimiento seguro, como lo demuestran los estudios.35,43 Cuando se compara la terapia diurética con la paracentesis evacuante, esta última ha demostrado ser la medida más rápida y efectiva y con menos efectos secundarios,15,38,44,45 pues se preservan mejor las funciones renal y hemodinámica sistémica y se presentan con menor frecuencia episodios de encefalopatía.46 Sin embargo, los estudios concluyen que no existen diferencias en cuanto a la mortalidad a largo plazo entre estas dos terapias.13
En el caso de la ascitis a tensión(grado 3) se deben administrar diuréticos como terapia coadyuvante después de una paracentesis evacuante, pues está demostrado que sin ellos es mayor la tasa de recurrencia.17,47 Según Fernández-Esparrach y colaboradores,47 la eficacia de los diuréticos se puede predecir midiendo los niveles plasmáticos de aldosterona y renina antes de la paracentesis.46 Es importante anotar que las dosis de los diuréticos se deben ajustar de acuerdo con las condiciones individuales, como es el caso de los pacientes con gran retención de sodio o de los que no estaban recibiendo diuréticos antes de la paracentesis en quienes se recomienda iniciar con dosis altas de espironolactona(200 mg/día) con o sin furosemida(40 mg/día) . En los pacientes con tratamiento diurético previo se recomienda incrementar la dosis después de la paracentesis evacuante total. Además, se debe monitorear la terapia con diuréticos e incrementar progresivamente las dosis diarias de espironolactona y furosemida, hasta 400 y 160 mg, respectivamente, si se presenta recurrencia de ascitis o edema.4
En síntesis, el tratamiento de elección para los pacientes cirróticos con ascitis a tensión o grado 3 es la paracentesis evacuante total con administración de albúmina seguida de restricción de sal en la dieta y combinada con fármacos diuréticos(figura n.º 2) .2,4,13,15,17,48,49
REFERENCIAS BIBLIOGRÁFICAS
1. Harrison TR, Kasper DL, Fauci AS, Braunwald E, Hauser SL, Logo DL, et al, eds. Harrison's Principles of Internal Medicine, 17th ed. New York: Mc GrawHill; 2008. p. 1971-1972. [ Links ]
2. Runyon BA. AASLD Practice Guidelines Committee. Management of adult patients with ascites due to cirrhosis: an update. Hepatology, 2009; 49: 2087-2107. [ Links ]
3. Runyon B. Management of adult patients with ascites due to cirrhosis. Hepatology, 1998; 27: 264-272. [ Links ]
4. Lieberman FL, Denison EK, Reynolds TB. The relationship of plasma volume, portal hypertension, ascites, and renal sodium and water retention in cirrhosis: the ''overflow'' theory of ascites formation. Ann NY Acad Sci, 1970; 170: 202-206. [ Links ]
5. Arroyo V, Colmenero J. Ascites and hepatorenal syndrome in cirrhosis: pathophysiological basis of therapy and current management. J Hepatol 2003; 38: S69-S89. [ Links ]
6. Schrier RW, Arroyo V, Bernardi M, Epstein M, Henriksen JH, Rodés J. Peripheral arterial vasodilation hypothesis: a proposal for the initiation of renal sodium and water retention in cirrhosis. Hepatology 1988; 8: 1151-1157. [ Links ]
7. Sherlock S. Ascites. En: Sherlock S, Dooley J. Diseases of the liver and biliary system, 11th ed. London: Blackwell Publishing; 2002. p. 127-146. [ Links ]
8. Genecin P, Groszmann R. Biology of portal hypertension. En: Arias I, Boyer J, Fausto N, Jacoby W, Schachter D, Schafritz D, eds. The liver: Biology and Pathobiology, 3th ed. New York: Raven Press; 1994. p. 1327-1341. [ Links ]
9. Gupta T, Chung M, Toruner M, Groszmann R. Endothelial dysfunction in the intrahepatic microcirculation of the cirrhotic rat. Hepatology 1998; 28: 926-931. [ Links ]
10. Ginès P, Arroyo V. Hepatorrenal syndrome. J Am Soc Nephrol, 1999;10: 1833-1839. [ Links ]
11. Martin PY, Ginès P, Schrier RW. Nitric oxide as a mediator of hemodynamic abnormalities and sodium and water retention in cirrhosis. N Engl J Med 1998; 339: 533-541. [ Links ]
12. Cardenas A, Arroyo V. Mechanisms of water and sodium retention in cirrhosis and the pathogenesis of ascites. Best Pract Res Clin Endocrinol Metab 2003; 17: 607-622. [ Links ]
13. Arroyo V, Ginès P, Gerbes AL, Dudley FJ, Gentilini P, Laffi G, et al. Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis. International Ascites Club. Hepatology 1996; 23: 164-176. [ Links ]
14. Ginès P, Cardenas A, Arroyo V, Rodes J. Management of cirrhosis and ascites. N Engl J Med, 2004; 350: 1646- 1654. [ Links ]
15. Arroyo V. Pathophysiology, diagnosis and treatment of ascites in cirrhosis. Ann Hepatol 2002; 1: 72-79. [ Links ]
16. Kostreva DR, Castaner A, Kampine JP. Reflex effects of hepatic baroreceptors on renal and cardiac sympathetic nerve activity. Am J Physiol 1980; 238: 390-394. [ Links ]
17. Ginès P, Quintero E, Arroyo V, Teres J, Bruguera M, Rimola A, et al. Compensated cirrhosis: natural history and prognostic factors. Hepatology 1987; 7: 122-128. [ Links ]
18. D'Amico G, Morabito A, Pagliaro L, Marubini E. Survival and prognostic indicators in compensated and decompensated cirrhosis. Dig Dis Sci 1986; 31: 468-475. [ Links ]
19. Belghiti J, Durand F. Abdominal wall hernias in the setting of cirrhosis. Semin Liver Dis, 1997; 17: 219-226. [ Links ]
20. Cardenas A, Arroyo V. Management of ascites and hepatic hydrothorax. Best Pract Res Clin Gastroenterol 2007; 21: 55-75. [ Links ]
21. Moore KP, Wong F, Ginès P, Bernardi M, Ochs A, Salerno F, et al. The management of ascites in cirrhosis: report on the consensus conference of the International Ascites Club. Hepatology 2003; 38: 258-266. [ Links ]
22. Wong F. Management of ascites. En: Khalid SK, Garcia TG, eds. Portal hypertension: Pathobiology, Evaluation, and Treatment. Totowa, NJ: Humana Press; 2005. p. 301-317. [ Links ]
23. Sandhu BS, Sanyal AJ. Management of ascites in cirrhosis. Clin Liver Dis 2005; 9: 715-732. [ Links ]
24. Runyon BA, Montano AA, Akriviadis EA, Antillon MR, Irving MA, McHutchison JG. The serum-ascites albumin gradient is superior to the exudatetransudate concept in the differential diagnosis of ascites. Ann Intern Med 1992; 117: 215-220. [ Links ]
25. Banimahd F, Spinello IM. Large-volume paracentesis: A fast, convenient, and safe technique. J Emerg Med 2009; 20: 1-2. [ Links ]
26. Wright AS, Rikkers LF. Current management of portal hypertension. J Gastrointest Surg, 2005; 9: 992-1005. [ Links ]
27. Arroyo V, Sort P, Ginès P, Planas R. Treatment of ascites by paracentesis. En: Arroyo V, Ginès P, Rodés J, Schrier RW, eds. Ascites and Renal Dysfunction in Liver Disease: Pathogenesis, Diagnosis and Treatment. Malden, 1st ed. MA: Blackwell Science; 1999. p. 463-479. [ Links ]
28. Garcia-Tsao G. Current management of the complications of cirrhosis and portal hypertension: variceal hemorrhage, ascites, and spontaneous bacterial peritonitis. Gastroenterology 2001; 120: 726-748. [ Links ]
29. Brit Med J. Procedimientos en la práctica. 2a ed. Inglaterra: Tribuna Médica Lerner; 1998. [ Links ]
30. Runyon BA. Paracentesis of ascitic fluid: a safe procedure. Arch Intern Med 1986; 146: 2259-2261. [ Links ]
31. Runyon BA. Care of patients with ascites. N Engl J Med, 1994; 330: 337-342. [ Links ]
32. Pozzi M, Osculati G, Boari G, Serboli P, Colombo P, Lambrughi C, et al. Time course of circulatory and humoral effects of rapid total paracentesis in cirrhotic patients with tense, refractory ascites. Gastroenterology 1994; 106: 709-719. [ Links ]
33. Hu KQ, Yu AS, Tiyyagura L, Redeker AG, Reynolds TB. Hyperfibrinolytic activity in hospitalized cirrhotic patients in a referral liver unit. Am J Gastroenterol 2001; 96: 1581-1586. [ Links ]
34. Ruiz-del-Arbol L, Monescillo A, Jiménez W, Garcia- Plaza A, Arroyo V, Rodés J. Paracentesis-induced circulatory dysfunction: mechanism and effect on hepatic hemodynamics in cirrhosis. Gastroenterology 1997; 113: 579-586. [ Links ]
35. Panos MZ, Moore K, Vlavianos P, Chambers JB, Anderson JV, Gimson AE, et al. Single, total paracentesis for tense ascites: sequential hemodynamic changes and right atrial size. [Internet]. Hepatology (Baltimore, Md.). 1990 Apr; 11(4):662-7. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/2139430. [ Links ]
36. Ginès P, Titó L, Arroyo V, Planas R, Panés J, Viver J, et al. Randomized comparative study of therapeutic paracentesis with and without intravenous albumin in cirrhosis. Gastroenterology, 1988; 94: 1493-1502. [ Links ]
37. Luca A, Garcia-Pagan JC, Bosch J, Feu F, Jiménez W, Ginés A, et al. Beneficial effects of intravenous albumin infusion on the hemodynamic and humoral changes after total paracentesis. Hepatology, 1995; 22: 753-758. [ Links ]
38. Ginès A, Fernandez-Esparrach G, Monescillo A, Villa C, Domenech E, Abecasis R, et al. Randomized trial comparing albumin, dextran 70, and polygeline in cirrhotic patients with ascites treated by paracentesis. Gastroenterology 1996; 111: 1002-1010. [ Links ]
39. Fassio E, Terg R, Landeira G, Abecasis R, Salemne M, Podesta A, et al. Paracentesis with Dextran 70 vs. paracentesis with albumin in cirrhosis with tense ascites: results of a randomized study. J Hepatol 1992; 14: 310-316. [ Links ]
40. Singh V, Kumar R, Nain CK, Singh B, Sharma AK. Terlipressin versus albumin in paracentesis-induced circulatory dysfunction in cirrhosis: a randomized study. J Gastroenterol Hepatol 2006; 2: 303-307. [ Links ]
41. Lata J, Marecek Z, Fejfar T, Zdenek P, Brùha R, Safka V, et al. The efficacy of terlipressin in comparison with albumin in the prevention of circulatory changes after the paracentesis of tense ascites: A randomized multicentric study. Hepatogastroenterology 2007; 54: 1930-1933. [ Links ]
42. Moreau R, Asselah T, Condat B, de Kerguenec C, Pessione F, Bernard B, et al. Comparison of the effect of terlipressin and albumin on arterial blood volume in patients with cirrhosis and tense ascites treated by paracentesis: a randomised pilot study. Gut 2002; 50: 90-94. [ Links ]
43. Tito L, Ginès P, Arroyo V, Planas R, Panés J, Rimola A, et al. Total paracentesis associated with intravenous albumin management of patients with cirrhosis and ascites. Gastroenterology 1990; 98: 146-151. [ Links ]
44. Ginès P, Arroyo V, Quintero E, Planas R, Bory F, Cabrera J, et al. Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites. Gastroenterolgy 1987; 93: 234-241. [ Links ]
45. Solà R, Vila MC, Andreu M, Oliver MI, Coll S, Gana J, et al. Total paracentesis with dextran 40 vs diuretics in the treatment of ascites in cirrhosis: a randomized controlled study. [Internet]. Journal of hepatology 1994 Feb; 20(2):282-8. Disponible en http://www.ncbi.nlm.nih.gov/pubmed/7516361. [ Links ]
46. Grabau CM, Crago SF, Hoff LK, Simon JA, Melton CA, Ott BJ, et al. Performance standars for therapeutic abdominal paracentesis. Hepatology 2004; 40: 484- 488. [ Links ]
47. Fernández-Esparrach G, Guevara M, Sort P, Pardo A, Jiménez W, Ginès P, et al. Diuretic requirements after therapeutic paracentesis in non-azotemic patients with cirrhosis. A randomized double-blind trial of spironolactone versus placebo. J Hepatol 1997; 26: 614-620. [ Links ]
48. Ginés P, Arroyo V, Quintero E, Planas R, Bory F, Cabrera J, et al. Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites: results of a randomized study. Gastroenterology 1987; 93: 234-241. [ Links ]
49. Salerno F, Badalamenti S, Incerti P, Tempini S, Restelli B, Bruno S, et al. Repeated paracentesis and i.v. albumin infusion to treat 'tense' ascites in cirrhotic patients: a safe alternative therapy. J Hepatol 1987; 5: 102-108. [ Links ]
Recibido: octubre 25 de 2009
Aceptado: marzo 10 de 2010