Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.23 no.4 Medellín Oct./Dec. 2010
ARTÍCULO DE REVISIÓN
Tics: los trastornos del movimiento más frecuentes en los niños
Tics: the most frequent movement disorders in children
Blair Ortiz Giraldo 1; Lucía Blazicevich Carrillo 2
1 Pediatra y residente de Neurología Infantil, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia. blairortiz@hotmail.com
2 Pediatra y Neuróloga Infantil, Docente de la Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
RESUMEN
Los tics son los trastornos del movimiento más frecuentes en los niños y su mayor prevalencia es en la edad escolar. La mayoría son transitorios, pero algunos pueden tener repercusiones negativas en los ámbitos escolar, familiar y social, que pueden llevar a fracaso escolar, baja autoestima y disfunción social. Algunos de los tics se relacionan con el trastorno de déficit de atención e hiperactividad (TDAH) y con otras enfermedades que requieren diagnóstico oportuno y adecuado tratamiento. En esta revisión sobre los tics se incluyen los siguientes aspectos: epidemiología, etiología, factores de riesgo, caracterización, enfermedades asociadas, diagnóstico, tratamiento y pronóstico.
Palabras clave
Problemas escolares, Síndrome de Gilles de la Tourette, Síntomas obsesivo-compulsivos, Tics, Trastornos afectivos, Trastorno de déficit de atención e hiperactividad, Trastornos del movimiento, Trastorno obsesivo-compulsivo
SUMMARY
Tics are the most frequent movement disorders during childhood; their highest prevalence occurs during school age. Most tics are transient but some of them may have serious repercussions from the educational, familial, and social points of view, leading to school failure, low self-esteem, and social dysfunction. Some tics are related to the attention-deficit hyperactivity disorder, and to other diseases that should be opportunely and adequately treated. In this review on tics the following aspects are included: epidemiology, etiology, risk factors, characterization, associated diseases, diagnosis, treatment, and prognosis.
Key words
Affective disorders, Attention-deficit hyperactivity disorder, Gilles de la Tourette´s syndrome, Movement disorders, Obsessive-compulsive disorder, Obsessive-compulsive symptoms, School problems, Tics
INTRODUCCIÓN
Los tics son trastornos hipercinéticos, conscientes, en los que urge hacer un movimiento en respuesta a una fuerza interna; el paciente experimenta tensión e intranquilidad, que se alivian temporalmente haciendo un movimiento particular.1
En Colombia se desconoce la prevalencia de los trastornos del movimiento en los niños, información que es necesaria para trazar estrategias adecuadas de salud. Los niños con tics no diagnosticados tienen alta probabilidad de fallar en el aprendizaje y de ver obstaculizado su desarrollo.
EPIDEMIOLOGÍA
Los tics son los trastornos del movimiento más frecuentes en la edad pediátrica; se calcula que entre 4% y 23% de los niños antes de la pubertad los tienen o los han tenido. Los informes basados en estudios en la comunidad sugieren que los niños son cinco a 12 veces más predispuestos a presentar tics que los adultos. Son tres a cuatro veces más frecuentes en hombres que en mujeres. Entre los afectados por tics, la proporción de niños a niñas es de 1,7:1 en la mayoría de los estudios comunitarios,2 pero se la ha informado tan alta como de 9 a 1 en estudios basados en clínicas de referencia.3 La edad media de comienzo es de siete años, pero pueden estar presentes desde los dos años de vida.
La prevalencia en niños y adolescentes del síndrome de Gilles de la Tourette (SGT), antes considerado infrecuente, puede ser de 0,1% a 10%.4
La tabla n.° 1 presenta estudios relevantes sobre la prevalencia de tics en diferentes escenarios.
ETIOLOGÍA
La etiología de los tics y del SGT aún no está totalmente esclarecida.10 Los factores genéticos tienen seguramente influencia, pero los ambientales también son importantes. Se cree que los tics se explican parcialmente por disfunción de circuitos fronto-subcorticales debido a alteraciones de neurotransmisores, lo que está corroborado por estudios de resonancia magnética funcional y por la respuesta de los tics a la terapia antidopaminérgica. 11 Se ha planteado por largo tiempo la hipótesis fisiopatológica de una hipersensibilidad de los receptores centrales de dopamina y otros neurotransmisores. Sin embargo, informes recientes indican que el agonista de dopamina pergolida12 y el tratamiento agudo con levodopa13 pueden mejorar a los pacientes con tics, lo que hace poner en duda el concepto de la hipersensibilidad dopaminérgica.
Los síntomas obsesivo-compulsivos (SOC) tienen una elevada prevalencia en los parientes en primer grado de los niños con tics, y el análisis de segregación de las familias afectadas sugiere que los tics y el trastorno obsesivo-compulsivo (TOC) representan una expresión variable de la misma base genética.14
La coexistencia de SOC y tics puede indicar que hay superposición entre los mecanismos fisiopatológicos de base. Se ha propuesto que la afectación de las vías fronto-subcorticales, de la parte anterior del girus cingulado y de la corteza frontal podría tener un papel determinante en la aparición de tics y en el comportamiento obsesivo-compulsivo.15,16
Tics asociados a infección estreptocóccica (PANDAS)
Hay un subgrupo de niños en quienes los tics y los SOC están asociados a la ocurrencia de una infección estreptocóccica; se trata de una enfermedad descrita como trastorno neuropsiquiátrico autoinmune en pediatría asociado con infección estreptocóccica o PANDAS (por la sigla en inglés de pediatric autoimmune neuropsychiatric disorder associated with streptococcal infection).17 Esta hipótesis plantea que los tics crónicos, los tics recurrentes y el TOC pueden ser secuelas autoinmunes de la infección por Streptococcus pyogenes (beta hemolítico del grupo A). Kiessling y colaboradores informaron asociación entre un brote comunitario de infección por estreptococo en Rhode Island y un aumento de 10 veces en la incidencia de tics de comienzo reciente.18
No obstante, algunos autores creen que todavía la evidencia es insuficiente para concluir que la infección por S. pyogenes tiene un papel en la etiología de los tics.19
El tratamiento para el PANDAS consiste en un esquema apropiado de administración de antibióticos; pero el tratamiento con antibióticos en forma crónica o con agentes inmunomoduladores no está justificado a la luz de la evidencia existente.20
Tics secundarios a trauma encefalocraneano
Los trastornos del movimiento como tics motores, vocalizaciones y touretismo que aparecen después de un trauma encefalocraneano (TEC), son secuelas ampliamente conocidas.21,22 Se denomina touretismo al conjunto de síntomas similares al síndrome de Gilles de la Tourette (SGT) producidos por daño cerebral y que puede ser secundario a varias causas.23 Los estudios han permitido establecer una relación causal entre el TEC, los temblores y la distonía.24
El touretismo también puede ser causado por el síndrome posencefálico, la privación de alcohol, el consumo de anticolinérgicos, estimulantes o antipsicóticos, la intoxicación por monóxido de carbono y afecciones degenerativas o vasculares.25
El impacto del TEC debe ser lo suficientemente grave como para producir una concusión cerebral y síntomas posconcusivos. En el mecanismo del trauma está involucrada la desaceleración, muy frecuente en accidentes vehiculares y caídas.26 Los tics, en estas circunstancias, podrían estar relacionados con disfunción de ganglios basales, hecho que se ha demostrado por estudios bioquímicos con anormalidades en la inmunorreactividad y captación de dinorfina y dopamina. Los hallazgos en los casos estudiados mediante neuropatología no han sido concluyentes.
Se conceptúa que el TEC puede desencadenar tics solo en individuos predispuestos. Con frecuencia los familiares de estos pacientes son distraídos, tienen onicofagia y mal control de sus impulsos.
El tratamiento médico de los pacientes con tics postraumáticos incluye la administración de las mismas medicaciones efectivas en tics o SGT primario: neurolépticos y benzodiacepinas y, en algunas ocasiones, inyecciones de toxina botulínica.27
FACTORES DE RIESGO
La tabla n.° 2 muestra algunos estudios sobre factores de riesgo para la aparición de tics.
CARACTERIZACIÓN DE LOS TICS
Los tics motores incluyen movimientos rápidos, repetitivos, coordinados, que aparecen con propósito, estereotipados, consistentes en contracciones breves de todo un músculo o de grupos musculares. Los pacientes son capaces de suprimir temporalmente los movimientos con la concentración, pero rápidamente vuelven a hacerlos cuando la atención se dirige a otras tareas. La supresión voluntaria es progresivamente intolerable y hay urgencia de movimiento que se alivia ejecutando una vez más el tic. Los tics se exageran con el esfuerzo y la tensión emocional y pueden disminuir durante el sueño.33,34 Pueden ser simples y complejos; los primeros consisten en movimientos de un grupo muscular o en sonidos sin significado lingüístico; incluyen el parpadeo repetitivo, las contorsiones faciales, encoger los hombros o gritar, y tienen una duración típica menor de un segundo. Los tics complejos se componen de varios movimientos o sonidos con significado lingüístico, perduran por más de unos segundos e incluyen tics de autoagresión como golpearse el rostro o tocar cables de electricidad. Los tics vocales o fonatorios involucran el aparato vocal, produciendo carraspeo, coprolalia, palilalia, ecolalia y vocalizaciones extrañas, tales como ladrar, gruñir o sonidos que semejan un hipo.
SÍNDROME DE GILLES DE LA TOURETTE (SGT)
En 1884 Georges Albert Edouard Brutus Gilles de la Tourette describió en nueve pacientes los síntomas de una enfermedad que denominó maladie des tics. Más tarde Jean Martin Charcot, uno de los neurólogos contemporáneos de mayor influencia y el tutor de Tourette, renombró este síndrome en su honor.
Los pacientes afectados por el SGT se caracterizan por tener tics multifocales, comportamiento compulsivo, gestos imitativos, movimientos estereotipados, gruñidos, gemidos y comportamiento regresivo, todo ello altamente discapacitante.35,36 Los pacientes tienen vocalizaciones explosivas, pueden pronunciar profanaciones y obscenidades sobre las cuales no tienen control (coprolalia). El amplio repertorio de tics y la combinación de tics motores y vocales distinguen el SGT de los tics ordinarios.
Es más frecuente en hombres. Característicamente, la sintomatología se inicia antes de los 18 años de edad, usualmente entre los dos y 15 años, con un promedio de siete años para los tics motores, 11 años para las vocalizaciones y 15 años para la coprolalia.37
En la tabla n.° 3 se presentan los criterios diagnósticos para el SGT y otros tics, según el DSM-IVR.
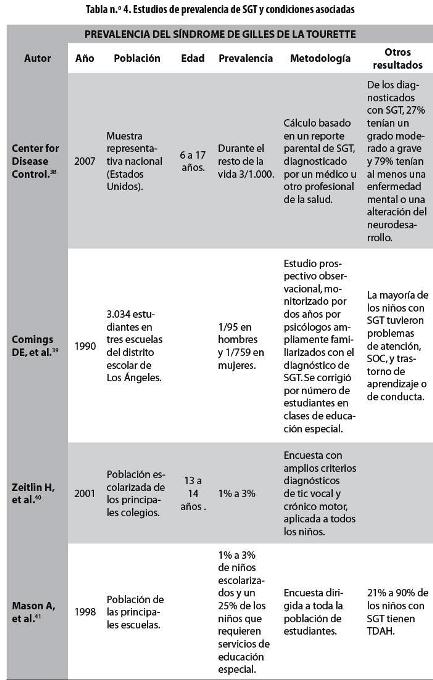
En la tabla n.° 4 se presentan algunos estudios que han establecido la prevalencia del SGT y de las condiciones asociadas.
Ahora se acepta que el SGT tiene una base genética relacionada con disfunción de los receptores de dopamina; algunos estudios sugieren una transmisión autosómica dominante,42 y otros, un modelo mixto.43 Por otra parte, entre el 21% y el 90% de los niños con SGT tienen asociado un TDAH,39 condición en la que también se presume que hay una disfunción de las vías dopaminérgicas.
DIAGNÓSTICO
El diagnóstico de los tics es eminentemente clínico. Se debe hacer una revisión exhaustiva de la historia del paciente, en la que se tengan en cuenta las características clínicas y epidemiológicas.
COMORBILIDADES
Es frecuente la asociación de tics con varios trastornos neurocomportamentales como el TDAH, el SOC, trastornos de la conducta y del sueño y dificultades del aprendizaje.44 En la familia es común la existencia de tics y de trastornos neurocomportamentales. En la práctica, los efectos psicosociales de las comorbilidades son mucho más significativos que los generados por los tics, por lo que al plantear el tratamiento se le debe dar especial atención a este aspecto.
Problemas escolares
Los tics motores y los problemas de conducta son comunes entre los escolares de primaria básica: hasta un 25% de los niños pueden exhibir uno de estos síntomas. Pueden estar presentes simultáneamente o por separado. En la mayoría de los niños, los síntomas son transitorios y se observan por períodos cortos. En los países con estaciones la incidencia de tics y problemas de conducta es tres veces más alta durante los meses de invierno que en otoño.
Snider y colaboradores5 plantean que en los escolares los tics se pueden caracterizar en dos patrones sintomáticos: tics aislados, que se presentan por menos de dos meses consecutivos, y tics persistentes, que aparecen por más de dos meses consecutivos o por más de tres meses no consecutivos.
El pronóstico de los tics en los escolares tiende a ser bueno, pues con el paso del tiempo merman su gravedad y frecuencia;45 pero cuando son síntomas iniciales de tics crónicos o del SGT, reaparecen en la adolescencia o la adultez.
Trastorno obsesivo-compulsivo (TOC)
Este trastorno típicamente se manifiesta como un conjunto de imágenes o pensamientos temáticamente elaborados e intrusivos (obsesiones) que se acompañan de comportamientos ritualizados, manifiestos o encubiertos (compulsiones) y que los niños se sienten obligados a cumplir. La fenomenología del TOC es compleja y variada, con diferencias sustanciales que ponen de manifiesto la heterogeneidad del trastorno.
Se ha reportado que entre 20% y 60% de los pacientes con SGT tienen síntomas de TOC, 50% de los pacientes con TOC tienen tics y 15% tienen SGT.46,47
El TOC relacionado con tics se caracteriza por un comienzo más temprano, con predominio en varones; la sintomatología incluye tocar, golpear y rozar, tiene más ideas e imágenes intrusivas de contenido violento y agresivo y preocupaciones acerca de la simetría y la exactitud. Por otra parte, el TOC no relacionado con tics se inicia después de la pubertad, afecta por igual a hombres y mujeres y predominan en él las preocupaciones sobre la contaminación y las compulsiones por la limpieza.
En la práctica clínica, los límites entre los síntomas del TOC y el SGT no son tan fácilmente discernibles. Los tics motores y fónicos simples como parpadeo o carraspeo pueden distinguirse de las compulsiones por su brevedad relativa, su falta de propósito y su naturaleza involuntaria. Por otra parte, los tics motores complejos como repetir acciones un número específico de veces o, al menos, hasta que se sienta bienestar, pueden ser indistinguibles de las compulsiones.48,49 Para los clínicos, la distinción ha sido un componente crítico en la toma de decisiones. Si hay un patrón de comportamientos repetitivos e intrusivos que se construyeron como una compulsión, el tratamiento farmacológico y cognitivo-conductual se debe hacer de acuerdo con las guías de práctica para el TOC.50
Leckman y colaboradores mostraron que los pacientes con tics relacionados con TOC tienen antecedentes de familiares en primer grado con SGT u otro trastorno de tics crónicos, y concluyeron que la genética en los familiares en primer grado es una de las diferencias entre los tics relacionados con TOC y los no relacionados.51
Con respecto al tratamiento, los tics relacionados con TOC responden con menos frecuencia a la farmacoterapia con un inhibidor selectivo de la recaptación de serotonina (ISRS) o a la terapia cognitivo-conductual para TOC. Por lo tanto, estos pacientes requieren una consideración especial en el tratamiento farmacológico y psicoterapéutico.52
Trastorno de déficit de atención e hiperactividad (TDAH)
Aunque solo una minoría de los pacientes con TDAH tiene tics, la mayoría de los pacientes con tics crónicos y SGT tienen TDAH. La aparición de tics puede tener su explicación en la historia natural de la enfermedad pues según diferentes autores hay una base común de disfunción dopaminérgica en la que primero aparecen los problemas neurocognitivos (TDAH) y luego los trastornos del movimiento (tics). Estos niños tienen repercusiones en el desempeño académico y el subdiagnóstico propicia que haya una intervención farmacológica muy deficiente en la población escolar.
El TDAH es la alteración neuroconductual más frecuente entre los escolares. Se caracteriza por hiperactividad, impulsividad e inatención, inapropiadas para el grado de desarrollo del niño. Constituye la enfermedad crónica más frecuente del período escolar, representa un problema complejo por aparecer en edades tempranas, repercutir en la vida del niño y de la familia y por la probabilidad de que persista a lo largo de la vida.
En un estudio hecho en Sabaneta, Antioquia, la prevalencia del TDAH fue del 20,4% o del 15,8% cuando solo se tuvieron en cuenta los niños con un coeficiente intelectual de 80 o más. En estos últimos el subtipo más frecuente (9,6%) fue el combinado (con déficit de atención e hiperactividad/impulsividad); predominó en el sexo masculino.53
Trastornos interiorizantes
Con frecuencia, los pacientes con tics crónicos o SGT tienen problemas como: trastornos del afecto, de ansiedad, del espectro autista, de conducta, discapacidades del aprendizaje, tartamudeo y abuso de sustancias.54 Varios estudios han encontrado índices altos de comorbilidad para ansiedad, depresión y otros trastornos interiorizantes.55,56 Un estudio llevado a cabo por la Asociación del Síndrome de Tourette en una muestra de 431 pacientes halló que 31% eran extremadamente ansiosos y 32,7% tenían variaciones extremas en el afecto.57Berthier y colaboradores58 encontraron que 37% tenían síntomas de TOC y 30% de ellos cumplían los criterios para un trastorno de ansiedad no relacionado con el TOC, como: trastorno de ansiedad generalizado (8%), trastorno de pánico (5%) y fobias simples como agorafobia (3%). Algunos estudios señalan que el trastorno afectivo bipolar y la manía son más frecuentes en los pacientes con SGT.58
Kurlan y colaboradores llevaron a cabo un estudio comunitario en el que determinaron el espectro de la conducta en pacientes con trastornos de tics. Encontraron que varios niños con tics excedían los puntos de corte para las subescalas de problemas sociales y del pensamiento.9 Estos pacientes escuchaban voces que no estaban presentes, veían objetos ausentes, eran suspicaces, tenían ideación extraña y otros síntomas esquizoides.
TICS EN LA VIDA ADULTA
Los tics se consideran una de las enfermedades circunscritas a la niñez. Uno de los aspectos que definen el SGT es la aparición temprana de los tics, antes de los 18 años,9 dependiendo de los criterios empleados. Sin embargo, existen informes de casos aislados de tics de comienzo en la vida adulta,59 principalmente sintomáticos o secundarios, como en la enfermedad de Huntington.60
Cerca del 55% de los tics primarios o idiopáticos de comienzo en la vida adulta representan recurrencias de los trastornos de tics de la niñez.61 La escasez de informes de trastornos de tics en la adultez sugiere que son una entidad inusual, en contraste con la alta prevalencia en los niños. Se ha calculado una frecuencia de 5,4% en clínicas de alto nivel de complejidad.31 En los adultos, en cerca del 50% de los casos de tics habría un desencadenante externo aparente. La tarea de establecer si un adulto con tics de comienzo reciente los tuvo o no durante la niñez se dificulta porque algunos pacientes no recuerdan si los presentaron, y los observadores que los conocieron en la infancia con frecuencia ya no están disponibles.
TRATAMIENTO
Los niños con el diagnóstico de un trastorno de tics tienen con frecuencia dificultades conductuales comórbidas, que incluyen lenguaje o conducta desinhibidos, impulsividad, distracción, hiperactividad motora y SOC. Los tics pueden ser discretos, que pasan prácticamente inadvertidos, o manifiestos, que afectan de modo importante las actividades de la vida diaria, caso en el que se debe plantear la terapia farmacológica.62 Sin embargo, ningún fármaco es eficaz en todos los casos y siempre se deben tener en cuenta los efectos secundarios.
Terapia no farmacológica
La terapia del comportamiento ha sido la más empleada y se la ha enfocado en controlar los tics, en tratar otras condiciones mórbidas y en prevenir el deterioro de los autoconceptos, especialmente la autoestima. En el control de los tics se han empleado la terapia conductista y el manejo de la respiración y el estrés. Estas técnicas parten de la cotidianidad de cada paciente, o sea, del ambiente familiar y de las actividades en la institución educativa. La mayoría de los pacientes con tics y TDAH requieren rehabilitación neuropsicológica aunada al tratamiento medicamentoso.
En el plan terapéutico de los pacientes con tics siempre debe estar incluida la evaluación de la esfera afectiva, evitando la autoimagen negativa y fortaleciendo los logros obtenidos en el transcurso del tiempo mediante refuerzos positivos.
Terapia farmacológica
A continuación se discuten los tratamientos de utilidad en estudios controlados con asignación aleatoria:
Neurolépticos: muy pronto, después de su introducción en 1959, se informó que la clorpromazina reducía notoriamente los tics.63 Luego, varios estudios controlados y con asignación aleatoria con haloperidol, flufenazina y pimozida confirmaron una reducción del 50% al 80% en la gravedad de los tics.64 La risperidona, la olanzapina y la ziprasidona son tan eficaces como el grupo de neurolépticos clásicos, pero con menos efectos adversos.
Agonistas del receptor alfa 2 adrenérgico: el tratamiento de los tics en pacientes con TDAH incluye el uso del agonista alfa-2 adrenérgico clonidina y de psicoestimulantes.65 La guanfacina reduce en 31% los síntomas de TDAH y tics, con mínimos efectos secundarios. 66
Tetrabenazina: es un agente que reduce la reserva de dopamina y tiene la ventaja de no producir trastornos tardíos del movimiento (disquinesia tardía). En el 57% de los pacientes con SGT se obtiene una marcada mejoría clínica.67 Sin embargo, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) solo la ha aprobado para el tratamiento de la corea en la enfermedad de Huntigton.68
Benzodiazepinas: este grupo de medicamentos puede reducir la gravedad de los tics en algunos pacientes. El efecto es menor que el de los neurolépticos y los efectos adversos son más comunes. Sin embargo, el clonazepam es mejor tolerado que el haloperidol y es una opción razonable cuando no hay necesidad de iniciar un tratamiento urgente.
Inhibidores selectivos de la recaptación de serotonina (ISRS): la clomipramina y la fluoxetina mejoran los tics en algunos pacientes, en otros los empeoran, y en algunos más no tienen efecto. No obstante, son los medicamentos de primera elección en pacientes con depresión o SOC.69
Toxina botulínica A: inhibe la liberación de acetilcolina en la unión neuromuscular; para obtener mejores resultados, la debe inyectar directamente en el músculo responsable un médico con experiencia. Es el medicamento más empleado para tics distónicos únicos (por ejemplo: cierre palpebral sostenido) y tics especialmente problemáticos (por ejemplo: tirar la cabeza repetidamente a un lado, lo que produce dolor cervical y trauma en el rostro).
PRONÓSTICO
La evolución natural de los tics se caracteriza por exacerbaciones y remisiones independientes del tratamiento.28 En la mayoría de los casos disminuyen la frecuencia y la gravedad por lo que, en consecuencia, repercuten menos en la adolescencia y en la vida adulta.
REFERENCIAS BIBLIOGRÁFICAS
1. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 4th ed. Washington: American Psychiatric Press Inc; 2000. [ Links ]
2. Pauls DL, Towbin KE, Leckman JF, Zahner GE, Cohen DJ. Gilles de la Tourette's syndrome and obsessivecompulsive disorder. Evidence supporting a genetic relationship. Arch Gen Psychiatry, 1986; 43: 1180- 1182. [ Links ]
3. Leckman JF, Peterson BS, Pauls DL, Cohen DJ. Tic disorders. Psychiatr Clin North Am, 1997; 20: 839-861. [ Links ]
4. Chowdhury U, Heyman I. Tourette's syndrome in children. BMJ, 2004; 329: 1356-1357. [ Links ]
5. Snider LA, Seligman LD, Ketchen BR, Levitt SJ, Bates LR, Garvey MA, et al. Tic and problem behaviors in schoolchildren: prevalence, characterization and associations. Pediatrics, 2002; 110: 331-336. [ Links ]
6. Gleason MM, Boris NW, Dalton R. Habit and tic disorders. In: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson´s Textbook of Pediatrics, 18ª ed. Philadelphia: Saunders Press; 2007. p. 115-117. [ Links ]
7. Fernández-Álvarez. Tics. Protocolos Diagnóstico Terapeúticos de la AEP: Neurología Pediátrica. Madrid: Asociación Española de Pediatría. 2008. p. 217-220. [ Links ]
8. Robertson MM. Diagnosing Tourette syndrome. Is it a common disorder?. J Psychosom Res, 2003; 55: 3-6. [ Links ]
9. Kurlan R, Como PG, Miller B, Palumbo D, Deeley C, Andresen EM, et al. The behavioral spectrum of tic disorders: A community-based study. Neurology, 2002; 59: 414-420. [ Links ]
10. Singer HS. Tourette's syndrome: From behavior to biology. Lancet Neurol, 2005; 4: 149-159. [ Links ]
11. Harris K, Singer HS. Tic disorders: Neural circuits, neurochemistry, and neuroimmunology. J Child Neurol, 2006; 21: 678-689. [ Links ]
12. Gilbert DL, Sethuraman G, Sine L, Peters S, Sallee FR. Tourette's syndrome improvement with pergolide in a randomized, double-blind, crossover trial. Neurology, 2000; 54: 1310-1315. [ Links ]
13. Black KJ, Mink JW. Response to levodopa challenge in Tourette syndrome. Movement Dis, 2000; 15: 1194-1198. [ Links ]
14. Pauls DL, Leckman JF. The inheritance of Gilles de la Tourette syndrome and associated behaviors: evidence for an autosomal dominant transmission. New Engl J Med, 1986; 315: 993-997. [ Links ]
15. Singer HS. Neurobiology of Tourette syndrome. Neurology, 1997; 15: 357-379. [ Links ]
16. Trimble MR, Robertson MM. The psychopathology of tics. En: Marsden CD, Fahn S, eds. Movement disorders, 2a ed. London: Butterworth Press; 1987. p. 406-422. [ Links ]
17. Giovannoni G. PANDAS: Overview of the hypothesis. Rev Bras Psiquiatr, 2004; 26: 222-223. [ Links ]
18. Kiessling LS, Marcotte AC, Benson M, Kuhn C, Wrenn D. Relationship between GABHS and childhood movement disorders. Pediatr Res, 1993; 33: 12A. [ Links ]
19. Shprecher D, Kurlan DO, Kurlan R. The management of tics. Mov Disord, 2008; 24 (1): 15-24. [ Links ]
20. Swedo SE, Leonard HL, Garvey M, Mittelman B, Allen AJ, Perlmutter S, et al. Pediatric autoimmune neuropsychiatric disorders associated with streptococcal infections: clinical description of the first 50 cases. Am J Psychiatry, 1998; 155: 264-271. [ Links ]
21. Koller WC, Wong GF, Lang A. Posttraumatic movement disorders: a review. Mov Disord, 1989; 4: 20-36. [ Links ]
22. Goetz CG, Pappert EJ. Trauma and movement disorders. Neurol Clin, 1992; 10: 907-919. [ Links ]
23. Jankovic J. Tics in other neurological disorders. En: Kurlan R, ed. Handbook of Tourette 's syndrome and related tic and behavioral disorders, 2nd ed. New York: Marcel Dekker; 2005. p. 167-182. [ Links ]
24. Curran TG, Lang AE. Trauma and tremor. En: Findley LJ, Koller WC, eds. Handbook of Tremor Disorders, 1st ed. New York: Marcel Dekker. 1995. p. 411-428. [ Links ]
25. Stahl SM. Tardive Tourette's syndrome in an autistic patient after long term neuroleptic administration. Am J Psychiatry, 1980; 137: 1267-1269. [ Links ]
26. Siemers E, Pascuzzi R. Posttraumatic tic disorder. Mov Disord, 1990; 5: 183. [ Links ]
27. Jankovic J. Botulinum toxin in the treatment of dystonic tics. Mov Disord, 1994; 9: 347-349. [ Links ]
28. Prior AC, Tavares S, Figueiroa S, Temud T. Tics en niños y adolescentes: análisis retrospectivo de 78 casos. An Pediatr, 2007; 66 (2): 129-134. [ Links ]
29. Eapen V, Lees AJ, Lakke JP, Trimble MR, Robertson MM. Adult-onset tic disorders. Mov Disord, 2002; 17 (4): 735-740. [ Links ]
30. Teive HA, Germiniani FM, Della Coletta MV, Werneck LC. Tics and Tourette syndrome: Clinical evaluation of 44 cases. Arq Neuro-Psiquiatr, 2001; 59 (3): 725-728. [ Links ]
31. Chouinard S, Ford B. Adult onset tics disorders. J Neurol Neurosurg Psychiatry, 2000; 68; 738-743. [ Links ]
32. Steingard RJ, Goldberg M, Lee D, DeMaso DR. Adjunctive clonazepam treatment of tic symptoms in children with comorbid tic disorders and ADHD. J Am Acad Child Adolesc Psychiatry, 1994; 33 (3): 394-399. [ Links ]
33. Fernando-Alvarez E, Aicardi J. Movement Disorders in Children (International Review of Child Neurology Series). London: Mac Keith Press for the International Child Neurology Association Tics Disorders; 2001. p. 192-209. [ Links ]
34. Fejerman N, Fernández E. Neurología Pediátrica, 2ª ed. Buenos Aires: Editorial Médica Panamericana; 1997. p. 708-720. [ Links ]
35. Leckman JF, Bloch MH, Scahill L, King RA. Tourette syndrome: The self under siege. J Child Neurol, 2006; 21: 642-649. [ Links ]
36. Singer HS. Current issues in Tourette syndrome. Mov Disord, 2000; 15: 1051-1063. [ Links ]
37. Robertson MM. Annotation: Gilles de la Tourette syndrome: an update. J Child Psychol Psychiatry, 1994; 35: 597-611. [ Links ]
38. CDC. Prevalence of diagnosed Tourette syndrome in children in the United States, 2007. MMWR, 2009; 58: 581-585. [ Links ]
39. Comings DE, Himes JA, Comings BG. An epidemiologic study of Tourette's syndrome in a single school district. J Clin Psychiatry, 1990; 51 (11): 463-469. [ Links ]
40. Zeitlin H, Robertson M, Hornsey H, Banerjee S. The prevalence of Tourette syndrome in 13-14-year-olds in mainstream schools. J Child Psychol Psychiatry, 2001; 42: 8: 1035-1039. [ Links ]
41. Mason A, Banerjee S, Eapen V, Zeitlin H, Robertson M. The prevalence of Tourette syndrome in a mainstream school population. Dev Med Child Neurol, 1998;40: 292-296. [ Links ]
42. Eapen V, Pauls DL, Robertson MM. Evidence for autosomal dominant transmission in Tourette syndrome: United Kingdom cohort study. Br J Psychiatry, 1993; 162: 593-596. [ Links ]
43. Walkup JT, LaBuda MC, Singer HS, Brown J, Riddle MA, Hurko O. Family study of segregation analysis of Tourette syndrome. Am J Hum Genet, 1996; 59: 684-693. [ Links ]
44. Shapiro AK, Shapiro E. Do stimulants provoke, cause, or exacerbate tics and Tourette syndrome?. Compr Psychiatry, 1981; 22: 265-273. [ Links ]
45. Saunders-Pullman R, Braun I, Bressman S. Pediatric movement disorders. Child Adolesc Psychiatry Clin North Am, 1999; 8: 747-765. [ Links ]
46. Leonard HL, Lenane MC, Swedo SE, Rettew DC, Gershon ES, Rapoport JL. Tics and Tourette's disorder: A 2- to 7-year follow-up of 54 obsessive-compulsive children. Am J Psychiatry, 1992; 149: 1244-1251. [ Links ]
47. Pitman RK, Green RC, Jenike MA, Mesulam MM. Clinical comparison of Tourette's disorder and obsessive- compulsive disorder. Am J Psychiatry, 1987; 144: 1166-1171. [ Links ]
48. Castellanos FX. Tic disorders and obsessive-compulsive disorder. En: Walsh TB, ed. Child Psychopharmacology, 1a ed. Washington DC: American Psychiatric Publishing; 1998. p. 1-28. [ Links ]
49. Towbin KE. Obsessive-compulsive symptoms in Tourette's syndrome. En: Cohen DC, Bruun RD, Leckman JF, eds. Tourette's syndrome and tic disorders, 1a ed. New York: Wiley; 1988. p. 137-150. [ Links ]
50. March JS, Frances A, Carpenter D, Kahn DA. The expert consensus guideline series: Treatment of obsessive- compulsive disorder. J Clin Psychiatry, 1997; 58 (4): 65-72. [ Links ]
51. Leckman JF. Tourette's syndrome. En: Hollander E, ed. Obsessive-compulsive related disorders, 1a ed. Washington, DC: American Psychiatric Publishing; 1993. p. 113-137. [ Links ]
52. Mansueto CS, Keuler DJ. Tic or compulsion? It´s Tourettic OCD. Behav Modif, 2005; 29: 784-799. [ Links ]
53. Cornejo JW, Osío O, Sánchez Y, Carrizosa J, Sánchez G, Grisales H, et al. Prevalencia del trastorno por déficit de atención-hiperactividad en niños y adolescentes colombianos. Rev Neurol, 2005; 40(12): 716-722. [ Links ]
54. Comings DE, Comings BG. Tourette syndrome: clinical and psychological aspects of 250 cases. Am J Hum Genet, 1985; 35: 435-450. [ Links ]
55. Kerbeshian JB, Burd L, Klug M. Comorbid Tourette's disorder and bipolar disorder: an etiologic perspective. Am J Psychiatry, 1995; 152: 1646-1651. [ Links ]
56. Robertson MM. Tourette syndrome, associated conditions and the complexities of treatment. Brain, 2000; 123: 425-462. [ Links ]
57. Stefl ME. The Ohio Tourette study: an investigation of the special service needs of the Tourette syndrome patients. Cincinnati, OH: University of Cincinnati, 1984. [ Links ]
58. Berthier ML, Kulisevsky J, Campos VM. Bipolar disorder in adult patients with Tourette's syndrome: a clinical study. Biol Psychiatry, 1998; 43: 364-370. [ Links ]
59. Jankovic J. Phenomenology and classification of tics. Neurol Clin, 1997; 15: 267-275. [ Links ]
60. Sacks OW. Acquired tourettism in adult life. Adv Neurol, 1982; 35: 89-92. [ Links ]
61. Araneta E, Magen J, Musci MN Jr, Singer P, Vann CR. Gilles de la Tourette's syndrome symptom onset at age 35. Child Psychiatry Hum Dev, 1975; 5: 224-230. [ Links ]
62. Kurlan R. New treatments for tics?. Neurology, 2001; 56: 580-581. [ Links ]
63. Bockner S. Gilles de la Tourette's disease. J Ment Sci, 1959; 105: 1078-1081. [ Links ]
64. Kurlan R, Trinidad KS. Treatment of tics. En: Kurlan R, ed. Treatment of Movement Disorders. Philadelphia: JB Lippincott; 1995. p. 365-406. [ Links ]
65. Castellanos FX, Giedd JN, Elia J, Marsh WL, Ritchie GF, Hamburger SD, et al. Controlled stimulant treatment of ADHD and comorbid Tourette's syndrome: effects of stimulant and dose. J Am Acad Child Adolesc Psychiatry, 1997; 36 (5): 589-596. [ Links ]
66. Scahill L, Chappell PB, Kim YS, Schultz RT, Katsovich L, Shepherd E, et al. A placebo-controlled with tic disorders and attention deficit hyperactivity disorder. Am J Psychiatry, 2001; 158 (7): 1067- 1074. [ Links ]
67. Marras C, Andrews D, Sime E, Lang AE. Botulinum toxin for simple motor tics: a randomized, doubleblind, controlled clinical trial. Neurology 2001; 56 (5): 605-610. [ Links ]
68. U.S. Food and Drug Administration. FDA Approves First Drug for Treatment of Chorea in Huntington's Disease. FDA. Available at http://www.fda.gov/NewsEvents/ Newsroom/PressAnnouncements/2008/ ucm116936.htm. Ingreso 12 de diciembre de 2009. [ Links ]
69. Miguel EC, Shavitt RG, Ferrao YA, Brotto SA, Diniz JB. How to treat OCD in patients with Tourette syndrome. J Psychosom Res, 2003; 55 (1); 49-57. [ Links ]
Recibido: diciembre 1 de 2009
Aceptado: junio 23 de 2010