Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Iatreia
versão impressa ISSN 0121-0793
Iatreia v.24 n.4 Medellín out./dez. 2011
ARTÍCULO DE REVISIÓN
Preferencias de estados de salud y medidas de utilidad
Preferences of states of health and measurements of utility
Juan José Yepes-Núñez1,3; Héctor Iván García García2,3
Financiación: esta publicación fue realizada con el apoyo de la Estrategia de Sostenibilidad 2009-2010 de la Universidad de Antioquia.
1 Magister en Ciencias Clínicas con énfasis en Epidemiología Clínica. Especialización en Alergología Clínica. Grupo de Alergología Clínica y Experimental (GACE). Facultad de Medicina, Universidad de Antioquia. Medellín. Colombia. juanjosey@gmail.com
2 Magíster en Salud Pública, Magíster en Epidemiología Clínica, Universidad de Antioquia. Medellín, Colombia.
3 Grupo Académico de Epidemiología Clínica (GRAEPIC), Universidad de Antioquia. Medellín, Colombia.
Recibido: octubre 02 de 2010
Aceptado: enero 19 de 2011
RESUMEN
La medición de los valores del estado de salud, preferencias y utilidad calcula el valor o la conveniencia de un estado de salud contra un instrumento externo; son medidas genéricas de la calidad de vida relacionada con la salud (CVRS) y resumen el valor de esta en un solo número entre 0 (cero) y 1 (uno). Las medidas de preferencias de estados de salud y de utilidad difieren de las medidas generales y específicas obtenidas mediante cuestionarios de CVRS en áreas importantes. Primero, calculan las predilecciones de los individuos por alternativas. Segundo, proveen un resultado completo de la CVRS. Tercero, ofrecen una unidad común de análisis. Existen dos métodos para la medición de las utilidades, uno directo y otro indirecto, que se conocen también como utilidades multiatributo o sistemas de clasificación de estados de salud. El proceso directo de medición consiste en un agregado de descripciones que un entrevistador presenta a los encuestados. Para las mediciones indirectas se aplican solamente cuestionarios. El objetivo principal de este artículo es describir los principales métodos de valoración de utilidades, con el fin de dar a conocer los desenlaces que actualmente se utilizan tanto en estudios de CVRS como en evaluaciones económicas.
PALABRAS CLAVE
Calidad de Vida, Estado de Salud, Prioridad del Paciente
SUMMARY
Measurements of health states values, preferences and utility estimate the degree or convenience of a health state against an external instrument. They are generic measurements of health-related quality of life (HRQL), that summarize its value in one single number between 0 (zero) and 1 (one). Measurements of preferences of health states and of utility differ from general and specific measurements obtained by means of questionnaires of HRQL in three important areas: 1. They estimate individual preferences by alternatives. 2. They provide a comprehensive result of HRQL. 3. They offer a common unit of analysis. Two methods for measuring utility are available: direct and indirect. They are also known as multi-attribute utilities or classification systems for health states. The direct measurement process consists of an aggregate of descriptions that the interviewer presents to the surveyed individuals. For indirect measurements only questionnaires are applied. This article describes the main methods for evaluation of utilities in order to make known the outcomes presently used in both HRQL studies and economic evaluations.
KEY WORDS
Health Status, Patient Preference, Quality of Life
INTRODUCCIÓN
La expresión de la Calidad de Vida (CDV) ha sido considerada en varios contextos. El enfoque académico se puede hacer desde varios puntos de vista, entre ellos: el médico, relacionado con los síntomas; el epidemiológico, con descripciones de los estados físicos y mentales en poblaciones; el económico, desde análisis de costo-utilidad. Algunos métodos para medir la Calidad de Vida Relacionada con la Salud (CVRS) pueden derivar de mediciones psicométricas, las cuales están representadas en teorías clásicas de medición y medidas basadas en preferencias, estas últimas derivadas de teorías de utilidad y decisiones. En ambos tipos de mediciones la salud se considera como un concepto multidimensional pero aun así existen diferencias entre estos dos enfoques. En el desarrollo de las medidas psicométricas el enfoque está encaminado hacia la validez, confiabilidad y sensibilidad al cambio de las escalas para cada dimensión en salud (dominio o atributo). Los valores de estas medidas se obtienen a partir del desarrollo de escalas multiítem para medir cada dominio (1). En el diseño de las mediciones en salud para evaluaciones económicas, el propósito es obtener un índice resumido simple que refleje las preferencias de las personas por estados de salud. Estas mediciones pueden integrar diferentes aspectos de la salud dentro de un índice cuya amplitud está delimitada entre cero y uno en la que ''cero'' significa muerte y ''uno'' implica un estado perfecto de salud (2). Así pues, el objetivo de este documento es describir las técnicas empleadas en la evaluación de las medidas de preferencias y estados de salud con el propósito de dar a conocer al clínico otras herramientas empleadas tanto en estudios epidemiológicos como clínicos.
Los conceptos de Calidad de Vida (CDV) y Calidad de Vida Relacionada con la Salud (CVRS)
Tradicionalmente los médicos atienden a diario pacientes que padecen enfermedades crónicas; sin embargo, no es bien reconocido el impacto que ellas pueden ejercer sobre la función y la calidad de vida (CDV) de tal manera que en diferentes estudios epidemiológicos ya no se percibe como único punto final el impacto sobre el estado de salud en lo que respecta a variables clínicas y, por el contrario, otro de los objetivos medibles, y no menos importante, deberá ser el de mejorar, restaurar y preservar esta área de la salud (3). La Organización Mundial de la Salud ha definido la CDV como ''La percepción individual de la propia posición en la vida dentro del contexto del sistema cultural y de valores en que se vive y en relación con sus objetivos, esperanzas, normas y preocupaciones''(4). Es un concepto ligado con la definición de salud de la misma Organización, que incorpora las áreas física (dolor, malestar, energía, cansancio, sueño, descanso); psicológica (sentimientos positivos, labor de reflexión, aprendizaje, memoria, concentración, autoestima, imagen y apariencia corporal, sentimientos negativos); grado de independencia (movilidad, actividades de la vida diaria, dependencia respecto a medicamentos o tratamientos, capacidad de trabajo); relaciones sociales (relaciones personales, apoyo social, actividad sexual); entorno (seguridad física, entorno doméstico, recursos financieros, atención sanitaria y social, actividades recreativas, entorno físico, transporte) y espiritual (espiritualidad, religión, creencias personales).
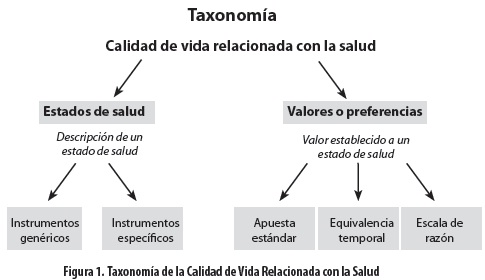
La CDV abarca igualmente el concepto de Calidad de Vida relacionada con la Salud (CVRS). Involucra el análisis de los roles físico, emocional y social, y el impacto que sobre ellos tiene una condición médica o su tratamiento. De esta manera la CVRS intenta capturar los conceptos de CDV desde el proceso saludenfermedad. Su evaluación se puede hacer mediante dos enfoques: el primero, que determina el estado de salud, y el segundo, que analiza el valor del estado de salud, las preferencias del paciente y las utilidades (figura 1). Son estos dos últimos aspectos los que se desarrollan a continuación.
Las medidas de preferencias en salud
La medición de los valores del estado de salud, preferencias y utilidad, como su nombre lo indica, calcula el valor o la conveniencia de un estado de salud contra una instrumento métrico externo (5); son medidas genéricas de la CVRS y resumen el valor de esta en un solo número entre 0 (cero) y 1 (uno). Las medidas de preferencias de estados de salud y de utilidad difieren de las medidas generales y específicas obtenidas mediante cuestionarios de CVRS en áreas importantes. Primero, miden este desenlace en los individuos mediante alternativas de estados de salud o resultados, mientras que el enfoque de la CVRS mediante instrumentos genéricos o específicos se concentra en identificar la presencia, ausencia, gravedad, frecuencia y/o duración de los síntomas específicos, deficiencias o discapacidades. Segundo, proveen un resultado completo de la CVRS en la que la persona encuestada combina dimensiones positivas y negativas de un estado de salud en particular sobre un número único, el cual refleja la equivalencia que representa el efecto final de los aspectos positivos y negativos de los estados de salud vistos desde la óptica del encuestado. Tercero, en contraste con las medidas específicas de CVRS, las medidas de preferencia ofrecen una unidad común de análisis y de este modo los resultados de diferentes programas se analizan sobre una misma escala.
Ahora bien, los términos preferencia, valores de preferencia, basados en preferencia y utilidad se han empleado sin definirlos en textos y artículos. Infortunadamente, la terminología en este campo no está completamente estandarizada y por ello, a continuación, se desarrollarán estos conceptos. Preferencia es el término que se refiere a las predilecciones de un individuo pero no a la manera como las mide. Existen dos tipos de predilecciones: valor y utilidad. Valor se refiere a aquellas establecidas bajo certeza, en cuyo caso no hay riesgo o incertidumbre en la pregunta que mide la predilección. La Escala de Razón y la Equivalencia Temporal son técnicas que definen valores. Utilidad se obtiene bajo incertidumbre, en cuyo caso existe un riesgo o probabilidad involucrada en la pregunta que mide la preferencia. El Juego de Apuesta Estándar es un instrumento que define utilidades. La medición del valor está determinada sobre una escala psicológica mientras que la utilidad se fundamenta sobre la teoría de utilidad de von Neumann-Morgenstern (6).
En relación con esta teoría, en 1944 John von Neumann y Oskar Morgenstern publicaron la primera obra acerca de juegos de estrategia desde una perspectiva económica y su relación con el comportamiento individual en un ambiente de riesgo. Se planteaba entonces un nuevo paradigma en el concepto de utilidad, que continúa vigente a pesar de los múltiples intentos de sustituirlo (7). Ahora bien, lo que ambos autores llevaron a cabo fue un enfoque metodológico que los dirigió a plantear la racionalidad del individuo. Una de las mejores interpretaciones que existen de esta hipótesis es la que posteriormente sugirieron Bell y Farquhar en 1986 (8), y que se centra en tres axiomas, resumidos a continuación:
- La preferencia existe y es transitiva. Para cualquier par de perspectivas de riesgo y e y', o el individuo prefiere y a y', o prefiere y' a y, o es indiferente entre y e y'. Para cualquiera de las tres perspectivas de riesgo, y, y' e y'', si se prefiere y a y' e y' a y'', entonces se prefiere y a y''; similarmente, si y es indiferente a y' e y' lo es a y'', entonces y es indiferente a y''.
- Independencia. Un individuo debe ser indiferente entre una perspectiva de riesgo bietápica y su perspectiva monoetápica probabilísticamente equivalente derivada con las leyes ordinarias de la probabilidad. Consideremos, por ejemplo, dos perspectivas de riesgo y e y', donde y se compone del resultado x1 con la probabilidad p1 y el resultado x2 con la probabilidad (1 – p1), indicadas simbólicamente como y = {p1, x1, x2}, e y'= {p2, x1, x2}. Este axioma implica que un individuo sería indiferente entre la perspectiva de riesgo bietápica (p, y, y'), y su perspectiva monoetápica probabilísticamente equivalente {pp1 + (1 – p) p2, x1, x2}.
- Continuidad de preferencias. Si existen tres resultados, de modo que se prefiere x1 a x2, y este a su vez a x3, existe una probabilidad p a la que el individuo es indiferente con el resultado x2 o recibiendo la perspectiva de riesgo compuesta por el resultado x1 con la probabilidad p y el resultado x3 con la probabilidad 1 – p (9). A
partir de estos axiomas el entrevistado se encuentra en condiciones de tomar decisiones en un ambiente de riesgo, con el único requisito de ser capaz de determinar su función de utilidad. Dos aspectos son claves en el proceso de medir las utilidades: el primero es la forma en que se plantee la pregunta y específicamente si en ella los resultados son ciertos o inciertos; el otro es la manera de solicitar al sujeto que responda, en concreto si se le ordena que haga introspectivamente una escala, o si debe elegir. Los resultados que se obtengan estarán de acuerdo con el proceso de medición que se ejecute (figura 2).
Las medidas de utilidad se pueden usar en cuatro tipos de evaluaciones: 1) en estudios de intervenciones clínicas o cuidados de salud para determinar la ganancia incremental en utilidad debida a un tratamiento experimental comparado con la ausencia de tratamiento o con el tratamiento estándar. Estos resultados se pueden usar para establecer conclusiones acerca de la ganancia en términos de CVRS asociada a la intervención estudiada; 2) se pueden aplicar a evaluaciones económicas para analizar el costo-utilidad de programas alternativos y así hacer recomendaciones en la asignación de recursos. En este tipo de estudios el peso de la utilidad se aplica para calcular los Años de Vida Ajustados por Calidad (Quality Adjusted Life Years [QALY]) ganados como resultado de una intervención o programa; 3) las medidas de utilidad son necesarias para crear modelos de decisión médica que exploren posibles áreas de acción y expresen las asociaciones resultantes en términos de probabilidad de ocurrencia y utilidad; 4) se pueden usar como un método de combinación de morbilidad y mortalidad en la medición y monitoreo de la salud poblacional.
Con respecto a la medición de las utilidades, existen dos métodos para hacerla, uno directo y otro indirecto; se los conoce también como utilidades multiatributo o sistemas de clasificación de estados de salud. El proceso directo de medición consiste en un agregado de descripciones de estados de salud que un entrevistador previamente entrenado presenta a los encuestados. Las preguntas se construyen por medio de técnicas especializadas de medidas de preferencia; las principales medidas de utilidad son el Juego de Apuesta Estándar (standard gamble), la Equivalencia Temporal (time trade-off) y la Escala de Posición (rating scale) (10-13). Los entrevistados podrán responder acerca de su propio estado de salud o de un estado de salud hipotético que pueden o no haber experimentado en el pasado. Tradicionalmente, las preferencias o escalas de utilidad en salud se extienden desde el número uno (1), como estado de salud perfecto, a cero (0), como muerte, o posibilidades de estados de salud que el paciente considere peores que este último. El objetivo del proceso de medición es determinar el puntaje (deseable o preferencia) para un estado de salud específico (o resultado) sobre esta escala numérica. Se han descrito estados de salud considerados ''peores que la muerte'' pero aún no se ha establecido el método para clasificarlos (14). Desde la década de los años sesenta ya se comenzaba a describir las características de la determinación de utilidades en salud por métodos directos. A continuación se expondrán las técnicas habitualmente empleadas para la medición de las preferencias por este método (15).
Utilidades de salud por métodos directos
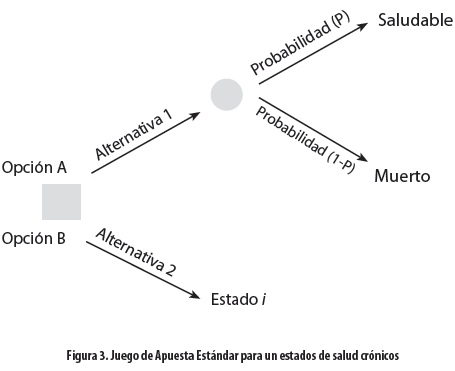
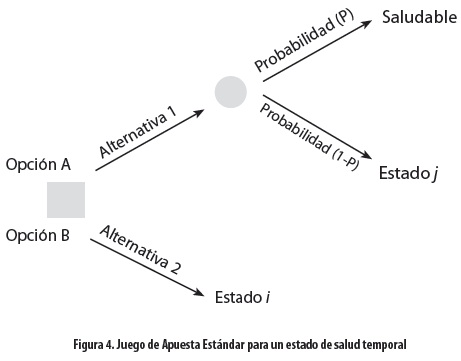
Juego de Apuesta Estándar (standard gamble): es el método clásico de medición de preferencias. Se basa directamente sobre los axiomas fundamentales de la teoría de utilidad de von Neumann y Morgenstern y representa principalmente el tercer axioma (16). Se ha utilizado ampliamente en el campo de los análisis de decisiones y se puede usar también para medir las preferencias en estados de salud crónicos pero variará dependiendo de si el estado crónico es o no preferido a la muerte o si es considerado peor que esta. En este tipo de estados al entrevistado se le ofrecen dos alternativas (figura 3): a) la alternativa 1 es un tratamiento con dos posibles resultados: el paciente retorna a un estado de salud perfecto y vive por un tiempo t en años adicionales (probabilidad P), o muere inmediatamente (probabilidad 1 - P); b) en la alternativa 2 el sujeto tiene la certeza del resultado de un estado de salud i para vivir (años t). La probabilidad P se modifica hasta que el sujeto entrevistado sea indiferente entre las dos alternativas, momento en que el puntaje de preferencia solicitado para el estado i por el tiempo t es simplemente P, lo que se resume como hi = P. En este caso hi es el valor representado sobre una escala de utilidad, en la que el estado de salud perfecto por t años es 1,0 y la muerte inmediata es 0,0. Las preferencias para estados de salud temporales (figura 4) también se pueden valorar mediante el Juego de Apuesta Estándar.
En este caso el estado intermedio i es una medida relativa entre el mejor estado (saludable) y el peor estado (estado temporal j). Luego el estado hi es una medida sobre la escala de utilidad donde el estado de salud perfecto para una duración t es 1,0. Si no se considera la muerte en el contexto de las utilidades, hj puede ser igual a cero y hi sería hi = P. Sin embargo, si se quiere relacionar estos valores con una escala entre 0 y 1 (muerte y sano), se debe redefinir el peor de los estados temporales (estado j) como un estado crónico de corta duración por un tiempo t seguido por la muerte y la medida en una escala entre 0 y 1 se determinará mediante la técnica ejecutada para estados de salud crónicos. De esta manera se obtendría el valor para hj para un tiempo t el cual se puede usar luego en la fórmula hi = P + (1 - P) hj para encontrar el valor para hi por el tiempo t. Asimismo, las preferencias para los estados de salud temporales se pueden medir por este método, pero en tal caso los estados de salud intermedios o temporales se miden en relación con el mejor y el peor estado de salud.
Equivalencia Temporal (time trade-off): este método lo desarrollaron Torrance y colaboradores, para usarlo específicamente en cuidados de salud (6,17). Se creó como un instrumento de fácil aplicación que otorga puntajes comparables a los de la apuesta estándar. Para la aplicación de la equivalencia temporal sobre estados crónicos considerados mejores que la muerte, se le ofrecen al sujeto dos alternativas (figura 5): a) estado i por tiempo t hasta la muerte (expectativa de vida con condición crónica) seguido por la muerte y b) un estado saludable por un tiempo x<t seguido por la muerte.
El x tiempo es variado hasta que el entrevistado sea indiferente entre las dos alternativas, por lo que se obtiene un punto requerido para el puntaje de preferencia para el estado i dado por hi = x/t. Las preferencias para estados de salud temporales se pueden medir usando esta técnica. Como en la apuesta estándar y en la escala de posición, los estados de salud intermedios i se miden en relación con el mejor estado (saludable) y el peor estado de salud (estado temporal j) (figura 6); y a los sujetos igualmente se les ofrecen dos alternativas: a) estado temporal i por un tiempo t (tiempo de duración específico para el estado de salud temporal) hasta el estado saludable y b) un estado temporal j con tiempo x<t seguido por recuperación. El tiempo x varía hasta que el entrevistado sea indiferente entre las dos alternativas, punto en el cual el puntaje de preferencias requerido para el estado i es hi = 1- (1 - hj) x/t, en caso de hi = 0, esto se reduce a hi = 1- x/t. Para concluir, así como sucede en el juego estándar y en la escala de posición, si los puntajes de las preferencias por los estados transitorios han de transformarse en una escala de 0 a 1 (muerto-sano), el peor de ellos se debe redefinir como un estado crónico de corta duración y medido con el método descrito anteriormente.
Escala de posición (rating scale): el enfoque para la medición de preferencias se efectúa preguntándole a un sujeto inicialmente por un rango de resultados de salud sobre una escala tal que los intervalos o espacios encontrados entre los puntos seleccionados correspondan a las diferencias entre las preferencias percibidas por el sujeto. Es decir, los resultados casi igualmente deseables se deben situar uno cerca del otro, mientras que a los no deseables se los ubicaría lejos uno del otro. Se debe procurar que el entrevistado esté concentrado sobre los intervalos y en la comparación entre ambos, más que en los puntajes. El propósito es motivar al sujeto a producir un intervalo en la escala de preferencias. Existe un número de variaciones sobre el enfoque de la escala de posición. La escala puede tener números (por ejemplo, entre 0-100), categorías (por ejemplo 0-10) o solamente consistir en una línea de 10 cm sobre una hoja. De hecho, la escala de posición usualmente se refiere a una escala numérica entre 0 y 100; la clasificación de categorías (Category Scaling) consiste en un pequeño número de cualidades, entre 10 y 11, que los sujetos encuentran equitativamente espaciadas, y la escala visual análoga consiste en una línea de 10 cm de longitud sobre una hoja, con puntos finales claramente definidos y con otros marcadores o sin ellos a lo largo de la línea. La escala de 0 (muerte inmediata) a 100 (completamente saludable) es subsecuentemente normalizada hacia un valor entre 0 (muerte inmediata) y 1 (estado saludable) y el valor del estado de salud resultante se calcula dividiendo el estado de salud de la escala de posición por 100 (18).
Existen otros métodos directos para la valoración de las preferencias: Ratio scaling, Quality of Well- Being scale, Person trade-off y Medidas de utilidad específicas por enfermedad; esta última se ha usado en pacientes con osteoartrosis de rodilla, depresión unipolar y disfunción eréctil (9).
Utilidades de salud por métodos indirectos
Los instrumentos utilizados para la valoración indirecta de las utilidades son los siguientes: Índice de Utilidad de Salud (Health Utilities Index [HUI]), Escala Autoadministrada de Calidad de Bienestar (Quality of Well Being Self-administered (QWB-SA Scale), el SF-6D y el EQ-5D.
Índice de Utilidad de Salud (IUS) (Health Utilities Index [HUI])
El IUS provee una estructura incluyente en la que se miden los estados de salud en términos de utilidades y se calculan puntajes afines con la CVRS. Está formado por dos componentes complementarios: el primero es un sistema multiatributo de clasificación de los estados de salud que se usa para describir dichos estados; el segundo es una función de utilidad multiatributo que se utiliza para valorar el estado de salud como medida dentro del correspondiente sistema de clasificación (19). Esta herramienta es un ejemplo de un enfoque hacia el cálculo de utilidades procedente de la medición de la CVRS (19). A partir del primer instrumento desarrollado por Torrance y colaboradores (HUI1), se han presentado versiones subsecuentes: el HUI Mark 2 (HUI2) y el HUI Mark 3 (HUI3). El HUI 1 consta de cuatro atributos y de una fórmula para el cálculo de utilidades. La segunda versión, HUI2, consta de siete atributos y de fórmulas para calcular los valores de preferencias y utilidades describiendo 24.000 estados de salud únicos. La versión más reciente, el HUI3, contiene ocho atributos y presenta una función de utilidad multiatributo multiplicativa. Está basada en mediciones sobre la escala visual análoga y la apuesta estándar en una muestra aleatoria de la población general de Hamilton (Ontario, Canadá) en la que se obtuvieron 972.000 estados de salud únicos (20). Estos instrumentos proveen un método cabal y compacto para describir estados de salud tanto en ensayos clínicos como en métodos de medición de estados de salud, y los cambios de estos en el tiempo, además de participar en estudios poblacionales. Es también un método eficiente para determinar puntajes de utilidad basados en un público en general para desenlaces en salud o en estados de salud de un individuo.
Escala de Calidad de Bienestar (ECB) (Quality of Well Being [QWB] Scale)
La ECB fue uno de los primeros instrumentos utilizados para la valoración de la CDV y asimismo en sistemas de medición de estados de salud; a partir de su utilización se generaron valores de utilidad. Su evolución comenzó a finales de la década de 1960 (21,22) cuando se desarrolló como parte de un modelo de política de salud general y fue visto como una alternativa al análisis económico de costo beneficio para la asignación de recursos y más concretamente para comparaciones de costo-utilidad. En términos de CVRS, valora tres escalas relacionadas entre sí pero que se refieren a distintos aspectos del funcionamiento diario: movilidad (tres niveles), actividad física (tres niveles) y actividad social (cinco niveles). Un aspecto importante de la ECB es que provee una métrica para los análisis de supervivencia ajustados por calidad. Estos análisis ajustan el tiempo de supervivencia por la disminución en la CV. El resultado es usualmente llamado Años de Vida Ajustados por Calidad (AVAC). Una de las mayores críticas a la ECB es lo extenso y difícil de gestionar comparada con el SF- 36 por lo que se ha hecho necesario que la administre personal entrenado. En respuesta a esta dificultad se ha desarrollado una versión autoadministrada conocida como ECB-AD (QWB-SA, Quality of Well Being Scale- Self Administered). La versión actual de la ECB incluye 26 complejos de síntomas/problemas, mientras que la autoadministrada incluye 58 síntomas. Al evaluar la confiabilidad y validez de ambos cuestionarios y comparar sus propiedades psicométricas, se determinó que la ECB-AD es comparable a la versión completa administrada por un entrevistador. Los puntajes promedio de los dos tipos de cuestionario fueron muy similares. La evaluación test-retest sugiere que el puntaje de la ECB permanece estable luego del mes de aplicado en adultos sanos y no es influenciado por el modo de administración. Probablemente los resultados similares se deben a que la población sobre la cual se aplicaron los dos tipos de cuestionarios era de personas sanas (23). Se han medido y validado los valores de preferencia estandarizados (sistema de pesos de preferencias) para los estados de salud mediante estudios en población general conducidos por Kaplan y Anderson (24) y Kaplan y colaboradores (25) en San Diego (Estados Unidos). Usando estos valores de preferencia derivados empíricamente, los niveles de funcionalidad están integrados a los síntomas/problemas más indeseables reportados para producir un puntaje único que representa una calificación de bienestar en un momento dado. El rango de escala de la ECB está entre 0 y 1, que representan muerte y funcionalidad completa asintomática, respectivamente (26). Otras aplicaciones sobre las cuales se ha utilizado la ECB han sido en enfermedad pulmonar obstructiva crónica, síndrome de inmunodeficiencia adquirida (sida), diabetes mellitus, fibrosis quística, fibrilación auricular, trasplante pulmonar, artritis, cáncer, depresión, esquizofrenia y otras condiciones graves (23).
Short Form 6-D (SF-6D): es un sistema de puntaje basado en las preferencias en estados de salud que utiliza seis dimensiones a partir del instrumento SF- 36, permitiendo de esta manera el cálculo de las utilidades para uso en análisis de costo-utilidad y de los AVAC (27,28). Los AVAC son un sistema cuantitativo para combinar en una medida única datos de supervivencia con CVRS; el tiempo de supervivencia se ajusta por la CVRS usando una escala de utilidad que va desde un estado de salud perfecto (= 1) hasta la muerte (= 0) (29). Lo desarrollaron en el Reino Unido Brazier y colaboradores utilizando la técnica del juego de la apuesta estándar sobre 611 sujetos, previa viabilidad demostrada mediante una prueba piloto (30). En este instrumento, las ocho dimensiones del SF-36 se redujeron a seis, eliminando la percepción de Salud general y combinando Desempeño físico y emocional en un solo dominio denominado Limitaciones de desempeño. De esta manera, las seis dimensiones incluidas son: Función física, Limitaciones de desempeño, Función social, Dolor corporal, Salud mental y Vitalidad. Cada dimensión contiene hasta seis niveles, generando 18.000 estados de salud únicos (6 x 4 x 5 x 6 x 5 x 5). Un modelo identificó 249 estados de salud independientes de los 18.000 (28). El método de apuesta estándar se utilizó para determinar los valores de utilidad usando una técnica denominada ''cascada'' en dos etapas: a) un total de seis estados por sujeto en el que los valores iban desde el puntaje más alto de no disfunción (nivel 1 en todas las dimensiones) hasta el puntaje más bajo de los niveles inferiores para todas las dimensiones; b) el puntaje más alto se evaluó luego contra un estado de salud perfecto (nivel 1 en todas las dimensiones) y el puntaje más bajo, contra la muerte. Los valores de esta segunda etapa se utilizaron luego para normalizar los primeros valores sobre la escala convencional (0,1) de muerte a estado perfecto de salud. Finalmente, se ajustó por mínimos cuadrados un modelo de utilidad lineal aditiva usando los ítems del SF-6D como niveles y las interacciones como covariables. El modelo preferido por los autores tuvo un R2 de 0,53 (29). El algoritmo del SF-6D genera valores de estados de salud desde 1 (sin problemas en cualquiera de las seis dimensiones) a 0,296 (el nivel más afectado en todas las seis dimensiones). Se ha informado un efecto techo el cual indica que el SF- 6D sobre-predice más bajos estados de salud al ser comparado con el EQ-5D (31,32). Además, presenta una buena confiabilidad y validez al compararlo con el cuestionario EuroQoL 5-D (33).
Cuestionario de Salud EuroQoL-5D (EQ-5D): fue diseñado con la intención de obtener un instrumento estandarizado y genérico para la evaluación de la CVRS, que permita el intercambio de datos entre los diferentes países (34). Consta de dos partes: la primera evalúa las siguientes cinco dimensiones: movilidad, cuidado personal, actividades cotidianas, dolor/ malestar y ansiedad/depresión. Para cada dimensión se describen tres estados entre los cuales el paciente debe elegir el que mejor refleje su situación. Dichos estados describen ausencia de problemas en esa dimensión (1 punto), problemas moderados (2 puntos) y problemas graves (3 puntos). La segunda parte consiste en una escala visual análoga representada mediante una línea vertical de 20 cm de longitud y graduada del 0 (peor estado de salud imaginable) al 100 (mejor estado de salud imaginable). El paciente debe marcar en dicha escala el punto que mejor represente su estado de salud global en el día de la entrevista, que es el marco de referencia temporal. Es una escala autoaplicada. Existe una versión en español. La primera parte del instrumento proporciona una información de tipo descriptivo, de tal modo que todas las combinaciones posibles generan un total de 243 estados de salud (combinación de tres elementos tomados de cinco en cinco). En el grupo español del EuroQoL transforman estas 243 combinaciones o estados en un puntaje que oscila entre 0 (sin problemas) (corresponde a la combinación obtenida de puntuar 1 en las 5 dimensiones [11111]) y 1 (problemas graves) (corresponde a la combinación obtenida de puntuar 3 en las 5 dimensiones [33333]). En la segunda parte del EuroQoL, la línea vertical proporciona una información cuantitativa sobre el estado de salud global percibido por el paciente que oscila entre 0 (peor estado de salud imaginable) al 100 (mejor estado de salud imaginable) (35). Una de las ventajas de este instrumento es la determinación del impacto o carga de una enfermedad sobre el sistema de salud a través de la discapacidad ajustada por años de vida (DALY, por la sigla en inglés de disability-adjusted life years) el cual es un cálculo de los años de vida saludables perdidos como resultado de una enfermedad. La DALY tiene dos componentes: 1) años de vida perdidos como resultado de la mortalidad (YLL); y 2) años de vida perdidos como resultado de una discapacidad o morbilidad (YLD). La DALY se usó inicialmente en 1996 cuando la Universidad de Harvard y la Organización Mundial de la Salud trabajaron conjuntamente en el estudio Carga Global de la Enfermedad (Global Burden of Disease) (36). Desde luego, se la ha usado ampliamente en todo el mundo para calcular la carga de la enfermedad en los ámbitos local, nacional e internacional (37). En la tabla 1 se presentan las múltiples áreas evaluadas por los cuatro instrumentos descritos.
Comparación entre el SF-6D y el EQ-5D
El más reciente instrumento desarrollado y publicado que se basa en utilidades es el SF-6D (28,38). Existe un considerable desacuerdo concerniente a la medida de utilidad genérica basada en las preferencias de la CVRS que deba ser usada en la construcción de los QALY. El SF-6D y el EQ-5D tienen muchas similitudes, pero se han demostrado variaciones marcadas con base en los resultados obtenidos a partir de cada uno de ellos. Existen algunos estudios en que se han comparado ambos instrumentos (1,2,31,39-43). Los hallazgos reportados revelan un bajo acuerdo y diferencias en los datos generados debido a las alternativas de los instrumentos basados en utilidad usados por cada uno de ellos. Debido a que existen disparidades en los datos de utilidad generados es importante entender sus razones; existen tres posibles explicaciones. En primer lugar, los puntajes de utilidad obtenidos mediante el EQ-5D tenderán a ser más altos que los obtenidos con el SF-6D debido a que el EQ-5D no incluye explícitamente las dimensiones de vitalidad y función social. En segundo lugar, dado que el sistema descriptivo del SF-6D presenta más niveles, algunos pacientes que presentan un verdadero buen estado de salud y que no registran un decremento con el EQ-5D, sí registran un decremento del valor de utilidad con el SF-6D. En tercer lugar, el EQ-5D tiene puntajes de utilidad más bajos que el SF-6D para estados de salud ''más graves'', en particular para dimensiones tales como salud mental, dolor y malestar. El fenómeno de detectar grandes ganancias de utilidad como consecuencia de tratamientos cuando se usa el SF-6D más que el EQ-5D será importante en áreas en las que tanto la enfermedad como el tratamiento reducen la vitalidad o el funcionamiento social. De esta manera, en cualquier situación, se deberá anticipar que la utilización del SF-6D en lugar del EQ-5D se traducirá en una mayor utilidad de las ganancias y en un menor costo por QALY (44).
En cuanto a la diferencia mínima importante
(MID) obtenida mediante el SF-6D y el EQ-5D, no es igual para estas dos medidas y difiere en los valores absolutos. Se ha demostrado que la escala del EQ-5D tiene aproximadamente el doble de rangos que la escala del SF-6D; por lo tanto, los cálculos de la MID para cada escala parecen ser proporcionalmente equivalentes en el contexto de los puntajes del rango de utilidad para cada una de ellas (45). Se necesitan más trabajos experimentales que determinen si este hallazgo es válido o no para otras medidas de utilidad, grupos de pacientes y poblaciones.
Para concluir, se recomienda que las medidas basadas en preferencias se utilicen junto con instrumentos psicométricos de CVRS debido a que la combinación de ambos tipos de mediciones compensa las limitaciones que se pueden presentar en cada uno. En particular, los puntajes psicométricos pueden encontrar con mayor probabilidad diferencias significativas entre grupos o en el tiempo.
FINANCIACIÓN: esta publicación fue realizada con el apoyo de la Estrategia de Sostenibilidad 2009-2010 de la Universidad de Antioquia.
REFERENCIAS BIBLIOGRÁFICAS
1. Kopec JA, Willison KD. A comparative review of four preference-weighted measures of health-related quality of life. J Clin Epidemiol. 2003 Apr;56(4):317-25. [ Links ]
2. McCrone P, Patel A, Knapp M, Schene A, Koeter M, Amaddeo F, et al. A comparison of SF-6D and EQ-5D utility scores in a study of patients with schizophrenia. J Ment Health Policy Econ. 2009 Mar;12(1):27-31. [ Links ]
3. Khanna D, Tsevat J. Health-related quality of life--an introduction. Am J Manag Care. 2007 Dec;13 Suppl 9:S218-23. [ Links ]
4. The World Health Organization Quality of Life assessment (WHOQOL): position paper from the World Health Organization. Soc Sci Med. 1995 Nov;41(10):1403-9. [ Links ]
5. Tsevat J. What do utilities measure? Med Care. 2000 Sep;38(9 Suppl):II160-4. [ Links ]
6. Torrance GW, Thomas WH, Sackett DL. A utility maximization model for evaluation of health care programs. Health Serv Res. 1972 Jan;7(2):118-33. [ Links ]
7. Neumann J von, Morgenstern O. Theory of Games and Economic Behavior. Princeton: Princeton University Press; 1944. [ Links ]
8. Bell DE, Farquhar PH. Perspectives on utility theory. Operations Research. 1986;34(1):179-83. [ Links ]
9. Drummond MF, Sculpher MJ, Torrance GW, O'Brien BJ, Stoddart GL. Cost- utility analysis. In: Methods for the economic evaluation of health care programmes. New York: Oxford University Press; 2005. p. 137- 209. [ Links ]
10. Froberg DG, Kane RL. Methodology for measuring health-state preferences--I: Measurement strategies. J Clin Epidemiol. 1989 Jan;42(4):345-54. [ Links ]
11. Froberg DG, Kane RL. Methodology for measuring health-state preferences--IV: Progress and a research agenda. J Clin Epidemiol. 1989 Jan;42(7):675-85. [ Links ]
12. Froberg DG, Kane RL. Methodology for measuring health-state preferences--III: Population and context effects. J Clin Epidemiol. 1989 Jan;42(6):585-92. [ Links ]
13. Froberg DG, Kane RL. Methodology for measuring health-state preferences--II: Scaling methods. J Clin Epidemiol. 1989 Jan;42(5):459-71. [ Links ]
14. Bennett K, Torrance G. Measuring health state preferences and utilities: rating scale, time tradeoff, and standard gamble techniques. In: Spilker B, editor. Quality of life and pharmacoeconomics in clinical trials. Minnesota: Lippincott Williams &; Wilkins; 1996. p. 253-65. [ Links ]
15. Rothauser EH, Urbanek GE, Pachl WP. Isopreference method for speech evaluation. J Acoust Soc Am. 1968 Aug;44(2):408-18. [ Links ]
16. Bleichrodt H. Health utility indices and equity considerations. J Health Econ. 1997 Feb;16(1):65-91. [ Links ]
17. Torrance GW. Measurement of health state utilities for economic appraisal. JJ Health Econ. 1986 Mar;5(1):1-30. [ Links ]
18. Bleichrodt H, Johannesson M. Standard gamble, time trade-off and rating scale: experimental results on the ranking properties of QALYs. J Health Econ. 1997 Apr;16(2):155-75. [ Links ]
19. Feeny D, Torrance G, Furlong W. Health utilities index. In: Spilker B, editor. Quality of life and pharmacoeconomics in clinical trials. Minnesota: Lippincott Williams &; Wilkins; 1996. p. 239-52. [ Links ]
20. Feeny D, Furlong W, Torrance GW, Goldsmith CH, Zhu Z, DePauw S, et al. Multiattribute and single-attribute utility functions for the health utilities index mark 3 system. Medical care. 2002 Feb;40(2):113-28. [ Links ]
21. Fanshel S, Bush J. A health status index and its application to health services outcomes. Operation Res. 1970;18:1021-1066. [ Links ]
22. Bush J, Chen M, Patrick D. Health status index in cost effectiveness: analysis of PKU program. In: Berg R, editor. Health status indexes. Chicago: Hospital Research and Educational Trust; 1973. p. 172-208. [ Links ]
23. Kaplan R, Seiber W, Ganiats T. The quality of Well-Being scale: comparison of the interview administered version with the self-administered questionnaire. Psychol Health. 1997;12:783-91. [ Links ]
24. Kaplan R, Anderson J. The General Health Policy Model: an integrated approach. In: Spilker B, editor. Quality of life and pharmacoeconomics in clinical trials. Minnesota: Lippincott Williams &; Wilkins; 1996. p. 309-22. [ Links ]
25. Kaplan RM, Bush JW, Berry CC. Health status: types of validity and the index of well-being. Health Serv Res. 1976 Jan;11(4):478-507. [ Links ]
26. Németh G. Health related quality of life outcome instruments. Eur Spine J. 2006 Jan;15 Suppl 1:S44-51. [ Links ]
27. Coons SJ, Rao S, Keininger DL, Hays RD. A comparative review of generic quality-of-life instruments. Pharmacoeconomics. 2000 Jan;17(1):13-35. [ Links ]
28. Brazier J, Roberts J, Deverill M. The estimation of a preference-based measure of health from the SF-36. J Health Econ. 2002 Mar;21(2):271-92. [ Links ]
29. O'Brien BJ, Spath M, Blackhouse G, Severens JL, Dorian P, Brazier J. A view from the bridge: agreement between the SF-6D utility algorithm and the Health Utilities Index. Health Econ. 2003 Nov;12(11):975-81. [ Links ]
30. Brazier J, Usherwood T, Harper R, Thomas K. Deriving a preference-based single index from the UK SF-36 Health Survey. J Clin Epidemiol. 1998 Nov;51(11):1115-28. [ Links ]
31. Brazier J, Roberts J, Tsuchiya A, Busschbach J. A comparison of the EQ-5D and SF-6D across seven patient groups. Health Econ. 2004 Sep;13(9):873-84. [ Links ]
32. Seymour J, McNamee P, Scott A, Tinelli M. Shedding new light onto the ceiling and floor?. A quantile regression approach to compare EQ-5D and SF-6D responses. Health Econ. 2010 Jun;19(6):683-96. [ Links ]
33. Petrou S, Hockley C. An investigation into the empirical validity of the EQ-5D and SF-6D based on hypothetical preferences in a general population. Health Econ. 2005 Nov;14(11):1169-89. [ Links ]
34. Bobes García J, G.-Portilla MP, Bascarán Fernández MT, Sáiz Martínez PA, Bousoño García M, editors. Instrumentos de evaluación de la calidad de vida relacionada con la salud. In: Banco de instrumentos básicos para la práctica de la psiquiatría clínica. Oviedo: Ars Medica; 2002. p. 131-42. [ Links ]
35. Badia X, Roset M, Montserrat S, Herdman M, Segura A. [The Spanish version of EuroQol: a description and its applications. European Quality of Life scale]. Med Clin (Barc). 1999 Jan;112 Suppl:79-85. [ Links ]
36. Murray CJ, Lopez AD, Jamison DT. The global burden of disease in 1990: summary results, sensitivity analysis and future directions. Bull World Health Organ. 1994 Jan;72(3):495-509. [ Links ]
37. Siddiqi A-e-A, Ebrahim SH, Soucie JM, Parker CS, Atrash HK. Burden of disease resulting from hemophilia in the U.S. Am J Prev Med. 2010 Apr;38(4 Suppl):S482-8. [ Links ]
38. Bryan S, Longworth L. Measuring health-related utility: why the disparity between EQ-5D and SF-6D?. Eur J Health Econ. 2005 Sep;6(3):253-60. [ Links ]
39. Szende A, Leidy NK, Ståhl E, Svensson K. Estimating health utilities in patients with asthma and COPD: evidence on the performance of EQ-5D and SF-6D. Qual Life Res. 2009 Mar;18(2):267-72. [ Links ]
40. Hawthorne G, Richardson J, Day NA. A comparison of the Assessment of Quality of Life (AQoL) with four other generic utility instruments. Ann Med. 2001 Jul;33(5):358-70. [ Links ]
41. Longworth L, Bryan S. An empirical comparison of EQ-5D and SF-6D in liver transplant patients. Health Econ. 2003 Dec;12(12):1061-7. [ Links ]
42. Aggarwal R, Wilke CT, Pickard AS, Vats V, Mikolaitis R, Fogg L, et al. Psychometric properties of the EuroQol-5D and Short Form-6D in patients with systemic lupus erythematosus. J Rheumatol. 2009 Jun;36(6):1209-16. [ Links ]
43. Mann R, Gilbody S, Richards D. Putting the ''Q'' in depression QALYs: a comparison of utility measurement using EQ-5D and SF-6D health related quality of life measures. Soc Psychiatry Psychiatr Epidemiol. 2009 Jul;44(7):569-78. [ Links ]
44. Grieve R, Grishchenko M, Cairns J. SF-6D versus EQ-5D: reasons for differences in utility scores and impact on reported cost-utility. Eur J Health Econ. 2009 Feb;10(1):15-23. [ Links ]
45. Walters SJ, Brazier JE. Comparison of the minimally important difference for two health state utility measures: EQ-5D and SF-6D. Qual Life Res. 2005 Aug;14(6):1523-32. [ Links ]