Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.28 no.3 Medellín July/Aug. 2015
https://doi.org/10.17533/udea.iatreia.v28n3a11
CASO CLÍNICO DE CARDIOLOGÍA
DOI 10.17533/udea.iatreia.v28n3a11
Cierre percutáneo de la auriculilla izquierda con dispositivo Watchman: opción para pacientes con fibrilación auricular y alto riesgo de sangrado por anticoagulación
Percutaneous closure of the left atrial appendage with Watchman device: An option for patients with atrial fibrilation and high risk of bleeding with anticoagulation
Fechamento percutâneo da átrio esquerdo com dispositivo Watchman: opção para pacientes com fibrilação auricular e alto risco de sangrado por anticoagulação
Juan Sénior 1,3; Henry Borja2; Andrés Fernández3; Arturo Rodríguez3; Víctor Aldana2
1 Coordinador del posgrado de Cardiología Intervencionista, Universidad de Antioquia, Medellín, Colombia. mmbt@une.net.co
2 Residente de Cardiología Intervencionista, Universidad de Antioquia, Medellín, Colombia.
3 Cardiólogo Intervencionista, Hospital Universitario San Vicente Fundación, Medellín, Colombia.
Recibido: mayo 12 de 2015
Aceptado: mayo 15 de 2015
RESUMEN
La fibrilación auricular es la arritmia más común en la práctica clínica, con una prevalencia estimada de 1% a 2% en la población general. La anticoagulación sigue siendo parte fundamental de su tratamiento para la prevención de eventos cerebrovasculares (ECV) embólicos, pero está contraindicada aproximadamente en el 20% de los pacientes. Reportamos el caso de un paciente con fibrilación auricular no valvular con puntaje alto de riesgo para ECV, pero con antecedente de sangrado intraparenquimatoso cerebral y muy alto riesgo de sangrado con la anticoagulación a largo plazo; se hizo con éxito y sin complicaciones el cierre percutáneo de la auriculilla izquierda con el dispositivo Watchman.
PALABRAS CLAVE
Apéndice Atrial, Coagulación Sanguínea, Fibrilación Atrial
SUMMARY
Atrial fibrillation is the most common arrhythmia found in clinical practice, with a population prevalence of 1% to 2%. Anticoagulation remains a fundamental part of treatment for the prevention of cerebrovascular events (stroke), but it is contraindicated in approximately 20% of patients. We report a case of non-valvular atrial fibrillation with high-risk score for stroke, a history of intracerebral bleeding, and very high risk of bleeding with long-term anticoagulation. Percutaneous closure of the left atrial appendage with the Watchman device was performed successfully without complications.
KEY WORDS
Atrial Appendage, Atrial Fibrillation, Blood Coagulation
RESUMO
A fibrilação auricular é a arritmia mais comum na prática clínica, com uma prevalência estimada de 1% a 2% na população geral. A anticoagulação segue sendo parte fundamental de seu tratamento para a prevenção de eventos cerebrovasculares (ECV) embólicos, mas está contraindicada aproximadamente no 20% dos pacientes. Reportamos o caso de um paciente com fibrilação auricular não valvular com a pontuação alto de risco para ECV, mas com antecedente de sangrado intraparenquimatoso cerebral e muito alto risco de sangrado com a anticoagulação a longo prazo; fez-se com sucesso e sem complicações o fechamento percutâneo do átrio esquerdo com o dispositivo Watchman.
PALAVRAS CHAVE
Apêndice Atrial, Coagulação Sanguínea, Fibrilação Atrial
Cómo citar: Sénior J, Borja H, Fernández A, Rodríguez A, Aldana V. Cierre percutáneo de la auriculilla izquierda con dispositivo Watchman: opción para pacientes con fibrilación auricular y alto riesgo de sangrado por anticoagulación. Iatreia. 2015 Jul-Sep;28(3): 325-331. DOI 10.17533/udea.iatreia.v28n3a11.
INTRODUCCIÓN
La fibrilación auricular (FA) es la arritmia clínicamente más relevante y que se encuentra con mayor frecuencia en la práctica. La prevalencia estimada en la población general es de 1% a 2% y aumenta significativamente con la edad (1). El porcentaje de eventos cerebrovasculares (ECV) atribuidos a la FA es menor del 0,5% entre los 40 y 49 años, se aproxima al 1,5% entre los 50 y 59 años y llega al 15%-20% entre los 80 y 89 años, convirtiendo a esta arritmia en la causa más frecuente de ECV en estos pacientes (2). Se clasifica según la duración de los episodios como: paroxística, cuando termina espontáneamente o por intervención dentro de los primeros 7 días después de su inicio; persistente, cuando es sostenida durante más de 7 días; persistente de larga duración, cuando es cuando el médico y el paciente han decidido suspender los intentos por restaurar el ritmo sinusal; y no valvular, cuando se presenta en ausencia de estenosis mitral reumática, prótesis valvular mecánica o biológica o reparación de válvula mitral.
La terapia de los pacientes con FA debe ser individualizada, teniendo en cuenta el riesgo de eventos tromboembólicos y el de sangrado, de acuerdo con las características específicas del cuadro clínico y los valores y preferencias del paciente. Inicialmente se recomendó el puntaje CHADS2, que incluye la edad y la presencia de falla cardíaca, hipertensión, diabetes mellitus y antecedente de ECV (3), para la estratificación del riesgo de ECV en pacientes con fibrilación auricular no valvular (FANV); sin embargo, datos provenientes de algunos estudios recientes han permitido recomendar el puntaje CHA2DS2-VASc, que incluye adicionalmente la presencia de enfermedad vascular y el sexo, para la estratificación del riesgo, mejorando la especificidad sin afectar la sensibilidad del modelo de predicción (4) .
Por años, la terapia oral con anticoagulantes se ha mantenido como una estrategia eficaz para la prevención de eventos embólicos en pacientes con FA. Sin embargo, muchos pacientes presentan complicaciones relacionadas con la misma y en algunos casos se han presentado sangrados amenazantes para la vida, o que dejan secuelas que afectan de manera importante la calidad de vida; a ello se suman la baja adherencia a la terapia a largo plazo y el escaso control en el rango terapéutico (5) en algunos pacientes, lo que ha impulsado el estudio de terapias alternativas para el manejo de la enfermedad como nuevos anticoagulantes orales y el cierre percutáneo de la auriculilla izquierda.
En los últimos años se dispone de nuevos fármacos anticoagulantes orales, que han demostrado en ensayos clínicos con asignación aleatoria ser no inferiores (diseño de no inferioridad) a la terapia con warfarina, con menor probabilidad de producir sangrado y sin el requerimiento de la vigilancia del nivel de anticoagulación por pruebas de laboratorio, aunque sin la disponibilidad de un antídoto específico en caso de ser necesario revertir su efecto. Es así como algunas guías de práctica clínica han recomendado el uso de dabigatran, rivaroxaban y apixaban en pacientes con FANV y puntaje CHA2DS2-VASc de 2 o mayor; sin embargo, es importante recalcar que en algunos escenarios la terapia de elección sigue siendo la anticoagulación con warfarina, tal como en pacientes con válvulas protésicas, falla renal avanzada (depuración de creatinina menor de 15 mL/min) y revascularización miocárdica quirúrgica o percutánea. Es importante antes de iniciar la terapia anticoagulante evaluar el riesgo de sangrado con el objetivo de tomar la decisión correcta de acuerdo con las características específicas del paciente; el modelo de predicción más utilizado con este fin es el puntaje HAS-BLED, que incluye lo siguiente: hipertensión arterial no controlada (presión arterial sistólica mayor de 160 mm Hg), alteración de la función renal o hepática, ECV previo, sangrado previo, INR lábil, edad mayor de 65 años, uso de medicamentos que predisponen al sangrado y abuso del alcohol.
La auriculilla izquierda es una estructura larga y tubular con trabeculaciones de músculos pectíneos; en presencia de ritmo sinusal normal con adecuada contractilidad es inusual la formación en ella de trombos, pero cuando se altera la contractilidad es la fuente más importante de tromboembolia como ocurre en la FANV, con reportes en algunas series de hasta un 90% (6). Estos hallazgos han motivado el interés en estrategias encaminadas a la exclusión de la auriculilla izquierda en pacientes con FANV, como terapia preventiva de la formación de trombos y por ende del embolismo sistémico. Diferentes series muestran cómo el cierre percutáneo de la auriculilla izquierda es un procedimiento seguro, no inferior a la terapia con warfarina en el desenlace primario de ECV, muerte cardiovascular y embolismo sistémico, en pacientes con FANV con puntaje CHADS2 de 1 o más (7).
En estudios clínicos se han evaluado tres dispositivos para el cierre de la auriculilla izquierda: el PLAATO (por la sigla en inglés de percutaneous left atrial appendage transcatheter occlusion), el Watchman™ y el Amplatzer cardiac plug. En el 2001, el sistema PLAATO se convirtió en el primer dispositivo de cierre de auriculilla utilizado en humanos, en pacientes con alto riesgo de ECV que tenían contraindicada la anticoagulación con warfarina; se demostró que ara seguro y eficaz en la prevención de eventos embólicos (8), pero no está disponible para uso clínico. El Amplatzer cardiac plug fue desarrollado a partir de los dispositivos para cierre septal, por lo que es más familiar para el cardiólogo intervencionista; a diferencia del anterior, sella el orificio de entrada; la frecuencia de eventos durante la implantación es de alrededor del 5% y tiene la ventaja teórica de no requerir anticoagulación; sin embargo, se han descrito trombos de tamaño considerable en su superficie y la evidencia está basada en seguimiento de cohortes y no en ensayos clínicos con asignación aleatoria y grupo control activo. El tercer dispositivo es el Watchman™ (figura 1), que tiene un marco de nitinol autoexpandible con lengüetas de fijación y una membrana de poliéster permeable o porosa que permite la endotelización; llena la auriculilla y por tanto depende de su anatomía.
La evidencia científica parte de la información obtenida en dos ensayos clínicos: el PROTECT AF y el PREVAIL y un registro: CAP Registry. El estudio PROTECT AF fue un ensayo clínico con asignación aleatoria y diseño de no inferioridad, que comparó la eficacia y seguridad del dispositivo con la anticoagulación con warfarina; demostró reducción del desenlace primario en el análisis de intención a tratar con reducción del riesgo del 38% y probabilidad de no inferioridad mayor del 99,9%. La frecuencia acumulada de eventos adversos fue del 10,2% en el grupo de intervención y del 6,8% en el grupo control (RR: 1,69; IC 95%: 1,01- 3,19). El evento adverso más frecuente en el grupo de intervención fue el derrame pericárdico, seguido por sangrado mayor. Los pacientes intervenidos recibieron anticoagulación con warfarina durante los primeros 45 días después de la intervención para facilitar la endotelización (9). Este estudio fue la base para el inicio de la fase clínica del dispositivo. Presentamos el caso de un paciente con FANV permanente, contraindicación para anticoagulación y alto riesgo de sangrado a quien se le hizo cierre de la auriculilla izquierda con el dispositivo Watchman™.
DESCRIPCIÓN DEL CASO
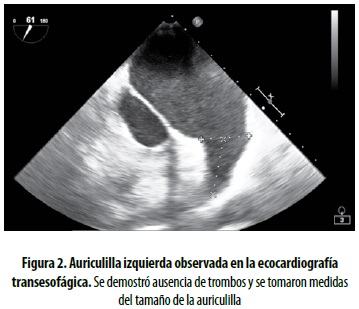
Paciente de 71 años de ocupación agricultor, residente en zona rural con antecedente de hipertensión arterial, fibrilación auricular y enfermedad coronaria, intervenido en forma percutánea con estent convencional en la arteria descendente anterior, con doble antiagregación por antecedente de ECV hemorrágico 4 años antes, afasia motora como secuela importante, pero sin limitación motriz o funcional. Consultó por cuadro de dolor precordial atípico y disnea. En esta hospitalización se le descartó en principio un evento coronario agudo; posteriormente se le hizo estratificación coronaria no invasiva con perfusión miocárdica, que fue reportada como negativa. En el ecocardiograma se encontró el ventrículo izquierdo no dilatado, con trastornos segmentarios de la contractilidad y moderada disminución de la función sistólica y de la fracción de eyección con severa dilatación biauricular, auriculilla izquierda dilatada, pero sin trombos, leve hipertensión pulmonar y ritmo de fibrilación auricular (figura 2). Luego de estabilizar su condición clínica inicial y habiendo descartado comorbilidades cardiovasculares adicionales, fue evaluado por el grupo de cardiología clínica, que lo consideró como un paciente con alto riesgo embólico (CHA2DS2-VASc 5) y de complicaciones relacionadas con la anticoagulación prolongada (HAS-BLED 7), por lo cual se propuso hacerle cierre percutáneo de la auriculilla. Evaluado junto con neurología, se tuvieron en cuenta las comorbilidades y la condición social de vivienda en medio rural en compañía y a cargo de un adulto mayor, por lo que se indicó el cierre percutáneo de la auriculilla izquierda con dispositivo Watchman.
PROCEDIMIENTO
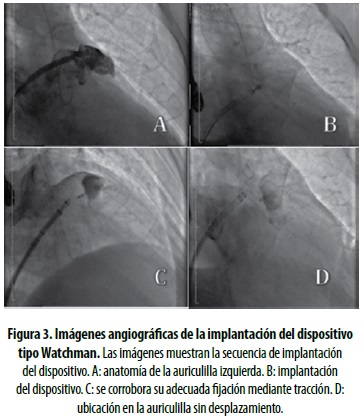
El procedimiento se llevó a cabo bajo anestesia general guiado por ecocardiografía; se inició con la medición de la auriculilla izquierda y la definición de su anatomía. Luego se hizo punción de la arteria y la vena femorales derechas para obtener el acceso vascular; se realizó punción transeptal bajo visión fluoroscópica y ecocardiográfica, corroborando el sitio de la punción, que fue posterior e inferior; a continuación se avanzó una guía rígida, que se ubicó en la vena pulmonar superior izquierda, a través de la cual se introdujeron una camisa o vaina de liberación y un catéter cola de cerdo para acceder a la auriculilla izquierda; se hicieron en esta inyecciones de medio de contraste para determinar por angiografía su tamaño, profundidad y anatomía, con base en lo cual se decidió utilizar un dispositivo de 33 mm. Se retiró el catéter cola de cerdo y se implantó el dispositivo, verificando se estabilidad, compresibilidad y ausencia de fugas, por lo cual se procedió a liberarlo; en el auriculograma se demostró adecuada exclusión de la auriculilla y el ecocardiograma corroboró la ausencia de complicaciones, por lo que se consideró que el implante fue exitoso (figura 3).
El paciente evolucionó bien después del procedimiento y fue dado de alta a las 72 horas para seguimiento ambulatorio, con antiagregación dual (ácido acetilsalicílico y clopidogrel). A los 15 días regresó por infección urinaria que fue tratada y egresó sin otras complicaciones relacionadas con el procedimiento.
DISCUSIÓN
El cierre de la auriculilla izquierda es un procedimiento seguro y efectivo para la prevención de eventos embólicos en pacientes con FANV y contraindicación para la anticoagulación. La técnica de la implantación ha cambiado desde la publicación del estudio PROTECT AF, logrando disminuir los eventos adversos durante su implantación y por ende mejorar los resultados. En una serie de casos de nuestro grupo, incluidos en un registro latinoamericano de 53 pacientes (datos no publicados), se han logrado los resultados obtenidos en el paciente descrito.
La anticoagulación con warfarina continúa siendo la terapia de elección en un grupo de pacientes con FA, especialmente aquellos crónicamente anticoagulados con niveles adecuados de INR y sin complicaciones, portadores de prótesis valvulares, en presencia de falla renal avanzada y en pacientes revascularizados en forma percutánea, en los cuales se recomienda la combinación con clopidogrel. El advenimiento de nuevos anticoagulantes orales ha permitido disponer de alternativas al tratamiento con warfarina, demostrando no inferioridad en el escenario de la FANV. El cierre de la auriculilla izquierda es una alternativa terapéutica útil en los pacientes con contraindicación para la anticoagulación, eventos adversos con esta, imposibilidad para lograr controles o niveles adecuados o con alto riesgo de sangrado y de embolismo sistémico. También en los pacientes anticoagulados apropiadamente y con eventos isquémicos cerebrales o embólicos a repetición.
El ensayo clínico de no inferioridad PREVAIL (10), aunque no alcanzó el nivel de no inferioridad en el desenlace coprimario de ECV, embolismo sistémico y muerte cardiovascular/no explicada, sí lo hizo en el segundo desenlace coprimario de ECV o embolismo sistémico 7 días después de la implantación. Sin embargo, su resultado más importante fue la disminución de los eventos adversos durante la implantación, de 8,7% reportado en el estudio WATCHMAN a 4,2% en el PREVAIL; también se redujeron el derrame pericárdico que requiere pericardiocentesis y el ECV relacionado con el procedimiento, a pesar de la inclusión de nuevos operadores e instituciones. El Continued Acces Registry (CAP) demostró mejoría significativa en la seguridad del procedimiento con respecto al aumento de la experiencia del operador (11). La evidencia conjunta de los dos ensayos clínicos y el registro permiten posicionar la terapia como segura y eficaz para el tratamiento de los pacientes con FANV, por lo cual ha sido incluida en guías de práctica clínica con un grado de recomendación IIb B (12) y la Food and Drug Administration (FDA) aprobó recientemente su uso en Estados Unidos (13).
Dada la necesidad de anticoagulación con warfarina durante los primeros 45 días después de la implantación del Watchman, con base en el protocolo utilizado en los dos ensayos clínicos mencionados, ¿qué debemos hacer con los pacientes con contraindicación para anticoagulación? Este interrogante fue resuelto parcialmente por el estudio ASAP, en el cual se administró terapia antiagregante dual con ácido acetil salicílico (ASA) y clopidogrel por 6 meses y posteriormente ASA en forma indefinida; se encontraron resultados similares a los reportados previamente con el cierre de la auriculilla, aunque se debe anotar que no fue un ensayo clínico con asignación aleatoria (14). Estos datos son cruciales, puesto que en un registro europeo reciente se reportó que la indicación principal para el cierre de la auriculilla (94% de los casos) fue la contraindicación para la anticoagulación, seguida por el riesgo alto de sangrado con HAS-BLED de 3 o más y eventos embólicos, a pesar de la anticoagulación oral, y en tan solo el 1% como alternativa a esta última (15).
Estudios económicos en Canadá demuestran que el cierre percutáneo de la auriculilla con dispositivo se mantiene como una estrategia costo-efectiva cuando se lo compara con la terapia convencional con anticoagulación oral con warfarina (16). También se incluyó la terapia con un nuevo anticoagulante oral (dabigatran) y presenta dominancia extendida por el cierre percutáneo de la auriculilla izquierda, dado que es más costosa por unidad adicional de efectividad. Es importante realizar este tipo de estudios en nuestro medio que permitan guiar la toma de decisiones y la formulación de recomendaciones locales.
Se ha reportado que la frecuencia de fugas periprotésicas puede ser hasta del 32%; sin embargo, no se asocian con aumento de eventos embólicos, por lo que se sugiere que si son menores de 5 mm se suspenda la anticoagulación a los 45 días. No está clara la conducta apropiada en casos con fugas mayores, pero probablemente debe ser tomada de acuerdo con el riesgo de sangrado y las preferencias del paciente (17).
CONCLUSIONES
En los pacientes con FANV y alto riesgo de eventos cardioembólicos y contraindicaciones para la anticoagulación o alto riesgo de sangrado, se debe plantear la estrategia de cierre percutáneo de la auriculilla con el dispositivo Watchman, por ser un procedimiento seguro y eficaz. También son candidatos potenciales para este tratamiento otros pacientes con dificultad para la anticoagulación por la no disponibilidad de medicamentos o el acceso limitado a controles dada su residencia en zonas apartadas o por mal soporte familiar y social; igualmente, los que sufren eventos adversos por la anticoagulación, los que tienen eventos recurrentes a pesar de adecuada anticoagulación y los que tienen alto riesgo de trauma como los epilépticos o ancianos.
CONFLICTO DE INTERÉS
Los autores declaran no tener ningún conflicto de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Miyasaka Y, Barnes ME, Gersh BJ, Cha SS, Bailey KR, Abhayaratna WP, et al. Secular trends in incidence of atrial fibrillation in Olmsted County, Minnesota, 1980 to 2000, and implications on the projections for future prevalence. Circulation. 2006 Jul;114(2):119-25. Erratum in: Circulation. 2006 Sep;114(11):e498. [ Links ]
2. Roger VL, Go AS, Lloyd-Jones DM, Adams RJ, Berry JD, Brown TM, et al. Heart disease and stroke statistics-- 2011 update: a report from the American Heart Association. Circulation. 2011 Feb;123(4):e18-e209. DOI 10.1161/CIR.0b013e3182009701. Erratum in: Circulation. 2011 Oct;124(16):e426. Circulation. 2011 Feb 15;123(6):e240. [ Links ]
3. Laupacis A, Boysen G, Connolly S, Ezekowitz M, Hart R, James K. The atrial fibrillation investigators. Risk factors for stroke and efficacy of antithrombotic therapy in atrial fibrillation. Analysis of pooled data from five randomized controlled trials. Arch Intern Med. 1994 Jul;154(13):1449-57. Erratum in: Arch Intern Med 1994 Oct 10;154(19):2254. [ Links ]
4. Gage BF, Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ. Validation of clinical classification schemes for predicting stroke: results from the National Registry of Atrial Fibrillation. JAMA. 2001 Jun;285(22):2864-70. [ Links ]
5. Lip GY, Nieuwlaat R, Pisters R, Lane DA, Crijns HJ. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest. 2010 Feb;137(2):263-72. DOI 10.1378/chest.09-1584. [ Links ]
6. ACTIVE Writing Group of the ACTIVE Investigators, Connolly S, Pogue J, Hart R, Pfeffer M, Hohnloser S, et al. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events (ACTIVE W): a randomised controlled trial. Lancet. 2006 Jun;367(9526):1903-12. [ Links ]
7. Bergmann MW, Landmesser U. Left atrial appendage closure for stroke prevention in non-valvular atrial fibrillation: rationale, devices in clinical development and insights into implantation techniques. EuroIntervention. 2014 Aug;10(4):497-504. DOI 10.4244/EIJV10I4A86. [ Links ]
8. Ostermayer SH, Reisman M, Kramer PH, Matthews RV, Gray WA, Block PC, et al. Percutaneous left atrial appendage transcatheter occlusion (PLAATO system) to prevent stroke in high-risk patients with non-rheumatic atrial fibrillation: results from the international multi-center feasibility trials. J Am Coll Cardiol. 2005 Jul;46(1):9-14. [ Links ]
9. Holmes DR, Reddy VY, Turi ZG, Doshi SK, Sievert H, Buchbinder M, et al. Percutaneous closure of the left atrial appendage versus warfarin therapy for prevention of stroke in patients with atrial fibrillation: a randomised non-inferiority trial. Lancet. 2009 Aug;374(9689):534-42. DOI 10.1016/S0140-6736(09)61343-X. Erratum in: Lancet. 2009 Nov;374(9701):1596. [ Links ]
10. Holmes DR Jr, Kar S, Price MJ, Whisenant B, Sievert H, Doshi SK, et al. Prospective randomized evaluation of the Watchman Left Atrial Appendage Closure device in patients with atrial fibrillation versus long-term warfarin therapy: the PREVAIL trial. J Am Coll Cardiol. 2014 Jul;64(1):1-12. DOI 10.1016/j.jacc.2014.04.029. Erratum in: J Am Coll Cardiol. 2014 Sep;64(11):1186. [ Links ]
11. Reddy VY, Holmes D, Doshi SK, Neuzil P, Kar S. Safety of percutaneous left atrial appendage closure: results from the Watchman Left Atrial Appendage System for Embolic Protection in Patients with AF (PROTECT AF) clinical trial and the Continued Access Registry. Circulation. 2011 Feb;123(4):417-24. DOI 10.1161/CIRCULATIONAHA.110.976449. [ Links ]
12. Camm AJ, Lip GY, De Caterina R, Savelieva I, Atar D, Hohnloser SH, et al. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation: an update of the 2010 ESC Guidelines for the management of atrial fibrillation. Developed with the special contribution of the European Heart Rhythm Association. Eur Heart J. 2012 Nov;33(21):2719-47. DOI 10.1093/eurheartj/ehs253. Erratum in: Eur Heart J. 2013 Mar;34(10):790. Eur Heart J. 2013 Sep;34(36):2850-1. [ Links ]
13. Waksman R, Pendyala LK. Overview of the Food and Drug Administration circulatory system devices panel meetings on WATCHMAN left atrial appendage closure therapy. Am J Cardiol. 2015 Feb;115(3):378-84. [ Links ] DOI 10.1016/j.amjcard.2014.11.011.
14. Reddy VY, Möbius-Winkler S, Miller MA, Neuzil P, Schuler G, Wiebe J, et al. Left atrial appendage closure with the Watchman device in patients with a contraindication for oral anticoagulation: the ASAP study (ASA Plavix Feasibility Study With Watchman Left Atrial Appendage Closure Technology). J Am Coll Cardiol. 2013 Jun;61(25):2551-6. DOI 10.1016/j.jacc.2013.03.035. [ Links ]
15. Pison L, Potpara TS, Chen J, Larsen TB, Bongiorni MG, Blomström-Lundqvist C, et al. Left atrial appendage closure-indications, techniques, and outcomes: results of the European Heart Rhythm Association Survey. Europace. 2015 Apr;17(4):642-6. DOI 10.1093/europace/euv069. [ Links ]
16. Singh SM, Micieli A, Wijeysundera HC. Economic evaluation of percutaneous left atrial appendage occlusion, dabigatran, and warfarin for stroke prevention in patients with nonvalvular atrial fibrillation. Circulation. 2013 Jun;127(24):2414-23. DOI 10.1161/CIRCULATIONAHA.112.000920. [ Links ]
17. Viles-Gonzalez JF, Kar S, Douglas P, Dukkipati S, Feldman T, Horton R, et al. The clinical impact of incomplete left atrial appendage closure with the Watchman Device in patients with atrial fibrillation: a PROTECT AF (Percutaneous Closure of the Left Atrial Appendage Versus Warfarin Therapy for Prevention of Stroke in Patients With Atrial Fibrillation) substudy. J Am Coll Cardiol. 2012 Mar;59(10):923-9. DOI 10.1016/j.jacc.2011.11.028. [ Links ]