INTRODUCCIÓN
En general, se considera que la participación activa en el deporte es benéfica para la salud y el bienestar de los individuos; sin embargo, su práctica incrementa el riesgo de sufrir diversas lesiones principalmente músculo-esqueléticas y en el peor de los casos eventos catastróficos como la muerte súbita. En la actualidad se calcula que la incidencia de muerte súbita en atletas se encuentra entre 1/1 000 000 y 1/23 000 atletas por año, y en algunas subpoblaciones puede llegar a 1/30001)(2)(3)(4. El gran contraste entre estas tasas se debe a la diferente metodología y a la heterogeneidad de las poblaciones comparadas3.
Aunque la tasa de muerte súbita es relativamente baja, existen factores de riesgo bien identificados como las enfermedades cardíacas, que se han asociado con 90 % de los casos. La Asociación Americana del Corazón (AHA, por la sigla en inglés de American Heart Asssociation) calcula que la prevalencia de un trastorno cardiovascular subyacente que predispone a muerte cardíaca súbita (MCS) en atletas jóvenes es de 0,3 % o 1 en 3334, mientras que estudios en otras regiones como Arabia Saudita hallaron anormalidades cardiacas en 3 %5.
Tradicionalmente se han empleado dos estrategias clínicas para la tamización cardíaca en atletas. La primera, propuesta por la AHA, utiliza la historia clínica y el examen físico2: la segunda, propuesta por la Sociedad de Cardiología Europea (SCE), en las recomendaciones de Lausana, adiciona el electrocardiograma (ECG)6 a la tamización. La evidencia sugiere que la primera podría dejar sin detectar la mayoría de atletas con enfermedades cardiovasculares graves7)(8 y por tanto no lograr el objetivo de la prueba de tamización. Además, la prueba que incluye el ECG y que ha sido aprobada por el Comité Olímpico Internacional (COI) como instrumento de tamización cardiovascular preparticipativo, ha mejorado la identificación de enfermedades cardíacas y solo este modelo ha demostrado ser costo-efectivo para reducir la tasa de muertes súbitas en atletas9.
El objetivo de este estudio fue describir la prevalencia de condiciones cardiovasculares subyacentes que predisponen a MCS en una muestra de atletas de la Universidad de Antioquia, Medellín, Colombia, utilizando la tamización cardiovascular propuesto por la SCE6.
MATERIALES Y MÉTODOS
Entre febrero y junio de 2015 se hizo un estudio transversal en atletas seleccionados al azar, de disciplinas deportivas con un componente dinámico y estático entre moderado y alto. Los criterios de inclusión fueron edad mayor de 18 años y estar activo como atleta de representación de la Universidad de Antioquia. Se excluyeron los atletas mayores de 35 años y los que presentaran antecedentes de consumo de medicamentos con efectos cardíacos reconocidos y/o enfermedades cardiovasculares ya diagnosticadas.
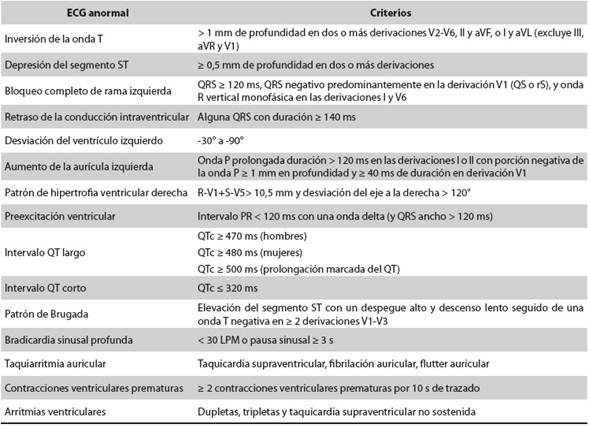
Las variables evaluadas se obtuvieron mediante la tamización básica de las recomendaciones de Lausana6, paso 1, que constan de cuestionario médico, examen físico y ECG de 12 derivaciones. Inicialmente se hizo el cuestionario médico para indagar sobre los antecedentes personales y familiares asociados a la MCS. El examen cardiovascular lo hizo un médico especialista en medicina aplicada a la actividad física y el deporte con el fin de buscar signos cardiovasculares anormales. Finalmente, se tomó un ECG de 12 derivaciones según las normas internacionales de las posiciones precordiales. Los trazos electrocardiográficos impresos se utilizaron en una evaluación posterior independiente por un médico especialista en medicina aplicada a la actividad física y un cardiólogo que los interpretaron con base en los criterios de Seattle10 (Tabla 1).
Siguiendo el paso 2 de los recomendaciones de Lausana, en caso de hallazgos positivos en la historia médica (personal o familiar) o en el test diagnóstico del primer paso, se remitió a una evaluación por cardiólogo al centro de atención médica de cada atleta, para determinar la prueba complementaria que se debía hacer de acuerdo con el hallazgo positivo, pero tales pruebas no fueron parte de este estudio.
El estudio fue aprobado por el Comité de Bioética del Instituto de Investigaciones de la Facultad de Medicina de la Universidad de Antioquia; todos los participantes firmaron el consentimiento informado.
ANÁLISIS ESTADÍSTICO
Se calculó un tamaño de muestra de 80 participantes teniendo en cuenta que se podrían encontrar alteraciones cardíacas en 3 % de los atletas, con una precisión de 4 % y un error α de 5 %. Se utilizó el software Epidat versión 4,1 de la Organización Panamericana de la Salud. Se describieron las variables nominales por medio de frecuencias y proporciones. Para las variables cuantitativas con distribución normal se utilizaron el promedio y la desviación estándar y para las cuantitativas con distribución diferente a la normal se emplearon la mediana y el rango intercuartílico.
Se describieron las variables demográficas, clínicas, antropométricas y del entrenamiento en toda la muestra, y las del grupo con presencia de la anormalidad cardíaca letal.
RESULTADOS
Se invitó a 90 de los 800 atletas de la Universidad de Antioquia a participar en el estudio, pero cuatro no aceptaron y seis presentaron criterios de exclusión por lo que finalmente el grupo de análisis estuvo conformado por 80: 60 hombres (75 %) y 20 mujeres (25 %).
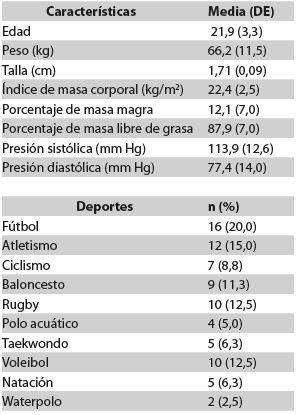
El promedio de edad de los deportistas incluidos era de 21,9 ± 3,3 años; su índice de masa corporal (IMC), de 22,4 ± 2,5 kg/m2 y su porcentaje de grasa, de 12,1 ± 7. El promedio de tiempo de participación competitiva en el deporte era de 64,9 ± 42,5 meses, con una duración diaria de 117,2 ± 36,3 minutos. El mayor porcentaje de atletas (20 %) practicaban fútbol (Tabla 2).
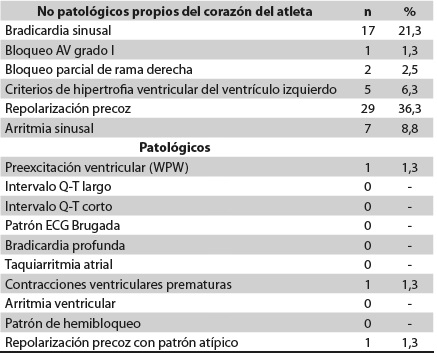
Se encontraron cambios electrocardiográficos derivados del entrenamiento o “corazón del atleta” en 76,3 %; el principal fue la repolarización precoz con patrón típico (29 casos; 36,3 %), seguida por la bradicardia sinusal (17 casos; 21,2 %). En tres hombres (3,8 %) se identificaron patrones electrocardiográficos anormales predisponentes a la MCS, a saber: preexcitación ventricular (un caso), contracciones ventriculares prematuras (3 contracciones ventriculares prematuras en el ECG en reposo) (un caso) y patrón atípico de repolarización precoz (un caso) (Tabla 3).
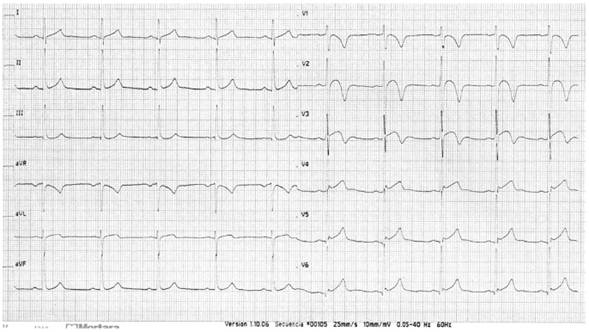
En el atleta con patrón de repolarización precoz atípico (Figura 1) se encontró elevación del segmento ST con una convexidad hacia arriba (domo) en V2-V3, combinado con inversión de la onda T > 1 mm, y una onda J en la derivaciones V4,V5 y V6. Los cambios en el segmento ST y la onda T son características del patrón de domo, descrito principalmente en atletas negros/africanos, y considerado una adaptación étnica inducida por el entrenamiento, pero infrecuente en otros grupos étnicos11. Las ondas J en V4,V5 y V6, se consideran, en los criterios de Seattle, entre los cambios benignos generados por el ejercicio, pero evidencia reciente las asocian con fibrilación ventricular idiopática12. Además, el atleta tenía antecedentes de muerte súbita familiar y síntomas cardiovasculares durante el ejercicio, por lo que se consideró un caso de riesgo.
En el cuestionario de la tamizacióne sobre historia cardiovascular personal y familiar, 70 atletas (87,5 %) dieron al menos una respuesta positiva; solo dos de ellos tenían patrones electrocardiográficos anormales; en el examen físico, 18 atletas (22,5 %) presentaron alguna anormalidad, pero solo uno de ellos tuvo electrocardiograma anormal (Tabla 4).
DISCUSIÓN
La MCS en un atleta es un evento trágico que genera preguntas en cuanto a las acciones que se están llevando a cabo para evitarlo, y por esta razón la tamización cardiovascular preparticipativo en atletas se ha convertido en los últimos años en un asunto ampliamente discutido. Su objetivo principal es la detección de trastornos cardiovasculares eléctricos y estructurales intrínsecos, que representan el 90 % de los casos de MCS13.
El principal hallazgo de nuestro estudio fue la detección de tres atletas hombres con anormalidades cardíacas, lo que representa una prevalencia del 3,8 %, resultado comparable con el del estudio de Alatar y colaboradores en Arabia Saudita5, en el que utilizaron el mismo protocolo de tamización y encontraron 7 (3 %) de 230 atletas hombres. Ambos estudios coinciden en que el número de tamizaciones necesarias para detectar un atleta con enfermedad cardiovascular es, en promedio, de 33, valor que es mucho mayor que el cálculo de la AHA de cardiopatías congénitas en la población (0,3 %). Si bien, la muestra de atletas en nuestro estudio incluyó hombres y mujeres, los casos se presentaron solo en hombres, hallazgo compatible con la proporción informada de casos de MCS en hombres y mujeres que es de 9:114.
Los tres casos detectados en esta investigación corresponden a Wolff-Parkinson-White (WPW), contracciones ventriculares prematuras y “patrón de repolarización precoz atípico”. Es importante mencionar que dicho patrón fue una variante que consistía en elevación del segmento ST con una convexidad hacia arriba, en domo, derivaciones V2- V3, combinado con inversión de la onda T y una onda J en las derivaciones V4, V5 y V6; el patrón en domo es frecuente en atletas negros/africanos, pero no en otros grupos étnicos11; la onda J definida como una deflexión en la unión entre el final de QRS y el segmento T15 la asocian algunos autores16)(17)(18 con un incremento en el riesgo de fibrilación ventricular en ausencia de enfermedades cardiovasculares, aunque artículos recientes19)(20 apoyan el concepto de que este patrón electrocardiográfico es clínicamente benigno y no está asociado con incremento de las MCS ni con eventos cardíacos adversos; sin embargo, en este estudio se consideró como un resultado anormal de la tamización cardiovascular, porque el atleta no pertenecía al grupo étnico negro/africano y presentaba además síntomas cardiovasculares con el ejercicio y antecedentes familiares de muerte súbita.
Para el WPW se calcula una tasa de muerte súbita de 0,015 % por año21, y estudios con grandes poblaciones como el de Hiss y Lamb22 en el que se evaluaron 122 043 ECG, hallaron una incidencia de WPW de 1/1000 individuos. En nuestra investigación se encontró un caso en 80 evaluaciones, el atleta presentaba síntomas cardiovasculares ocasionales con el ejercicio y hubiera sido detectado con riesgo cardiovascular en una tamización sin ECG; sin embargo, con el ECG inicial el diagnóstico fue inmediato, con indicación oportuna de un estudio electrofisiológico y tratamiento definitivo con ablación , procedimiento invasivo de elección para estos casos23, aunque es importante reconocer que existen casos de WPW en que los atletas son asintomáticos y que la tamización con ECG sería la única forma de hacerles el diagnóstico oportuno
El atleta con contracciones ventriculares prematuras (CVP) era asintomático, pero en el examen físico inicial se le detectó arritmia, que se confirmó con el ECG en reposo, el cual mostró 3 CVP por 10 segundos de trazado; este hecho no representa en sí mismo un riesgo de muerte súbita, pero obliga a descartar una enfermedad cardíaca estructural24.
Cuando se presentan dos o más 2 CVP en 10 segundos existe alta probabilidad de presentar más de 2000 CVP en 24 horas; si además hay una enfermedad cardíaca subyacente, la probabilidad de desarrollar una arritmia ventricular aumenta en 30 % de los casos25.
Los tres casos descritos en este estudio se hubieran podido detectar con el protocolo recomendado por la AHA, sin electrocardiografía, por medio de la evaluación física y el cuestionario personal y familiar; sin embargo, el ECG fue una herramienta objetiva y contundente, que permitió la toma de medidas inmediatas en los atletas afectados.
En la actualidad no hay consenso en la elección del protocolo de tamización cardíaca preparticipativo entre el de la AHA y el de la SCE, pero existe evidencia en el sentido de que el examen físico y la historia clínica, que constituyen el protocolo AHA, no son suficientes para detectar enfermedades cardiovasculares subyacentes26. La inclusión de la electrocardiografía ha contribuido a mejorar la capacidad de identificar atletas con riesgo cardiovascular de MCS27. El metanálisis de Harmon y colaboradores26 concluyó que la estrategia más efectiva para la tamización cardiovascular en un atleta es el ECG por ser cinco veces más sensible que la historia clínica y diez veces más sensible que el examen físico; además, tiene mayor cociente positivo de probabilidad y bajo cociente negativo de probabilidad, así como baja tasa de falsos positivos. Su costo adicional en un programa preventivo es financieramente sostenible, pero sigue siendo controvertido pues depende de los órganos de financiación de cada región28.
Se debe considerar que el ECG interpretado con criterios modernos es la mejor práctica en la tamización de enfermedades cardíacas en atletas, mientras que se debe reevaluar el uso de la historia y el examen físico solos como herramientas de tamización26.
Una de las dificultades que la AHA considera como el mayor obstáculo para la utilización masiva de la tamización con ECG es la diferencia que existe entre el ECG de los atletas y el de la población general, debido a que el ejercicio físico regular causa remodelación cardíaca eléctrica y mecánica conocida como “corazón del atleta” en 60 % a 70 % de los casos, que resulta en un ECG anormal comparado con el de la población general29 lo que puede causar confusión cuando la lectura la hacen médicos no entrenados; esto podría aumentar la prevalencia de falsos positivos con graves consecuencias emocionales y económicas para los atletas y sus familias30. Sin embargo, y gracias a que la investigación continúa, se han establecido criterios claros para interpretar el ECG en atletas31, basándose en estándares modernos32 que permiten distinguir las alteraciones electrocardiográficas fisiológicas de los hallazgos que sugieren una enfermedad subyacente, por lo que la tasa de falsos positivos ha disminuido en la actualidad hasta un 5 %33.
Investigaciones llevadas a cabo en Estados Unidos e Italia muestran que las causas de la muerte súbita pueden variar dependiendo de la edad de los atletas y la región geográfica, debido a factores genéticos y medioambientales34; en Estados Unidos, la causa más común de MCS en individuos menores de 35 años es la cardiomiopatía hipertrófica, seguida por las anormalidades de las arterias coronarias4)(13)(35, mientras que en Italia la causa más prevalente es la displasia arritmogénica del ventrículo derecho26)(36. En atletas mayores de 35 años, la principal causa de MCS es la enfermedad ateroesclerótica coronaria37.
La incidencia de otras enfermedades como la cardiopatía reumática varía en diferentes países, porque tiene un componente socioeconómico importante: una incidencia alta se presenta en países de Asia, Oriente Medio, África y Sudamérica38 en donde condiciones de vivienda y hacinamiento favorecen su desarrollo; esas condiciones pueden interferir con los resultados de la tamización cardíaca en diferentes zonas geográficas.
En Colombia hay poca o ninguna información sobre las causas de muerte súbita en atletas, por lo que también se desconocen los patrones electrocardiográficos de riesgo posiblemente implicados en estos decesos, razón suficiente para sugerir estudios en nuestro país, que ayuden a establecer, en primer lugar, la prevalencia de estos sucesos, y en segundo lugar, las anormalidades cardíacas asociadas propias de nuestro medio, lo que nos ayudaría a definir el método de tamización cardiovascular más apropiado.
Finalmente, podemos concluir que la tamización cardiovascular en atletas universitarios, previa a la práctica deportiva, contribuye a que esta sea sana y segura. La evaluación debe siempre incluir la historia cardiológica personal y familiar y el examen físico; además, es razonable recomendar con base en la evidencia existente, que se haga un ECG de reposo.