INTRODUCCIÓN
El bazo es un órgano linfoide que combina el sistema inmune innato y adaptativo de una manera organizada. Su estructura le permite realizar fagocitosis de eritrocitos, reciclar hierro y reconocer y eliminar patógenos, lo cual le confiere una actividad inmune antibacteriana y antifúngica1. En algunos estados patológicos cursa con aumento en la eliminación de eritrocitos, plaquetas y leucocitos, requiriendo incluso la resección quirúrgica.
La esplenectomía está indicada para el manejo de enfermedades hematológicas primarias como la púrpura trombocitopénica (PT), anemia hemolítica autoinmune (AHA), esferocitosis hereditaria (EH), y también para patologías oncológicas como leucemia y linfoma2, principalmente cuando se presenta hiperesplenismo secundario3.
La esplenectomía se puede realizar a través de un abordaje abierto o laparoscópico. Este último se ha posicionado en las dos décadas anteriores, junto a otras técnicas quirúrgicas mínimamente invasivas, como el abordaje de preferencia. La esplenectomía por laparoscopia fue inicialmente descrita por Delaitre y Maignien4 y ha demostrado en diversos estudios beneficios en cuanto a la disminución de complicaciones intra y posoperatorias, dolor posoperatorio reducido, menor necesidad de transfusión y menos días de estancia hospitalaria5-12.
Sin embargo, para su elección, es necesario considerar algunos factores que generan dificultades técnicas como es el caso de antecedente quirúrgico abdominal y esplenomegalia, la cual se ha asociado previamente con alto riesgo de sangrado intraoperatorio y conversión(8, 13). Lo anterior no representa una contraindicación para realizar el procedimiento, hay evidencia disponible sobre la seguridad y viabilidad de la esplenectomía laparoscópica en pacientes con esplenomegalia moderada y masiva14-16.
Este estudio tuvo como objetivo comparar el abordaje laparoscópico con el abierto en esplenectomía de pacientes con patología esplénica de origen hematológico, en términos de las variables preoperatorias, intraoperatorias y posoperatorias a partir de la experiencia de la Fundación Cardioinfantil-Instituto de Cardiología (FCI-IC).
MÉTODOS
Se llevó a cabo un estudio de corte transversal, teniendo como fuente de datos el registro institucional del servicio de cirugía general, en el cual fueron seleccionados todos los pacientes a quienes se les realizó esplenectomía abierta y laparoscópica en la FCI-IC en el periodo comprendido entre 1996 y 2016.Se excluyeron los pacientes menores de 18 años, con patología esplénica de origen traumático, en quienes la esplenectomía se realizó por complicación de otro procedimiento quirúrgico y aquellos que fueron intervenidos por servicios diferentes a cirugía general, como es el caso de cirugía hepatobiliar y trasplantes.
Recolección de datos y fuentes de información
La FCI-IC cuenta con un registro sistemático de todos los pacientes que ingresan a cirugía general, para este estudio se seleccionaron aquellos pacientes que habían sido sometidos a esplenectomía (abierta y laparoscópica) entre noviembre de 1996 y abril de2016. Para la obtención de la información relacionada con las variables preoperatorias (edad, género, diagnóstico, indicación de la esplenectomía, antecedentes quirúrgicos abdominales, hallazgos al examen físico como petequias, equimosis o esplenomegalia, tratamientos previos recibidos como corticoides o inmunosupresores y necesidad de transfusión), intraoperatorias (abordaje, posición del paciente, tiempo quirúrgico, complicaciones, sangrado, necesidad de conversión o transfusión, dimensiones del bazo, presencia de bazos accesorios), y posoperatorias (días de estancia hospitalaria y complicaciones utilizando la clasificación de Clavien-Dindo17) se realizó una revisión de las historias clínicas. Estos datos fueron registrados y almacenados en una base de datos electrónica elaborada en Microsoft Excel.
Análisis estadístico
Se empleó estadística descriptiva para las variables de estudio: las variables diagnóstico, indicación, antecedentes y complicaciones se presentan con medidas de frecuencia absoluta y relativa; las variables edad, tiempo quirúrgico y sangrado con mediana y percentiles (P25 y P75). La comparación entre los abordajes quirúrgicos y las variables perioperatorias categóricas se realizó con chi-cuadrado, en el caso de las variables continuas se utilizó el test de Mann Whitney. Los sujetos en que el procedimiento fue objeto de conversión se analizaron en el grupo de cirugía abierta.
El análisis de datos se realizó con SPSS versión 18. Un valor p<0,05 se consideró como estadísticamente significativo.
RESULTADOS
Se presentan resultados de 202 pacientes identificados en el periodo de observación, el 61 % correspondientes al sexo masculino, con una mediana de edad de 39,5 años (P25-P75 27,7-58,0). El diagnóstico más frecuente fue PT (62,4 %) seguido por AHA (11,9 %), destacando también el compromiso esplénico por leucemia o linfoma, mielofibrosis y EH. En orden de frecuencia, la refractariedad al manejo con corticoides (48,5 %), recaída (23,3 %) y esplenectomía diagnostica (11,4 %), fueron las indicaciones más comunes para el procedimiento.
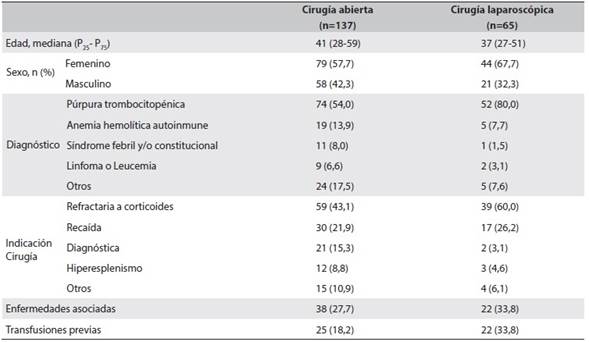
Todos los pacientes recibieron vacunación profiláctica contra microorganismos encapsulados (Streptococcus pneumoniae, Haemophilus influenzae y Neisseria meningitidis), y se les administró antibiótico profiláctico 30 minutos antes de iniciar el procedimiento quirúrgico. En aquellos pacientes que se realizó abordaje laparoscópico, la posición de elección fue decúbito lateral derecho utilizando tres trocares (dos de 12 mm y uno de 5 mm), en los pacientes con diagnóstico de PT y AHA, se realizó extracción de la pieza quirúrgica en bolsa de viaflex; para prevenir casos de esplenosis se realizó maceración antes de la extracción. Las características demográficas y clínicas preoperatorias más relevantes según abordaje quirúrgico se encuentran en la Tabla 1.
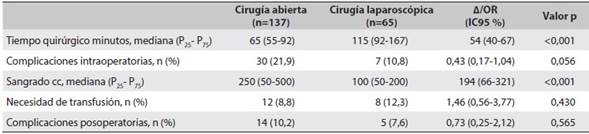
En el 68 % (n=137) de los casos el abordaje quirúrgico utilizado fue cirugía abierta. En estos pacientes se presentaron 17 casos de hemorragia intraoperatoria, comparado con 2 casos en el grupo de cirugía laparoscópica (p=0,039). Las otras complicaciones intraoperatorias fueron: desgarro de la cola del páncreas, hepático, seromuscular del estómago o colon, y con menor frecuencia perforación gástrica o del colon.
En aquellos pacientes que se realizó cirugía abierta, se obtuvo como hallazgo incidental bazo accesorio en 18 casos (13,1 %), comparado con 7 pacientes (10,8 %) en el grupo de cirugía laparoscópica (p=0,633). Se encontró diferencia estadísticamente significativa en cuanto al sangrado intraoperatorio (p<0,001), no siendo así para la necesidad de transfusión (p=0,430).
En aquellos pacientes que se realizó abordaje laparoscópico, se presentaron 17 casos de conversión (20,7 %). Se encontró diferencia (p=0,003) en el tamaño del bazo de quienes presentaron conversión (mediana=16 cm; P25-P75 12,3-20,4) comparado con los pacientes en los que no se presentó (mediana=12,3 cm; P25-P75 10,0-14,7).
Las complicaciones posoperatorias en los pacientes con abordaje abierto fueron del 10,2 %, superior al grupo intervenido por vía laparoscópica (7,6 %), dichas complicaciones se agruparon de acuerdo a la clasificación de Clavien-Dindo de la siguiente manera: en el grupo I se presentaron seroma, atelectasia e infección superficial del sitio operatorio, en el grupo II la principal fue infección del sitio operatorio de órgano espacio, en el grupo III se destaca hemoperitoneo y un caso de isquemia mesentérica. Por último, se presentaron dos muertes, ambas en el grupo de cirugía abierta. La Tabla 2 muestra las principales características quirúrgicas según el abordaje.
De los pacientes operados por vía abierta, seis requirieron reintervención, mientras que en el grupo laparoscópico solo uno. La principal causa de reintervención fue hemoperitoneo y colección intraabdominal, el paciente que fue reintervenido en el grupo laparoscópico presentó una colección intraabdominal secundaria a una fistula del colon que requirió colectomía izquierda.
El tiempo de estancia hospitalaria se cuantificó en días a partir de la cirugía, tanto en los pacientes que se realizó cirugía abierta, como en aquellos que se realizó cirugía laparoscópica, la mediana de estancia hospitalaria fue de 4 días.
DISCUSIÓN
La esplenectomía es el tratamiento indicado en el manejo de enfermedades hematológicas, como la PT y la AHA, en los casos que no hay una buena respuesta al manejo con corticoides e incluso inmunosupresores o cuando se presenta recaída. En el presente estudio la mayoría de pacientes (74,3 %) fueron intervenidos por una de estas dos patologías, otras indicaciones de cirugía fueron el compromiso esplénico por linfoma o leucemia, hiperesplenismo, mielofibrosis y como procedimiento diagnóstico, como lo reportan estudios previos9-13.
Siendo el bazo un órgano altamente vascularizado, frágil, de abordaje complejo por su posición anatómica y su relación con órganos adyacentes, existe un alto potencial de complicaciones durante la esplenectomía8, particularmente la hemorragia en pacientes con esplenomegalia, incrementando el riesgo de conversión. Los hallazgos de este estudio señalaron mayor frecuencia de hemorragia en el abordaje abierto versus el laparoscópico (p=0,039) y una tasa de conversión de 20,7 %, resultados que coinciden con los presentados por otras series publicadas que alcanzan una tasa de conversión de hasta 25 %5,7,8,18-20.
Aquellos pacientes que presentaron conversión tenían mayor tamaño del bazo (16 cms versus 12,3 cms en quienes no la presentaron), lo cual podría establecer una relación entre esplenomegalia y aumento en el riesgo de conversión y a su vez a hemorragia intraoperatoria. En su estudio, Feldman, et al., comentan que los bazos con esplenomegalia con tamaño entre 15-25 cms se pueden extirpar por vía laparoscópica, pero con mayor riesgo de sangrado y conversión21. Los investigadores de este estudio, consideran que en los casos de estos pacientes se debe intentar un abordaje laparoscópico, cuando se tenga el adecuado dominio de la técnica quirúrgica y se cuente con instrumentos idóneos para realizar el procedimiento; de lo contrario es aconsejable realizar una esplenectomía convencional. Se recomienda considerar que técnicamente es difícil ubicar el bazo en el dispositivo de extracción, engorroso macerarlo y de no tener éxito será necesario realizar incisiones en sitios menos visibles, que deben ser ajustadas a su tamaño para prevenir ruptura.
Respecto al tiempo quirúrgico, este fue mayor en el abordaje laparoscópico, como lo ha señalado la literatura previamente publicada8, por razones similares, como la experiencia del cirujano, la curva de aprendizaje para este procedimiento, la disponibilidad de tecnología para hemostasia y disección como los sistemas de energía avanzados. Se evidenció una tendencia a disminuir el tiempo quirúrgico en el abordaje laparoscópico, con el aumento en el tamaño de la serie.
Algunos autores definen la curva de aprendizaje como una disminución en el tiempo de cirugía22, una disminución de la tasa de conversión(22, 23) o una disminución en la tasa de complicaciones24 que se puede lograr después de un mínimo de 20 procedimientos22. Esto último ocurrió en este estudio, pues la frecuencia de complicaciones posoperatorias fue inferior en el grupo intervenido por vía laparoscópica (7,6 %) versus el intervenido por el abordaje abierto (10,2 %). Estas cifras son equiparables a las publicadas en un meta-análisis de 508 esplenectomías laparoscópicas en población pediátrica, donde la tasa de complicaciones posoperatorias fue de 9,4 %25; sin embargo son inferiores a las reportadas por Winslow y Brunt, en un meta-análisis posterior que incluyó 25 estudios (2119 esplenectomías laparoscópicas y 821 abiertas), donde se documentó una tasa de complicaciones posoperatorias del 15,5 % en las laparoscópicas y de 26,6 % en el abordaje abierto7. Entre los pacientes que presentaron complicaciones, 7 requirieron reintervención (6 de abordaje abierto) y en 4 de ellos se evidenció hemoperitoneo.
Sobre la curva de aprendizaje, Dagash, et al., afirman, que no se requiere un número mínimo de procedimientos para adquirir el dominio en una técnica de laparoscopia avanzada específica26; para desarrollar una curva de aprendizaje sin complicaciones mayores y lograr una estandarización de la técnica, se debe ser cauteloso en la selección de los pacientes8.
Un hallazgo incidental del presente estudio fue la falla en el tratamiento de la PT que alcanzó una frecuencia de 15 %, por no respuesta a la esplenectomía o por recaída en los primeros 60 días de seguimiento. Una causa de recaída en el tratamiento en los casos de PT, es la falta de identificación de bazos accesorios. En el presente estudio se identificaron 12,2 % bazos accesorios por vía laparoscópica y 12,5 % en las esplenectomías convencionales, esta cifra es similar a la reportada previamente en la literatura (11,7 %)27, en ambas técnicas se examinó cuidadosamente los sitios usuales donde se localizan los bazos accesorios o supernumerarios. Una causa adicional que se debe considerar es la esplenosis, para lo cual, en la técnica quirúrgica, la extracción del órgano se realizó en una bolsa de viaflex en todos los pacientes con diagnóstico de PT y AHA.
Por último, en este estudio no se encontró una diferencia estadísticamente significativa de la estancia hospitalaria en los grupos, lo cual se puede atribuir al manejo del dolor posoperatorio, considerado por los investigadores como un beneficio real de la laparoscopia que ha sido previamente documentado en múltiples publicaciones5,6,7,8,9.
Para la adecuada lectura de los resultados de este estudio, es importante considerar que la FCI-IC es un Hospital Universitario con programa de posgrado en Cirugía General, y el grupo de cirujanos involucrados en el estudio tiene entrenamiento y experiencia por mayor tiempo en esplenectomía abierta; la curva de aprendizaje en esplenectomía laparoscópica que inició en el año 2000 para los cirujanos de la institución fue en esta serie de pacientes.
Adicionalmente, durante el tiempo de observación evolucionaron los dispositivos de electrocirugía avanzada de forma constante, lo cual puede impactar de alguna manera los tiempos quirúrgicos y riesgo de complicaciones intraoperatorias. Por otra parte, la recolección retrospectiva de datos sobre registros de historia clínica está supeditada a la variabilidad de la evaluación clínica del examinador y su registro en la historia clínica.
CONCLUSIONES
La esplenectomía laparoscópica, es un procedimiento seguro y eficaz para el manejo de patologías hematológicas, tanto benignas como malignas. Con este abordaje se encontró menor volumen del sangrado intraoperatorio y una tendencia a menor frecuencia de complicaciones posoperatorias, al comparar con la esplenectomía abierta. Ambos abordajes son equiparables en la detección de bazos supernumerarios que es una causa de la recaída de la enfermedad, estancia hospitalaria y necesidad de transfusión. Es claro que la mayoría de estudios han demostrado estas diferencias en favor del abordaje laparoscópico, así como menor dolor posoperatorio y disminución de complicaciones intraoperatorias. Los resultados de este estudio motivan a la institución a iniciar una base de datos prospectiva, con registro exacto y estricto de las variables descritas para reevaluar resultados a mediano plazo, y verificar los beneficios de la esplenectomía mínimamente invasiva.