INTRODUCCIÓN
Los escorpiones son artrópodos muy antiguos. Se cree que derivan de ancestros marinos que vivieron durante el carbonífero hace 350 millones de años (1). A lo largo del tiempo han permanecido casi sin modificaciones morfológicas, adaptándose a los cambios geoclimáticos que ha sufrido la tierra (2). Actualmente, estos animales se clasifican como pertenecientes al filo Artrhropoda, subfilo Chelicerata, clase Arachnida, orden Scorpionida, con entre 18 y 22 familias y aproximadamente 1.947 especies distribuidas en los cuatro continentes (3-7). Su veneno es una secreción apocrina compuesta de proteínas y péptidos de bajo peso molecular, estos actúan sobre los canales iónicos sensibles al voltaje modificando la excitabilidad celular (8-10). Su letalidad varía dependiendo de la especie y algunos autores postulan que esto se debe a la coevolución entre presa y depredador, pues se desarrollan toxinas específicas según la dieta (11,12).
Se define escorpionismo, o escorpiotoxicosis, al conjunto de síntomas y signos generados como consecuencia de la picadura de un escorpión (13). Estos eventos tienen una alta incidencia mundialmente, con un aproximado de 1 ́200.000 casos anuales y más de 3.250 muertes, que representan una tasa de mortalidad del 0,27 % (8,14). Son más comunes en regiones tropicales y subtropicales: el caso de Centro y Sudamérica, África del Norte, Oriente Medio y Asia del Sur, en donde representan un problema de salud pública (15,16).
En América los escorpiones pertenecientes a dos géneros son los que tienen la mayor relevancia médica: de Norteamérica a Centroamérica las especies del género Centruroides son las principales causantes de casos graves y, en Sudamérica y el Caribe, el género Tityus es el más importante, ambos pertenecen a la familia Buthidae (13). En países como Brasil se ha presentado un aumento exponencial de casos desde el 2010, solo para el 2017 se reportaron 125.000 eventos, lo que significa una incidencia de 59,7 casos/100.000 habitantes (17,18), en Túnez 40.000 y en México de 200.000 a 250.000, con eventos fatales mayormente en la población pediátrica (15,19,20).
El choque cardiorrespiratorio, las arritmias cardiacas, el edema pulmonar y el síndrome de dificultad respiratoria agudo son las principales causas de muerte (10,15,21). Es importante tener en cuenta que la gravedad de los síntomas, la presentación de las complicaciones y el desenlace fatal dependerán del grado de toxicidad, de la dosis del veneno, la especie de escorpión, el número de picaduras, la administración oportuna del tratamiento, la edad del individuo y su condición de salud previa a la picadura (8,15,22,23).
En relación con la clasificación de la gravedad del accidente escorpiónico, en el 2007 se llevó a cabo un consenso de 16 expertos de cuatro continentes, en el que se propuso una clasificación de 3 categorías según criterios clínicos: Tipo 1 (Manifestaciones locales), Tipo 2 (Manifestaciones sistémicas menores) y Tipo 3 (Manifestaciones sistémicas graves). Sin embargo, algunos de los síntomas definidos en el Tipo 2 (ejemplo: convulsiones, hipertensión, encefalopatía) eran condiciones potencialmente mortales (8,24); por tal motivo, se estableció recientemente una nueva clasificación dividida en cuatro categorías según la manifestación: locales, sistémicas leves, sistémicas moderadas y sistémicas severas, con la intención de mejorar la exactitud diagnóstica. Esta fue adoptada por el Ministerio de Salud de Colombia en el 2017 y se utilizó como guía para la clasificación de los casos en el presente estudio (8,25).
La familia Buthidae es la más representativa, debido al amplio número de especies, potencia y neurotoxicidad de su veneno, especialmente el del género Tityus y Centruroides en América, Leiurus en el Medio Oriente y Androctonus en el norte de África (8,26). En Colombia se han identificado 70 especies de escorpiones (5,6) distribuidas en 4 familias: Buthidae, Chactidae, Diplocentridae y Liochelidae (antes Ischnuridae). Entre los géneros importantes dentro del territorio se han descrito 30 especies de Tityus, 5 de importancia epidemiológica (T. pachyurus, T. asthenes, T. fuehrmanni, T. forcipula y T. columbianus) y 4 de Centruroides, las más relevantes C. margaritatus y C. edwardsii (2,8,11,21,27-30).
En cuanto a la mortalidad, se han reportado casos fa-tales por accidente escorpiónico en los departamentos de Boyacá (Puerto Boyacá), Caldas (La Dorada), Tolima (Ortega y Guamo), Huila (Neiva, Aipe y Villa vieja), Cundinamarca (Girardot) y Antioquia (Medellín, Valle de Aburrá, Magdalena Medio y Urabá), la mayoría de estas poblaciones están ubicadas sobre la cuenca del río Magdalena, principal afluente del país (21,29-32). En el Huila, según el Boletín Epidemiológico de la Secreta-ría de Salud departamental, para el año 2019 se habían registrado 186 casos, principalmente en los municipios Neiva, Palermo y Garzón, con mayor frecuencia en hombres menores de edad (33).
A pesar de que recientemente se ha presentado un aumento en el número de publicaciones sobre el accidente escorpiónico (6,8,31,34-36) y que se han descrito nuevas especies en diferentes regiones, (31,32,34), este evento sigue siendo un problema de salud infravalorado en Colombia, con una escasa literatura publicada en el departamento del Huila.
Por lo anterior, se planteó el presente trabajo con el objetivo de proporcionar una descripción sociodemográfica, clínica y paraclínica de los pacientes atendidos en el Hospital Universitario de Neiva durante 5 años, además de identificar los factores de riesgo que se asocian con mortalidad y mal pronóstico.
METODOLOGÍA
Se realizó un estudio observacional, retrospectivo con base en los registros clínicos de los pacientes que su-frieron escorpiotoxicosis, diagnosticados y tratados entre el 2014 y 2018 en el Hospital Universitario Hernando Moncaleano Perdomo (HUHMP), de Neiva. Se incluyeron todos los casos con diagnóstico de intoxicación por accidente escorpiónico registrados según el código de la Clasificación Internacional de Enfermedades y Problemas Relacionados con la Salud (37), versión 10 (CIE-10) T632, en la base de datos de la institución.
Se excluyeron las personas con un síndrome toxicológico relacionado, sin certeza de contacto con el escorpión y también las historias clínicas incompletas o duplicadas. Se registraron variables clínicas, demográficas, paraclínicas y terapéuticas para cada caso.
Se agruparon los signos y síntomas y se estableció la clasificación clínica de la gravedad de acuerdo con los parámetros señalados en la guía para el manejo de emergencias toxicológicas del Ministerio de Salud del año 2017. Esta clasificación divide el cuadro clínico en 4 grupos y cataloga al accidente escorpiónico como manifestaciones locales, manifestaciones sistémicas leves, moderadas y graves (25). Esta última categoría “grave” es relevante, ya que en su definición se incluyen las principales complicaciones del accidente escorpiónico (edema pulmonar, colapso cardiovascular, arritmias ventriculares, insuficiencia respiratoria, coma, estatus convulsivo), que son utilizadas como factores pronósticos de la mortalidad (8,10).
Análisis estadísticos
Las variables fueron organizadas consolidando una base de datos en el programa Microsoft Excel, versión 2016. En total se analizaron 68 variables: 49 cualitativas nominales (41 dicotómicas, 8 abiertas) y 19 cuantitativas discretas. Posteriormente, se exportó la información al programa Stata (versión 14) (38) para el análisis estadístico.
Las variables cuantitativas se expresaron como medias, desviación estándar (SD) si presentaban una distribución normal, o como medianas y rango intercuartílico (RIC), si la distribución era no paramétrica. Para las variables categóricas se calcularon las frecuencias relativas y absolutas, expresándose como porcentajes. Se estableció la asociación entre diferentes variables clínicas y sociodemográficas con el riesgo de mortalidad, empleando para esto la regresión logística. Las variables cuantitativas continuas fueron comparadas usando medidas paramétricas de comparación de medias (t de Student), y las categóricas fueron compara-das aplicando el chi cuadrado clasificando los casos en graves y no graves. Se consideraron los valores de p < 0,05 como estadísticamente significativos trabajando con intervalos de confianza del 95 %.
Consideraciones éticas
Según lo dictaminado en la Resolución 8430 de 1993 del Ministerio de Salud de Colombia (39), este estudio representa un riesgo menor al mínimo, debido a que el análisis fue realizado a partir de una fuente de información secundaria que corresponde con los registros clínicos en la institución. Para garantizar la confidencialidad de los datos de los pacientes se eliminaron nombres, apellidos y números de identificación durante el análisis de la información. Este trabajo fue aprobado por el Comité de ética del hospital según la Acta 007-002 de agosto del 2019 y los investigadores se adhirieron a la Declaración de Helsinki (versión 2013).
RESULTADOS
Se encontraron un total de 350 registros clínicos de pacientes atendidos en el HUHMP con diagnóstico de escorpionismo en un periodo de 5 años. De estos se excluyeron 35 por corresponder con un síndrome toxicológico relacionado, sin certeza de contacto con escorpiones; 8 por presentar datos incompletos y 2 por tener el registro duplicado. Para el análisis fueron incluidos, finalmente, 305 casos en total: 108 notificados en el 2018 (35,45 %), 95 en el 2017 (31,14 %), 64 en el 2016 (20,98 %), 21 en el 2015 (6,88 %) y 14 en el 2014 (4,59 %).
Del total de los casos analizados la mayoría eran personas jóvenes, con una edad media de 17 años, el mayor porcentaje de eventos se presentó en el grupo de edad entre los 0 y 11 años (61 %), seguido por el grupo de 19 a 59 años (27 %). Los pacientes pertenecían principalmente al régimen de seguridad social subsidiado (67 %) y casi la totalidad de los casos residían en el departamento Huila (98 %), más de la mitad en el área urbana (54 %) (Tabla 1).
Tabla 1 Características sociodemográficas de los casos de escor-piotoxicosis registrados en la base de datos del HUHMP entre el 2014 y 2018. Municipio Neiva, Huila
| Variable | Categoría | Total, n | (%) |
|---|---|---|---|
| Género | Femenino | 151 | 49,51 |
| Masculino | 154 | 50,49 | |
| Grupo etario | (0-11) años | 187 | 61,31 |
| (12-18) años | 17 | 5,57 | |
| (19-59) años | 80 | 26,23 | |
| (60-80) años | 21 | 6,89 | |
| Régimen de afiliación | Subsidiado | 205 | 67,21 |
| Contributivo | 69 | 22,62 | |
| Vinculado | 10 | 3,28 | |
| Especial | 16 | 5,25 | |
| Particular | 1 | 0,33 | |
| No referido | 4 | 0,98 | |
| Ubicación del domicilio | Rural | 140 | 45,90 |
| Urbana | 165 | 54,10 | |
| Departamento de residencia | Huila | 299 | 98,03 |
| Cundinamarca | 2 | 0,66 | |
| Tolima | 3 | 0,98 | |
| Putumayo | 1 | 0,33 |
Fuente: creación propia
El departamento Huila está conformado por 37 municipios y cuenta con varios centros de salud de mediana complejidad en Pitalito, La Plata, Garzón, Gigante y Neiva. El HUHMP es un cetro de alta complejidad ubicado en Neiva, recibe remisiones de todo el departamento y también del sur del país. Entre el 2014 y 2018 la mayoría de los casos de escorpionismo atendidos en la institución se originaron en los municipios Neiva (47 %), Rivera (9 %) y Palermo (6 %), con un pequeño porcentaje de casos (3 %) provenientes de otros departamentos (Figura 1).
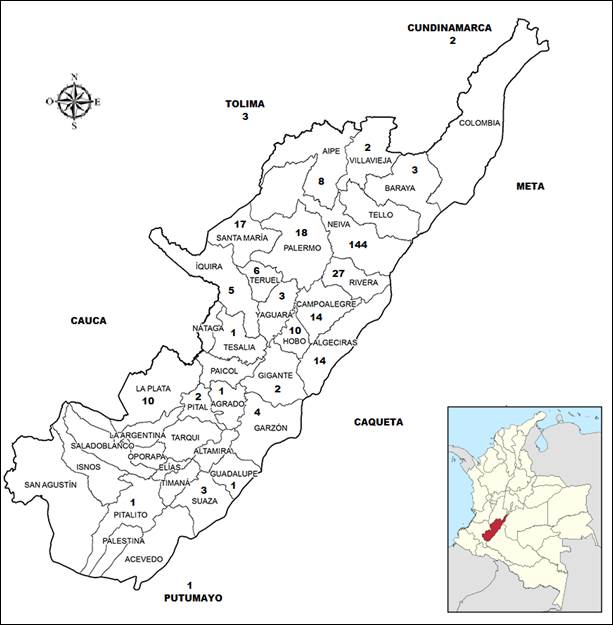
Fuente: (40) (Mapa modificado con Paint®, versión 2019)
Figura 1 Distribución de los casos de accidente escorpiónico atendidos en el HUHMP por municipio y departamento. Los datos corresponden con el número pacientes atendidos con diagnóstico de escorpionismo en el HUHMP, ubicados geográficamente según la región de procedencia.
La mayoría de los eventos se presentaron en horario diurno (76 %), en horas de la mañana principalmente (36 %), con predominio de picaduras localizadas en las extremidades inferiores (42 %) y superiores (35 %). El total fue de 323 picaduras: 275 con localización única, 21 casos con 2 localizaciones, 2 casos con 3 localizaciones y 7 eventos en donde la localización no fue registrada (Figura 2).
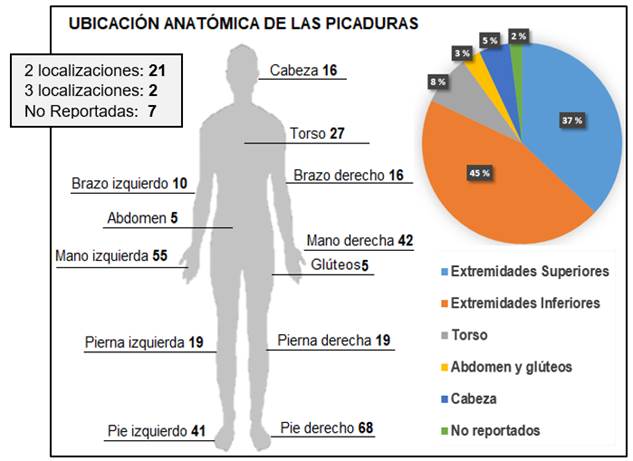
Fuente: creación propia
Figura 2 Ubicación anatómica de las picaduras de escorpión. La imagen ilustra la localización anatómica del total de picaduras (n = 323) registradas en las historias clínicas (n = 298) de los casos de accidente escorpiónico, junto con el porcentaje que corresponde a las diferentes regiones anatómicas.
De los 305 casos analizados, se clasificaron 177 (58 %) como leves, 70 (23 %) como moderados y 58 (19 %) como graves (Tabla 2). Solo se reportó un desenlace fatal en el año 2016, en una menor con 4 meses que presentó edema pulmonar y falla cardiaca secundaria a una picadura en el torso. Se encontró que la mayoría de los pacientes consultaron aproximadamente 5 horas después de la picadura, sin que esto se relacionara con la gravedad del cuadro clínico. La media de la estancia hospitalaria fue de 1,42 días.
Los síntomas locales más frecuentes fueron el dolor localizado (72 %), seguido de parestesias (38 %) y eritema (28 %); los sistémicos leves más frecuentes fueron las náuseas (14 %), la diaforesis (13 %) y la cefalea (6,8 %), la manifestación sistémica moderada más común fue la emesis recurrente (37 %) y de los hallazgos sistémicos graves, la hipertensión (16 %) y el compromiso neurológico (13 %) fueron los más prevalentes (Tabla 3). Debido al diseño del estudio y la manera en la que se recolectaron los datos, no fue posible la identificación taxonómica de los animales involucrados en los casos de escorpiotoxicosis aquí reportados.
Tabla 2 Clasificación de la gravedad en relación con el grupo etario de los casos de escorpiotoxicosis atendidos en el HUHMP entre el 2014 y 2018.Municipio de Neiva, Huila
| Gravedad | Leve* | Moderado | Grave | ||||
|---|---|---|---|---|---|---|---|
| Edad | n | (%) | n | (%) | n | (%) | Total |
| 0 - 11 años † | 77 | 41,2 | 56 | 29,9 | 54 | 28,9 | 187 |
| 12 - 18 años | 12 | 70,6 | 4 | 23,5 | 1 | 5,9 | 17 |
| 19 - 59 años | 68 | 85,0 | 9 | 11,3 | 3 | 3,8 | 80 |
| 60 - 80 años | 20 | 95,2 | 1 | 4,8 | 0 | 0,0 | 21 |
| Total | 177 | 70 | 58 | 305 | |||
* Incluye a los pacientes con manifestaciones locales y sistémicas leves. † Un caso fatal se presentó dentro del grupo de pacientes con cuadro severo, menores de 11 años. Fuente: creación propia
Un electrocardiograma (EKG) se realizó en 197 pacientes (64 %), de los cuales 41 reportaron alteraciones. Las más frecuentes fueron la taquicardia y bradicardia sinusal, seguidas por la prolongación del intervalo QT y el bloqueo de la rama derecha. Cabe mencionar que, de los 41 casos con alteraciones en el EKG, el 82,9 % correspondía a menores de 11 años. Una radiografía de tórax también se realizó a 196 personas (63 %), con pocos hallazgos anormales, el más común fue el infiltrado intersticial en 7 de ellas. Otros paraclínicos fueron realizados en más de la mitad de los casos, se encontraron niveles elevados de creatinina sérica en 1 evento, amilasa pancreática en 37 y transaminasas hepáticas en 40. La glucometría fue medida en 238 casos (78 %), encontrado valores elevados (> 125 mg/dl) en 93 pacientes (39,1 %).
Tabla 3 Signos y síntomas reportados en los casos de accidente escorpiónico en los pacientes atendidosen el HUHMP entre el 2014 y 2018. Municipio de Neiva, Huila
| Variable | Categoría | Total | (%) |
|---|---|---|---|
| Manifestaciones locales | Dolor local | 222 | 72,79 |
| Parestesias | 118 | 38,69 | |
| Eritema | 87 | 28,52 | |
| Edema | 65 | 21,31 | |
| Disestesias | 8 | 2,62 | |
| Prurito | 2 | 0,66 | |
| Manifestaciones sistémicas leves | Cefaleas | 21 | 6,89 |
| Náuseas | 43 | 14,10 | |
| Emesis aislada | 20 | 6,56 | |
| Diaforesis | 42 | 13,77 | |
| Fasciculaciones | 2 | 0,66 | |
| Palidez | 13 | 4,26 | |
| Vértigo | 4 | 1,31 | |
| Odinofagia | 0 | 0,00 | |
| Dolor abdominal | 24 | 7,87 | |
| Manifestaciones sistémicas moderadas | Ansiedad | 25 | 8,20 |
| Diarrea | 0 | 0,00 | |
| Distonía | 1 | 0,33 | |
| Emesis recurrente | 115 | 37,70 | |
| Priapismo | 0 | 0,00 | |
| Mioclonías | 2 | 0,66 | |
| Confusión | 1 | 0,33 | |
| Broncoespasmo | 5 | 1,64 | |
| Manifestaciones sistémicas severas | Hipotensión | 2 | 0,66 |
| Bradicardia | 12 | 3,93 | |
| Ataxia | 0 | 0,00 | |
| Compromiso neurológico | 42 | 13,77 | |
| Estatus convulsivo | 0 | 0,00 | |
| Hipertensión | 50 | 16,39 | |
| Edema pulmonar | 5 | 1,64 | |
| Colapso cardiovascular | 7 | 2,30 |
Fuente: creación propia
En cuanto a la medicación, menos de la mitad de los casos (35,4 %) recibieron tratamiento con antiveneno y de estos últimos, el 93,2 % tenían menos de 11 años. Se encontró que, en promedio, se administró antiveneno (Alacramyn® de Bioclon) en 23,3 % de los casos leves, 29,2 % de los moderados y en un 46,6 % de los eventos graves. No se reportó ninguna reacción ad-versa al medicamento. El acetaminofén fue el analgésico más utilizado (48,3 %), seguido de la dipirona (30,1 %). El 25 % del total de casos requirieron de tratamiento antiemético y solo el 10,8 %, manejo antihipertensivo. Respecto a las medidas de soporte, el uso de vasoactivos y ventilación mecánica fue necesario en menos del 5 % de los pacientes.
Se encontró que la edad está inversamente relacionada con la gravedad del cuadro clínico, ya que fue la población pediátrica (media de 4,7 años) la que presentó mayor número de casos graves de escorpiotoxicosis. Adicionalmente, fue hallada una relación estadísticamente significativa (p < 0,05) entre la clasificación de un caso grave y la utilización de un número mayor de ampollas de antiveneno (3 veces más), soporte hídrico e inotrópico más frecuente, al igual que el uso de un antihipertensivo, en compa-ración con los casos no graves. De igual forma, el ingreso a la unidad de cuidado intensivo (UCI) y la alteración en los parámetros de laboratorio, como la hiperglicemia e hiperamilasemia fueron significativamente más frecuentes en este grupo de pacientes (Tabla 4).
Tabla 4 Diferencia de las variables sociodemográficas, paraclínicas y terapéuticas con relación a la clasificación de gravedad del accidente escorpiónico
| Variables | Total n = 305 | Severo n = 58 | No severo* n = 247 | p | |
|---|---|---|---|---|---|
| Edad (Años) | Media † IC | 17 (15,08 -19,69) | 4.7 (3,16 - 6,24) | 20.3 (17,68 - 23,07) | 0,000 |
| Desviación estándar | (20) | (5.8) | (21) | ||
| Género | M / F | 154 / 151 | 31 / 27 | 123 / 124 | 0,597 |
| Porcentaje (%) | (50,5 / 49,5) | (53,4 / 46,5) | (49,7 / 50,2) | ||
| Tiempo ventana de Ingreso hospitalario. (horas) | Media IC | 4,96 (4,43 - 5,50) | 5,2 (4,27- 6,31) | 4,89 (4,27 - 5,51) | 0,506 |
| Desviación estándar | (4.72) | (3,86) | (4,91) | ||
| Tiempo de estancia hospitalaria (Días). | Media IC | 1,42 (1,33 - 1,52) | 2,29 (1,94 - 2,64) | 1,22 (1,15 - 1,28) | 0,000 |
| Desviación estándar | (0,84) | (1,32) | (0,51) | ||
| Numero de ampollas administradas | Media IC | 1,33 (1,15-1,51) | 3,17 (2,86 -3,48) | 0,9 (0,73- 1,06) | 0,000 |
| Desviación estándar | (1,56) | (1,18) | (1,3) | ||
| Uso de antihipertensivo. | Media | 33 | 20 | 13 | 0,000 |
| Desviación estándar | (10,8) | (34,4) | (5,28) | ||
| Medidas de soporte | n | 155 | 50 | 105 | 0,000 |
| Porcentaje (%) | (50,8) | (86) | (42) | ||
| Soporte líquidos Endovenosos | n | 95 | 28 | 67 | 0,002 |
| Porcentaje (%) | (31) | (48) | (27) | ||
| Soporte inotrópico | n | 9 | 4 | 5 | 0,049 |
| Porcentaje (%) | (2,95) | (6,9) | (2,02) | ||
| Ventilación mecánica Invasiva | n | 8 | 5 | 3 | 0,002 |
| Porcentaje (%) | (2,62) | (8,62) | (1,21) | ||
| Ventilación mecánica No Invasiva | n | 18 | 10 | 8 | 0,000 |
| Porcentaje (%) | (5,90) | (17,24) | (3,23) | ||
| Necesidad de manejo en UCI | n | 38 | 29 | 9 | 0,000 |
| Porcentaje (%) | (12,4) | (50) | (3,64) | ||
| Glucosa al ingreso (mg/dl) | Media IC | 149,2 (138,19 - 160,30) | 230,86 (202,43 - 259,30) | 124,8 (115,65 - 133,94) | 0,000 |
| Desviación estándar | (87,4) | (106) | (63) | ||
| Amilasa al ingreso (U/L) | Media IC | 107,22 (91,83 - 122,60) | 151,61 (120,04 - 183,18) | 92,95 (75,71 - 110,19) | 0,000 |
| Desviación estándar | (116,3) | (115,6) | (113,19) |
* Incluye a los pacientes clasificados como leves y moderados. † IC: intervalo de confianza. Fuente: creación propia
Realizado el análisis de regresión logística, se pudo determinar que por cada 100 mg/dL que aumenten los valores de glucosa al ingreso, incrementa en un 87 % la probabilidad de ser clasificado como caso grave, y en un 73 % la de ser ingresado a la UCI. También se encontró que, por cada ampolla de antiveneno adicional que sea requerida para el tratamiento del paciente, aumenta en un 81 % la posibilidad de ser clasificado como caso grave y en un 48 % la probabilidad de ser ingresado a la UCI.
DISCUSIÓN
Debido a la progresiva expansión del hombre cada vez más intrusiva en los ecosistemas de los escorpiones, se presenta un aumento de la infestación en los hogares dentro de las ciudades. Esto se evidencia en nuestro estudio, en donde el 54 % de los pacientes que fueron atendidos en el HUHMP procedían de zonas urbanas, lo que concuerda con reportes de la literatura (11,29,41-44). Por lo general, se asume que la población masculina del área rural, expuesta a labores de ganadería y agricultura, tiene un mayor riesgo de tener contacto con estos animales, principalmente aquellos relacionados con los cultivos de banano, caucho y borojó, cuya cobertura y densidad arbustiva son altas (42). En nuestro estudio se encontró un mayor número de casos en la población masculina al igual que en otros estudios similares (42,44). Sin embargo, no se puede asegurar que esto se relacione exclusivamente con hábitos agrícolas, ya que la mayo-ría de los casos residían en áreas urbanas, sumado al hecho de que también hubo una cantidad importante de casos (49,5 %) en la población femenina.
Con respecto al grupo etario, la mayoría de casos se presentaron en pacientes menores entre los 0 y los 11 años, seguido por el intervalo de edad entre 19 y 59 años; datos que guardan relación con los hallazgos en la literatura (10,41,43) y que se explican, probablemente, porque los pacientes pediátricos en edades tempranas no reconocen el peligro que representan estos animales y tratan de manipularlos sin precaución.
Otra explicación factible relaciona las actividades diarias del hombre como calzarse, vestirse, moverse en la cama y la remoción de escombros intra y extradomiciliarios, con un mayor riesgo de contacto (43). Lo anteriormente mencionado explica también que, a pesar de que estos animales tienen hábitos nocturnos, los accidentes se pueden presentar en cualquier hora del día, por lo general en horas de la mañana cuando inician las actividades humanas. Esto también explica probablemente el hecho de que el 80 % de las picaduras reportadas en el presente estudio ocurrieran en las extremidades inferiores y superiores, además de otras localizaciones como el torso, la cabeza, los glúteos y el abdomen, datos que concuerdan con otras publicaciones (31,42,43,45).
En cuanto al cuadro clínico, las manifestaciones pueden variar dependiendo del predominio de la estimulación colinérgica o adrenérgica, con alteraciones locales y sistémicas a nivel cardiorrespiratorio, gastrointestinal y neurológico (8-10,25,31,38). En el presente estudio las manifestaciones locales más comunes asociadas con la picadura fueron el dolor, parestesias, edema y eritema; y dentro de los síntomas sistémicos, las náuseas, hipertensión, diaforesis, dolor abdominal, emesis recurrente y algún grado de compromiso neurológico, lo que concuerda con la información de la literatura, en donde estos síntomas se presentan de forma precoz entre los 10 y 30 minutos posteriores a la picadura (2,8,31,42,43,46). Otro aspecto importante sobre la presentación clínica se relaciona con el desarrollo de complicaciones y síndromes más graves en los pacientes pediátricos (2,10,16,21,42,43,47): el análisis realizado en nuestro estudio muestra que del total de la población pediátrica el 59 % desarrollaron cuadros moderados o graves, un valor elevado si se compara con el porcentaje de los pacientes adultos-jóvenes (15,1 %) y adultos-mayores (4,8 %). Sin embargo, es importante mencionar que la gravedad también depende de la especie de escorpión, el número de picaduras y la cantidad de veneno que ingresa al organismo (2,8).
Sobre los hallazgos paraclínicos, varios autores mencionan alteraciones de los tiempos de coagulación, elevación de la glicemia debido a la acción de las hormonas contrarreguladoras (8,9,43), aumento de la amilasa pancreática causada por el efecto colinérgico y de obligatorio seguimiento en casos de pancreatitis y afectación miocárdica y muscular produciendo elevación de la troponina y creatinina (10,45,47). Debido al compromiso hemodinámico, puede existir lesión hepática y alteraciones de las transaminasas, de igual forma puede presentarse leucocitosis secundaria a la tormenta autonómica y un aumento del hematocrito debido a la fuga vascular (8,46,47). En la ecografía cardiaca se puede evidenciar disfunción ventricular al igual que alteraciones en los trazados del EKG, y en la radiografía de tórax es posible encontrar infiltrados y edema pulmonar unilateral o bilateral (24,48-51).
En nuestro estudio se evidenció hiperglicemia e hiperamilasemia, principalmente en pacientes graves, y unos pocos casos de infiltrado pulmonar fueron reportados en la radiografía de tórax; ningún paciente desarrolló pancreatitis como complicación.
Finalmente, el análisis bivariado encontró una relación estadísticamente significativa entre la clasificación del paciente grave y la necesidad de un mayor número de ampollas de antiveneno, soporte hídrico e inotrópico más frecuente y, en ocasiones, requerimiento de ingreso en la UCI. Esto concuerda con los reportes en la literatura de un mayor riesgo de mortalidad en los pacientes con cuadros clasificados como graves (8,10,18,21,24). La limitación principal debido al diseño de nuestro estudio radica en la falta de identificación taxonómica de las especies implicadas, factor en estrecha relación con la gravedad del cuadro clínico (8,9).
CONCLUSIONES
El escorpionismo es un problema de salud pública infravalorado en Colombia, con una incidencia importante en varios departamentos. De las personas afectadas, la población pediátrica es la más propensa a desarrollar complicaciones y síntomas graves. Asimismo, un cuadro grave en cualquier edad aumenta la probabilidad de ingresar a la UCI, un mayor requerimiento de soporte hídrico e inotrópico y la utilización de antihipertensivos y dosis elevadas de antiveneno. Finalmente, sería aconsejable iniciar un programa de vigilancia epidemiológica para los accidentes escorpiónicos en el país, designándolo como un evento de notificación obligatoria, mejorando la red de información sobre estos casos y direccionando adecuadamente los insumos médicos con el fin de reducir la mortalidad.














