Introducción
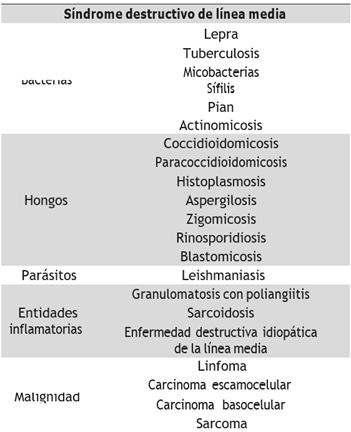
El síndrome destructivo de línea media es una entidad que genera inflamación y necrosis del área centro facial que incluye las estructuras del tracto respiratorio superior tanto supra como infrapalatinos, causado por una amplia variedad de etiologías que van desde neoplásicas a enfermedades autoinmunes o infecciosas (1). Tabla 1.
Tabla 1 Diferentes etiologías asociadas con del síndrome destructivo de línea media
Fuente: Adaptado de referencia (1).
Dentro de las enfermedades infecciosas, la paracoccidioidomicosis es una de las etiologías frecuentes en nuestro medio. Esta enfermedad esta geográficamente restringida a la zona de América Latina, identificando casos desde México hasta Argentina, mostrando mayor prevalencia en países como Brasil, Venezuela, Argentina y Colombia donde la incidencia fluctúa entre 0,5-2,2 casos por 100.000 habitantes; considerándose endémica en algunas zonas del país (2-4) y con Antioquia, Santander y Cundinamarca como los departamentos en donde más casos se reportan (5).
En Colombia la infección se centra principalmente en áreas sobre los 1000 - 1499 metros sobre el nivel del mar, con precipitaciones entre los 2000 y 2999 mm, presencia de bosques húmedos y cultivos de café y tabaco (6). A pesar del conocimiento de estas características, es de notar que no se ha logrado aislar regularmente el hongo en la naturaleza (7). Afecta principalmente a agricultores y pescadores (6), con un marcado predominio de hombres sobre mujeres llegando a ser hasta de 10:1 (8), ejemplificando el papel de los estrógenos en la resistencia a la infección (9).
Esta enfermedad es generada por hongos del género Paracoccidioides, los cuales exhiben dimorfismo térmico (7,10) que les permite crecer como moho a temperaturas menores de 28°C y como levadura a temperaturas entre 35°C a 37°C, presentando estas últimas la característica forma de blastoconidia multigemante (7). La infección se adquiere por la inhalación de estructuras de la fase miceliar, pudiendo desarrollar formas latentes que se pueden reactivar años después (8), llegando a reportarse periodos de latencia de hasta 30 años (11).
Presentamos el reporte de caso de un paciente de 59 años sin antecedentes relevantes, quien se presenta con una lesión destructiva de línea media facial y se hace diagnóstico de Paracoccidioidomicosis luego de identificar en un examen directo de la lesión ulcerada de paladar la presencia de levaduras redondeadas, grandes, multigemantes con aspecto de timón de barco compatibles con Paracoccidioides sp.
Caso clínico
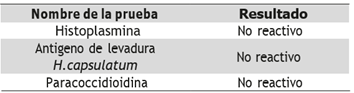
Hombre de 59 años, residente en Valparaiso (Antioquia), agricultor, quien consulta por cuadro de 5 años de evolución de lesiones en región oral, progresivas, que comprometen labios y región nasal asociadas a disfonía, sialorrea y disfagia; contaba con un estudio de biopsia e inmunohistoquímica previa reportada como lesión granulomatosa sin más hallazgos. Ahora consulta por progresión de síntomas asociados a disnea de pequeños esfuerzos. Al ingreso con lesión ulcerada de vestíbulo nasal bilateral, comprometiendo labio superior, paladar, orofaringe, epiglotis (con amputación casi total de la misma por lesiones), cambios inflamatorios de la mucosa de hipofaringe, amputación de la epiglotis con lesiones ulceradas que comprometen casi toda la supraestructura laríngea, pero con preservación de movilidad cordal, sin signos de compromiso subglótico. Es llevado a microlaringoscopia con toma de biopsia y traqueostomía por riesgo de obstrucción de vía aérea y mal control de secreciones; estudios de extensión evidenciaron la presencia de micronódulos pulmonares en ambos lóbulos superiores; con la sospecha diagnóstica de posible infección fúngica determinada por clínica y epidemiología, se solicitó serología para hongos (Tabla 2 y 3).
Los resultados de histopatología de muestras tomadas en procedimiento quirúrgico describen en cornete medio y banda ventricular derecha mucosa, extenso infiltrado inflamatorio de predominio polimorfonuclear y macrófagos, con presencia de células gigantes multinucleadas de tipo Langhans y en la tinción de plata metenamina se identifica abundantes estructuras micóticas con gemación múltiple de base ancha en aspecto de “timón de barco” (Figura 1), cultivos de epiglotis en sabouraud y mycosel reportan crecimiento de P. brasiliensis.
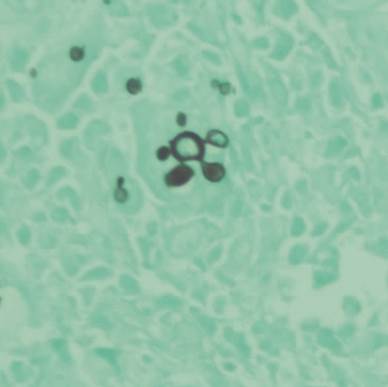
Fuente: resultado histopatológico del paciente
Figura 1 Tinción de plata metenamina. Se observan blastoconidias multigemantes en forma de timón de barco.
Con los hallazgos serológicos y de inmunohistoquimica se consideró una paracoccidioidomicosis, por lo que se inició manejo con anfotericina B 50 mg intravenoso cada 24 horas durante 14 días, seguido de itraconazol inicialmente con dosis de carga y seguido de una fase de continuación de 200 mg cada 12 horas pautado por un año. Fue dado de alta con buena evolución clínica, valorado ambulatoriamente con adecuada tolerancia al intraconazol y marcada mejoría clínica dada por resolución de las lesiones descritas, mejoría en control de secreciones y ausencia de disfagia. Estos resultados satisfactorios persisten por 1 año de seguimiento posterior al inicio de tratamiento.
Discusión
En Colombia la paracoccidioidomicosis puede responder hasta por el 2 % de los casos de síndrome de línea media (1). Se han descrito dos presentaciones clínicas de la enfermedad, una forma aguda/subaguda caracterizada por compromiso del sistema retículo endotelial que se manifiesta clínicamente por la presencia de fiebre, astenia, linfadenopatía difusa, hepatoesplenomegalia, diarrea, ictericia, anemia, leucocitosis con eosinofilia y que raramente compromete mucosas y pulmón (10,12,13). Por su parte, la forma crónica es la más común, se caracteriza por lesiones extra pulmonares y representa una reactivación del hongo (8,12,14), que clínicamente presenta un comienzo insidioso con astenia, pérdida de peso y disnea de esfuerzos, con una presentación multifocal en la mayoría de los casos.
El compromiso pulmonar usualmente es bilateral y simétrico, con engrosamiento intersticial describiéndose un patrón de alas de mariposa con opacidad en zona media y enfisema en las bases. Las lesiones cutáneas se dan usualmente por diseminación hematógena y pueden presentar pápulas, nódulos y úlceras que se encuentran a menudo en cabeza y cuello (15). El compromiso en mucosa está presente en aproximadamente un 58.7 % de los casos, con lesiones localizadas en mucosa gingival y paladar con extensión a labios y nariz (16-18). Estas lesiones son típicamente úlceras con focos granulomatosos hemorrágicos con base dura e infiltrada (descrita como estomatitis moriforme) (19,20).
Histológicamente se caracteriza por ser un proceso granulomatoso, el cual se considera el principal marcador de la fase crónica de la enfermedad (15,19), formado principalmente por linfocitos T y células efectoras (7).
El diagnóstico de la enfermedad está enfocado en evidenciar la presencia del microorganismo en muestras clínicas, mediante muestras directas de lesiones activas, estudios histopatológicos, serológicos y microbiológicos (20-23). La sensibilidad de los exámenes directos (KOH) varía desde el 85 % al 100 % en función de la muestra obtenida (como en esputo, donde se puede encontrar hasta en más del 85 % de los casos) (20).
Los estudios histopatológicos son normalmente recomendados para la búsqueda de formas fúngicas y diferenciarla de otras micosis invasivas levaduriformes (Blastomyces dermatitidis, Histoplasma capsulatum) (24): además, se pueden evidenciar granuloma con presencia de neutrófilos, macrófagos activados y levaduras fagocitadas (8,25).
El cultivo es un proceso largo con tasas de positividad en aproximadamente el 85 % de los casos y con un tiempo de incubación que varía entre los 20 a 30 días (14).
El manejo de estos pacientes debe ser multidisciplinario, teniendo en cuenta el compromiso multisistémico de la enfermedad, con necesidad de terapias antifúngicas prolongadas con altas tasas de recaídas (26,27). Tabla 4.
La anfotericina B es una alternativa útil en formas graves de la enfermedad y durante las primeras 12 semanas de embarazo; sin embargo, se requiere continuar manejo con azoles o sulfonas como mantenimiento para evitar recaídas (3,17,27).
Dentro de los triazoles, el itraconazol es el medicamento preferido para el tratamiento de formas leves a moderadas y como terapia de mantenimiento en aquellos casos graves manejados con anfotericina B, utilizado en pautas de 6 a 9 meses (7), presentando menores tasas de recaída en comparación con otros medicamentos. Tanto el itraconazol como el voriconazol son opciones para el manejo de la infección en el sistema nervioso central (28). Otros triazoles como el isavuconazol y el posaconazol son alternativas que se han mostrado efectivas (29).
Se han determinado criterios de recuperación de la enfermedad basados en hallazgos clínicos, micológicos, radiológicos e inmunológicos; siendo estos la ausencia de signos y síntomas de la enfermedad, la negativización de cultivos en tejidos previamente afectados, la disminución de los títulos de anticuerpos y la estabilidad de lesiones radiológicas (27).
Como se evidencia en el caso clínico presentado, la presunción y sospecha diagnóstica que incluya patología infecciosa de este tipo es de vital importancia para un adecuado diagnóstico; de lo contrario, a pesar de la realización de estudio histopatológico, puede no realizarse y de esta forma permitir la progresión de la enfermedad al no realizar el tratamiento apropiado. Si bien el manejo se basa en tratamiento médico sistémico con antimicótico, en ocasiones se requiere manejo quirúrgico por el compromiso asociado que puede presentar la vía aérea.