Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Universidad Industrial de Santander. Salud
Print version ISSN 0121-0807On-line version ISSN 2145-8464
Rev. Univ. Ind. Santander. Salud vol.41 no.2 Bucaramanga May/Aug. 2009
Tuberculosis genitourinaria: Reporte
de 9 casos en el Hospital Universitario
de Santander, Colombia, 2003-2008
Julio Cesar Mantilla Hernández 1, Nelson Cárdenas Durán 2, Diego Armando Castellanos Bustos 2
1. MD Patólogo. Docente Departamento de Patología. Escuela de Medicina. Facultad de Salud. Universidad Industrial de Santander,
Bucaramanga, Colombia.
2. Medico Interno. Hospital Universitario de Santander. Escuela de Medicina. Facultad de Salud. Universidad Industrial de
Santander, Bucaramanga, Colombia
Correspondencia: Diego Armando Castellanos Bustos. Calle 5ta A Nº 10-22, teléfono: 6551045, celular: 3118944187, Piedecuesta,
Santander, Colombia, e-mail: castellanosdiego1105@gmail.com
Recibido: 24 de noviembre de 2008 -Aceptado: 11 de marzo de 2009
RESUMEN
Introducción: La tuberculosis constituye aún un problema de salud pública en el mundo, el cual se agrava por la pandemia del SIDA. La tuberculosis extrapulmonar puede comprometer cualquier órgano, siendo el sistema genitourinario uno de los más afectados, por lo cual es importante conocer su magnitud en cada institución. Objetivos: Caracterizar la tuberculosis genitourinaria desde el punto de vista epidemiológico, clínico y paraclínico de los pacientes en los cuales la enfermedad constituyó la causa básica de muerte y su compromiso genitourinario fue un hallazgo principal de autopsia. Metodología: Estudio descriptivo retrospectivo realizado entre el 2003 y el 2008 mediante revisión de los protocolos de autopsias efectuadas en el Departamento de Patología de la Universidad Industrial de Santander, de los pacientes que fallecieron a causa de tuberculosis en el Hospital Universitario de Santander, Colombia. Resultados: Se encontraron 9 casos, con rango de edad entre 20 y 66 años, de los cuales 8 correspondían a hombres y 5 se asociaron con síndrome de inmunodeficiencia adquirida. Las manifestaciones clínicas más frecuentes fueron los síntomas constitucionales, seguido de los respiratorios, los urinarios, el dolor lumbar y los testiculares. El diagnóstico se realizó a través de los hallazgos anatomopatológicos durante la autopsia. Conclusiones: La tuberculosis genitourinaria es una forma severa de tuberculosis extra pulmonar, que por la poca especificidad del cuadro clínico, tiene un índice de sospecha bajo, lo que resulta inconveniente, ya que no permite diagnóstico oportuno, ni tratamiento adecuado para prevenir daños severos irreversibles. Salud UIS 2009; 41: 181-196
Palabras Clave: Tuberculosis genitourinaria, tuberculosis urogenital
Genitourinary tuberculosis: A report of 9 cases in
Santander University Hospital, Colombia, 2003-2008
ABSTRACT
Introduction: Tuberculosis continues to be a serious public health problem worldwide, which increases with AIDS pandemic. Extra-pulmonary tuberculosis can compromise any organ, genitourinary system being one of the most affected therefore it is important to assess the magnitude at institutional level. Objective: Summarize the epidemiologic, clinical, and laboratory data, along patients with tuberculosis as cause of death and genitourinary tuberculosis as autopsy main finding. Methodology: A retrospective- descriptive study based on the autopsy records of the Department of Pathology of the University Industrial of Santander of 9 patients deceased from tuberculosis in the University Hospital of Santander between 2003 and 2008. Results: The range patient age was between 20 and 66 years, 8 were men and 5 had AIDS. The most common clinical manifestations were the constitutional symptoms, followed by respiratory, urinary, lumbar pain, and testicular symptoms. The anatomo-pathological and histo-pathological findings at the time of the autopsy made the diagnosis. Conclusions: Genitourinary tuberculosis is a severe form of extra-pulmonary tuberculosis, which due to its unspecific clinical picture, has a low suspicious index, resulting inconveninet, since it does not allow a timely diagnosis, or treatment to prevent irreversible severe damages. Salud UIS 2009; 41: 181-196
Key words: Genitourinary tuberculosis, urogenital tuberculosis
INTRODUCCIÓN
La tuberculosis (TB) es la enfermedad infecciosa que más muertes ha causado en la especie humana a lo largo de su historia1-2. El descubrimiento del agente etiológico (M. tuberculosis) a finales del siglo XIX, la implementación de la vacuna del bacilo de Calmette- Guérin (BCG), el desarrollo del arsenal antibiótico especifico contra el bacilo y el mejoramiento de las condiciones socioeconómicas, hicieron pensar que el fin de la TB estaba cerca, lo cual fue solo una ilusión, ya que en 1993, la Organización Mundial de la Salud (OMS) declaró a la enfermedad como emergencia mundial teniendo en cuenta que cada año, el 1% de la población de los países en vía de desarrollo adquiere la infección, que anualmente en el mundo enferman de TB ocho millones de personas, (20.000 personas/ día), de las cuales fallecen dos millones, con proyecciones que entre los años 2000 y 2020 un billón de personas se infectará, 200 millones desarrollarán la enfermedad y 35 millones morirán por su cuenta1-3. En Colombia, cada año se diagnostican 10.000 casos nuevos de TB, cifra que en realidad es mayor, ya que se calcula un sub registro del 25%4. En la actualidad, el problema de la TB se agrava por la pandemia del síndrome de inmunodeficiencia adquirida (SIDA) causado por el virus de inmunodeficiencia humana (VIH), ya que la prevalencia de infección por VIH es mayor en pacientes con TB que en la población general, y entre el 60 y el 75% de los pacientes con SIDA desarrollan formas extrapulmonares diseminadas de TB, las cuales por lo general tienen curso fatal4-9.
Desde el punto de vista patogénico, la TB se clasifica en primaria y secundaria. La TB primaria se desarrolla en individuos sin exposición previa, en ellos la fuente enfermedad importante, este tipo de TB se identifica por el complejo de Ghon, que corresponde a una lesión granulomatosa con necrosis caseosa de localización pulmonar subpleural, acompañada de lesión similar en ganglios linfáticos regionales. La TB secundaria, aparece por reactivación de formas primarias latentes. La lesión inicial, es la TB apical localizada, que muestra un foco de consolidación, a 1-2 cm de la pleura apical con induración fibrosa periférica y necrosis caseosa central, con cambios análogos en ganglios regionales. Esta lesión en la mayoría de los casos, se transforma en una cicatriz fibrocalcificada, si la enfermedad progresa, da origen a las formas pulmonar cavitaria, miliar pulmonar, miliar sistémica y tuberculosis de órgano aislado10.
La tuberculosis extra pulmonar puede afectar cualquier órgano, siendo el páncreas y la glándula tiroides, los que mayor resistencia ofrecen al M. tuberculosis, constituyendo su compromiso una situación clínica excepcional. El sistema genitourinario es uno de los más afectados por la TB, ya que le corresponde entre el 15 y el 20% de los casos extrapulmonares, además entre el 4 y el 8% de los pacientes con TB pulmonar activa desarrollan infección genitourinaria significativa, el 25% de los pacientes con TB del sistema genitourinario tienen una historia conocida de TB pulmonar, y hasta un 25-50% de estos pacientes tiene evidencia radiográfica de infección pulmonar subclínica 11. En Colombia el compromiso tuberculoso del sistema genitourinario se calcula en un 3,9 % de los casos extrapulmonares de TB5-6.
El diagnóstico de TB extra pulmonar, constituye un desafío, porque en la medida que puede afectar cualquier órgano y de diferentes formas, se convierte en "la gran simuladora", de tal manera que es el conocimiento de su patogenia, historia natural y aspectos epidemiológicos, lo que permite sospechar su presencia y orientar los estudios diagnósticos, los cuales y en particular los disponibles en el medio, tienen una baja sensibilidad, en especial la baciloscopia con coloración de Ziehl-Neelsen (Z.N.) y el cultivo para M. tuberculosis a partir de muestras de esputo y líquidos corporales, ya que el resultado depende del estado pauci o multibacilar de los especimenes6.
El presente trabajo tiene como objetivo presentar 9 casos de tuberculosis genitourinaria (TBGU) en 6 pacientes VIH negativos y en 5 pacientes VIH positivos que fallecieron en el Hospital Universitario de Santander (HUS) entre Enero de 2003 y Agosto de 2008, y a quienes se les realizó autopsia en el Departamento de Patología de la Universidad Industrial de Santander (UIS), previa solicitud del médico encargado del caso y de la autorización firmada por familiar, con el fin de correlacionar hallazgos de autopsia con las manifestaciones clínicas y los resultados de las pruebas paraclínicas practicadas, y comparar los datos obtenidos con los de la literatura mundial.
METODOLOGÍA
Este es un estudio descriptivo retrospectivo que incluye la revisión de 1132 protocolos correspondientes a las necropsias efectuadas en el Departamento de Patología de la UIS, ubicado en Bucaramanga, Colombia, entre enero de 2003 y agosto de 2008. De estos, se excluyeron los correspondientes a las autopsias perinatales (596 casos- 52,65%) y de los casos restantes (536-47,35%), se tomaron aquellos en los cuales la TB constituyó la causa básica de muerte, obteniendo 37 casos (28 hombres-9 mujeres). De estos casos se extractaron aquellos con compromiso tuberculoso del sistema genitourinario, resultando finalmente 11 casos (8 hombres -3 mujeres), de los cuales 6 eran VIH negativos y 5 eran VIH positivos.
PRESENTACIÓN DE CASOS
Caso 1 (2003): Hombre de 45 años con clínica de 6 meses de dolor lumbar izquierdo, perdida de peso, disuria, fiebre, escalofríos y edema de miembros inferiores, con ecografía que reporta masa en riñón izquierdo. Al examen físico presenta empastamiento en hipocondrio y flanco izquierdo. Se hace diagnóstico de neoplasia renal izquierda. Valorado por Urología, descarta lesión tumoral y ordena tratamiento antibiótico ambulatorio. El paciente reingresa por dolor lumbar, tos productiva, polaquiuria, fiebre y escalofríos. Al examen físico se encuentra disminución del murmullo vesicular y estertores basales bilaterales, eritema en región lumbar izquierda, y masa en hipocondrio izquierdo, con dolor a la puño percusión renal bilateral. Se consideran diagnósticos de hidronefrosis izquierda, infección urinaria alta, y TB renal con compromiso miliar. Se toma biopsia de medula ósea, reportada como negativa para lesión neoplásica y granulomatosa. Prueba para VIH negativa. El paciente presenta deterioro de su estado general, por lo que se inicia tratamiento anti TB, a pesar de lo cual fallece. En la autopsia se encuentra derrame y adherencias pleurales bilaterales, pulmones con lesiones nodulares blanquecinas de 2-3 mm de diámetro, en flanco izquierdo hay masa amarillenta de 20 cm que infiltra la pared posterior del abdomen, con trayecto fistuloso a piel de región dorsolumbar, al corte se reconoce riñón con dilatación y deformidad del sistema pielocalicial y atrofia del parénquima renal, con material necrótico de aspecto caseoso ( Figura 1A ), la pelvis renal con engrosamiento difuso, se continua con uréter dilatado, de pared engrosada y acortado, que tracciona la vejiga, al corte, contiene material caseoso. El riñón derecho exhibe superficie irregular, con lesiones blanquecinas de 0,2-0,3 cm de diámetro, al corte hay dilatación del sistema pielocalicial, con material caseoso, y nódulos blanquecinos en polo superior, el uréter es similar al contralateral (Figura 1B). La pared vesical engrosada, con mucosa de color blanco amarillento, en zona del trígono es notoria la desembocadura de los uréteres (Figura 1C), la próstata muestra múltiples zonas de necrosis, y el testículo derecho aumentado de tamaño y de consistencia dura, presenta al corte nódulos de aspecto caseoso, el conducto deferente engrosado, con múltiples nódulos (Figura 1D). En hígado y bazo hay nódulos blanquecinos, de 0,2 cm de diámetro. El examen microscópico muestra zonas de necrosis con inflamación granulomatosa (y), células gigantes multinucleadas tipo Langhans, la coloración de Z.N. permite reconocer abundantes bacilos acido alcohol resistentes (BAAR).
Caso 2 (2005): Mujer de 51 años, con clínica de 15 días, caracterizada por epigastralgia y vómito "en cuncho de café". Tiene antecedente de artritis reumatoide manejada con analgésicos y de infección de vías urinarias tratada con antibióticos y trae ecografía renal con reporte de hidronefrosis derecha. Se hacen diagnósticos de: 1. Hemorragia de vias digestivas altas secundaria a gastropatia por anti-inflamatorios no esteroideos (AINES), 2. Deshidratación grado II, 3. Síndrome anémico (Hb 7 mg/dl), 4. Hidronefrosis derecha. Los exámenes paraclínicos revelan: creatinina (:) 28,64 mg/dl, BUN: 133.6 mg/dl, parcial de orina: densidad 1010, glucosa 200 mg, Hb +++, nitritos negativos, pH 6,5, proteínas 50 mg, leucocitos 25-30 por campo, hematíes 6-8 por campo, bacterias +. Prueba para VIH negativa. Valorado por Nefrología considera iniciar hemodiálisis. Evaluado por Gastroenterología conceptúa se trata de una gastritis urémica y enfermedad ulcero péptica. La Tomografía axial computarizada (TAC) renal muestra riñón derecho con imágenes quísticas y atrofia cortical, riñón izquierdo aumentado de tamaño, con dilatación pielocalicial y grosor cortical conservado, sin urolitiasis. Valoración por Urología hace diagnóstico de hidronefrosis, e inicia manejo ambulatorio. La paciente reingresa 6 meses después por dolor lumbar irradiado a miembros inferiores, y se diagnostica hernia discal, la radiografía (Rx) de columna muestra fractura de T12, la TAC de columna revela fractura patológica de T12 con nódulos hipodensos de tipo osteolítico, compromiso del espacio intervertebral inferior y de canal raquídeo, en L1 nódulo hipodenso sugestivo de metástasis, en región paravertebral derecha de T12 y L1 hay masa de tejido blando, de la cual se toma biopsia, que reporta inflamación crónica inespecífica. La Ecografía abdominal muestra cistitis crónica enfisematosa. La Uretrocistoscopia evidencia lesión que compromete paredes vesicales y trígono. Se inicia tratamiento para infección de vías urinarias (IVU) con urocultivos y hemocultivos negativos. Dos meses después ingresa por episodio convulsivo asociado a cifras tensionales altas, que se maneja como crisis hipertensiva. Luego de dos meses reingresa por dolor lumbar derecho, hematuria macroscópica, orina fétida y fiebre. El urocultivo fue positivo para Enterococo spp, la Rx de tórax muestra infiltrados de tipo miliar. Durante hospitalización presenta deterioro neurológico y fallece. En la autopsia se encuentra hidrotórax y adherencias fibrosas bilaterales, consolidación pulmonar bilateral, con múltiples nódulos blanquecinos, de 0,2 cm., en retroperitoneo lado derecho, hay masa que ocupa desde el diafragma hasta la pelvis, adherida a cuerpos vertebrales y músculo psoas, al corte contiene material blanquecino grumoso, que al evacuarse muestra riñón deforme, aumentado de tamaño, con dilatación pielocalicial, y material caseoso en su interior, riñón izquierdo de características similares, uréteres acortados, de pared engrosada y luz dilatada, vejiga de pared engrosada, ocupada por material de aspecto caseoso ( Figura 2A). Los músculos psoas y las vértebras lumbares presentan extensa necrosis caseosa que se extiende al canal medular y espacio epidural ( Figura 2B). El estudio histopatológico revela inflamación crónica granulomatosa con células gigantes multinucleadas tipo Langhans y necrosis. La coloración de Z.N. muestra abundantes BAAR.
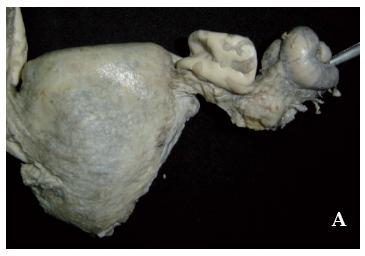
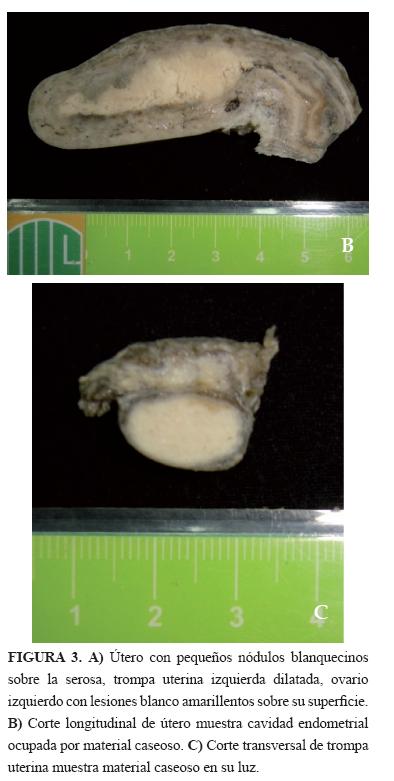
Caso 3 (2005): Mujer de 20 años, con puerperio de 40 días, y clínica de 2 meses de fiebre, cefalea, pérdida de peso, náuseas, mareo e hiporexia, además desde 20 días antes tos seca y desde la semana anterior alteración del estado de conciencia. Fue llevada a hospital local, donde le realizan punción lumbar, obteniendo líquido cefalorraquídeo (LCR) alterado, que orienta al diagnóstico de meningitis bacteriana; se inicia antibioticoterapia sin respuesta, por lo que se remite al HUS. Evaluada por Medicina Interna considera diagnóstico de meningitis parcialmente tratada complicada con absceso cerebral. Se realiza punción lumbar que muestra LCR incoloro, transparente, glóbulos rojos 12 x mm3, glóbulos blancos 103 x mm3, PMN 40%, linfocitos: 60%, glucorraquia 11.3 mg/dl, proteínas: 93 mgr/dl, VDRL no reactiva, ZN. y KOH negativos, glicemia 94 mg/dl. El TAC cerebral revela lesión isquémica frontoparietal derecha. Prueba para VIH negativa. Luego de interconsulta con Neurología, se plantea el diagnostico de meningitis bacteriana parcialmente tratada vs meningoencefalitis tuberculosa. La prueba de Adenosin deaminasa (ADA) en el LCR fue de: 18 U/L (VR< 6 U/L). La Rx de tórax revela un infiltrado micronodular compatible con TB miliar. Se inicia manejo anti TB, pero continúa con deterioro neurológico y fallece. En la autopsia se encuentra TB miliar con compromiso pulmonar, hepático, esplénico, ganglionar, peritoneal, meníngeo, y de medula ósea. En el sistema genitourinario, las trompas uterinas están dilatadas y engrosadas (Figura 3A), al corte con material caseoso en su luz, en útero cavidad endometrial ocupada por material caseoso (Figura 3B, C).El examen microscópico revela inflamación crónica granulomatosa con células gigantes multinucleadas tipo Langhans, y necrosis, la coloración de Z.N. muestra escasos BAAR.
Caso 4 (2006): Hombre de 54 años, con cuadro clínico de 6 meses de evolución caracterizado por disnea de medianos esfuerzos, en últimas 6 semanas fiebre, astenia, adinamia, y pérdida de peso y 4 días antes disuria y polaquiuria. La radiografía de tórax muestra derrame pleural derecho e infiltrados algodonosos generalizados, presenta alteración del estado de conciencia por lo que remiten al HUS. Trae resultados de dos biopsias pleurales y de examen de líquido pleural. La primera reporta inflamación crónica y fibrosis, la segunda informa inflamación crónica granulomatosa. El líquido pleural con linfocitos y PMN escasos, negativo para hongos y baciloscopia negativa para BAAR., ingresa en malas condiciones generales, con disminución del murmullo vesicular. Se hace diagnóstico de derrame pleural derecho secundario a TB. Valoración por Neurología considera diagnostico de meningoencefalitis tuberculosa. TAC cerebral revela discreta hidrocefalia. Prueba para VIH negativa. Continúa con deterioro neurológico y fallece.
En la autopsia, se encuentra derrame pleural bilateral, ascitis y compromiso tuberculoso de tipo miliar en pulmones, hígado, ganglios linfáticos y meninges. En riñones múltiples nódulos blanquecinos de 2-3 mm de diámetro (Figura 4A) y en próstata nódulos blanquecinos de aspecto necrótico (Figura 4B). El estudio histopatológico muestra inflamación crónica granulomatosa con células gigantes multinucleadas tipo Langhans y necrosis. La coloración de Z.N. muestra abundantes BAAR (Figura 4C).
Caso 5 (2007): Hombre de 66 años, con clínica de 10 meses de perdida progresiva de peso, dificultad respiratoria, tos y en los últimos días alteración del estado de conciencia, llevado al HUS, se realiza prueba de VIH, con resultado negativo. El paciente presenta deterioro progresivo y fallece pocas horas después. En la autopsia se encuentra aumento del contenido escrotal a expensas de testículo derecho, hidrotórax bilateral, pulmones, bazo, hígado y riñones con múltiples lesiones nodulares blanquecinas de 2-3 mm de diámetro, encéfalo con engrosamiento de meninges sobre superficie basal, testículo derecho con masa quística de 8 cm de diámetro, que rechaza testículo a la periferia, el cual presenta nódulos necróticos, epidídimo y cordón espermático, engrosados, con nódulos blanquecinos, próstata de consistencia dura, con múltiples nódulos de aspecto necrótico (Figura 5) El examen microscópico muestra inflamación crónica granulomatosa con abundantes células gigantes multinucleadas tipo Langhans y necrosis, la coloración de ZN. permite reconocer abundantes BAAR.
Caso 6 (2008): Hombre de 47 años de edad, con secreción purulenta en región perianal izquierda, dolor testicular, edema en pene y escroto y adenopatías inguinales, con dificultad respiratoria progresiva y pérdida de 35 kg en el último año. Se hospitaliza en el HUS con diagnóstico de neumonía adquirida en la comunidad y cáncer de canal anal. Se realiza prueba de VIH, con resultado negativo. El paciente presenta deterioro progresivo y fallece. Antecedentes: Hospitalizado en Junio de 2007 por edema escrotal y fístula perianal, se administra tratamiento antibiótico y se da salida, y en Octubre de 2007 por masa perianal interpretada como absceso. En la autopsia se encuentra en regiones inguinales, masas de 6 cm de diámetro y consistencia cauchosa blanda, hay trayecto fistuloso con secreción de color blanco amarillento, de aspecto grumoso en región perianal izquierda. Al examen interno adherencias fibrosas y liquido amarillento en espacios pleurales y saco pericardico, en cavidad abdominal hay adherencias fibrinosas interasas más notorias en región ileocecal, epiplón engrosado, con nódulos blanquecinos de 0,3 cm de diámetro. Los pulmones con engrosamiento pleural, y nódulos blanquecinos de 0,2 cm, con predominio en lóbulos superiores que forman tubérculos de hasta 2,5 cms. de diámetro, uno de ellos, en ápice izquierdo con necrosis caseosa y cavitación. En íleon terminal, válvula íleo cecal y ciego, hay engrosamiento de la pared, al corte la mucosa levantada con aspecto de empedrado grueso, el recto rodeado por conglomerado ganglionar que ejerce compresión extrínseca, bazo con lesiones nodulares blanquecinas de 0,3 cm. Los ganglios de las diversas cadenas, aumentados de tamaño, al corte blanquecinos, de aspecto necrótico, en todas las lesiones descritas se observan granulomas con células gigantes multinucleadas y necrosis caseosa, la coloración de ZN permite identificar bacilos acido alcohol resistentes, en testículo derecho presenta quiste de 1 cm en la cabeza del epidídimo y zona blanquecina de aspecto granulomatoso de 1,8 x 0,9 cm. El estudio histopatológico de esta lesión muestra granulomas con necrosis, pero la coloración de ZN no revela BAAR.
Casos 7 A 11: En el periodo de Enero 2003- Agosto de 2008 se realizaron 81 autopsias de pacientes que fallecieron por VIH/ SIDA, en 22 de los cuales (17 hombres–5 mujeres) se encontró TB con patrón miliar diseminado. En 4 de los 17 hombres afectados con edades de 23, 43, 52 y 27 años, se encuentra en los riñones compromiso miliar micronodular y en uno de ellos además afectación testicular, con lesión nodular necrótica (Figura 6). En los 4 hombres se identificaron abundantes BAAR mediante el estudio microscópico con la coloración de ZN. En ninguna de las 5 mujeres se encontró afección renal y solo en una (edad de 35 años) había compromiso genitourinario, representado por absceso tubo-ovárico derecho, en la cual no se demostraron BAAR.
DISCUSIÓN
El pulmón se encuentra comprometido en la mayoría de los casos de TB, por lo que se le identifica como prototipo de enfermedad respiratoria, sin embargo, ésta puede comprometer cualquier órgano. De acuerdo a su localización, la TB se clasifica en pulmonar y extra pulmonar. En la TB extra pulmonar, los órganos más afectados son pleura, ganglios linfáticos, meninges y sistema genitourinario, compromiso al cual se ha denominado tuberculosis genitourinaria (TBGU) y comprende la TB renal, la TB ureteral, la TB vesical, la TB genital femenina, y la TB genital masculina8.
La TBGU es un padecimiento en general de adultos jóvenes (60% de los enfermos tiene entre los 20 y los 40 años) y es más frecuente en hombres que en mujeres 12, 13. En nuestra serie de casos, las edades oscilaron entre 20 y 66 años, siendo más común en hombres que en mujeres. Su frecuencia se calcula en un 27% (rango entre 14 y 41%) de los casos extrapulmonares en Estados Unidos, Canadá y Reino Unido11,14, con reportes que informan de presencia simultanea entre el 4 a 8% en los pacientes con TB pulmonar 9, 11, 15. Algunos autores consideran que es la forma más común de TB extra pulmonar7, 8, 16. En Colombia, un estudio de TB extra pulmonar realizado en Pereira6, muestra que a la TBGU le corresponde el quinto lugar de frecuencia, después de la TB pleural, meníngea, ganglionar y peritoneal, respectivamente (Tabla 1). En nuestro estudio, la TBGU ocupa el sexto lugar dentro del compromiso extra pulmonar de la TB, después de la pleura, los ganglios linfáticos, el bazo, el hígado y la medula ósea (Tabla 2).
TB Renal: La TB renal resulta de la siembra hematógena de M. tuberculosis en los capilares glomerulares y peritubulares desde un foco de infección primaria generalmente pulmón, a pesar de la infección en ambos riñones, la enfermedad usualmente se limita a un solo riñón11. El bacilo tuberculoso forma granulomas en la corteza renal los cuales pueden permanecer inactivos por muchos años7, 11, 16, una alta tasa de perfusión y una tensión de oxigeno favorable incrementan la probabilidad de proliferación del bacilo en esta localización11. Si hay reactivación, los microorganismos pueden diseminarse en la médula renal causando necrosis papilar y a medida que la enfermedad progresa, la extensa necrosis papilar puede llevar a la formación de francas cavidades que destruyen el parénquima renal y permiten la comunicación entre los granulomas y el sistema colector lo que facilita la diseminación del bacilo hacia la pelvis renal, uréter, vejiga, y órganos genitales. La respuesta inmune del hospedero induce aparición de fibrosis, calcificaciones y deformidad, con obstrucción y disfunción renal progresiva11. Los síntomas más comunes son polaquiuria y disuria, otros síntomas incluyen hematuria macroscópica y dolor lumbar, mientras que síntomas constitucionales como fiebre, perdida de peso, fatiga y perdida del apetito son menos frecuentes7,11. En nuestra serie de casos, las manifestaciones clínicas más notorias fueron los síntomas constitucionales (fiebre, perdida de peso, astenia, adinamia, hiporexia), seguida de los respiratorios (tos crónica, disnea, ruidos sobreagregados, hipoventilación), los urinarios (disuria, polaquiuria, orina fétida, hematuria macroscópica), el dolor lumbar, y los testiculares (dolor, edema), respectivamente.
Clásicamente, la TB renal se sospecha cuando los síntomas urinarios no responden a los antibióticos usuales, o cuando el examen de orina revela piuria estéril (piuria en ausencia de urocultivo positivo para gérmenes comunes)21, otros hallazgos de laboratorio incluyen proteinuria y hematuria macro o microscópica11. En nuestra serie de casos, uno presentó piuria estéril, hematuria (macro y microscópica) y proteinuria. Algunas veces, el diagnostico se hace de manera incidental por estudio histológico de un espécimen quirúrgico o de autopsia14, como ocurrió en los casos del presente estudio. Ante la sospecha clínica de TBGU se deben recolectar al menos tres muestras seriadas de orina de la primera micción de la mañana para tinción de ZN., para buscar BAAR y para realizar urocultivos; la muestra de orina de la primera micción de la mañana se prefiere sobre la muestra de orina de 24 horas debido a que la viabilidad de la micobacteria disminuye con la exposición prolongada al ácido de la orina11. Las calcificaciones renales son una manifestación común de TB renal en la radiografía convencional, ocurriendo en 24-44% de los pacientes 7,11. Otras manifestaciones de la enfermedad, tales como la calcificación de los nódulos linfáticos, mesentéricos y suprarrenales, así como las anormalidades de la columna vertebral pueden ser visibles en radiografías convencionales, estos hallazgos adicionales pueden orientar hacia el diagnostico11. En nuestra serie de casos, uno mostró en la Rx de columna una fractura de T12 y compresión medular secundaria. La urografía es un estudio ampliamente utilizado en casos de sospecha de TBGU, aproximadamente 90 % de los pacientes con TB renal activa tienen hallazgos urográficos anormales que incluyen cicatrices parenquimatosas, compromiso de uno o mas cálices, pelvis renal pequeña y acortada, e hidronefrosis generalizada11. La TAC es útil para identificar lesiones de TB renal y de su diseminación extra renal, sin embargo es menos sensible que la urografía en la detección de cambios tempranos de la mucosa urotelial, la TAC es el método más sensible para identificar calcificaciones renales, que aparecen en 40-70% de los casos de TB, un hallazgo común en la TAC es la atrofia cortical focal o generalizada7, 11. En nuestra serie de casos, uno se evaluó con TAC renal, que reveló atrofia cortical en riñón derecho. Las complicaciones de un riñón tuberculoso incluyen falla renal e hipertensión arterial (HTA) por disminución de la tasa de filtración glomerular o por severa distorsión anatómica bilateral, hematuria persistente por la presencia de lesiones renales que no cicatrizan, abscesos, fístulas y hematospermia14, 21. En nuestra serie de casos, uno presentó fístula renal-cutánea, y otro insuficiencia renal crónica e HTA.
Los dos primeros casos descritos en nuestro estudio, en los cuales el compromiso renal es extenso y de larga evolución, advierten lo difícil que resulta llegar al diagnóstico de la TB renal, ya que por lo poco frecuente de la misma, ante un paciente con historia de infecciones urinarias a repetición, mala respuesta a los antibióticos, síntomas complejos y hasta de alteraciones renales estructurales demostradas por ecografía y tomografía, se piensa primero en infección de vías urinarias por gérmenes comunes, litiasis renal, hidronefrosis y neoplasia, y solo se orienta el diagnostico en el último momento, justo antes del fallecimiento, situación que elimina cualquier posibilidad de tratamiento efectivo. En estos dos casos, también se hace evidente la baja sensibilidad y especificidad del estudio histopatológico, ya que en ambos se practico biopsia, en el primero de la medula ósea y en el segundo de la masa paravertebral, las cuales fueron informadas como negativas para lesión neoplásica y granulomatosa.
Compromiso renal como parte de infección diseminada: La afectación renal es frecuente en la TB miliar, en estos casos, los bacilos llevados por la sangre hasta el riñón inducen la formación de pequeños nódulos blanquecinos, más notorios en la corteza. Aunque la imagen microscópica usual en estas lesiones, es la presencia de granulomas epitelioides, con o sin necrosis, y un numero variable de células gigantes multinucleadas tipo Langhans, y escasos BAAR demostrados con la coloración de Z.N.14, en 8 de nuestros casos (4 VIH negativos y 4 VIH positivos) con TB diseminada y compromiso renal, se encontraron nódulos necróticos blanquecinos de 2-3 mm de diámetro, distribuidos de manera preferencial en la corteza, con extensa necrosis en medio de la cual hay leucocitos PMN, escasos macrófagos y linfocitos, y abundantes bacilos tuberculosos, cambios que reflejan importante alteración de la respuesta inmune celular, la cual normalmente se genera cuando los linfocitos T CD4+ se activan al reconocer los antígenos proteicos de M. tuberculosis presentados por macrófagos o células dendríticas. Los linfocitos T CD4+ activados, producen interferón gamma (IFN-γ) y factor de necrosis tumoral alfa (FNT-α). El FNT-α, producido también por monocitos y macrófagos, y el IFN-γ producido además por las células asesinas naturales (Natural killer o NK) actúan sinérgicamente promoviendo mecanismos para la destrucción de M. tuberculosis, incrementan la proliferación de linfocitos T CD4+, aumentan la citotoxicidad de linfocitos T CD8+ y de células NK, y revisten gran importancia en la formación del granuloma. En los enfermos con deficiencia de la respuesta inmune celular, se forman granulomas disfuncionales, con un bajo recambio celular e incremento de la apoptosis celular, que permiten proliferación de la micobacteria y reactivación de la enfermedad22.
TB Ureteral: El compromiso ureteral constituye una extensión de la lesión renal debido al paso de la orina infectada. El sitio más afectado es la unión ureterovesical seguida del extremo proximal, el daño de todo el uréter es infrecuente. La extensión del proceso inflamatorio granulomatoso al uréter, hace que éste se torne fibrótico, se acorte y se vuelva recto y al traccionar la mucosa de la vejiga en el lugar de su desembocadura, hace que el orificio ureteral adopte el aspecto de hoyo de golf, rasgo típico de insuficiencia valvular y reflujo vesicoureteral.
A consecuencia del proceso fibrótico e inflamatorio, también se producen estrechamientos irregulares que generan obstrucción7,8,11. En los casos 1 y 2 de nuestra serie, los cambios ureterales observados son similares a los descritos como clásicos.
TB Vesical: La micobacteria llega a la vejiga por la orina que fluye desde el sistema pielocalicial de los riñones infectados, generando inflamación de la mucosa con formación de granulomas, los cuales coalescen y luego se ulceran, cambios que se presentan alrededor de los orificios ureterales y del trígono vesical, con destrucción de su pared, cicatrización y fibrosis que disminuye la capacidad y distensibilidad de la vejiga7,11 y se extiende de manera retrograda al tercio distal de los uréteres con distorsión y engrosamiento de los mismos, favoreciendo la hidronefrosis o la pionefrosis. Las manifestaciones clínicas más comunes incluyen orina fétida, hematuria macroscópica, polaquiuria, nicturia, disuria y urgencia urinaria; también son frecuentes el dolor lumbar y los síntomas constitucionales23. Los casos de cistitis persistente refractaria a tratamientos antibióticos repetidos y la piuria estéril deben hacer sospechar el diagnostico de TB vesical. La ecografía puede detectar engrosamiento de la pared vesical, reflujo vesicoureteral, calcificaciones y ulceraciones8,16,23; la TAC es útil, pero sin una adecuada distensión vesical y un escaneo de cortes delgados, tiene baja sensibilidad para la detección de pequeñas lesiones23. La biopsia esta contraindicada en casos de cistitis tuberculosa aguda, pero se debe realizar cuando hay granulomas o úlceras distantes del orificio ureteral para excluir el diagnostico de carcinoma de vejiga5. En nuestra serie de casos, dos presentaron esta forma de compromiso tuberculoso.
TB genital femenina: La TB genital femenina generalmente es secundaria a diseminación hematógena o linfática desde un foco extragenital24 y algunas veces por expansión contigua a través de las trompas uterinas desde un foco intraabdominal. En casos raros, la TB genital femenina puede ser una infección primaria, introducida por su pareja enferma con TB del epidídimo o de otra localización genitourinaria; además se ha sugerido que el esputo, usado como lubricante sexual, puede también ser ruta de transmisión de la enfermedad 25. La TB afecta más el tracto genital superior (trompas uterinas y endometrio), siendo las trompas uterinas en la mayoría de los casos, el asiento inicial de la TB genital femenina. A la salpingitis tuberculosa le corresponde el 5% de todas las formas de salpingitis y desde allí, la enfermedad se puede extender a la cavidad uterina, provocando endometritis hasta en el 50% de los casos15,21,25. Esta forma de la enfermedad tuberculosa, afecta principalmente a mujeres en edad fértil (hasta el 80% de los casos) y es muy rara en mujeres posmenopáusicas15,25. La TB genital femenina cursa con dolor pélvico o abdominal inespecífico, alteraciones en el ciclo menstrual, sangrado vaginal anormal, y síntomas constitucionales; en las mujeres pre-menopáusicas la infertilidad es el síntoma principal que debe hacer sospechar la enfermedad, mientras que en mujeres post-menopáusicas lo es el sangrado vaginal15,21,25. Ante la sospecha clínica se debe realizar biopsia de endometrio y endocervix, una parte de estas muestras deben enviarse a cultivo y el resto a estudio histopatológico y tinción de Z.N. para obtener mayor beneficio diagnostico. La presencia de inflamación crónica granulomatosa es suficiente para el diagnostico, si otras causas son excluidas o si se identifica un foco primario15,25. La histerosalpingografia es un método diagnostico útil ante la sospecha de TB en el sistema genital femenino, ya que revela alteraciones en trompas uterinas y endometrio que son consideradas como características de la enfermedad24. En nuestra serie de casos, dos (uno VIH negativo y uno VIH positivo) mostraron esta forma de afectación tuberculosa.
TB genital masculina:
Epidídimo y testículo: De las diversas estructuras del tracto genital masculino, el epidídimo es el más comprometido por la TB debido a su abundante irrigación, y las lesiones más tempranas aparecen como focos necróticos amarillentos en la cola del mismo. La ecografía del epidídimo afectado por TB ofrece una apariencia heterogénea que depende de la fase del proceso inflamatorio en el que puede predominar la necrosis caseosa, los granulomas, o la fibrosis26. La aspiración con aguja fina de nódulos del epidídimo puede ayudar en el diagnóstico de TB y es más rápido y menos traumático que la biopsia21. En la TB testicular el bacilo puede diseminarse a este órgano por vía hematógena, linfática, o por extensión desde un foco adyacente representado casi siempre por el epidídimo; la transmisión sexual del M. tuberculosis, aunque ha sido reportada es extremadamente rara27. Los hombres entre 20 y 50 años de edad son los más afectados26. Clínicamente, los pacientes pueden presentar edema escrotal, dolor testicular, supuración, síntomas urinarios bajos e incluso infertilidad como resultado de obstrucción multifocal del conducto deferente27. La ecografía puede mostrar lesión unilateral de apariencia miliar característica de la orquitis tuberculosa, con epidídimo hipoecoico y aumentado de tamaño; otras características ecográficas incluyen engrosamiento de la piel escrotal y abscesos escrotales. El diagnóstico diferencial incluye un tumor o una torsión testicular26. En la serie de casos que presentamos, en 4 de los 8 hombres (3 VIH negativo y 1 VIH positivo) se encuentra lesión testicular, representada por nódulos blanquecinos necróticos en el epidídimo y/o en el parénquima gonadal, y llama la atención que en tres de estos, no figuraba ningún dato en la historia clínica sobre las características de los genitales externos, situación que expresa falencias del examen físico realizado a los enfermos, que impiden un diagnóstico acertado. El caso restante resulta más critico, ya que el paciente consulta por dolor en testículo, aumento del contenido escrotal y masa con características inflamatorias en región perianal izquierda, con posterior aparición de fístula perianal, hospitalizado en tres ocasiones con diagnósticos de absceso perianal, fístula perianal y cáncer de canal anal, manejado en las dos primeras con antibióticos, y en la última como carcinoma de región anal, sin remota sospecha de tuberculosis, en un paciente con dificultad respiratoria progresiva, síntomas constitucionales, perdida de 35 kg en el último año y adenopatías inguinales.
Próstata: El compromiso de la próstata por el M. tuberculosis es muy raro, y cuando se presenta hace parte de una enfermedad en la cual otros órganos del sistema genitourinario están comprometidos y generalmente se piensa que la prostatitis tuberculosa resulta de la infección anterograda en el tracto urinario5,14. Las manifestaciones clínicas de la TB prostática son inespecíficas, siendo las más comunes las lesiones escrotales, los síntomas urinarios bajos, y la hematuria no dolorosa27. El diagnostico la mayoría de las veces es incidental luego de una resección transuretral (RTU); el tacto rectal permite reconocer en la próstata nódulos indurados, la ecografía transrectal revela lesiones hipoecoicas difusas en la periferia del órgano, de difícil diferenciación con el cáncer de próstata16,27, y el antígeno prostático especifico se encuentra elevado hasta en un tercio de los pacientes13. En los casos 1, 4 y 5 de nuestra serie, se encontraron lesiones tuberculosas en la próstata en forma de nódulos blanquecinos necróticos, con diámetros no mayores a 1 cm.
Pene y Uretra: La TB del pene es una muy rara condición clínica manifestada como TB primaria o secundaria. El compromiso del pene puede ser primario por transmisión sexual de una pareja con TB urogenital, o secundario a TB del tracto urinario donde la transmisión ocurre debido a baciluria. Usualmente se presenta como úlceras, cavernositis, o nódulos; y en la mayoría de los casos, la lesión aparece como una úlcera superficial, solitaria e indolora sobre el glande, que puede ser clínicamente indistinguible de una neoplasia maligna. La TB de la uretra es muy rara a pesar de la constante exposición a orina infectada, se puede presentar con secreción uretral asociada a compromiso de otros órganos genitourinarios. La manifestación crónica de TB uretral incluye distorsión y obstrucción uretral, abscesos periuretrales, o formación de fístulas (en periné y pene) 28. El diagnostico puede ser difícil, aunque hay una historia invariable de TB, a veces de muchos años atrás 13. En nuestra serie de casos, ninguno presentó compromiso tuberculoso en pene o uretra. En la (Tabla 3) se muestran las principales características epidemiológicas, clínicas y paraclínicas de la TBGU encontradas en otras series de casos y en nuestra propia serie.
Diagnóstico
El criterio diagnóstico principal para TBGU es el aislamiento de M. tuberculosis de la orina, lo cual no es fácil de conseguir, ya que la descarga urinaria de bacilos es esporádica e involucra pocos microorganismos 33. La sospecha diagnostica se debe plantear sobre el antecedente de TB pulmonar o extra pulmonar, la sintomatología, el examen físico, el uroanálisis y el hallazgo de imágenes radiológicas anormales. El diagnostico definitivo se logra mediante la identificación del bacilo tuberculoso por baciloscopia con tinción de ZN, cultivo, examen histopatológico y/o reacción en cadena de polimerasa (PCR) 34. La baciloscopia con tinción de ZN. en orina es poco sensible e inespecífica ya que no diferencia al M. tuberculosis de otras micobacterias, por lo que siempre es necesario solicitar el cultivo en tres muestras seriadas en días diferentes, con una positividad hasta de 80% 35, pero requiere de 6-8 semanas para alcanzar la máxima sensibilidad debido a su lenta velocidad de crecimiento 33, 34. Entre nosotros, el medio de cultivo más usado es el Ogawa Kudoh; en otros países es el Lowenstein-Jensen, pero ambos tardan de 3 a 6 semanas en detectar crecimiento bacteriano. Otros medios más rápidos, de 1 a 3 semanas, como el radiométrico BACTEC, por su elevado costo en equipo, reactivos y mantenimiento, están fuera de uso rutinario 35. El estudio histopatológico tiene una sensibilidad y especificidad variables, ya que el diagnostico depende de la calidad de la muestra y de la experiencia del observador. La PCR en orina permite detección rápida con alta sensibilidad (95,59%) y especificidad (98,12%), pero no diferencia si la infección esta biológicamente activa o en su fase latente 34, además de su alto costo 35.
Tratamiento
Médico: Los modernos regímenes de curso corto con fármacos antituberculosos son efectivos en todas las formas de TB, incluyendo la forma genitourinaria. Según la OMS, el tratamiento farmacológico antituberculoso esta basado en una fase inicial de 2 meses con 3 o 4 fármacos que incluyen rifampicina, isoniazida, pirazinamida, y etambutol (o estreptomicina), seguida por otra intermitente de 4 meses con 2 fármacos (rifampicina e isoniazida) administrados 2 o 3 veces por semana.5 En casos de recurrencia, inmunosupresión y VIH/SIDA es necesario prolongar el tratamiento por 9 a 12 meses y ante casos de TB multi resistente, la duración de este debe extenderse hasta 18 meses, y requiere al menos de 4 fármacos seleccionados en base al antibiograma. En pacientes VIH positivos con terapia antirretroviral, se presenta interacción medicamentosa con la rifampicina, por lo que se recomienda su reemplazo por rifabutina14-5. En pacientes con función renal deteriorada, la rifampicina, isoniazida, pirazinamida, protionamida y etionamida pueden ser administrados en dosis normales ya que son eliminadas por la bilis o transformados a metabolitos que no son excretados por el riñón. Por el contrario, se requiere precaución con la estreptomicina y el etambutol debido a que estos son excretados por vía renal5.
Quirúrgico: La literatura reciente muestra que la cirugía es poco requerida en la TBGU y que el manejo médico constituye el pilar del tratamiento27, sin embargo, la cirugía ablativa puede ser inevitable en casos de sepsis o abscesos; y la cirugía reconstructiva puede ser requerida para reparación de la porción baja y terminal del uréter, o para aumento de la capacidad vesical5,27.
CONCLUSIONES
La TBGU es una forma severa de TB extra pulmonar, con un bajo índice de sospecha, que no permite un diagnóstico oportuno, ni la instalación de un tratamiento adecuado para prevenir daños severos irreversibles.
La TB del tracto genital femenino es una enfermedad rara, pero curable. Debería ser incluida en el diagnóstico diferencial de infertilidad y de sangrado vaginal post-menopáusico. El diagnóstico temprano, mediante legrado biopsia de la cavidad endometrial y del canal endocervical, evita otros procedimientos invasivos de mayor complejidad y costos mas elevados, y permite un tratamiento oportuno.
Ante el hallazgo de aumento del contenido escrotal, con engrosamiento del epidídimo, o con presencia de fístula local en pacientes con síntomas constitucionales, debe incluirse la tuberculosis en el diagnóstico diferencial.
Las pruebas diagnósticas disponibles en nuestro medio como la baciloscopia, el cultivo, y el estudio histopatológico tienen baja sensibilidad debido principalmente a la condición paucibaciliar de la micobacteria, y a la dificultad para obtener muestras adecuadas para estudio.
AGRADECIMIENTOS
Los autores agradecen la colaboración prestada por el Departamento de Patología de la Universidad Industrial de Santander al facilitar los protocolos de autopsia para su revisión, y a la sección de estadística del Hospital Universitario de Santander por permitir las historias clínicas de los casos presentados.
CONFLICTO DE INTERESES
Los autores manifestamos que no hubo conflicto de intereses de tipo económico o de otro tipo que pudiera suponer un sesgo del trabajo o condicionar los resultados.
REFERENCIAS
1. World health organization. Stop TB. A human rights approach tuberculosis. WHO/CDS/STB/2001.Geneva: World Health Organization; 2001. [ Links ]
2. Daniel TM. The impact of tuberculosis on civilization. Infect Dis Clin 2004; 18: 157-165. [ Links ]
3. Ospina S. La tuberculosis, una perspectiva histórico epidemiológica. Infectio 2001; 5: 241-250. [ Links ]
4. Díaz ML, Muñoz S, García LB. Tuberculosis en el Hospital Universitario San José, Popayán, 1998-2000. Biomédica 2004; 24 (Supl.): 92-101. [ Links ]
5. Cek M, Lenk S, Naber KG, Bishop MC, Bjerklund TE, Botto H, et al. European Association of Urology (EAU) Guidelines for the Management of Genitourinary Tuberculosis. European Urology 2005; 48: 353-362. [ Links ]
6. Arciniegas W, Orjuela DL. Tuberculosis extra pulmonar: revisión de 102 casos en el Hospital Universitario San Jorge de Pereira, 2000-2004. Biomédica 2006; 26: 71-80. [ Links ]
7. Muttarak M, Pattamapaspong N. Clinics in diagnostic imaging. Singapore Med J 2004; 45(5): 239-241. [ Links ]
8. Muttarak M, ChiangMai WN, Lojanapiwat B. Tuberculosis of the genitourinary tract: imaging features with pathological correlation. Singapore Med J 2005; 46: 568-575. [ Links ]
9. Lenk S, Schroeder J. Genitourinary tuberculosis. Curr Opin Urol 2001; 11: 93-96. [ Links ]
10. Kumar V, Abbas A, Fausto N. Robbins SL, Contran RS, Patología Estructural y Funcional. 7ma edición. Madrid: McGraw Hill-Interamericana, 2005: p. 385-391. [ Links ]
11. Gibson MS, Puckett ML, Shelly ME. Renal Tuberculosis. RadioGraphics 2004; 24: 251-256. [ Links ]
12. Jiménez M, Herranz LM, Arellano R, Rabadán M, Pereira I. Forma de presentación seudotumoral de tuberculosis urogenital: Caso clínico. Actas Urol Esp. 2004; 28: 683-687. [ Links ]
13. Matos MJ, Bacelar MT, Pinto P, Ramos I. Genitourinary tuberculosis. European Journal of Radiology 2005; 55: 181-187. [ Links ]
14. Eastwood JB, Corbishley CM, Grange JM. Tuberculosis and the Kidney. J Am Soc Nephrol 2001; 12: 1307-1314. [ Links ]
15. Neonakis I, Mantadakis E, Gitti Z, Mitrouska I, Manidakis LG, Maraki S, et al. Genital tuberculosis in a tamoxifen-treated postmenopausal woman with breast cancer and bloody vaginal discharge. Annals of Clinical Microbiology and Antimicrobials 2006; 5: 20-23. [ Links ]
16. Jung YY, Kim JK, Cho KS. Genitourinary Tuberculosis: Comprehensive Cross-Sectional Imaging. AJR 2005; 184: 143-150. [ Links ]
17. Grange JM, Yates MD, Ormerod LP. Factors Determining Ethnic Differences in the Incidence of Bacteriologically Confirmed Genitourinary Tuberculosis in South East England. Journal of Infection 1995; 30: 37-40. [ Links ]
18. Fanning A. Tuberculosis: Extrapulmonary disease. CMAJ 1999; 160: 1597-1603. [ Links ]
19. Fain O, Lortholary O, Lascaux V, Amoura I, Babinet P, Beaudreuil J, et al. Extrapulmonary tuberculosis in the northeastern suburbs of Paris: 141 cases. European Journal of Internal Medicine 2000; 11: 145-150. [ Links ]
20. Pehme L, Hollo V, Rahu M, Ultraja A. Tuberculosis During Fundamental Societal Changes in Estonia With Special Reference to Extrapulmonary Manifestations. Chest 2005; 127: 1289-1295. [ Links ]
21. Myers JN. Miliary, Central Nervous System and Genitourinary Tuberculosis. Dis Mon 2007; 53: 22-31. [ Links ]
22. Sterling TR, Dorman SE, Chaisson RE, Ding L, Hackman J, Moore K, et al. Human immunodeficiency Virus-Seronegative adults with extrapulmonary tuberculosis have abnormal innate immune responses. Clinical Infectious Disease 2001; 33: 976-982. [ Links ]
23. Khanna PC, Kukreja KU, Merchant SA, Farooq M. Virtual cystoscopy: Reality in imaging of bladder tuberculosis. J Postgrad Med 2006; 52: 35-37. [ Links ]
24. Chavhan GB, Hira P, Rathod K, Zacharia TT, Chawla A, Badhe P, et al. Female genital tuberculosis: hysterosalpingographic appearances. The British Journal of Radiology 2004; 77: 164-169. [ Links ]
25. Lamba H, Byrne M, Goldin R, Jenkins C. Tuberculosis of the cervix: case presentation and a review of the literature. Sex. Transm. Inf. 2002; 78: 62-63. [ Links ]
26. Muttarak M, Peh W. Tuberculous Epididymo-orchitis. Radiology 2006; 238: 748-751. [ Links ]
27. Gebo KA. Prostatic tuberculosis in an HIV infected male. Sex. Transm. Inf. 2002; 78: 147-148. [ Links ]
28. Karthikeyan K, Thappa, Shivaswamy KN. "Water can" penis caused by tuberculosis. Sex. Transm. Inf. 2004; 80: 75. [ Links ]
29. Barrera J, Gomez P, Gomez E. Resultados del tratamiento acortado supervisado en pacientes con tuberculosis genitourinaria. Urol. Colomb 1994; 4:70-79. [ Links ]
30. Lopez de Mesa B, Cruz A, Gomez P. Revisión de pacientes con tuberculosis genitourinaria de enero de 1987 a marzo de 1997 en el Hospital San Juan de Dios, Santafé de Bogotá. Urol. colomb 1998; 7: 43-52. [ Links ]
31. Hinostroza JA, Gorena M, Pastor P, Rivera P, Venegas P, Orío M, et al. Tuberculosis genitourinaria en la Araucania: experiencia en el Hospital Regional de Temuco. Rev. chil. urol 1998; 63:113-117. [ Links ]
32. Matamala S, Matamala B. Tuberculosis genitourinaria en Arica. Rev. chil. urol 2003; 68: 348. [ Links ]
33. Hemal AK, Gupta NP, Rajeev TP, Kumar R, Dar L, Seth P. Polymerase chain reaction in clinically suspected genitourinary tuberculosis: comparison with intravenous urography, bladder biopsy, and urine acid fast bacilli culture. Urology 2000; 56: 570-574. [ Links ]
34. Madeb R, Marshall J, Nativ O, Erturk E. Epididymal tuberculosis: case report and review of the literature. Urology 2005; 65: 798.e22-798.e24. [ Links ]
35. Latorre P, Sánchez E, Agudelo C, Pardo R, Gaitán H, Gómez PI, et al. Guía de atención de la tuberculosis pulmonar y extra pulmonar. Guías de promoción de la salud y prevención de enfermedades en la salud pública. Bogotá-Colombia, 2007. p. 43, 48. (http://www.minproteccionsocial.gov.co). [ Links ]
36. Cek M, Lenk S, Naber KG, Bishop MC, Bjerklund TE, Botto H, et al. European Association of Urology (EAU) Guidelines for the Management of Genitourinary Tuberculosis. European Urology 2005; 48: 353-362. [ Links ]