INTRODUCCIÓN
Como consecuencia de las transiciones demográficas y epidemiológicas ocurridas en el último siglo, actualmente la población mundial de adultos mayores (AM) es la más numerosa de todos los tiempos con más de 900 millones, lo cual equivale al 12,3% de la población; sin embargo, para el 2030 se estima que este número llegue a 1.400 millones (16,5%), y que en el 2050 sean cerca de 2.100 millones (21,5%), lo que permite inferir que una de cada cinco personas tendrá 60 años o más a mediados del siglo XXI1 .Este incremento será más acelerado en algunas regiones del mundo, destacando América Latina, pues tan solo para el 2030 se espera un incremento de AM del 71%, siguiendo Asia (66%), África (64%), Oceanía (47%), Norteamérica (41%) y Europa (23%)1. Sin embargo, si bien la expectativa de vida a nivel mundial se ha incrementado en los últimos años, un aumento en la cantidad de años vividos no se traduce necesariamente en una buena calidad de vida; es en este contexto que la edad ha mostrado ser un factor que se asocia con un incremento en el riesgo para el desarrollo, progresión y cronicidad de enfermedades físicas, así como de otras causas que limitan la funcionalidad en AM2
Estimaciones prevén que el número de personas con discapacidad, considerada como una limitación en la realización de actividades, aumentará a consecuencia del envejecimiento de la población, sobre todo en países de bajos ingresos3. En el 2013 se calculó que a nivel mundial las personas pierden aproximadamente nueve años de vida saludable como consecuencia de la discapacidad1, y que el número de personas AM dependientes, aquellas que requieren ayuda para realizar estas actividades, también aumentará, con variaciones importantes de acuerdo a la economía de los países, pues mientras en Suiza la prevalencia calculada fue del 17%, para personas con mas de 75 años, en países en desarrollo como México es casi del 60%4. Por lo que, identificar los principales factores de riesgo para el desarrollo de discapacidad en AM, es de suma importancia tanto en términos médicos como sociales, pues la condición de discapacidad hace al individuo más vulnerable, con mayor necesidad de cuidado en casa, número de hospitalizaciones y riesgo de mortalidad3,5,6,7.
A nivel mundial, los trastornos mentales, neurológicos y el abuso de sustancias son la principal causa de años de vida asociados a discapacidad (AVD) y su contribución se estima en 183.9 millones de AVD, correspondiendo al 7.4% del total de la carga global de enfermedad (GBD, por sus siglas en inglés, Global Burden of Disease)8. En la población de AM, la depresión es una de las alteraciones de salud mental más frecuentes, se reporta que 9.8% de AM presentan síntomas depresivos y que de estos el 8-10% desarrollarán depresión mayor9; lo que implica un factor de riesgo independiente para el desarrollo de discapacidad en AM; aun controlando características sociodemográficas y condiciones generales de salud10,11, esta pérdida de funcionalidad atribuida a trastornos mentales o neuropsiquiátricos puede ser igual o incluso más incapacitante que la provocada por condiciones médicas generales12,13; El objetivo del presente trabajo es describir el papel de la depresión como predictor de discapacidad en AM proveniente de la comunidad según lo reportado en la literatura.
METODOLOGÍA
Se realizó una revisión de la literatura de estudios longitudinales publicados entre 2007 a 2017, en los que se evaluó la depresión como predictor o factor de riesgo para desarrollar discapacidad en AM, publicados en inglés y español, teniendo como criterio de exclusión el registro de datos basales de un estudio longitudinal o que no se pudiera obtener el texto completo.
Tipo de participantes: AM adultos mayores de 60 años provenientes de la comunidad que contaban con evaluación de depresión.
Tipo de desenlace: Discapacidad o limitación funcional con método de evaluación descrito
Búsqueda electrónica: Revisión sistemática de la literatura en las bases de datos electrónicas: Pubmed (Medline), Sciencedirect, Ebsco, y Lilacs. El algoritmo de búsqueda incluyó los siguientes términos: aging”[MeSH Terms] OR “older adults” OR “seniors” AND “Disability Evaluation”[Mesh] OR “Physician Impairment”[Mesh] OR “International Classification of Functioning, Disability and Health”[Mesh] OR “Disabled Persons”[Mesh]) AND “depressive disorder”[MeSH Terms] OR “depressive” OR “depressive disorder” OR “depression”[MeSH Terms] AND “longitudinal” OR “prospective”.
Selección de los estudios: Una vez obtenidos los títulos de las bases de datos, se revisaron los resúmenes para evaluar criterios de inclusión y exclusión. En una segunda etapa, se revisaron los artículos en extenso.
Extracción y manejo de datos: Se extrajeron los siguientes datos de los estudios seleccionados: autores, año, título, objetivo, características de la muestra (tamaño, edad y tiempo de seguimiento), métodos de evaluación de discapacidad y depresión, resultados derivados de los análisis estadísticos realizados (OR, RR, HR con intervalos de confianza al 95%).
RESULTADOS
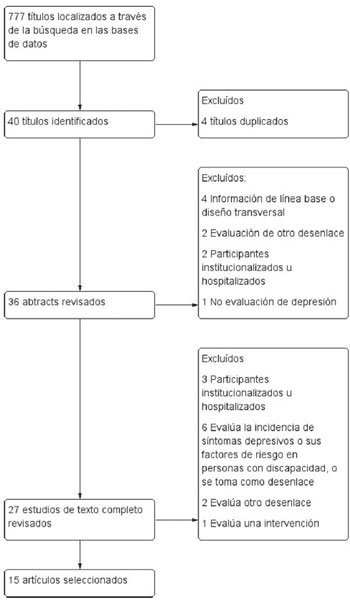
Del total de títulos localizados en las bases de datos exploradas, se identificaron 36 resúmenes de los cuales 27 se revisaron a texto completo, para seleccionar finalmente 15 estudios longitudinales que evaluaron la depresión como predictor de discapacidad en AM pertenecientes a la comunidad. Se excluyeron aquellos estudios donde los participantes correspondían a población clínica o institucionalizada14,15,16 (Figura 1).
Características de los estudios incluidos
Los participantes de los estudios analizados, en su mayoría correspondían a estudios de cohortes de envejecimiento, con un rango de edad de 55-90 años, y un tiempo de seguimiento de 2 a 10 años; cuyos objetivos fueron explorar la asociación entre la depresión como predictor de discapacidad, así como identificar la contribución de otros factores de riesgo (Tabla 1).
Evaluación de la depresión
De los 15 estudios revisados, 8 evaluaron los síntomas depresivos mediante el CES-D (Center for Epidemiological Studies Depression)17-24), cuatro mediante otras escalas como la Escala de Depresión Geriátrica25-26, la Depression rating scale27, y el Short Psychiatric Evaluation Schedule28; dos por auto reporte29,30 y solo uno por el diagnóstico de un médico general31. Gran parte de los estudios evalúa la contribución de síntomas depresivos sobre la discapacidad, más que una entidad diagnóstica; sin embargo, en estudios como el de Barry, et al.18, Carriere, et al.20 y Murphy, et al.24, la depresión fue categorizada por nivel de gravedad, mientras que en otros como el de Li, et al.27 examinan la depresión sub-umbral y los síntomas subsíndrómicos. Por otro lado, en algunos estudios evalúan también el cambio en la condición de depresión23, así como la relación bidireccional entre depresión-discapacidad y discapacidad-depresión28. Cabe mencionar que fueron excluidos del presente análisis, aquellos que exploraron la contribución de la discapacidad o su relación, con la incidencia de síntomas depresivos32,33,34,35,36.
Evaluación de la discapacidad
En siete de los estudios seleccionados se opta por definir la discapacidad como la incapacidad para realizar alguna actividad de la vida diaria (ADL: vestirse, acostarse y levantarse, caminar, usar el baño, bañarse y comer) o en caso de requerir ayuda para realizarlas17,18,19,22-23,25,30, y en otros cuatro se agregan el presentar limitaciones para realizar alguna actividad instrumental de la vida diaria (IADL: tomar sus medicamentos, manejar su dinero, preparar una comida caliente, hacer compras)20,27,28,31); a su vez, también se utilizaron evaluaciones de discapacidad en la movilidad20,21,23,24 o de la función física (n=5)25,28, e incluso la documentada mediante registros administrativos26. Por otro lado, destacan otros desenlaces asociados como la expectativa de vida, la expectativa de vida libre de discapacidad17,31, restricción social20, e incluso mortalidad17.
Tabla 1 Descripción de estudios longitudinales que evalúan la depresión como predictor de discapacidad en AM.

Nota: CES-D= Center for Epidemiological Studies Depression, ADL= activities of daily living (actividades de la vida diaria), IADL= instrumental activities of daily living (actividades instrumentales de la vida diaria).
Depresión como predictor de discapacidad
Once estudios tuvieron como objetivo el evaluar la contribución de la depresión a la discapacidad incidente en AM, y en todos se reportó que la depresión es un predictor independiente de discapacidad en esta población17,18,19,20,23,24,25,26,27,28,31. En cuatro estudios, si bien el objetivo fue evaluar una serie de factores de riesgo, en todos, la depresión mostró el mismo comportamiento21,22,29,30.
En algunos estudios esta asociación varía de acuerdo a la gravedad de los síntomas depresivos; como el de Barry, et al.18, donde se observa que síntomas depresivos moderados se asociaron con discapacidad leve, mientras que los síntomas depresivos graves se asociaron con discapacidad grave, o en el caso del estudio de Murphye, et al.24, donde se presentó un mayor aumento del riesgo entre quienes contaban con depresión en comparación con quienes presentaban síntomas moderados. Por otro lado, el presentar discapacidad también influyó al aumentar la probabilidad de transición de un estado de discapacidad leve a una grave; y disminuyó la probabilidad de la transición hacía la mejoría (de discapacidad grave a moderada, o de moderada a sin discapacidad)19, aunque en el estudio de Mendes de León, et al22, la depresión solo se mostró asociada con el inicio de la discapacidad, más no con su progresión.
Otros resultados reportados fueron el que la depresión redujo la esperanza de vida sin discapacidad en dos años y la esperanza de vida en 0.9 años31, así como su asociación con una menor expectativa de vida activa, aun ajustado por enfermedades crónicas17; también el que al presentarse un aumento en la puntuación del CES-D a dos años, se asociaba con mayor riesgo de restricción social20.
Estas asociaciones se obtuvieron por distintos métodos de análisis de estudios longitudinales, como: análisis multivariados29, tablas de vida17, modelos logísticos multivariados20, análisis longitudinales multinomiales31, regresiones de supervivencia30; modelo autorregresivo de trayectorias latentes28), modelos de regresión en dos etapas, diseñados para modelar simultáneamente transiciones discretas en el proceso de discapacidad22, análisis multinivel25, entre otros.
Con respecto a otras variables relacionadas en la asociación entre depresión y discapacidad, en siete estudios se reportaron diferencias por sexo, presentando un riesgo mayor en hombres17,18,20,24,25,29,31, en presencia de comorbilidades31, deterioro cognitivo27, velocidad de la marcha disminuida26.
DISCUSIÓN
La revisión efectuada en estudios longitudinales reafirma a importancia de la depresión como factor de riesgo independiente para el desarrollo de discapacidad en AM de la comunidad, y estas asociaciones se mantienen entre las distintas alternativas de medición de ambas condiciones y por distintos tipos de análisis. El instrumento más usado para evaluar síntomas depresivos en estudios longitudinales es el CES-D y esto se debe a su sensibilidad y especificidad en relación a entrevistas clínicas37. La evaluación de la discapacidad, en su mayoría fue realizada por las dificultades presentes en las ADL y IADL, esto por su relativa facilidad de evaluación; sin embargo algunos autores como Freedman, et al.38, cuestionan que estas evaluaciones ignoran distinciones conceptuales entre los bloques constructores de actividad y las actividades en sí mismas, y señala la necesidad de conceptuar a la discapacidad como un proceso dinámico; sin embargo, se debe de reconocer la facilidad con la que a partir de estas limitaciones se puedan construir definiciones categóricas de discapacidad, desempeñando un papel importante en investigaciones descriptivas como un marcador del estado general de salud en los AM39, y que si bien están disponibles otros marcos conceptuales más amplios como la Clasificación Internacional del Funcionamiento, la discapacidad y de la Salud (ICF, International Classification of Functioning, Disability and Health), donde el concepto de funcionamiento es considerado como un término global que hace referencia a todas las funciones corporales, actividades y participación40, no ha tenido mucho uso entre los profesionales de la salud mental41.
Destacan en algunos estudios evaluaciones más complejas para explorar la relación entre depresión y discapacidad, como la evaluación de transiciones de estados de discapacidad22,25, donde la depresión aumenta el riesgo de pasar a niveles de gravedad de discapacidad, lo que da cuenta de la relación compleja y bidireccional28 entre ambas condiciones, así como con el involucramiento de otras variables relacionadas: comorbilidades físicas crónicas, deterioro cognitivo, velocidad de la marcha, etc.
Se ha reportado que los mecanismos por los cuales la depresión puede generar discapacidad son una combinación de factores que incluyen comorbilidades físicas, deterioro cognitivo y sensorial, conductas de salud (relacionadas con pérdida de la motivación y menor apego a tratamientos)20, así como de factores biológicos, características sociodemográficas (tales como edad, sexo, escolaridad, viudez, vivir en una institución)34; y emocionales (como parte de mecanismos desfavorables de afrontamiento29.
Otro mecanismo propuesto señala que la depresión puede ser un estado intermedio entre enfermedad vascular cerebral y discapacidad37; sin embargo, en la revisión realizada se observa que la asociación entre depresión y discapacidad se mantiene aun controlando factores de riesgo cardiovascular, enfermedades crónicas: hipertensión, diabetes, EVC, lo que sugiere que este mecanismo podría no explicar completamente la asociación20; autores como Schillerstrom, et al.37, sugieren trayectorias con variables intermedias que podrían explicar este mecanismo a un nivel más complejo, y en su revisión resume los modelos que podrían explicar la relación.
Las trayectorias que siguen depresión y discapacidad una vez instaladas en los AM tampoco son claras; en la revisión realizada, algunos estudios sugieren que una vez presentes ambas condiciones, éstas empeoran con el tiempo28 mientras otros argumentan que ambas presentan trayectorias diferentes, reportando un incremento ligero de los síntomas depresivos al acercarse la discapacidad, un incremento mayor al inicio de la misma, para disminuir después34. Sin embargo, ambas aproximaciones dejan en evidencia la relación estrecha de estas condiciones y sus repercusiones negativas si se presentan de manera simultánea, lo que es relevante en términos de prevención y tratamiento.
La depresión es una condición tratable, con intervenciones farmacológicas y no farmacológicas; y si es atendida, la limitación de actividades podría mejorarse, incluso en pacientes con condiciones crónicas42. Además, se ha demostrado que, en algunos casos, la disminución física funcional puede ser reversible43. Sin embargo, en países de bajos y medianos ingresos pocos AM con depresión reciben diagnóstico y tratamiento44. Por ejemplo, en México en una encuesta realizada a 2322 AM del Instituto Mexicano del Seguro Social (IMSS), sólo el 7.6% de sujetos con síntomas depresivos obtuvo una atención adecuada, los restantes no la obtuvieron, ya sea porque no la solicitaron, no la recibieron, o porque no fue otorgada por personal especializado en salud mental45.
Otra cuestión pendiente es el uso de fármacos antidepresivos en AM, pues si bien se ha documentado su eficacia en el primer y segundo nivel de atención46,47, la evidencia no es tan resolutiva entre AM. Por ejemplo, en un estudio se asoció el consumo de antidepresivos (en personas deprimidas y no deprimidas) y las limitaciones funcionales en AM y registró un incremento en el riesgo entre quienes informaron haber consumido antidepresivos durante más de un año (HR: 1.07; IC 95%: 1,03-1,10) en comparación con quienes no consumían; así como el inicio de limitaciones funcionales entre quienes reportaron su uso, pero que no estaban deprimidos en ese momento (HR: 1,08; IC 95%: 1,03-1,13), pero no entre quienes estaban deprimidos (HR: 1.01; IC 95%:=0.99, 1.05)48. Por otro lado, se reconoce que no se ha llegado a resultados concluyentes con respecto a la eficacia de los antidepresivos en AM, debido a las limitaciones de los estudios evaluados y lo reportado en distintas revisiones sistemáticas y metaanálisis (tamaño de muestra, exclusión de comorbilidades comunes, ausencia de comparaciones adecuadas, entre otros) 49,50,51; adicionalmente pocos estudios evalúan sus efectos secundarios, los cuales podrían estar relacionados con un impacto negativo en la realización de sus actividades cotidianas24.
Las intervenciones no farmacológicas parecen ser una alternativa prometedora; ejemplo de estas, es la psicoterapia virtual o a distancia, la cual además de ser costo efectiva, favorece el acceso a servicios de salud mental en AM. En un estudio se compararon la psicoterapia presencial y la tele-psicoterapia (a través de llamadas por skype) y se informó que ambos fueron tratamientos eficaces para AM de bajos ingresos; sin embargo, los efectos sobre la depresión y la discapacidad (evaluados por el cambio en la puntuación del WHO-DAS), se mantuvieron por más tiempo en la psicoterapia a distancia en comparación con la presencial52. No obstante, el evaluar el efecto de intervenciones conductuales para prevenir o retrasar el inicio o la progresión tanto de la discapacidad como de la depresión en AM, sigue siendo un asunto pendiente. Sin embargo, se ha avanzado en la identificación de variables que podrían amortiguar estas limitaciones funcionales, como es el apoyo social22,34 o la actividad física53, lo que denota que factores contextuales y psicosociales desempeñan un papel fundamental en la capacidad de las personas para adaptarse a los retos del envejecimiento34.
Es preciso reconocer que la salud mental no es una condición estática, y podría estar determinada por la conjunción de condiciones genéticas, neurobiológicas, conductuales, experiencias y factores ambientales, que pueden estar presentes en un tiempo determinado o que pueden irse sumando a lo largo de la vida del individuo; lo que confiere un riesgo de desarrollar alteraciones mentales en cualquier etapa de la vida54. Sin embargo, el estigma que pesa sobre los trastornos mentales y la asociación que se hace como parte del proceso natural del envejecimiento, hace que no sea una condición reconocida en los AM; a su vez, la escasez de personal de salud mental son algunos de los obstáculos que impiden ofrecer tratamiento y atención. Por ejemplo, mientras que en los países de ingresos bajos se cuenta con 0,05 psiquiatras y 0,42 enfermeras psiquiátricas por cada 100.000 habitantes, en los países de ingresos altos, la tasa de psiquiatras es 170 veces mayor, y la de las enfermeras es 70 veces mayor55.
Dentro de las limitaciones de la publicación actual se encuentra que dado que son estudios de seguimiento, las pérdidas podrían presentar un riesgo de sesgo en los resultados; sin embargo, la mayoría enumera las condiciones en las que se evaluó esta limitante. Por otro lado, se reconoce un riesgo bajo de sesgo de publicación, pues las asociaciones permanecen en estudios donde la depresión no fue la variable independiente principal a evaluar. Entre las fortalezas, se destacan la inclusión de estudios longitudinales, que aseguran la temporalidad de la asociación, y la evaluación de la depresión propositivamente, así como otras variables de interés que podrían actuar como confusores, y que en conjunto mostraron adecuados tiempos de seguimiento, con tamaños de muestra considerable de población de AM en la comunidad.
Mediante la revisión realizada se quiere hacer énfasis en que un aumento de la esperanza de vida no debe ser sinónimo de limitaciones funcionales y discapacidad. El proceso de envejecimiento puede ser modificado y es posible vivir una vejez activa, sin discapacidad. Las condiciones comunes y tratables, como la depresión, deben ser reconocidas en la evaluación clínica de los AM y atendidas, por lo que es necesario reconocer a la salud mental como un componente importante de la salud pública en los AM.