Introducción
La presencia de síndrome metabólico (SM) en niños obesos es un problema actual de salud pública, hecho que ha incrementado la preocupación por incorporar prácticas preventivas, promocionando el diagnóstico temprano de obesidad y evaluando sus condiciones de comorbilidad1,2,3,4. No obstante, aún no existen estrategias adecuadas de prevención, diagnóstico y tratamiento eficaces para la mayoría de los casos. Por esta razón, la obesidad y el SM se han convertido en un serio problema de salud pública en nuestro país4; reportándose múltiples causas como origen del problema en el diagnóstico y tratamiento oportuno de estos padecimientos3,4,5.
Por otro lado, existe controversia con relación al diagnóstico de SM en adultos, en donde se emplean varios criterios, dentro de los que se encuentran, el Programa Nacional de Educación sobre el Colesterol y el Panel III de Tratamiento del Adulto (NCEP- ATP III)1,6, la Organización Mundial de la Salud (OMS), la Federación Internacional de Diabetes (IDF)1,6 y el Grupo Europeo de Estudio de Resistencia a la Insulina (EGIR), entre otros6. En niños, los criterios diagnósticos de SM son aún más controversiales debido a que los valores considerados en el adulto no son aplicables en este grupo etáreo, debe considerarse la dinámica del crecimiento y desarrollo (especialmente durante los períodos de rápido crecimiento) en donde la sensibilidad a la insulina, la presión arterial, los niveles de lípidos, y la distribución de las dimensiones del organismo cambian con la edad1,3,5,7,8.
Los criterios diagnósticos de SM varían según los autores y los comités de expertos. Las diferencias entre ellos se centran en el peso que asume cada componente o factor de riesgo considerado para el diagnóstico de SM, así como en los puntos de corte establecidos en cada una de las definiciones; esto ha ocasionado que, a la propia variabilidad de la prevalencia del SM en diferentes poblaciones, se agreguen las diferencias derivadas del empleo de varios criterios para definirlo, ocasionado dificultades al comparar poblaciones5,7,9,10. Estas diferencias son relevantes y tienen importantes consecuencias debido a que según el criterio diagnóstico aplicado, un individuo será diagnosticado o no de SM, la prevalencia reportada variará, y lo que es más importante, también lo harán el tratamiento y el pronóstico del individuo11. Considerando lo anterior, el presente estudio tuvo como objetivo validar diferentes definiciones (NCEP-ATPIII; IDF; Cook, Ford y Duncan, et al; De Ferranti, et al; Cruz)1,6,12,13,14,15. para el diagnóstico de síndrome metabólico en niños mexicanos1.
Metodología
Población y diseño de estudio: Estudio transversal realizado en 2599 niños entre 6 y 16 años, no relacionados, residentes de la Ciudad de México (Zona Poniente, Oriente, Norte y Sur). Se seleccionaron aquellos niños sin diagnóstico de diabetes, hipertensión arterial y enfermedades cardiovasculares, a los cuales se les pidió su asentimiento para la participación en el estudio, así como la firma del consentimiento informado a sus padres o tutores. Se descartaron aquellos niños que, al momento de la entrevista, hubieran tomado antibióticos en los dos meses previos o presentaran enfermedades infecciosas.
Personal previamente capacitado recopiló información mediante un cuestionario estructurado, sobre información socioeconómica, demográfica, heredofamiliar, de hábitos dietéticos y actividad física; además de realizar la toma de muestras biológicas y medidas antropométricas.
Variables de interés utilizadas para el DX de SM
Medidas Antropométricas: Personal previamente estandarizado y capacitado realizó las medidas antropométricas. El peso (kg) se obtuvo a través de la báscula SECA clara, modelo 803 con precisión de 0,1Kg (SECA, Hamburg, Germany), la talla (cm) se obtuvo con un estadiómetro portátil con precisión de 0,1 cm, modelo 213 (SECA, Hamburg, Germany), la circunferencia de cintura (cm) y circunferencia de cadera (cm) se realizaron con la cinta métrica flexible de fibra de vidrio SECA, modelo 201, con precisión de hasta 1 milímetro y alcance de 205cm. Se calculó el IMC (Kg/m2) utilizando las referencias de crecimiento para niños de 5 a 19 años de la OMS. El Índice Cintura Cadera (ICC) fue calculado dividiendo la circunferencia de cintura (cm) entre la circunferencia de cadera (cm).
Mediciones Bioquímicas: Posterior a un ayuno de 12 horas, a los participantes del estudio se les tomó una muestra de sangre venosa de 5 ml, de la cual se extrajo el suero y se conservó a -20ºC hasta el momento del análisis. Las muestras séricas fueron procesadas antes de las 24 horas de la toma, en el Equipo Clinical Chemistry System ILAB 300 plus® para GA, CT, C-LDL, C-HDL y TGC y la determinación de Insulina se realizó por quimioluminiscencia (INMULITE ®). Se utilizaron controles de calidad y curvas de calibración para todas las mediciones siguiendo el protocolo de los fabricantes. Para obtener el coeficiente de variación (CV) inter-ensayo e intra-ensayo, las mediciones fueron realizadas en duplicado y se utilizó una mezcla de sueros de distintos niños del proyecto en todos los ensayos; obteniendo un CV intra-ensayo <8% y un CV inter-ensayo <10% para todos los analitos.
Asimismo, se estimó la resistencia a la insulina mediante el índice HOMA, el cual se calcula a partir de la glucosa en ayuno y los niveles de insulina basal por medio de la siguiente fórmula: RI: glucosa (mg/dL) * insulina (μU/ml)/ 22,516. Además, se evaluó la proporción de niños con SM en relación con la RI de acuerdo a cada uno de los criterios diagnósticos. Lo anterior, con la finalidad de evaluar su empleo como Gold Standard (GS) frente a los criterios diagnósticos de SM evaluados.
Presión arterial: Para la toma de la presión arterial, se utilizó la media de dos mediciones realizadas con esfigmomanómetros de mercurio previamente calibrados17. La medición de la presión arterial sistólica y diastólica (mmHg) se llevó a cabo mediante esfigmomanómetros de mercurio previamente calibrados y personal capacitado, utilizando brazaletes estándar (ALPK2, Tokio, Japón). La toma de presión sistólica se basó en el primer ruido de Korotkoff, mientras que la de presión diastólica en el quinto ruido. Se llevaron a cabo dos mediciones (con al menos dos minutos de diferencia) para obtener un promedio, para esto, el sujeto debió permanecer sentado en reposo por un mínimo de cinco minutos previos a la toma de la medición según las pautas publicadas en las Guías USA 2004. Finalmente se realizó el registro con una precisión de 2 mmHg.
Actividad física y hábitos dietéticos: Para evaluar la actividad física, se utilizó un cuestionario adaptado y versión actualizada de un cuestionario previamente validado, de una población de ingresos bajos y medios de la Ciudad de México, con valores de reproducibilidad de r=0,38 a actividad física moderada y r=0,55 a actividad física vigorosa18. Este cuestionario recopiló información sobre los periodos de actividad e inactividad física (horas/d) durante el mes previo a la entrevista, con los cuales se obtuvieron los equivalentes metabólicos de actividad física por hora a la semana (Mets/hora/semana). En relación a los hábitos dietéticos, se utilizó un cuestionario de frecuencia de consumo de alimentos semi cuantitativo que recopiló información acerca del consumo de 107 alimentos durante el mes previo a la entrevista. A partir de la frecuencia reportada y la cantidad de alimento indicada, se calcularon los gramos al día de consumo de los alimentos, con lo cual se estimó la ingesta de energía dietética y macronutrimentos.
Criterios Diagnósticos de Síndrome Metabólico
La clasificación de SM se realizó con los puntos de corte de cada uno de los criterios diagnósticos, considerando a un niño con SM en caso de presentar tres o más de los cinco componentes en los criterios de NCEP - ATP III, Cook, et al; Ford, et al; Duncan, et al; De Ferranti, et al; y Cruz, et al.1,6,12,13,14,15,16 y dos o más componentes con la presencia de obesidad central en el criterio de IDF.
El GS se conformó combinando los cinco criterios diagnósticos (NCEP-ATPIII; Cook, et al; Ford, et al y Duncan, et al; De Ferranti, et al; Cruz, et al; e IDF)1,6,12,13,14,15,16. La categoría de riesgo de SM del GS se realizó agrupando la población en riesgo determinada por cada uno de los criterios diagnósticos.
Para determinar la nueva propuesta del criterio diagnóstico de SM en niños mexicanos, se analizaron aquellos componentes incluidos en los criterios diagnósticos evaluados, tomando en cuenta CC, PA (sistólica y diastólica) y parámetros bioquímicos (TGC,c-HDL,GA) con los distintos puntos de corte16,19. Asimismo, se evaluaron componentes no incluidos en los criterios diagnósticos como AF, IN, e índice HOMA empleando puntos de corte mencionados por la literatura10,20,21,22. Otros componentes evaluados dentro de la nueva propuesta del criterio diagnóstico fueron el ICC23,24,25, IMC26,27, presión arterial media (PAM)28, CT22, y C-LDL22.
Se realizaron 348 combinaciones con los componentes mencionados previamente tomando en consideración los distintos puntos de corte de cada uno y evaluando el diagnóstico de SM al presentar dos o más, tres o más, o cuatro o más de los cinco, seis o siete componentes considerados para el diagnóstico de SM en niños; y para cada combinación se analizaron los valores de pruebas de sensibilidad diagnóstica (Tabla 1). Se realizaron combinaciones de nuevas propuestas de criterios diagnósticos categorizándolas de la siguiente forma:
Criterios diagnósticos sin necesidad de parámetros bioquímicos: mediciones antropométricas, PA (sistólica y diastólica), y PAM.
Criterios diagnósticos eligiendo únicamente un parámetro bioquímico: mediciones antropométricas, PA (sistólica y diastólica), PAM, y GA.
Criterios diagnósticos eligiendo dos parámetros bioquímicos: mediciones antropométricas, PA (sistólica y diastólica), PAM, GA, TGC, CT, C-LDL, y C-HDL.
Tabla 1 Caracterización de cada uno de los criterios diagnósticos de síndrome metabólico en niños y adolescentes.
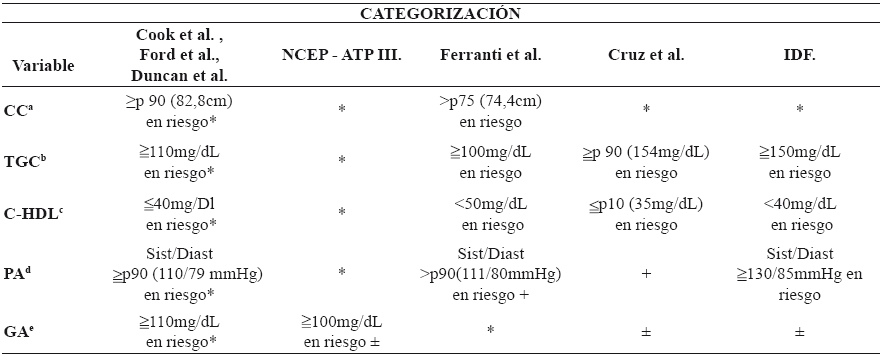
acircunferencia de cintura
bTriglicéridos
cLipoproteína de alta densidad
dPresión arterial
eGlucosa en ayuno, Sístolica/diastólica, percentil
*Misma categorización de Cook et al, Ford et al, Duncan et al
+Misma categorización que Ferrati et al
±Misma categorización que NCEP-ATPIII
Análisis estadístico
Se calculó un poder estadístico del 100% considerando un nivel de significancia de 0.05 y una prevalencia de SM del 20%, la cual fue reportada para niños y adolescentes mexicanos de acuerdo a información previa del 2009 mostrada por Wacher-Rodarte, et al.20, utilizando el criterio diagnóstico de De Ferranti, et al.14 El análisis estadístico descriptivo estuvo compuesto por: a). Descripción de las características sociodemográficas de los niños; b). Media y desviación estándar de los componentes del perfil metabólico (GA, CT, C-LDL, C-HDL, TGC, IN, presión arterial sistólica y diastólica, circunferencia de cintura, e IMC); y c). Proporción de sujetos con síndrome metabólico para cada uno de los criterios diagnósticos. Las variables cuantitativas continuas fueron categorizadas en terciles, cuartiles y/o tomando como referencia un punto de corte establecido en la literatura.
Se calculó la sensibilidad, especificidad, valores predictivos positivo (VPP) y negativo (VPN) y razón de verosimilitudes para el diagnóstico clínico de síndrome metabólico de cada uno de los criterios diagnósticos. El mejor punto de corte de cada uno de los componentes de los criterios diagnósticos se determinó mediante la combinación de sensibilidad, especificidad y la mayor área bajo la curva de características operativas para el receptor (ROC). Todas las pruebas estadísticas se realizaron con un nivel de significancia de 0,05. Además, se realizó un análisis de regresión logística en donde se compararon los VPP y VPN de los diferentes criterios diagnósticos y se determinaron los coeficientes de los componentes de los criterios diagnósticos, con el fin de identificar aquellos con mejor valor predictivo en nuestra población de estudio.
Con relación al GS, se calculó la sensibilidad, especificidad, VPP, VPN, y razón de verosimilitudes comparando al GS frente a cada uno de los criterios diagnósticos. Se analizó la conformación del GS incluyendo al criterio diagnóstico identificado con mayor sensibilidad y especificidad (De Ferranti, et al.14) frente al resto de los criterios diagnósticos evaluados y sin incluirlo dentro de la conformación del GS, para descartar que fuera este quien estuviera determinando el poder que tenía el GS. También se calculó la sensibilidad, especificidad, VPP y VPN, y razón de verosimilitudes para comparar al GS frente a cada una de las 348 propuestas de criterios diagnósticos de SM. Se evaluó la relación costo-beneficio de cada una de las propuestas elegidas determinando el costo que implicaría utilizar dicho criterio para el diagnóstico de SM. El costo de cada propuesta se determinó sumando el costo individual las pruebas bioquímicas que conformaban cada uno de los criterios diagnósticos propuestos. Se eligieron aquellas propuestas de criterios diagnósticos que pudieran estar cercanos a la sensibilidad y especificidad frente al GS y que pudieran definirse de mejor costo-beneficio para el diagnóstico de SM en niños mexicanos.
Resultados
De los 2599 niños, 53,0% eran mujeres y 47,0% hombres, con una edad entre 6 y 16 años con media de 9,4±2.3 años, con un IMC promedio de 19,6±4.2kg/m2 y CC de 66,6±11.9cm; la media de PA sistólica fue de 98,6±11.2mmHg y diastólica de 66,2± 8,9mmHg. Con respecto a los parámetros bioquímicos la población presentó valores de TG, C-LDL, y GA dentro de los rangos considerados normales en la población pediátrica10,17,18 con excepción del CT, c-HDL e IN (Tabla 2).
Tabla 2 Características generales de niños y adolescentes de la Cuidad de México
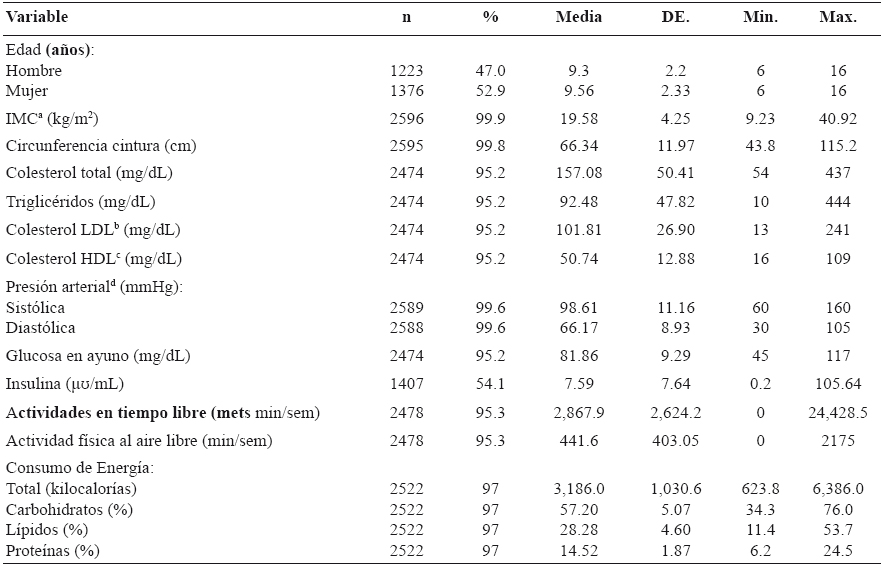
aÍndice de masa corporal
blipoproteína de baja densidad
cLipoproteína de alta densidad
dpresión arterial
Al evaluar los criterios diagnósticos de SM, con sus respectivos puntos de corte de cada uno de los componentes, se mostraron diferencias estadísticamente significativas de los criterios diagnósticos entre sí (p<0,05). De acuerdo a la relación porcentual de CC se apreció una proporción del 10.0% de individuos en riesgo de SM (CC >percentil 90) (de acuerdo a los criterios de Cook, et al., Ford, et al; Duncan, et al; Cruz, et al; NCEP - ATP III; e IDF1,6,12,13,14,15,16), en comparación con 24,6% de individuos en riesgo de SM con el criterio de Ferranti, et al (p=0.0001).
Se observaron concentraciones de TG con riesgo de SM en una proporción de individuos del 24,2% con TG >110mg/dL en comparación con el criterio de De Ferranti, et al.14 con 30,3% individuos en riesgo (TG >100mg/dL), 9,6% de los individuos con el criterio de Cruz, et al.15, y 10,4% de los individuos según el criterio diagnóstico de IDF6 (p=0,0001).
Esto es consistente con respecto a los criterios diagnósticos de SM de Cook, et al., Ford, et al., Duncan, et al; y NCEP - ATP III1,6,12,13,14,15,16 considerando la relación porcentual de TG con el Riesgo de SM. Además se observó que una concentración de c-HDL <40mg/dL, se encontraba en un 20,9% de los individuos los cuales se clasificaron con riesgo de presentar SM (c-HDL) en comparación con 46,3% individuos con el criterio de De Ferranti, et al.14 (c-HDL <50mg/dL), 10,9% de los individuos según el criterio de Cruz, et al.15, y 18,4% de los individuos con el criterio de IDF6 (p=0,0001).
Al evaluar de PA sistólica, se observó una mayor proporción de individuos (20,3%) con PA sistólica >percentil 90(110mmHg) en comparación con 9,7% de los individuos con los criterios de De Ferranti, et al.14 y Cruz, et al.15, y 1% de los individuos según el criterio de IDF6 (p=0,0001).
Con respecto a las concentraciones de glucosa, se observó una relación del 0,4% de los individuos con una glucosa >110mg/dL en comparación con 2,5% individuos según los criterios de Cruz, et al.15 NCEP - ATP III, e IDF6 con una glucosa >100mg/dL (p=0,0001). Por lo que al determinar la proporción de niños diagnosticados con SM de acuerdo a cada uno de los criterios diagnósticos, se observó una mayor proporción de individuos diagnosticados con el criterio de De Ferranti, et al.14 (12,9%) (Tabla 3).
Tabla 3 Distribución de los niños y adolescentes de acuerdo a cada uno de los criterios diagnósticos de síndrome metabólico evaluados.
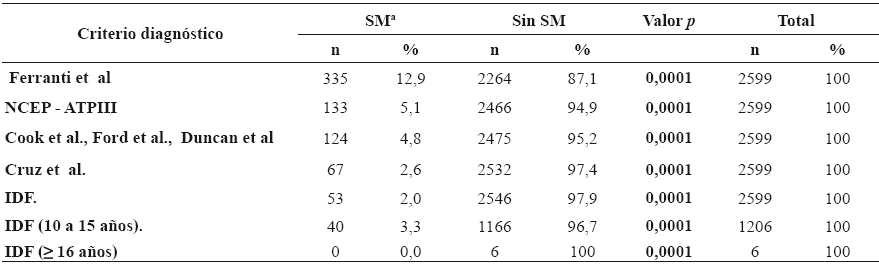
aSíndrome Metabólico
Se calculó sensibilidad, especificidad, VPP y VPN, y razón de verosimilitudes comparando al índice HOMA como GS frente a cada uno de los criterios diagnósticos evaluados la proporción de enfermos con resultado positivo obtenida en todos los criterios diagnósticos fue muy baja; teniendo un 0,03% con el criterio de IDF6 (p=0,285), hasta 0,15 con el criterio de De Ferranti, et al.14 (p=0,206). En cuanto a la proporción de sanos con resultado negativo, la mayoría de los criterios diagnósticos presentaron valores elevados, obteniéndose proporciones de 0.88 con el criterio de De Ferranti, et al.14 hasta 0,99 con los criterios de Cruz, et al.15 e IDF6.
Por otra parte, se estimó la sensibilidad, especificidad, VPP y VPN, y razón de verosimilitudes comparando al GS conformado por los cinco criterios diagnósticos evaluados, frente a cada uno de ellos (Tabla 4). La proporción de enfermos con resultado positivo obtenida en todos los criterios diagnósticos fue mayor que la obtenida con el índice HOMA; se obtuvieron proporciones de 0,16 con el criterio de IDF6 (p=0,0001), hasta 0,98 con el criterio de De Ferranti, et al.14 (p=0,0001). En cuanto a la proporción de sanos con resultado negativo, todos los criterios diagnósticos presentaron una proporción de 1,00. El criterio diagnóstico de De Ferranti, et al.14 fue identificado como el criterio con mayor sensibilidad (0,98), especificidad (1,00), VPP (1,00), y VPN (1,00) frente al GS, en comparación con el resto de los criterios diagnósticos evaluados.
Tabla 4 Sensibilidad, especificidad, valores predictivos y razón de verosimilitudes de cada criterio diagnóstico de síndrome metabólico frente al estándar de oro (GS)
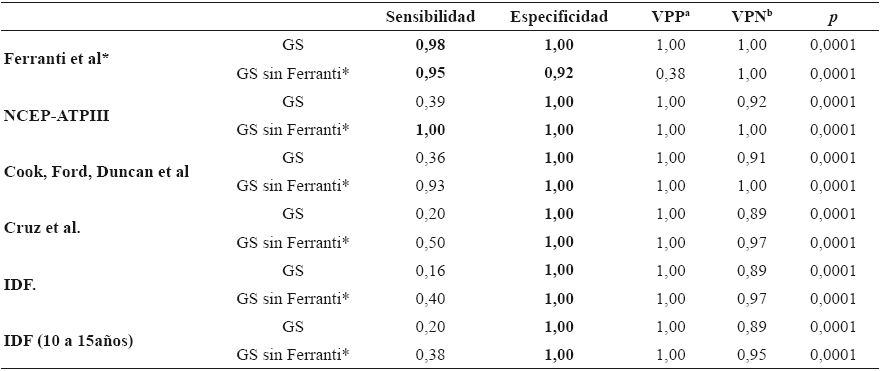
aValor predictivo positivo
bValor predictivo negativo
Al realizar nuevamente el análisis eliminando del GS al criterio diagnóstico de De Ferranti et al.14, las proporciones de sensibilidad y especificidad siguieron siendo altas, con proporciones de 0,95 y 0,92 respectivamente.
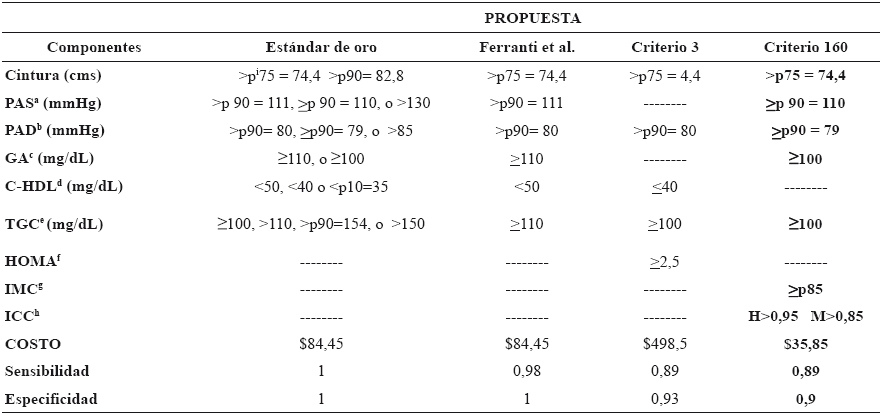
Además, se calculó la sensibilidad, especificidad, VPP y VPN, y razón de verosimilitudes comparando al GS y al criterio diagnóstico de De Ferranti, et al.14, confrontado a cada una de las 348 propuestas de criterios diagnósticos de SM. Las propuestas elegidas, con alta sensibilidad y especificidad, se conformaron por el diagnóstico de SM al presentar tres o más de los siguientes componentes constituidos por tres diferentes mediciones antropométricas (CC, ICC e IMC), PA sistólica y/o PA diastólica y/o PAM, y dos distintas mediciones de parámetros bioquímicos (GA y TGC); dichas propuestas presentaron una sensibilidad de 0,84 a 0,89, y una especificidad de 0,90 a 0,93. Las tres propuestas elegidas con mayor sensibilidad y especificidad, frente a los demás criterios diagnósticos propuestos, fueron los siguientes:
- Propuesta 3: CC>percentil 75, PA diastólica>percentil 90, TGC >100mg/dL, c-HDL <40mg/dL, índice HOMA >2,5: con Sensibilidad de 0,89 y Especificidad de 0,93.
- Propuesta 159: CC>percentil 75, ICC >0,95 en hombres y >0,85 en mujeres, IMC> percentil 85, PA sistólica >percentil 90, PAM >percentil 90, GA >100mg/dL, TGC >100mg/dL: con Sensibilidad de 0,89 y Especificidad de 0,90.
- Propuesta 160: CC>percentil 75, ICC >0,95 en hombres y >0,85 en mujeres, IMC> percentil 85, PA sistólica >percentil 90, PA diastólica >percentil 90, GA >100mg/dL, TGC >100mg/dL: con Sensibilidad de 0,89 y Especificidad de 0,90.
Al evaluar la relación costo-beneficio de cada una de las propuestas elegidas, se determinó el costo que implicaría utilizar dicho criterio para el diagnóstico de SM. El análisis anterior se realizó investigando costos de tiras reactivas de la marca “Accutrend Plus” y “CardioCheck P.A.” para la determinación de parámetros bioquímicos de GA, CT, C-LDL, C-HDL, y TGC. Al determinar el costo del criterio diagnóstico de De Ferranti, et al.14 se obtuvo un costo total de $84,45 (EUR$4,83) en comparación con MX$498,45 (EUR$28,51) con la propuesta 3, y MX$35,85 (EUR$2,05) con las propuestas 159 y 160 (Tabla 5).
Se eligió aquella propuesta de criterio diagnóstico cercana a la sensibilidad y especificidad del GS y que pudiera definirse de mejor costo-beneficio para el diagnóstico de SM en niños mexicanos. La propuesta ad hoc para el diagnóstico de síndrome metabólico en niños mexicanos en la que se alcanzó una alta sensibilidad y especificidad, y un bajo costo en comparación con las demás propuestas fue:
Propuesta 160: CC>percentil 75, ICC >0.95 en hombres y >0.85 en mujeres, IMC> percentil 85, PA sistólica >percentil 90, PA diastólica >percentil 90, GA >100mg/dL, TGC >100mg/dL.
Sensibilidad de 0,89 y Especificidad de 0,90.
Costo de $35,85 pesos M.N por individuo.
Discusión
Existen diferencias en los criterios diagnósticos de SM en niños y adolescentes que varían según los autores y los comités de expertos29. Las divergencias se enfocan en los componentes que deben o no incluirse, así como en los puntos de corte adecuados para su definición. Las diferencias expuestas con respecto a la diversidad de definiciones diagnósticas de SM en niños y adolescentes y la determinación de la prevalencia de SM en la población, pudo observarse en estudios como el de Reinehr T, et al.30 El SM se definió de acuerdo a criterios propuestos para niños y adolescentes (Cook, De Ferranti, Viner, Weiss1,6,12,13,14,15,16) y de acuerdo a criterios para adultos (ATPIII, EGIR, IDF, OMS1,6,12,13,14,15,16). Se reportó una variación significativa (p<0,001) en la prevalencia de SM entre las diferentes definiciones, encontrándose una prevalencia desde 6% (OMS) al 39% (De Ferranti, et al.14). Cabe señalar que en las definiciones de Cook y De Ferranti12,14 se detectó mayor frecuencia de SM (resultado similar a nuestro análisis reportado) debido a los puntos de corte empleados. Sólo 9% de los niños cumplieron con los cuatro criterios de SM para niños y adolescentes, mientras que tan sólo el 2% cumplió con los ocho criterios estudiados de SM. Sin embargo, este estudio encontró una asociación de la resistencia a la insulina y el grado de obesidad con la ocurrencia de SM, independientemente de la definición empleada. Otro estudio realizado por Camarillo-Romero, et al.31 determinó diferencias entre las definiciones de NCEP-ATPIII e IDF en 575 adolescentes mexicanos (de 14 a 16 años) reportando una mayor prevalencia de SM de acuerdo a la definición de NCEP-ATPIII (18,6%) en comparación con la definición de IDF (8,2%) (p<0.001)27. Así mismo en un estudio realizado en escolares colombianos observaron que la prevalencia de SM fue de 0.3%, 6.3%, 7.8%, y 11.0% dependiendo de los criterios utilizados IDF, Cook, et al., Ford, et al., y de Ferranti, et al., respectivamente32. Estos reportes sustentan la importancia del estudio realizado para validar los criterios y establecer uniformidad para el diagnóstico de SM en población infantil.
En el presente estudio se mostraron dichas divergencias al encontrar una mayor proporción de individuos diagnosticados con el criterio de De Ferranti, et al.14(12,9%) en comparación con 4,8% de Cook, et al., Ford, et al. y Duncan, et al.12,13,14; 2,6% de Cruz, et al.15; 5,1% de NCEP-ATPIII, y 2% de IDF6 (p<0,001). Las diferencias entre las proporciones de SM reportadas se deben principalmente a los distintos puntos de corte para evaluar la composición corporal por medio de CC o IMC empleando tanto percentiles como puntajes z; valores de dislipidemia con diferentes criterios para TGC y C-HDL empleando puntos de corte en percentiles o mg/dL; y distintos puntos de corte para definir HTA.
El tamaño de muestra utilizado en este estudio permitió conseguir un poder estadístico suficiente para garantizar la estabilidad de los resultados, asegurando que estos no se deban a efectos del azar, pudiendo prever factibilidad en las diferencias observadas entre las diferentes definiciones diagnósticas de SM y cada uno de los componentes evaluados. Las mediciones antropométricas se realizaron en toda la población y no fueron establecidas en base a un autoreporte de los participantes, evitando así los posibles sesgos de percepción física y de recuerdo. Asimismo, todas las mediciones se realizaron por personal capacitado y estandarizado, empleando técnicas e instrumentos previamente validados.
El presente estudio permitió evaluar diferentes definiciones (NCEP-ATPIII; Cook, et al. Ford, et al. y Duncan, et al; De Ferranti et al; Cruz et al; e IDF1,6,12,13,14,15,16) para el diagnóstico de síndrome metabólico, identificando aquellos componentes con mejor valor predictivo. De esta forma, se propone un criterio ad hoc para el diagnóstico de SM en la población de niños mexicanos, el cual presenta una alta sensibilidad (0,89) y especificidad (0,90) frente al GS aplicado. Dicho criterio diagnóstico propuesto, contiene una elección de componentes sencillos y de bajo costo (medición de circunferencia de cintura, ICC, IMC, presión arterial sistólica y diastólica, glucosa en ayuno, y triglicéridos) que facilitará su aplicación en las instituciones de salud. Lo anterior permitirá identificar apropiadamente el riesgo futuro de enfermedades cardiovasculares, así como unificar y homogeneizar el diagnóstico, tratamiento y pronóstico poblacional que permitirá reducir los índices de morbimortalidad en la población mexicana. Se sugiere la realización de mayores estudios en el futuro que aborden aspectos referentes al diagnóstico certero y unificado de síndrome metabólico en niños.
Debido a que no se encontró relación alguna entre las variables de actividad física y consumo de alimentos con el riesgo de presentar SM, dichas variables no se agregaron en el análisis final del estudio.
Consideraciones éticas
El presente estudio fue aprobado por los comités de ética, bioseguridad e investigación del Instituto Nacional de salud Pública (INSP). Fue financiado por el Consejo Nacional de Ciencia y Tecnología (CONACyT) de México, en su convocatoria del Fondo Sectorial de Investigación en el área de Salud, Proyecto Núm: 2012-180808 y CONACYT SALUD-2005-C02-14412; Proyectos Estratégicos IMSS 2004-3601-0020; Fundación IMSS, A.C