Introducción
Estudios clínicos, epidemiológicos y moleculares han demostrado que la principal causa de Cáncer de Cuello Uterino (CCU) es la infección persistente con Virus de Papiloma Humano (VPH) de alto riesgo (VPH-AR)1,2,3. Cada año se presentan 528.000 casos de CCU y 266.000 muertes en el mundo3 . La información registrada en el Centro Internacional de Investigaciones sobre el Cáncer (IARC, del inglés, International Agency for Research on Cancer) lo clasifica como el cuarto cáncer más común en mujeres3,4. En Colombia según la Organización Mundial de Salud (OMS) la incidencia anual de CCU es de 18,7 casos por 100.000 mujeres lo que convierte a esta enfermedad en un problema importante de salud pública en el país5 .
Estudios acerca del impacto del programa de prevención de CCU en Colombia, registran que la citología es una herramienta de tamización primaria que presenta claras desventajas como: la calidad de la muestra en la recolección, la correcta identificación de alteraciones en la morfología celular y la interpretación altamente subjetiva6 . Por otra parte, según la encuesta Nacional de Demografía y Salud, en el país el 43,4% de mujeres que se ha practicado la citología alguna vez en su vida relatan “temor” como principal razón de abandono al programa7,8. Otros estudios han demostrado que existen diferencias significativas para realizarse una citología según el área de residencia, el nivel de escolaridad y el tipo de seguridad social de las mujeres estudiadas7,9,10,11. Las pruebas moleculares y la autotoma de muestras cervico-vaginales, son herramientas que han roto estas barreras en países desarrollados12,13.
La sensibilidad a nivel general de las pruebas de ADN con respecto a la citología es del doble (95% y 50%, respectivamente)14 . HPV Direct Flow CHIP es una prueba avalada por la OMS y recientemente sacada al mercado que detecta 18 genotipos de alto riesgo (14 con fuerte evidencia de casualidad de CCU y cuatro con limitada evidencia para desarrollar CCU) y 18 de bajo riesgo; utiliza una PCR multiplex convencional con posterior hibridación específica de genotipo en una matriz por transferencia de puntos y detección colorimétrica15,16.
Teniendo en cuenta las cifras de CCU en el país, las dificultades de la citología como única herramienta de tamización para detección de CCU, las diferencias en el acceso a la salud en algunos sectores de la población y la falta de estudios en la región de Santander sobre los genotipos circulantes de VPH, los objetivos de este estudio son establecer la prevalencia de infección por VPH y caracterizar molecularmente los genotipos circulantes de VPH en población de la zona Norte de Bucaramanga.
Metodología
Diseño y población de estudio: Estudio descriptivo, de corte transversal realizado en mujeres de 35 a 65 años residentes en el Norte de Bucaramanga que afirmaron haber tenido vida sexual activa. Se excluyeron mujeres con histerectomía y en estado de gestación.
Captación y recolección de la información: se realizó muestreo por conveniencia por distintas estrategias de captación: visitas casa a casa, contacto con líderes comunitarios y entrevista a mujeres que asistieron a los centros de salud de zona Norte de la ciudad.
A quienes desearon participar se les realizó una encuesta epidemiológica corta desarrollada por el Siteman Cancer Center donde se preguntaron factores de riesgo específicos que aumentan la probabilidad de contraer CCU como son: fumar más de 25 cigarrillos al día (+1 punto), tener relaciones sexuales antes de los 16 años (+2 puntos), haber tenido tres o más parejas sexuales masculinas (+3 puntos), haber tenido uno o dos hijos (+1 punto), tres o más hijos (+2 puntos) y haber tenido una enfermedad de transmisión sexual como VPH, gonorrea, verrugas o VIH (+2 puntos). Así mismo, se incluyeron preguntas que se han establecido como factores protectores como son el uso frecuente de preservativo al momento de tener relaciones sexuales y la realización de la citología en los últimos tres años (-2 puntos). Esta encuesta clasifica el riesgo de desarrollar CCU en bajo, moderado y alto. A las mujeres que presentaron riesgo moderado o alto (≥3 puntos) se les dieron instrucciones verbales y visuales para tomar una auto-muestra cervico-vaginal con un cepillo cervical cómodo y fácil de usar.
Detección de VPH y genotipado por HPV Direct Flow CHIP: incluye una PCR múltiple de un segmento de L1 con los juegos de cebadores GP5+/GP6+, el cual amplifica los genotipos VPH-BR-6, -11, -40, -42, -43, -44, -54, -55, -61, -62, -67, -69, -70, -71, -72, -81, -84 y -89 y VPH-AR -16, -18, -26, -31, -33, -35, -39, -45, -51, -52, -53, -56, -58, -59, -66, -68, -73 y -82, seguido de hibridación en una matriz por transferencia de puntos y detección colorimétrica16 . Un fragmento adicional (268 pb) del gen de la beta-globina se coamplifica durante la PCR múltiple para asegurar la calidad del material amplificado.
Brevemente, para la extracción del ADN, las muestras conservadas en un líquido de preservación celular (ThinPrep) se centrifugaron a 3500 rpm x 5 minutos, se lavaron dos veces en 400 μl de solución salina tamponada con fosfato estéril (PBS) y se re suspendieron en 50μL de PBS como lo indica el fabricante (Master diagnóstica). La PCR se realizó con 4μL de ADN extraído con los siguientes ciclos de amplificación: 1 ciclo 10 min a 25°C; 1 ciclo a 94°C 3 min; 15 ciclos de desnaturalización a 94°C 30s, anillamiento 42°C 30s y elongación 72°C 30s; 35 ciclos de desnaturalización a 94°C 30s, anillamiento 60°C, elongación 72°C 30s, 1 ciclo a 72°C 5 min y finalmente 5 min 8°C. Los amplicones biotinilados se desnaturalizaron durante 5 min a 95°C, se enfriaron en hielo durante 2 min y se hibridaron con membranas CHIP de VPH que contenían sondas tridimensionales para control de hibridación, el gen de beta-globina, la secuencia conservada de L1 y detección de VPH específica de genotipo.
La hibridación se realizó con el equipo HybriSpot 12 que une el amplicón biotinilado con las sondas complementarias. La detección colorimétrica se llevó a cabo mediante la adición de sustratos de NBT-BCIP que detectan actividad de fosfatasa alcalina, creando precipitados puros insolubles.
Análisis de datos: Inicialmente, se describieron las variables sociodemográficas utilizando medidas de tendencia central para las continuas y frecuencias absolutas y relativas para las variables categóricas. Posteriormente se calculó la prevalencia de infección por VPH con el intervalo de confianza del 95% (IC 95%), así como la prevalencia de infección por genotipos de VPH-AR y VPH-BR. También se reportó la frecuencia de cada genotipo detectado. Para este análisis se utilizó el paquete estadístico STATA 12.
Resultados
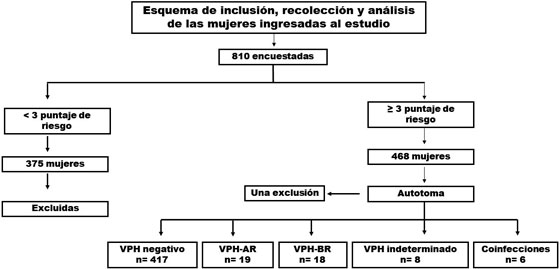
Un total de 810 mujeres ingresaron en el estudio según los criterios de inclusión. De estas, 375 tuvieron un puntaje de riesgo según la encuesta epidemiológica menor de tres, por lo que su participación terminó en este punto. Las otras 435 mujeres fueron clasificadas como moderado/alto riesgo de CCU porque presentaron ≥ 3 puntos y procedieron a la autotoma. Se excluyó una mujer que al momento de la toma de muestra presentó abundante sangrado y se rehusó a repetir la autotoma por lo cual, no pudo determinarse el resultado. Figura 1.
La mediana de edad del grupo de mujeres con moderado o alto riesgo fue de 46,4 años, la mayoría vive en unión libre, son amas de casa y asistieron solo a la primaria. Alrededor del 50% cursó 6,2 años de estudios, el 70,7% vive en estrato uno y el 87,2% pertenece al régimen de seguridad social subsidiado. Los principales servicios públicos están presentes en la mayoría de las viviendas de este grupo de mujeres. Tabla 1.
Tabla 1 Descripción de las características sociodemográficas de las mujeres con con riesgo moderado/alto para CCU.

En el historial ginecológico de las mujeres de riesgo se encontró que el 50% tuvo su primera menstruación a los 13 años; la mediana de edad del primer embarazo fue a los 18 y de embarazos totales fue cuatro. De todas las mujeres que se practicaron autotoma, actualmente la mayoría planifican por medio de ligadura de trompas y en menor porcentaje con anticonceptivos inyectados y orales. Por otra parte, solo el 21,4% manifestó tener prácticas sexuales orales y el 9,4% relaciones sexuales anales. Tabla 2.
Tabla 2 Descripción de los antecedentes ginecológicos, tipo de planificación y actividades sexuales de las mujeres con riesgo moderado/alto para CCU.

La prevalencia general de VPH encontrada en la población de Norte de Bucaramanga fue de 10,6% (IC 95%: 7,8 - 13,8). Para VPH-AR la prevalencia específica fue 3,9% (CI 95%: 2,3 - 6,2) y para VPH-BR fue de 3,5% (CI 95%: 1,4 - 5,6). Adicionalmente, se identificaron ocho genotipos que no pudieron ser clasificados como alto o bajo riesgo por esta técnica, definiéndose como VPH positivo de genotipo indeterminado. Los VPH-AR más frecuentes fueron VPH-59, VPH-58 y VPH-39 y los de bajo riesgo más frecuentes fueron VPH-62/81, VPH-44/55 (se reportan ambos genotipos debido a que la técnica no discrimina cuál es el genotipo infectante) y VPH-54. Figura 2.
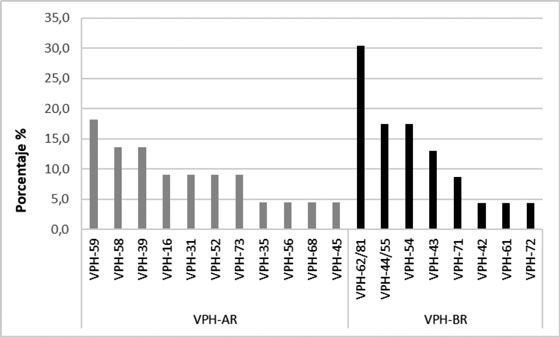
Figura 2 Frecuencia de los genotipos de VPH-AR y VPH-BR encontrados en las mujeres con riesgo moderado/alto.
Se encontraron seis casos de coinfecciones tanto de VPH-AR/VPH-BR como de VPH-BR/VPH-BR. El genotipo VPH-AR-39 se presentó en dos coinfecciones. El genotipo VPH-16 estuvo relacionado en un caso de coinfección a pesar de no ser frecuente en la población analizada (n=2). Por otra parte, hubo una mujer VIH positiva quien presentó coinfección con tres genotipos (un VPH-AR y dos VPH-BR), y otra de las seis pacientes coinfectadas manifestó no haberse realizado una citología en su vida.
Discusión
Actualmente, hay pocos estudios en el país acerca de genotipificación de VPH en mujeres sin criterio de citología previa. En Santander, somos pioneros en reportar los genotipos de VPH que circulan en una población de mujeres que residen en la zona Norte de Bucaramanga, tamizadas mediante una encuesta epidemiológica que determina presencia de riesgo a desarrollar CCU.
La población evaluada que cumplió con los criterios de riesgo moderado o alto para desarrollar CCU, en su mayoría tienen un nivel de educación bajo, pertenecen al régimen de seguridad social subsidiado y viven en estrato uno. Tabla 2.
La prevalencia de infección general por VPH en presencia de al menos un genotipo de alto o bajo riesgo fue 10,6%. Esto, se correlaciona con la prevalencia general encontrada a nivel mundial en mujeres con citología normal informado por Bruni, et al. en un metanálisis realizado en los cinco continentes, donde se reportó una prevalencia de infección general por VPH del 11,7%17 .
Se ha documentado que el área geográfica es un determinante en la frecuencia de la infección por VPH. Un estudio multicéntrico en regiones de África Subsahariana, Europa, Asia y Sur América publicado en el 2005, mostró que la prevalencia puede variar casi 20 veces de acuerdo al área geográfica18 . En Colombia, Molano, et al. reportaron una prevalencia de infección de 14,8% en mujeres Bogotanas con citología normal19 . Nuestro estudio confirma la variación en la frecuencia de infección por VPH que se presenta dependiendo del área geográfica, considerando que en este caso fue población abierta, con factores de riesgo para CCU modificables y no modificables donde se encontró una frecuencia de infección (10,6%) menor a las anteriormente reportadas.
En cuanto a los genotipos circulantes en las mujeres incluidas en el estudio, en total se identificaron 19 VPH AR/BR (11 VPH-AR y 8 VPH-BR). En Colombia VPH-16 ha sido reportado en la mayoría de los estudios, como el genotipo más prevalente. Molano, et al. Lo reportaron en el 2002 en mujeres Bogotanas seguido de VPH-58, -56, -81, y -1819 . También, Muñoz, et al. en el 2004 encontraron en mujeres caleñas mayor frecuencia de VPH-16, -58, -31 y -18; ambos estudios en mujeres sin anormalidades citológicas20 . Así mismo, Vargas, et al. en el 2016 incluyeron mujeres con ASCUS encontrando VPH-16 con una frecuencia de 26,4%, seguido de VPH -52, -58, -59, -39, -18, -31, -45, -66, -56, -35 y -5921 .
Un informe reciente de la IARC sobre los genotipos de VPH circulantes en Colombia en mujeres con citología normal reportó que VPH-16 fue el más prevalente (17,6%), seguido de VPH-31 (8,5%), VPH-18 (7%), VPH-33 (5,9%), VPH-45 (5,2%), VPH-58 (3,8%), VPH-51 y -56 (0,7%), VPH-35 (0,6%) y VPH-39 (0,5%), contrastando con lo reportado en la población Santandereana22 . (Figura 2)
Las frecuencias que reportamos en este estudio discrepan de las encontradas en otros estudios colombianos anteriormente realizados. Molano, et al. y Muñoz, et al. no encontraron VPH-59 en mujeres mayores de 35 años19,20. Por el contrario, Vargas, et al. en el 2016 reportaron una prevalencia por este genotipo de 4,3% en infecciones únicas de mujeres con ASCUS21 . Esto podría atribuirse a que es un genotipo que recientemente se ha establecido en la población colombiana. Por otra parte, VPH-58 ha sido reportado con frecuencias que han variado y parece estar presente en mujeres con y sin anormalidades citológicas18,20.
En este estudio los VPH-BR más frecuentes fueron VPH 62/81 (30%), VPH44/55 (17,4%) y VPH-54 (17,4%). Por limitaciones de la técnica no es posible discutir la presencia de VPH-62, VPH-81, VPH-44 y/o VPH-55, ya que las sondas de hibridación que detectan estos genotipos por Direct Flow CHIP no diferencian uno del otro. Sin embargo, algunos estudios han reportado genotipos virales de bajo riesgo. Por ejemplo, los genotipos VPH-BR en este estudio tienen una frecuencia similar a la reportada por Molano, et al. en el 2002, donde se encontró VPH-81 (n=10) y VPH-54 (n=4)19 . Vargas, et al. en cambio reportaron que los genotipos de bajo riesgo más prevalentes fueron HPV-53, -70, -84, -42, y -6121 .
Adicionalmente, hubo seis casos de coinfecciones, cinco corresponden a VPH-AR/VPH-AR y un caso de VPH-BR/VPH-BR. El principal genotipo de alto riesgo implicado en coinfecciones fue VPH-39 (n=2) y en los genotipos de bajo riesgo VPH-62/81 (n=3). Solo se encontró una coinfección con tres genotipos en una paciente VIH positiva. Recientemente VPH-39 se ha relacionado en infecciones múltiples en varios estudios. Por ejemplo, Vargas, et al. reportaron que este genotipo se encontró en múltiples infecciones con una frecuencia de 8%21 y Clifford, et al. lo encontraron en 35 casos de coinfecciones en mujeres en un rango amplio de edad18 .
Las coinfecciones y su contribución en el CCU, aún no está claramente establecida. Poco se ha informado acerca de la infección múltiple en CCU, sin embargo, hay algunos estudios que han mostrado asociaciones entre la coinfección y la gravedad de las lesiones23 . Un estudio realizado en el 2010, sugiere que algunos genotipos dependen de la existencia de otros tipos de VPH24 . Sin embargo, un estudio poblacional realizado en México con 59.664 muestras de citología cervical, a las cuales se les realizó genotipado específico de VPH por la tecnología Linear Array no encontró asociación de sinergia del riesgo cuando está presente un genotipo de alto riesgo y uno de bajo riesgo para desarrollo de lesión intraepitelial escamosa de alto grado25.
En este estudio, se identificaron algunas limitaciones. El poco conocimiento acerca de la importancia de la prevención de CCU en la población estudiada constituyó una de las principales barreras para acceder a la participación; lo que impidió alcanzar un tamaño de muestra mayor. Además, existe una sobreestimación en el personal de la salud con respecto a la sensibilidad de la citología y esto se ha difundido en la población.
Por otra parte, solo las mujeres que puntearon moderado o alto riesgo en la encuesta de tamización (puntaje ≥3) se tomaron muestra para diagnóstico de la infección. Sin embargo, en una fase futura incluiremos mujeres con riesgo < 3 para garantizar que las preguntas de riesgo del instrumento epidemiológico basado en el Siteman Cancer Center realmente permiten reclutar a las mujeres con mayor probabilidad de estar infectadas en esta población y poder usarla como una herramienta de rutina en la tamización de las mujeres que necesitan una prueba molecular de alto costo.
Los hallazgos encontrados en esta investigación promueven nuevos campos de investigación en cuanto a la prevención de CCU. Sería interesante estudiar la viabilidad de vacunar mujeres adultas con alto riesgo que resulten VPH negativo para los genotipos vacunales, para mostrar el posible impacto de la inmunización en la reducción de casos de CCU. En Italia recientemente se evaluaron tres grupos de mujeres de 25 años (mujeres sin previa prueba de ADN, mujeres VPH-16 y VPH-18 negativos y mujeres VPH-AR negativos), por la técnica molecular HC2 mostrando reducción en la prevalencia de infección por genotipos de alto riesgo tanto en el grupo de mujeres VPH-16 y VPH-18 negativas como en las VPH-AR negativas y reducción de lesiones citológicas después de la aplicación de dos dosis de la vacuna tetravalente en estos dos grupos de estudio26 .
Consideraciones éticas
Este estudio es considerado de riesgo mínimo según la Resolución 8430 del año 1993 del Ministerio de Salud. La propuesta de investigación contó con la aprobación por parte del comité de ética del Hospital local del Norte. A cada participante se informó previamente sobre el grado de confidencialidad de la información brindada y la libre autonomía sobre su participación en el estudio. Solo quienes accedieron a la firma por el consentimiento informado, tuvieron participación en el estudio.