Introducción
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) es una enfermedad prevenible y tratable, caracterizada por síntomas respiratorios persistentes y limitación al flujo de aire1, progresa de manera lenta y los primeros síntomas se presentan en la quinta década de la vida2, causada principalmente por el consumo de cigarrillo, identificado como factor de riesgo desencadenante de esta patología. No obstante, en los últimos años se ha descrito una prevalencia de EPOC en no fumadores, asociado a otros factores que incluyen contaminación ambiental, exposición laboral a polvos y humos de biomasa, antecedente de tuberculosis pulmonar y enfermedades infecciosas en la infancia3. En Colombia en el año 2017 se presentó una tasa de tabaquismo de 7,0%4, esto representa una disminución en relación con los años anteriores, por el contrario, se muestra un aumento de la presencia de la patología con respecto a los demás factores de riesgo existentes4.
Frente a los reportes para el departamento de Boyacá, el informe de indicadores básicos en salud (ASIS) 20175, contempla un alto porcentaje de la morbilidad correspondiente a las enfermedades no transmisibles con un 68,6% en relación con otras condiciones presentando el mayor número de consultas médicas, además el informe sustenta que dicho aumento es consecuencia del incremento de la población envejecida, la ruralidad y la exposición a los factores de riesgo mencionados.
A pesar del impacto en la salud pública y a la predicción del aumento en la prevalencia en los próximos años, en la actualidad la EPOC sigue siendo una patología subdiagnósticada6, evidente en muchos países, donde no se cuenta con un diagnóstico preciso para iniciar a controlar los factores de riesgo o por el contrario para confirmar la existencia de la patología y la gravedad, esto aumenta los costos de tratamiento y posibles efectos secundarios en el manejo farmacológico7.
El diagnóstico clínico de EPOC se considera con base en la sintomatología y antecedentes de la enfermedad, sin embargo, para confirmarlo se realiza a través de espirometría forzada con valores de VEF1/CVF post-broncodilatador <0,708 y se indica la limitación al flujo aéreo, lo que permite establecer el diagnóstico de la patología, cuantificar la gravedad, seguir la evolución de la función pulmonar y la respuesta al tratamiento9.
Frente al tratamiento de esta enfermedad la guía GOLD1 plantea medidas generales encaminadas a la intervención, así como la prevención, el tratamiento farmacológico y no farmacológico10 con el fin de establecer un seguimiento para monitorear la función pulmonar la cual empeora a edades avanzadas11. Así mismo, diferentes investigaciones han evidenciado las implicaciones negativas de las exacerbaciones de EPOC en el estado de salud de estos pacientes y en su calidad de vida12. Sin embargo, para brindar estrategias de prevención es fundamental definir la población y tener información sobre las características de los pacientes con EPOC.
Por lo tanto, este estudio fue desarrollado en algunos municipios de Boyacá, donde la población está expuesta a diferentes factores de riesgo asociados, especialmente a contaminación ambiental y biomasa, por su hogar y por las actividades laborales que desempeñan. Se recopiló información sobre las características clínicas y la evaluación de variables sociodemográficas, antropométricas y espirométricas, con el fin de confirmar el diagnóstico clínico y la gravedad de la enfermedad.
Metodología
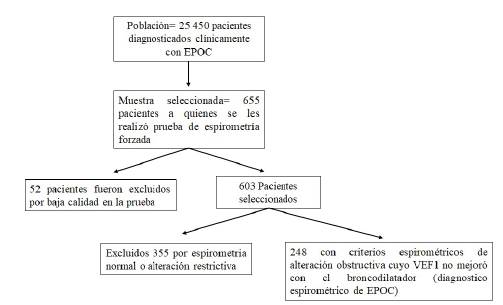
Se realizó un estudio transversal descriptivo con muestreo aleatorio probabilístico, en el periodo comprendido entre febrero de 2016 a diciembre de 2018, en los municipios que conforman las provincias Centro y Sugamuxi del Departamento de Boyacá, excepto el municipio de Gámeza que no aceptó participar de la investigación; se tomó como base el listado de pacientes con EPOC clínico proporcionado por las empresas Sociales del Estado con niveles 1 y 2 de atención de cada municipio. A través de una tabla Excel se realizó la aleatorización de los pacientes, a quienes se les contactó telefónicamente y se les explicó el objetivo del estudio, además se concertó una cita para la toma de la prueba espirométrica; aquellos pacientes que no aceptaron asistir a la prueba fueron reemplazados por otros pacientes seleccionados igualmente de manera aleatoria. Previo a la toma de la espirometría se realizó lectura del consentimiento informado el cual fue avalado por el comité de Bioética de la Universidad de Boyacá y firmado por la totalidad de los pacientes seleccionados. Inicialmente se evaluaron aspectos sociodemográficos como edad, género, talla, peso, nivel de escolaridad, apoyo familiar, estado civil; posteriormente, exposición a factores de riesgo como tabaquismo, contaminación del aire en espacios cerrados, exposición laboral, antecedentes de tuberculosis y de infecciones respiratorias en la infancia; disnea evaluada a través de la escala MRC, número de exacerbaciones y número de hospitalizaciones; finalmente, el tratamiento farmacológico y no farmacológico recibido.
Las espirometrías fueron realizadas por un profesional certificado por la Asociación Latinoamericana del Tórax bajo los lineamientos de la American Thoracic, con los valores de referencia de NHANES, se utilizó el espirómetro marca Spirolab referencia MIR III, se realizaron un mínimo de 3 maniobras con un máximo de 5, con intervalos de recuperación del paciente en el esfuerzo requerido para la prueba; se seleccionó la prueba que mostraba homogeneidad en la curva y con reporte de calidad A o B, para realizar la comparación con los resultados de espirometría post broncodilatador, prueba realizada para diferenciar patrón obstructivo de restrictivo o mixto. A cada paciente se administró 4 puff de 100mg para un total de 400mg de broncodilatador (Salbutamol), se procedió a esperar un mínimo de 15 minutos para la realización de la prueba post broncodilatador. Se seleccionó la prueba con valores de referencia altos para establecer comparación con la espirometría pre broncodilatador y de esta manera identificar los pacientes con diagnóstico espirométrico de EPOC, teniendo en cuenta los lineamientos establecidos por la guía GOLD. Finalmente, estos resultados recibieron el aval del Neumólogo quien confirmó el diagnóstico espirométrico de EPOC. Los pacientes con EPOC clínico, pero con espirometria normal o alteración restrictiva fueron excluidos de la investigación. A continuación, se muestra el esquema general del estudio Figura 1.
Análisis estadístico
Se realizó análisis univariado a través de medidas de tendencia central, media, desviación estándar, porcentajes e intervalos de confianza. Se determinó la homogeneidad de las variables identificando que no tuvieron una distribución normal, por tanto, se utilizó la prueba no paramétrica Kruskal-Wallis tomando como significativo un valor p inferior a 0,005; así mismo, se realizó la prueba Kruskal-Wallis a posteriori para identificar las verdaderas diferencias.
Resultados
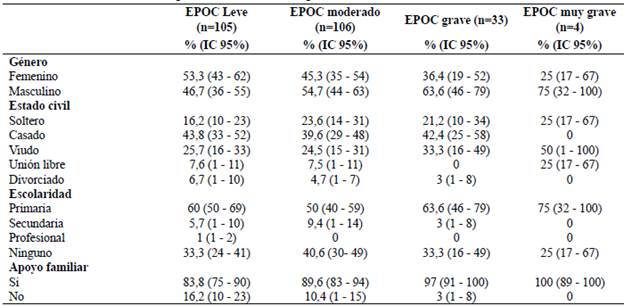
La caracterización sociodemográfica de las variables cualitativas y cuantitativas de los 248 pacientes participantes evidenció que el sexo masculino prevalece sobre el femenino; se detectaron edades entre 43 y 102 años con un promedio de 74,78 años (DE 9,4). Así mismo, teniendo en cuenta que la talla y peso son variables antropométricas fundamentales para la toma de la espirometría forzada, estas fueron analizadas en la población estudiada y se encontró en ellos una talla promedio de 1,55 cm con un mínimo de 1,37 cm y un máximo de 1,85 cm (DE 0,08); peso promedio fue de 60,2 kg con un mínimo de 38 kg y máximo de 97 kg (DE 10,85). Respecto a las características demográficas se evidenció que el 88,3% de la población estudiada contó con apoyo familiar lo cual es importante dentro del control, seguimiento y tratamiento de los pacientes; en relación con la escolaridad se denotó que el 56,5% alcanzaron un nivel de básica primaria. Con respecto a las variables de función pulmonar se evaluó el volumen espiratorio forzado en el primer segundo VEF1% con promedio de 70,23 (DE 15,6), capacidad vital forzada CVF% con promedio de 70,00 (DE 8,83) y relación VEF1/CVF con promedio de 82,92 (DE 7,5). Los demás datos se muestran en la Tabla 1.
Tabla 1 Caracterización de la población de acuerdo con variables sociodemográficas y antropométricas
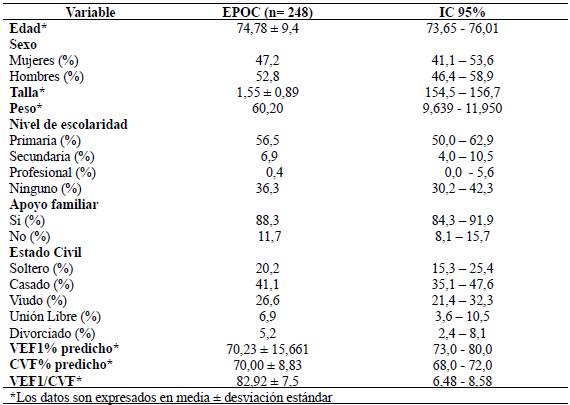
Fuente: Las autoras
Otra aspecto evaluado fue el tratamiento que reciben los pacientes como se muestra en la Figura 2, donde se encontró que dentro de las medidas no farmacológicas la vacunación es la más frecuente con el 51% [IC95% 45,2 - 57,3], se evidenció que apenas la mitad de los pacientes recibieron inmunidad contra anticuerpos lo cual es fundamental para evitar complicaciones; así mismo, se observó que la oxigenoterapia es otra de las medidas que se implementó en el 42% [IC95% 36,3 - 48,4] de los pacientes, las demás medidas que deben formar parte del manejo según lo establecido en la guía GOLD se realizaron en el 25% o menos de ellos. En cuanto a las medidas farmacológicas, se encontró que el tratamiento está enfocado en la administración de monoterapia a través de β2 - agonistas de acción prolongada en el 14,5% [IC95% 10,5 - 19,0] y en una misma proporción por terapia triple con β2 - agonistas de acción prolongada, antimuscarínicos de acción prolongada y esteroides; finalmente, se destacó que el 22% [IC95% 16,5 - 27,0] no reciben ningún tratamiento farmacológico lo cual llamó la atención puesto que desde este punto de vista todo paciente con EPOC debe estar formulado de acuerdo con la gravedad de la enfermedad como establece la GOLD.
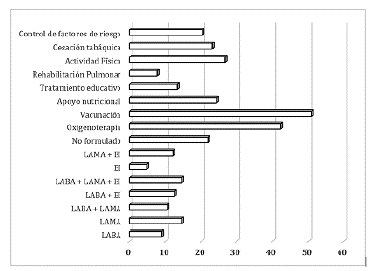
Fuente: Las autoras LABA: β2 - agonistas de acción prolongada LAMA: antimuscarínicos de acción prolongada EI: esteroides inhalados
Figura 2 Tratamiento farmacológico y no farmacológico Fuente: Las autoras
A través de la prueba de espirometría, con la cual se determinó la limitación al flujo de aire, y sumado a la evaluación de la disnea, exacerbaciones y/o hospitalizaciones se estableció la gravedad de la EPOC y se identificó que el 42,3% [IC95% 36,3 - 48,4] de los pacientes tienen EPOC GOLD 1, el 42,7% [IC95% 36,3 - 48,4] EPOC GOLD 2, el 13,3% [IC95% 9,3 - 17,7] EPOC GOLD 3 y el 1,6% [IC95% 1,0 - 3,6] EPOC GOLD 4. La Tabla 2 muestra las características sociodemográficas de acuerdo con la clasificación GOLD de los sujetos de estudio, el grupo GOLD 1 tuvo una mayor proporción de mujeres mientras que en los otros 3 grupos fueron mayoritariamente hombres. Respecto al estado civil se evidenció que casi en todos los grupos el mayor porcentaje reportaron ser casados, a excepción del grupo GOLD 4 en el que la mitad de ellos son viudos; sin embargo, es importante tener en cuenta que este es el grupo GOLD minoritario. En todos los grupos se observó que el nivel de escolaridad principal es la primaria, cabe mencionar que el Departamento de Boyacá es una región con geografía rural, se identificó que los pacientes estudiados residen principalmente en zonas rurales, así como también se destacó que en los 4 grupos los pacientes contaban con apoyo familiar.
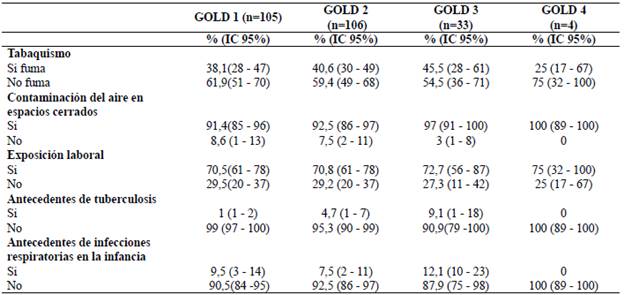
En la Tabla 3 se muestra la exposición a factores de riesgo de acuerdo con los grupos GOLD. Todos los grupos reportan, en mayor proporción, no haber consumido cigarrillo, sin embargo, cabe resaltar el porcentaje no despreciable (cercano a la mitad), que informaron haber estado expuestos a este factor. Así mismo, se evidenció que casi la totalidad de los pacientes en los 4 grupos reportaron contaminación del aire en espacios cerrados, lo cual es similar frente a la exposición laboral en el que una proporción considerable estuvo expuesta a material particulado en su actividad laboral. Respecto a los antecedentes de tuberculosis e infecciones respiratorias en la infancia, la mayor proporción de los pacientes informó no haberlos presentado.
En la Tabla 4 se aprecian las características espirométricas de los pacientes según el grupo o clasificación GOLD. El valor del VEF1 disminuyó desde el grupo GOLD 1 hasta el GOLD 4, determinando con un nivel de significación del 5% que este parámetro difiere entre los cuatro grupos. Así mismo, se identificó que existen diferencias entre VEF1 de los pacientes del grupo GOLD 2 frente al grupo GOLD 1, de igual manera entre el grupo GOLD 3 frente a los grupos GOLD 1 y 2; finalmente, entre el grupo GOLD 4 con respecto al grupo GOLD 1. De otra parte, no se identificaron diferencias significativas en los parámetros CVF y relación VEF/CVF entre los grupos, pero de igual manera se observó reducción en los valores promedio de estos parámetros desde el grupo 1 al grupo 4.
Tabla 4 Características espirométricas de los pacientes con EPOC
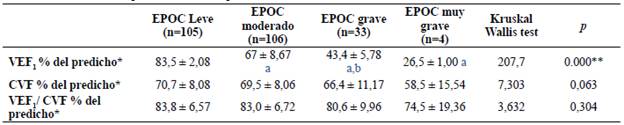
Fuente: Instrumentos de evaluación
*Los datos son expresados en media ± desviación estándar
**Estadísticamente significativo
aIndica una diferencia significativa respecto a EPOC GOLD 1 (p < 0,05).
bIndica una diferencia significativa respecto a EPOC GOLD 2 (p < 0,05).
VEF1: volumen espiratorio forzado en el primer segundo; CVF: capacidad vital forzada
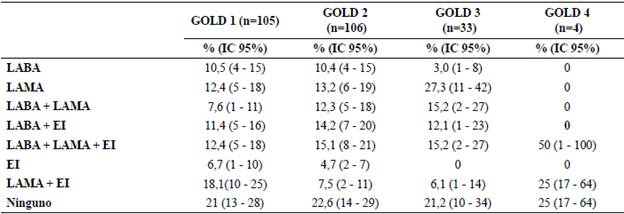
Respecto al tratamiento farmacológico prescrito según la clasificación de la EPOC como se muestra en la Tabla 5, en el grupo GOLD 1 existe sobre prescripción de medicamentos, dado que una proporción considerable cercana al 50% de este grupo, recibe tratamiento con terapia doble, triple, mientras que el 30% de los pacientes del grupo GOLD 3 reciben monoterapia. Por otra parte, se observó que pacientes de los grupos GOLD 1 y 2 reciben esteroides como parte de su tratamiento. Finalmente se identificó que alrededor del 20% los pacientes de cada uno de los grupos no reciben tratamiento farmacológico.
Discusión
La Enfermedad Pulmonar Obstructiva Crónica actualmente se constituye en la cuarta causa principal de muerte en el mundo, sin embargo para finales del 2030 se espera que llegue a ser la tercera causa principal de muerte; para la salud pública se ha convertido en un desafío por ser una enfermedad prevenible y tratable; se caracteriza por ser una de las principales causas de morbilidad y mortalidad crónicas en todo el mundo, se evidencia prematuridad en la muerte de personas con este diagnóstico o por causa de sus complicaciones. A futuro se podrá evidenciar que la carga de la EPOC se incrementará en las próximas décadas, lo anterior justificado en la exposición continúa a los factores de riesgo y al envejecimiento de la población1. En el presente estudio los resultados evidenciados en lo referente a las variables sociodemográficas, edad, sexo, nivel de estudios y apoyo familiar se comparan con los resultados de algunos estudios en donde también evaluaron un grupo de pacientes con diagnóstico de EPOC, en estas poblaciones se encontró similitud en los resultados donde la prevalencia del género masculino es mayor sobre el femenino, la edad se encuentra dentro de los 40 a 90 años y el nivel de estudios representa un mayor porcentaje en estudios básicos donde la población escribe y lee13,14,15,16. De otra parte, los resultados obtenidos respecto a la edad, contrasta con lo evidenciado en la literatura respecto a la edad promedio de los pacientes ya que se corroboró que la EPOC se presenta en mayores de 40 años17. Así mismo se evidenció que la población estudiada cuenta con apoyo familiar, a pesar de que esta patología es crónica no transmisible, de evolución lenta que no tiene cura, pero si tratamiento, el generar bienestar y acompañamiento desde el hogar promueve una mayor adherencia y por consiguiente el mejoramiento de la calidad de vida18.
La EPOC generalmente es causada por el tabaquismo, considerado el principal factor de riesgo, como se evidencia en diferentes estudios epidemiológicos1, así lo demuestra un estudio descriptivo longitudinal y retrospectivo, realizado por Tortoló et al. donde el factor de riesgo significativo fue el tabaquismo con un 86%19. De igual forma, Peña et al. en su estudio reportaron al 49% de población fumadora como principal desencadenante de la EPOC20, contrario a los resultados en nuestro estudio, donde en mayor proporción reportaron no haber consumido cigarrillo. Frente a la exposición a largo plazo a agentes como contaminación ambiental, laboral y especialmente humo de biomasa, también contribuyen a esta patología, es así, que se reporta un promedio de tres billones de personas expuestas a este tipo de contaminación, frente a un billón reconocidos como fumadores21, de igual manera lo señala un estudio en Nuevo México, donde el 26% de la población objeto, estuvieron expuestos a humo de biomasa22. En la literatura se menciona que el humo de combustión es la sustancia a la cual está expuesta la población principalmente en países subdesarrollados y en zonas rurales, posterior al consumo de tabaco, sin embargo, esta afirmación depende de la región objeto a la cual se está estudiando23. Es así, que Hu et al. encontró una elevación significativa en el riesgo de EPOC para aquellos expuestos al humo de biomasa, en comparación con los que no tenían exposición24, datos similares a los reportados en nuestro estudio, donde un porcentaje importante evidencia exposición durante largo tiempo. Por otra parte, se contempla que la exposición laboral también se puede llegar a determinar como factor de riesgo para desencadenar la patología, como lo asevera Melville et al. quienes indican la probabilidad que la exposición ocupacional contribuye en un 15% en la prevalencia de EPOC25, de igual manera nuestro estudio reporta una proporción considerable a material particulado en su actividad laboral. Algunos estudios sugieren que uno de los factores de riesgo para el diagnóstico de EPOC en los que reportan ser no fumadores es el antecedente de tuberculosis pulmonar e infecciones respiratorias en la infancia, como lo indica Toledo et al.16, contrario a nuestro estudio donde la mayor proporción de los pacientes informó no haberlos presentado.
La guía GOLD 2019 ha establecido para el tratamiento farmacológico la administración de β2 - agonistas, anticolinérgicos, glucocorticoides entre otros medicamentos y recomienda la combinación de ellos en los pacientes con mayor gravedad de su patología1, no recomienda el uso de esteroides inhalados en pacientes con antecedentes de exacerbaciones, contrario a lo que se evidenció en nuestro estudio donde los pacientes tenían tratamiento a largo plazo con corticoesteroides inhalados en EPOC estable. En el presente estudio se observó que dentro de los medicamentos que con mayor frecuencia se administran a los pacientes están los antimuscarínicos (LAMA), así como también la combinación de β2 - agonistas (LABA) más antimuscarínicos (LABA) ambos de acción prolongada más esteroides inhalados, lo cual se contrasta con el estudio de Olloquequi et al.17, quienes reportaron que la mayor proporción de los pacientes recibieron corticoides inhalados más β-adrenérgicos de acción prolongada (LABA), lo anterior es coincidente con Alvear el al.11 quienes también reportaron el uso de medicación sola o en combinación, incluida la administración de corticoides; de igual manera Vargas et al.2, refieren en su revisión sistemática que la combinación de medicamentos corticoides con β2 - agonistas genera en los pacientes mejoría en su capacidad pulmonar, cuadro clínico, calidad de vida y VEF1, lo que demuestra la importancia de la medicación combinada, como también lo manifestaron Timothy et al.28 en su estudio donde indican un efecto incremental estadísticamente significativo en la terapia combinada con corticoesteroides inhalados y β2 -agonistas de acción prolongada. En contraste con Betancourt Peña et al.29 quienes en su estudio reportan el uso más frecuente de β2 - agonistas de acción corta, lo cual difiere con el presente estudio dado que nuestros pacientes se administran este tipo de medicamentos, pero de acción larga. Nuestros resultados son concordantes con lo reportado por García García et al.30 quienes igualmente reportan sobre prescripción farmacológica especialmente en los pacientes con menor gravedad de su enfermedad. Respecto al tratamiento no farmacológico E. Pleguezuelos et al.10 documentan que de acuerdo con lo definido por la OMS es necesario evaluar al paciente con EPOC desde diversos aspectos entre ellos el tratamiento no farmacológico, al cual en ocasiones no se le da la importancia necesaria para garantizar una atención integral. Nuestro estudio muestra que dentro de este tipo de tratamiento las medidas que con mayor porcentaje se llevan a cabo son: vacunación, oxigenoterapia, actividad física, apoyo nutricional y cesación tabáquica, lo cual es concordante con lo reportado por De Abajo Larriba et al.31 en donde un alto porcentaje de los pacientes estudiados emplean estas mismas medidas terapéuticas.
En los consensos internacionales se define la EPOC con criterios funcionales, dada la existencia del cociente VEF1/CVF tras la administración de broncodilatador. El valor del VEF1 post broncodilatador, es el mejor indicador de gravedad al flujo de aire31, aspecto relacionado con la función pulmonar después de alcanzar la edad adulta, teniendo en cuenta, que los pacientes con peores valores de VEF1, tienen mayor riesgo de muerte33. En los pacientes con EPOC la severidad de la limitación al flujo de aire, según la Guía GOLD 201934 es determinada a partir del valor arrojado en el VEFj clasificándolos en este estudio como GOLD 2, lo que traduce una limitación al flujo aéreo moderada, es de destacar en los pacientes analizados que si bien la mayoría de ellos son sintomáticos esto no se correlaciona con obstrucción severa, como lo indica la literatura internacional34; de otra parte, se puede inferir con los resultados obtenidos por Correa et al.35 en donde predominó igualmente la GOLD 2 o de limitación moderada la cual se encuentra relacionada con la evaluación de la disnea, número de hospitalizaciones y de exacerbaciones presentes en su grupo de estudio. De otra parte, para Falco et al.36 el 51,2% de los pacientes estudiados fueron clasificados como GOLD 2, dato similar a nuestro estudio donde el porcentaje se centró en el 42,7%. Por lo que se refiere a las respuestas sobre el flujo y el volumen después de la administración del broncodilatador en las diferentes clasificaciones de la GOLD, en el presente estudio el valor del VEFj, disminuyó desde el grupo GOLD 1 hasta la GOLD 4, para Falco et al. 36 la magnitud de VEFj disminuyó a medida que el estadio GOLD era más severo; así mismo, Taskin et al.37 demostró en los resultados de su estudio que la respuesta broncodilatadora en el flujo disminuye progresivamente según aumenta la severidad del estadio GOLD. Al mismo tiempo, la asociación entre la respuesta en el flujo y el volumen cambiaba a medida que la EPOC fuera más severa y mostró significancia estadística entre la relación VEF/CVF; hay que mencionar, además, que para nuestra población, no se identificaron diferencias significativas en los parámetros CVF y relación VEF/CVF entre los grupos, caso contrario para Falco et al.36 donde sí se evidenció correlación entre la relación FEV/CVF dentro de los grupos GOLD 1 a 3; por lo anterior, la respuesta del volumen a medida que la patología se hace más severa se puede explicar debido que el VEFj se encuentra determinado por valores máximos; mientras que la CVF se encuentra determinada por la limitación al flujo de aire secundario al estrechamiento de la vía aérea38.