Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Vitae
Print version ISSN 0121-4004
Vitae vol.21 no.2 Medellín May/Aug. 2014
ATENCIÓN FARMACÉUTICA
FRECUENCIA DE COPRESCRIPCIÓN Y RIESGO POTENCIAL DE BRONCOESPASMO EN PACIENTES COLOMBIANOS USUARIOS DE BETA-BLOQUEADORES TÓPICOS ANTIGLAUCOMATOSOS Y BRONCODILATADORES1
FREQUENCY OF COPRESCRIPTION AND POTENTIAL RISK OF BRONCHOSPASM IN COLOMBIAN PATIENTS USERS OF TOPICAL ANTIGLAUCOMATOUS BETABLOCKERS AND BRONCHODILATORS
Jorge MACHADO-ALBA, PhD.2*, Valentina HOYOS-SOTO, Estudiante de Medicina3
1 Ponencia oral y Poster en el Tercer Encuentro Interinstitucional de Semilleros de Investigación de Risaralda. Mayo 14 al 15 de 2013. Pereira, Risaralda; Ponencia oral y Póster en el III Encuentro Regional de Semilleros de Investigación Eje Cafetero y Norte del Valle-III Encuentro Nacional de Experiencias Significativas en Investigación Formativa: Un Encuentro entre la Investigación y la Sociedad para la toma de Decisiones Informadas. Octubre 24 al 24 de 2013. Manizales, Caldas; Ponencia Oral en el XXIV Congreso Estudiantil Colombiano de Investigación Médica-I Congreso Científico COODESURIS-Cooperativa de Entidades de Salud de Risaralda. Mayo 15 al 18 de 2013. Pereira, Risaralda. Concursante en la categoría de póster en el XIV Congreso Colombiano de Farmacología y Terapéutica. Agosto 15 al 18 de 2013. Ibagué, Tolima.
2 Director Grupo de Investigación en Farmacoepidemiología y Farmacovigilancia, Universidad Tecnológica de Pereira-Audifarma S.A. Pereira, Colombia.
1 Semillero de Investigación en Farmacología, Facultad Ciencias de la Salud, Universidad Tecnológica de Pereira. Pereira, Colombia.
* Autor a quien se debe dirigir la correspondencia: machado@utp.edu.co.
Recibido: Junio 11 de 2013
Aceptado: Abril 09 de 2014
RESUMEN
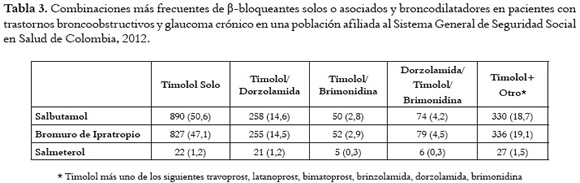
Antecedentes: Los efectos cardiovasculares y respiratorios de los agonistas adrenérgicos empleados en patologías como la Enfermedad Pulmonar Obstructiva Crónica (EPOC) y de los β-bloqueantes usados en el glaucoma, generan antagonismo competitivo sobre el mismo receptor adrenérgico cuando se emplean simultáneamente, con el agravante que los β-bloqueantes pueden precipitar broncoespasmo. Objetivo: Determinar la frecuencia de coprescripción y riesgo potencial de interacción entre broncodilatadores y β-bloqueadores tópicos antiglaucomatosos en una base de datos de pacientes colombianos. Métodos: Estudio de corte transversal en mayores de 40 años tratados para glaucoma y patologías con componente bronco-obstructivo entre 1 de enero y 31 de octubre de 2012. Se utilizó información de una base de datos poblacional de 6,2 millones de personas que corresponden aproximadamente al 32,0% de la población activa afiliada al régimen contributivo del Sistema General de Seguridad Social en Salud de Colombia. En la base de datos se evaluaron aquellos pacientes que recibían concomitantemente un β-bloqueador tópico y cualquiera de los broncodilatadores para establecer la frecuencia de la interacción potencial. Los casos identificados fueron notificados al responsable de la atención sanitaria. Resultados: Se hallaron 1756 pacientes que recibían β-bloqueadores antiglaucomatosos y broncodilatadores. La mayoría mujeres (63,2%), con edad promedio 73,3±11,1 años, en 61 ciudades del país. Los antiglaucomatosos más empleados fueron: timolol (67,5% de pacientes), timolol/dorzolamida (18,8%), y los broncodilatadores: salbutamol (43,8%) e ipratropio (41,8%). La asociaciones de riesgo de broncoespasmo más frecuentes fueron: salbutamol + timolol en 890 pacientes (50,6%), bromuro de ipratropio + timolol en 827 pacientes (47,1%), salbutamol + timolol + dorzolamida (n=258, 14,6%) y bromuro de ipratropio + timolol + dorzolamida (n=255, 14,5%). Conclusiones: La búsqueda en bases de datos de problemas relacionados con los medicamentos es una herramienta útil que señala deficiencias en la prescripción y en la terapia escalonada. Se documenta que en el medio colombiano existen interacciones de riesgo para broncoespasmo entre antiglaucomatosos y broncodilatadores, por tanto se deben implementar estrategias que disminuyan dicho riesgo.
Palabras clave: Glaucoma, enfermedad pulmonar obstructiva crónica, espasmo bronquial, antagonistas adrenérgicos beta, farmacovigilancia (fuente: DeCS).
ABSTRACT
Background: Cardiovascular and respiratory effects of adrenergic agonists used in diseases like chronic obstructive pulmonary disease (COPD), and β-blockers used in glaucoma generate competitive antagonism on the same adrenergic receptor when used simultaneously with the aggravation that the β-blockers can precipitate bronchospasm. Objective: Determine de frequency of coprescription and potential risk of interaction between bronchodilators and topical antiglaucomatous β-blockers for glaucoma in a database of Colombian patients. Methods: Cross-sectional study in patients older than 40 years treated for bronchial disorders and glaucoma between January 1 and October 31, 2012. We used information about 6.2 million population database of individuals enrolled in Health System of Colombia. In the database it was assessed all prescription records of topical β-blockers and any bronchodilators and the frequency of potential risk of developing drug-induced bronchospasm. The identified patients were informed to the physician responsible to the health attention. Results: We found 1756 patients were receiving topical β-blockers and bronchodilators. Most were women (63.2 %), mean age 73.3 ± 11.1 years, in 61 cities. The antiglaucoma drugs more employees were: timolol (67.5 % of patients), timolol/dorzolamide (18.8 % of patients) and bronchodilators: salbutamol (43.8 % of patients) and ipratropium (41.8 % of patients). The more frequent risk associations of bronchospasm were: salbutamol + timolol (n = 890, 50.6 % of patients), ipratropium bromide + timolol (n = 827, 47.1 %) salbutamol + timolol + dorzolamide (n = 258, 14.6 % of patients) and ipratropium bromide + timolol + dorzolamide (n = 255, 14.5 % of patients). Conclusions: The database research of Negative Outcomes Associated with Medication is useful to know problems in prescription of many therapies. There are potential interactions between antiglaucoma drugs and bronchodilators that increase the risk of precipitating bronchospasm in patients who present asthma, COPD and glaucoma in Colombia. Implementing strategies that link drug dispensers and medical insurers can reduce risks associated with the medication.
Keywords: Glaucoma, pulmonary disease, chronic obstructive, bronchial spasm, adrenergic betaantagonists, pharmacovigilance (source: MeSH).
INTRODUCCIÓN
Las interacciones medicamentosas han sido definidas como modificaciones medibles en magnitud o duración de la acción de un medicamento por la administración previa o concomitante de otra sustancia farmacológica, que pueda potencialmente aumentar o disminuir un efecto buscado o provocar un efecto indeseable (1). La aparición de reacciones adversas asociadas al uso de medicamentos ha sido cuantificada en diversas poblaciones y diversos estudios han puesto de manifiesto que hasta un 41 % de los pacientes ambulatorios pueden presentar algún tipo de reacción adversa, que en ocasiones se presenta por la interacción entre diferentes fármacos (1-3).
Entre las patologías con componente broncoobstructivo, la enfermedad pulmonar obstructiva crónica (EPOC) es el desorden crónico más común en el sistema respiratorio que afecta la calidad de vida de quien la padece, esto es, unos 64 millones de personas en el mundo y se estima en países desarrollados que corresponde a la cuarta causa de muerte (4). La prevalencia de EPOC en Colombia fue calculada en 8,9% en personas mayores de 40 años (5). Los pacientes con EPOC requieren para su manejo broncodilatadores (β2 agonistas, anticolinérgicos, metilxantinas) y corticoides (beclometasona, fluticasona) (6).
El glaucoma es la primera causa de ceguera irreversible y la tercera de discapacidad visual en el mundo con una prevalencia del 2,0% (7, 8). Se calcula que en Colombia existen más de un millón de personas con glaucoma y que más del 90% no han sido diagnosticados (9). Los pacientes con glaucoma son tratados con medicamentos que reducen la presión intraocular por diferentes mecanismos, siendo los β-bloqueantes adrenérgicos (timolol) los medicamentos más empleados en el mundo, seguidos de los inhibidores de la anhidrasa carbónica (brinzolamida, dorzolamida) y otros (latanoprost) (8, 10).
Los efectos cardiovasculares y respiratorios de los agonistas adrenérgicos empleados en patologías como EPOC y de los β-bloqueantes usados en el glaucoma, generan un antagonismo competitivo sobre el mismo receptor adrenérgico cuando se emplean al mismo tiempo con el agravante de que los β-bloqueantes pueden precipitar boncoespasmo y exacerbaciones del problema obstructivo pulmonar, riesgo al que están sometidos los pacientes que tengan las dos morbilidades de manera simultánea (11-13). Pese a que existen opciones terapéuticas para los pacientes con las dos enfermedades como es el uso de anticolinérgicos para EPOC y de inhibidores de la anhidrasa carbónica para el paciente con glaucoma, el timolol sigue siendo el medicamento preferido y más utilizado en este último, lo que conlleva el mencionado riesgo (10, 14).
La presente investigación no se ha realizado previamente en nuestro medio y los médicos encargados del manejo de patologías crónicas como EPOC, así como del diagnóstico y tratamiento temprano de glaucoma están poco enterados de la importancia de una correcta prescripción en caso de presentarse simultáneamente ambas entidades. Se pretende determinar la frecuencia de coprescripción y el riesgo potencial de la interacción entre medicamentos broncodilatadores para el tratamiento de patologías bronco-obstructivas y β-bloqueadores de uso tópico para el manejo de glaucoma y las variables socio-demográficas, clínicas y farmacológicas asociadas a su uso concomitante en pacientes afiliados al Sistema General de Seguridad Social en Salud de Colombia (SGSSS), como parte de un programa de farmacovigilancia lo cual debe brindar herramientas que permitan tomar decisiones por parte del responsable de su atención sanitaria.
MATERIALES Y MÉTODOS
Tipo de estudio y población objeto
Se realizó un estudio transversal sobre la prescripción de β-bloqueantes de uso tópico para el glaucoma realizado en todos los pacientes mayores de 40 años que estuviesen recibiendo broncodilatadores para el tratamiento de patologías con componente broncoobstructivo en un periodo de 10 meses comprendido entre el 1 de enero y 31 de octubre de 2012. La información fue obtenida por Audifarma S.A., operador logístico que se encarga de la dispensación institucional de medicamentos e insumos a diferentes clientes que prestan servicios de salud en Colombia. En la actualidad dispensa aproximadamente 1,5 millones de fórmulas al mes a unos 6,2 millones de usuarios en diferentes regiones del país que corresponden al 32,0% de la población activa afiliada al régimen contributivo del SGSSS. Los datos procedieron de 61 municipios del país que cuentan entre 20.000 y 7,5 millones de habitantes. Toda la información sobre la dispensación de medicamentos es almacenada sobre una plataforma LINUX en una base de datos POSTGRESQL y utilizando el aplicativo DELPHI para Windows se obtiene una serie de estadísticas por cliente institucional (por ejemplo Empresas Promotoras de Salud- EPS o Instituciones Prestadoras de Servicios-IPS) por ciudad, por usuario y por medicamento. Toda la información es validada por el equipo de ingenieros de Audifarma S.A. y revisada por el departamento de Farmacoepidemiología para verificar la consistencia de los datos.
Todos los registros fueron evaluados y revisados por un médico farmacólogo del departamento de Farmacoepidemiología de la empresa que los dispensa. Se tuvieron en cuenta las siguientes variables: edad, sexo, ciudad, número de pacientes con dispensaciones de β-bloqueadores tópicos para el tratamiento de glaucoma de ángulo abierto (timolol solo o asociado con inhibidores de anhidrasa carbónica u otros), y dispensaciones de medicamentos para el tratamiento de patologías con componente broncoobstructivo considerando β2 agonistas inhalados, (salbutamol, terbutalina, salmeterol, formoterol, etc.); solos o asociados a glucocorticoides: beclometasona, budesonida, fluticasona, etc.), anticolinérgicos inhalados solos o asociados (ipratropio, tiotropio) y metilxantinas (teofilina).
Se evaluaron aquellos pacientes que recibían concomitantemente un β-bloqueador tópico y cualquiera de los broncodilatadores para establecer la frecuencia de la interacción potencial. Los casos identificados fueron notificados al responsable de la atención sanitaria (Empresa Promotora de Salud o Institución Prestadora de los Servicios) para que evaluaran el riesgo y definieran la continuidad de la terapia.
Análisis estadístico
Para el análisis de los datos, se diseñó una base de datos en Excel 2010 que permitió cuantificar los pacientes, las frecuencias y proporciones de dispensación de cada medicamento solo o asociado.
Consideraciones éticas
El protocolo se clasificó en la categoría de “investigación sin riesgo”, según la resolución No. 8430 de 1993 del Ministerio de Salud de Colombia, que establece las normas científicas, técnicas y administrativas para la investigación en salud y se ajustó a los principios de beneficencia, y confidencialidad de la Declaración de Helsinki. El protocolo recibió el aval del Comité de Bioética de la Universidad Tecnológica de Pereira.
RESULTADOS
A partir de la población total susceptible de recibir medicamentos se obtuvo una base de datos donde aproximadamente 6756 individuos eran formulados al mes con diferentes broncodilatadores, de estos se seleccionaron 1756 sujetos a los que continuamente se les dispensaron los diferentes broncodilatadores y que concomitantemente estaban recibiendo un β-bloqueante de uso oftálmico solo o asociado con otro antiglaucomatoso en un período de 10 meses entre el 1 de enero y el 31 de octubre de 2012. De estos, la mayoría fueron mujeres (n=1109, 63,2% de los pacientes) y el 36,8% hombres, con una edad promedio de 73,3 ± 11,1 años (rango: 40-99 años). Se encontraron pacientes procedentes de 61 ciudades del país, siendo las más frecuentes Bogotá (n=874, 49,8% de los pacientes), Cali (n=122, 6,9%), Pereira (n=107, 6,1%), Barranquilla (n=91, 5,2%), Manizales (n=76, 4,3%), Ibagué (n=71, 4,0%), Palmira (n=44, 2,5%) y Cartagena (n=36, 2,1%).
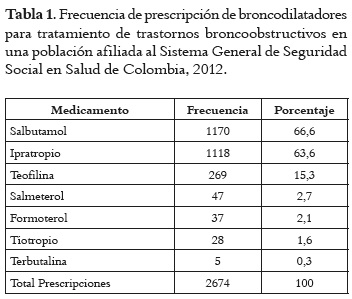
Los medicamentos broncodilatadores más frecuentemente empleados pueden observarse en la tabla 1, siendo el salbutamol el más usado en aproximadamente dos tercios de los pacientes, seguido de bromuro de ipratropio. Los β-bloqueantes de uso oftálmico más prescritos pueden observarse en la tabla 2, siendo el más utilizado el timolol en casi tres cuartas partes de los pacientes. Las combinaciones de timolol con inhibidores de la anhidrasa carbónica (dorzolamida) y/o con inhibidores alfa-2 adrenérgicos (brimonidina) son utilizadas en casi una tercera parte de los pacientes.
Se encontró también que era más frecuente recibir más de un broncodilatador que la terapia única, siendo las asociaciones más comunes salbutamol + bromuro de ipratropio en 605 casos (33,6% de todos los pacientes), salbutamol + teofilina (n=186, 10,6%), bromuro de ipratropio + teofilina (n=184, 10,5%), salbutamol + formoterol (n=23, 1,3%), pero se halló que algunos pacientes recibieron entre 3 y 8 diferentes broncodilatadores.
Las combinaciones más frecuentemente prescritas de broncodilatadores y β-bloqueantes en pacientes adultos con asma o EPOC y glaucoma crónico se presentan en la tabla 3. La asociaciones más frecuentes fueron: salbutamol + timolol en la mitad de los pacientes, bromuro de ipratropio + timolol, bromuro de ipratropio + timolol asociado con otro antiglaucomatoso y finalmente salbutamol + timolol asociado con otro antiglaucomatoso.
Para cada una de las instituciones responsables de su atención sanitaria se hizo la notificación del riesgo de cada paciente dirigida a los directores científicos mediante un documento que respaldaba el análisis y en el que se hicieron recomendaciones para garantizar la seguridad en la terapia broncodilatadora y antiglaucomatosa y evitar el uso de combinaciones potencialmente riesgosas para la salud del paciente, así como la necesidad de monitoreo más estricto en aquellos pacientes que requieren la asociación de un broncodilatador y un β-bloqueante, debido a la posibilidad de causar broncoespasmo, y precipitar, por ejemplo, una crisis asmática o una exacerbación del EPOC.
DISCUSIÓN
Se pudieron identificar los pacientes con trastornos bronco-obstructivos en tratamiento con broncodilatadores que concomitantemente estaban recibiendo β-bloqueantes que los colocan en riesgo de presentar broncoespasmo. La búsqueda sistematizada de los problemas relacionados con los medicamentos y su correlación con bases de datos en las que se puedan identificar los pacientes objeto de riesgo, es una herramienta útil para mejorar la calidad de la prescripción en el país. Debido a que se ha descrito que hallazgos de interacciones entre medicamentos que tienen efectos antagónicos pueden deberse a dificultades por parte de los médicos prescriptores asociadas con su formación en pre y post grado, la falta de programas establecidos por la universidades para garantizar una educación continuada y el mismo desinterés de los profesionales en mantenerse actualizados sobre las alertas y nuevas condiciones de uso de los fármacos (15).
Pese a que la frecuencia de la interacción entre broncodilatadores y β-bloqueantes para uso oftálmico es baja, se hizo evidente que este tipo de problemas están presentes a diario en la prescripción de medicamentos en Colombia. De hecho, la interacción más común que se halló en este reporte y que correspondió al uso concomitante de salbutamol, un agonista β2 adrenérgico, con timolol, un β-bloqueante no selectivo, muestra que no se están haciendo las valoraciones suficientes del riesgo a que se someten pacientes con patologías que posean un componente broncoobstructivo y que finalmente pueden precipitar una crisis y exacerbación de su patología respiratoria (13, 16-18). En estudios realizados en poblaciones de pacientes con EPOC usuarios de β-bloqueantes tópicos, se halló que éstos eran más propensos a ser hospitalizados o incluso a visitar el servicio de urgencias con mayor frecuencia (19). Solo en Australia, la inadecuada práctica de coprescripción de β-bloqueantes tópicos y sistémicos afecta a más de 20.000 pacientes cada año, especialmente adultos mayores, haciendo cada vez más necesario para el personal de la salud estar al tanto de los efectos adversos que pudieran superar los beneficios para pacientes con cuadros broncoobstructivos (20).
Es preocupante la elevada frecuencia de polimedicación de broncodilatadores (de 3 a 8 diferentes compuestos), además de los antiglaucomatosos que ya recibían este grupo de individuos. En esta cohorte de pacientes fue más frecuente recibir varios broncodilatadores que recibir terapia única y surgen interrogantes sobre la estrategia que están empleando los médicos para el escalonamiento sucesivo de medicamentos que sean efectivos y seguros para el paciente. Sería ideal brindar a estos pacientes un seguimiento estricto que permitiera verificar su adecuado control con el menor número de fármacos posibles, o incluso brindarles alternativas más seguras como se han mencionado previamente (latanoprost u otros β-bloqueantes cardioselectivos como betaxolol) (13, 21-23).
Algunos estudios han mostrado la misma efectividad o incluso una ligera superioridad del latanoprost (un análogo sintético de la prostaglandina F2α con acción hipotensiva intraocular) versus timolol, que permiten recomendar en los casos en los que sea posible, iniciar tratamiento con éste medicamento en lugar de β-bloqueante, principalmente en pacientes con riesgo de fenómenos broncoobstructivos. Además, no se debe dejar de lado que en la edad adulta, es aceptada médica y socialmente una reducción de las capacidades físicas previas y puede ser difícil determinar si el individuo cursaba previamente con algún grado de obstrucción de la vía aérea. Por lo tanto, es recomendable que en quienes sean prescritos β-bloqueantes oftálmicos se realicen pruebas de función pulmonar simples como una espirometría de control antes de administrar el principio activo (16, 24-26).
Estudios que cuantifiquen los efectos adversos, en especial sobre la función pulmonar y la aparición clínica de las interacciones entre estos dos grupos de medicamentos no han sido realizados en la población colombiana y en el futuro sería recomendable valorar el riesgo de ocurrencia de los mismos, así como brindar estadísticas a los clínicos, que orienten el manejo de patologías como el glaucoma, el asma y el EPOC coexistentes (27).
El hallazgo de estos casos justifica las actividades de farmacovigilancia, en especial para reducir el riesgo de eventos adversos y de problemas relacionados con medicamentos en aquellos pacientes que teniendo un factor de riesgo tal como un desorden broncoobstructivo como por ejemplo asma, EPOC o con glaucoma necesitan medicamentos que pueden antagonizarse o precipitar complicaciones clínicas asociadas a las comorbilidades (18, 24). Los prestadores logísticos de la distribución deben involucrarse en toda la cadena del medicamento, para velar por el buen uso del recurso farmacéutico, lo cual puede reducir el riesgo de aparición de problemas negativos asociados con la medicación (28).
Entre las limitaciones que tiene este trabajo se puede incluir que la información fue obtenida de una base de datos, y no se pudo tener evidencia clínica de que la interacción se haya presentado, solo se considera el riesgo potencial; así mismo, no fue posible aseverar el diagnóstico específico del trastorno broncoostructivo como EPOC o asma. La búsqueda tampoco fue realizada por diagnóstico de glaucoma, sino por medicamentos dispensados para disminución de la presión intraocular, aunque en este sentido, las posibilidades diagnósticas disminuyen si se compara con la variedad de fenómenos broncoobstructivos documentados. Por último, cabe agregar que si el diagnóstico fuera el punto de partida, las presentaciones clínicas menos severas y los pacientes con barreras de acceso a los servicios de salud o que adquieren sus medicamentos de manera particular, estarían excluidos de los registros. Tampoco se hizo un ajuste de los participantes del estudio según sexo y edad, ni se filtró la información obtenida por ciudad de origen, condiciones medio-ambientales, adherencia al tratamiento y factores socio-demográficos como el consumo de tabaco, la procedencia de zona urbana o rural de los participantes y la presencia o no de otras comorbilidades. Sin embargo, cabe considerar que los resultados hallados al ser reportados a los responsables de la atención sanitaria de estos pacientes, puede conseguir que los clínicos reconocieran los riesgos potenciales que se presentan por el uso de diferentes fármacos y tomasen las decisiones pertinentes para reducirlos en sus pacientes, como ya ha sido mostrado por los autores en otros trabajos (29-31).
CONCLUSIONES
Existen interacciones potenciales entre antiglaucomatosos y broncodilatadores que elevan el riesgo de precipitar crisis de broncoespasmo en pacientes que cursan con patologías broncoobstructivas y glaucoma en Colombia, así que resulta útil la implementación de estrategias como ésta, que vinculen a los dispensadores de medicamentos, las empresas aseguradoras y los centros de atención sanitaria, que la consideren como una herramienta de reforzamiento de los programas de farmacovigilancia. En general, las notificaciones acerca de una interacción potencial a las autoridades competentes, resulta ser una estrategia interesante para el mejoramiento de la calidad de la prescripción médica y la promoción de un uso más racional de los medicamentos.
REFERENCIAS
1. Isaza CA, Isaza G, Fuentes J, Marulanda T. Fundamentos de farmacología en Terapéutica. 5a ed. Pereira, Colombia: Postergraph; 2008. 57-62 p. [ Links ]
2. Laporte J.R, Tognoni G. ''Principios de epidemiología del medicamento''. 2ª ed. Barcelona, España: Salvat Medicina; 1993. 95-107 p. [ Links ]
3. Roughead EE, Kalisch LM, Barratt JD, Gilbert AL. Prevalence of potentially hazardous drug interactions amongst Australian veterans. Br J Clin Pharmacol. 2010; 70 (2): 252-257. [ Links ]
4. Centers for Disease Control and Prevention (CDC). Chronic obstructive pulmonary disease among adults--United States, 2011. MMWR Morb Mortal Wkly Rep. 2012; 61 (46): 938-943. [ Links ]
5. Caballero A, Torres-Duque CA, Jaramillo C, Bolívar F, Sanabria F, Osorio P, et al. Prevalence of COPD in five Colombian cities situated at low, medium, and high altitude (PREPOCOL study). Chest. 2008; 133 (2): 343-349. [ Links ]
6. Gruffydd-Jones K, Loveridge C. The 2010 NICE COPD Guidelines: how do they compare with the GOLD guidelines? Prim Care Respir J. 2011; 20 (2): 199-204. [ Links ]
7. Prokofyeva E, Zrenner E. Epidemiology of major eye diseases leading to blindness in Europe: a literature review. Ophthalmic Res. 2012; 47(4): 171-188. [ Links ]
8. Rieger-Reyes C, Rubio-Galán FJ. [Glaucoma: Pharmacological implications]. Semergen. 2013; 39 (1): 26-33. [ Links ]
9. Anonimo. Salud Ocular. Ceguera y pérdida de la visión. [Internet]. Washington (EUA): Organización Panamericana de la Salud, PAHO; 2010. [Actualizado 2010, Jan 11; Consultado: 2012 Sep. 23; Disponible en: http://new.paho.org/chi/index. php?option=com_content&task=view&id=182&Itemid=259 [ Links ]
10. Singh K, Shrivastava A. Medical management of glaucoma: principles and practice. Indian J Ophthalmol. 2011; 59 (Suppl 1): S88-S92. [ Links ]
11. Valuck RJ, Perlman JI, Anderson CA, Wortman R. Co-prescribing of medications used to treat obstructive lung disease, congestive heart failure, and depression among users of topical beta blockers: estimates from three US Veterans Affairs Medical Centers. Pharmacoepidemiol Drug Saf. 2001; 10 (6): 511-516. [ Links ]
12. Etminan M, Jafari S, Carleton B, FitzGerald JM. Beta-blocker use and COPD mortality: a systematic review and meta-analysis. BMC Pulm Med. 2012; 12: 48-54. [ Links ]
13. Kirwan JF, Nightingale JA, Bunce C, Wormald R. Do selective topical beta antagonists for glaucoma have respiratory side effects? Br J Ophthalmol. 2004; 88 (2): 196-198. [ Links ]
14. Liu JH, Medeiros FA, Rigby SL, Weinreb RN. Comparing diurnal and nocturnal effects of brinzolamide and timolol on intraocular pressure in patients receiving latanoprost monotherapy. Ophtalmology 2009; 116 (3): 449-454. [ Links ]
15. Launiainen T, Vuori E, Ojanperä I. Prevalence of adverse drug combinations in a large post-mortem toxicology database. Int J Legal Med. 2009; 123 (2): 109-115. [ Links ]
16. Huerta C, García Rodríguez LA, Möller CS, Arellano FM. The risk of obstructive airways disease in a glaucoma population. Pharmacoepidemiol Drug Saf. 2001; 10 (2): 157-163. [ Links ]
17. Kirwan JF, Nightingale JA, Bunce C, Wormald R. Beta blockers for glaucoma and excess risk of airways obstruction: population based cohort study. BMJ. 2002; 325 (7377): 1396-1397. [ Links ]
18. Vander Zanden JA, Valuck RJ, Bunch CL, Perlman JI, Anderson C, Wortman GI. Systemic adverse effects of ophthalmic betablockers. Ann Pharmacother. 2001; 35 (12): 1633-1637. [ Links ]
19. Kaiserman I, Fendyur A, Vinker S. Topical beta blockers in asthmatic patients-is it safe? Curr Eye Res. 2009; 34 (7): 517-22. [ Links ]
20. Goldberg I, Adena MA. Co-prescribing of topical and systemic beta-blockers in patients with glaucoma: a quality use of medicine issue in Australian practice. Clin Experiment Ophthalmol. 2007; 35 (8): 700-5. [ Links ]
21. Salpeter S, Ormiston T, Salpeter E. Cardioselective beta-blockers for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2005; (4) CD003566. [ Links ]
22. Hedner J, Everts B, Möller CS. Latanoprost and respiratory function in asthmatic patients: randomized, double-masked, placebo-controlled crossover evaluation. Arch Ophthalmol. 1999; 117 (10): 1305-1309. [ Links ]
23. Jabbour A, Macdonald PS, Keogh AM, Kotlyar E, Mellemkjaer S, Coleman CF, et al. Differences between beta-blockers in patients with chronic heart failure and chronic obstructive pulmonary disease: a randomized crossover trial. J Am Coll Cardiol. 2010; 55 (17): 1780-1787. [ Links ]
24. Van der Valk R, Webers CA, Schouten JS, Zeegers MP, Hendrikse F, Prins MH. Intraocular pressure-lowering effects of all commonly used glaucoma drugs: a meta-analysis of randomized clinical trials. Ophthalmology. 2005; 112 (7): 1177-1185. [ Links ]
25. Denis P. [Clinical key points. Intraocular pressure]. J Fr Ophtalmol. 2007; 30(5 Pt 2):3S35-S38. [ Links ]
26. Schuman JS. Effects of systemic beta-blocker therapy on the efficacy and safety of topical brimonidine and timolol. Brimonidine Study Groups 1 and 2. Ophthalmology. 2000; 107 (6):1171-1177. [ Links ]
27. Stamper RL, Wigginton SA, Higginbotham EJ. Primary drug treatment for glaucoma: beta-blockers versus other medications. Surv Ophthalmol. 2002; 47 (1): 63-73. [ Links ]
28. Grupo de investigación en atención farmacéutica (cts-131), Universidad de Granada (España). Tercer Consenso de Granada sobre Problemas Relacionados con Medicamentos (PRM) y Resultados Negativos asociados a la Medicación (RNM). Ars Pharm. 2007; 48 (1): 5-17. [ Links ]
29. Machado-Alba J, Giraldo C. Ruiz A. Farmacovigilancia de riesgo Cardiovascular por Antiinflamatorios no esteroideos COX-2 selectivos. Rev Investigaciones Andina. 2012; 14 (23): 427-36. [ Links ]
30. Machado-Alba J, Álzate-Carvajal V, Mondragón-Cardona A, Jiménez-Canizales C, Baja frecuencia de prescripción de profilaxis para osteoporosis en pacientes en tratamiento crónico con corticoides en Colombia. Rev Peru Med Exp Salud Pública. 2013; 30 (1): 26-30. [ Links ]
31. Machado-Alba J, Morales-Plaza C. Prevalencia de interacciones potenciales evitables entre antidepresivos y otros medicamentos en pacientes colombianos. Rev Colomb Psiquiat. 2013; 42 (2): 162-166. [ Links ]