Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Med
versão impressa ISSN 0121-5256versão On-line ISSN 1909-7700
rev.fac.med v.17 n.1 Bogotá jan./jun. 2009
ARTÍCULO ORIGINAL
FRECUENCIA DE LAS CO-MORBILIDADES PSIQUIÁTRICAS DEL EJE I EN LOS PACIENTES CON DIAGNÓSTICO DE TRASTORNO POR ESTRÉS POSTRAUMÁTICO
FREQUENCY OF PSICHIATRIC COMORBIDITIES IN PATIENTS WITH POST- TRAUMATIC STRESS DISSORDER
FREQÜÊNCIA DE CO-MORBILIDADES PSIQUIÁTRICAS DO EIXO I NO DOENTES COM TRANSTORNO DE STRESS POSTRAUMÁTICO
ADRIANA M. SERRANO C., M.D. a*, DANILO A. ORTIZ J., M.D. a* Y ADRIANA P. BOHÓRQUEZ P., M.D. b
a Residente tercer nivel, del Programa de Psiquiatría, Universidad Militar Nueva Granada.
b Profesora Asistente Pontificia Universidad Javeriana, Profesora Asistente Universidad Militar Nueva Granada.
* Correspondencia: adrianama_serrano@yahoo.com, danilortiz@gmail.com. Dirección postal: Servicio de Psiquiatría Hospital Militar Central, Transversal 3° #51A-46 Teléfono (1) 3232921. Bogotá.
Recibido: Mayo 13 de 2009 Aceptado: Junio 17 de 2009
Resumen
Por medio de un estudio observacional descriptivo de corte transversal realizado en pacientes con diagnóstico de Trastorno por Estrés Postraumático (TEPT) con antecedente de exposición a combates, con grado militar de profesional, suboficial u oficial, hospitalizados por el Servicio de Psiquiatría del Hospital Militar Central de Bogotá entre enero y junio de 2008, se describe la presentación clínica de las co-morbilidades psiquiátricas asociadas al TEPT. Se detectó agorafobia en el 45,5% de los sujetos, fobia social en el 18,2%, fobias específicas (según el tipo) entre el 36,4% y el 45,5%, una prevalencia del 63,3% para trastornos depresivos y del 10% para distimia, concluyéndose que los trastornos afectivos, seguidos de ansiedad, eran las co-morbilidades más frecuentes, sin que se encontraran datos positivos para consumo de sustancias. Aunque se trata de un estudio piloto, con una muestra pequeña de tan solo once pacientes, es una primera aproximación a la investigación de co-morbilidades en una población de especial interés para la Sanidad Militar y la Defensa Nacional, que a futuro y con mayor numero de pacientes, permitirá establecer y fortalecer protocolos para su manejo.
Palabras clave: trastornos de combate, trastorno depresivo, trastorno por estrés postraumático, trastorno distímico.
Abstract
The clinical presentation of the psychiatric co-morbidities associated to the Post-traumatic Stress Disorder (TEPT) is described by means of a descriptive cross section observational study made in patients with a diagnosis of TEPT with antecedent of exhibition to combats, with military rank of professional, sergeant major or official, hospitalized by the Service of Psychiatry of the Central Military Hospital of Bogota between January and June of 2008,. One detected agoraphobia in 45.5% of the subjects, social phobia in 18.2%, specific phobias (according to the type) between 36.4% and 45.5%, a prevalence of 63.3% for depressive upheavals and 10% for distimia, concluding that the affective upheavals, followed by anxiety, were the most frequent co-morbidities, without positive data for consumption of illegal substances. Although this is a pilot study, with a small sample of only eleven patients, it is the first approach to the investigation of co-morbidities in a population of special interest for the Military Health and the National Defense, which in the future and with greater number of patients, will allow to establish and to fortify protocols for its management.
Key words: combat disorders, depressive disorder, post-traumatic stress disorder, dysthymic disorder.
Resumo
Por meio de um estudo observacional descritivo do corte transversal feito nos doentes com diagnóstico do Transtorno por Estresse Pós-traumático (TEPT) com o antecedente de exposição a combates, com grau militar profissional, sub oficial u oficial das forças armadas, hospitalizado pelo serviço do psiquiatria do Hospital Militar Central de Bogotá entre janeiro e junho de 2008, descreve-se a apresentação clínica das co-morbilidades psiquiátricas associada ao TEPT. Detectou-se acarofobia no 45,5% dos sujeitos, fobia social no 18,2%, fobias específicas (de acordo com o tipo) entre 36,4% e 45,5%, uma prevalência de 63,3% para transtornos depressivos e 10% para o distimia, concluindo que os transtornos afetivos , seguidos da ansiedade, eram as co-morbilidades mais freqüentes, sem que se encontrassem dados positivos para o consumo de substâncias. Embora trate-se de um estudo piloto, com uma amostra pequena de somente onze pacientes, é uma primeira aproximação à investigação das co-morbilidades em uma população do interesse especial para a saúde militar e a defesa nacional, que ao futuro e com número de maior de doentes, permitirá estabelecer e fortalecer protocolos para sua manipulação.
Palavras-chave: distúrbios de guerra, transtorno depressivo, transtornos de estresse pós-traumáticos, transtorno distímico.
Introducción
Actualmente está bien establecido que el Trastorno por Estrés Postraumático (TEPT) se desarrolla en una significante minoría de individuos expuestos a una experiencia traumática (1). Sin embargo, no es la única condición psiquiátrica que puede aparecer como consecuencia del trauma y por el contrario, la presencia de dos o más trastornos psiquiátricos es la norma más que la excepción (2). De igual forma, se ha considerado que la presencia de condiciones psiquiátricas comórbidas influye de manera importante en las decisiones acerca de las opciones terapéuticas en el TEPT (3). En el adulto, el diagnóstico de TEPT se asocia con frecuencia a otros trastornos psiquiátricos como el trastorno depresivo mayor, trastornos de ansiedad (como la fobia social y trastorno de ansiedad generalizada), trastornos por uso de sustancias (principalmente alcohol), trastornos de la personalidad y trastornos disociativos (4,5).
De acuerdo con la extensa investigación sobre co-morbilidad psiquiátrica en población general dirigida por Kessler, se encontró que el TEPT se asociaba con otro diagnóstico en el 17% de las mujeres y en el 12% de los hombres encuestados. En los casos positivos para TEPT y co-morbilidad, se encontraron tres o más diagnósticos en el 44% de las mujeres y en el 59% de los hombres. En cifras decrecientes, el TEPT se asoció con abuso de alcohol en hombres (51,9%), depresión mayor en ambos sexos (48%), trastornos de conducta en hombres (43,3%), fobia simple (30%), fobia social (28%), abuso de alcohol en mujeres (27,9%) y agorafobia en mujeres (22,4%) (5). En otros estudios el TEPT tiene una alta co-morbilidad, alcanzando hasta un 80% de los casos (6,7). Específicamente en veteranos de Vietnam se llegó a encontrar que el 66% de los sujetos presentaba otro trastorno ya fuera afectivo o de ansiedad, y el 39% abuso o dependencia de alcohol (8).
La co-morbilidad incide en la forma de presentarse el cuadro de TEPT ya que en ocasiones, al haber sobreposición de algunos síntomas, se dificulta su diagnóstico. Por otra parte, durante la evolución del proceso es frecuente que se vayan agregando otros síntomas y se configuren uno o más diagnósticos co-mórbidos (9). La psicosis co-mórbida, por ejemplo, ha sido descrita entre el 20% y 40% de los veteranos con TEPT relacionado con combate (10,11), pero los hallazgos de los estudios se deben interpretar cuidadosamente pues la influencia de diagnósticos co-mórbidos sobre los síntomas psicóticos no está claro y el potencial para errores en el diagnóstico se puede presentar debido a que las alucinaciones, o los delirios no relacionados con el trauma, no se consideran en las clasificaciones psiquiátricas como síntomas del trastorno (12). Además, en poblaciones de veteranos existen sugerencias de que los factores culturales y raciales pueden contribuir a su asociación (10,13,14). Es probable entonces que debido a falsos positivos, los estudios presenten sesgos de selección y tasas más altas. Esto es lo que ha llevado a algunos autores a sugerir que la ocurrencia de síntomas psicóticos positivos en TEPT sea probablemente de más baja frecuencia (15).
En estudios con veteranos que buscaban tratamiento se han reportado altas tasas, entre ellos el de Sierles et al, que en dos investigaciones separadas encontraron que el 72% de los pacientes hospitalizados con TEPT y el 84% de los no internados, tenían historia de trastornos depresivos. Resultados similares reportaron otros estudios con veteranos de guerra de distintas épocas que padecían TEPT y que se evaluaron con diversos instrumentos de medición (16). En estudios de poblaciones de no veteranos también han encontrado altos índices del co-morbilidad entre el TEPT y el TDM (trastorno depresivo mayor), con prevalencias que oscilan entre el 40% y el 53% de los casos con el trastorno (16). Se han sugerido varias razones para el diagnóstico comorbilidad de TEPT y de TDM en múltiples ocasiones en la literatura. Estos incluyen planteamientos como que ambos cuadros clínicos son reacciones a los acontecimientos traumáticos, que el TDM es una reacción a la severidad y a la cronicidad de TEPT, o que el hecho de que se traslapen los síntomas, es una explicación para la co-ocurrencia de los trastornos (16). Otras explicaciones alternativas incluyen similitud en los síntomas.
Tanto el TEPT como el TDM son factores de riesgo asociados al comportamiento suicida, la prevalencia a los largo de la vida para intentos de suicido en el TDM es de aproximadamente un 11%. En un estudio de comunidad, los pacientes con TEPT mostraron 14,9 veces mas posibilidad de intentos suicidas que los sujetos sin el trastorno (16). En refugiados que han sufrido situaciones traumáticas severas se ha encontrado una co-morbilidad entre TEPT y suicidio que alcanza al 95% y en los pacientes con co-morbilidad TEPT-depresión una mayor ideación suicida que aquéllos con TEPT sin depresión. El diagnóstico exclusivo de TEPT constituye en sí mismo un alto riesgo para intentos suicidas (17). Algunos, pero no todos los estudios de ideación e intento suicida en sujetos con TEPT y TDM, encontraron que interactúan para incrementar el nivel de ideación suicida y comportamiento, comparado con sujetos con solo TEPT o TDM. Sin embargo, la relación entre TDM, TEPT y comportamiento suicida probablemente puede estar influenciada por otros factores (17).
Los trastornos por abuso de sustancias, particularmente el abuso y dependencia de depresores del sistema nervioso central son comunes en pacientes con TEPT (18). Existe mucha literatura acerca de la prevalencia de dependencia del alcohol en veteranos de combate y se ha informado que ente el 60% y 80% de los pacientes con TEPT realizaban concomitantemente un abuso o adicción a drogas, o al alcohol, mostrando cómo la dependencia al alcohol es el más común de los co-diagnósticos del TEPT (19). Los pacientes con esta co-morbilidad tienen mayores tasas de otros trastornos comórbidos del eje I y II, problemas médicos y psicosociales, admisiones hospitalarias relacionadas con el alcohol u otras sustancias, recaídas al uso de sustancias, al compararlos con pacientes en quienes el uso de sustancias no está complicado con TEPT. Aun más, estos pacientes tienden a sufrir síntomas más severos, particularmente en las categorías de evitación e hiperalertamiento que los pacientes con solo TEPT. Inversamente, en un estudio longitudinal se encontró, en el seguimiento a los seis meses post –tratamiento, que los pacientes en quienes los síntomas de TEPT habían remitido , se reportaban un menor uso de sustancias, comparados con aquellos sin remisión del TEPT (19). El abuso y la dependencia de sustancias pueden aparecer en algunos pacientes como una especie de autoterapia para controlar ciertos síntomas del TEPT, como síntomas ansiosos, trastornos del sueño e hiperalertamiento (9).
Al ser la población militar el objeto de atención del Hospital Militar Central (HOMIC), se ha observado que dentro de las enfermedades psiquiátricas más frecuentes está el Trastorno por Estrés Postraumático (TEPT) encontrándose como principal antecedente la exposición a la guerra. Específicamente, en los pacientes atendidos por el servicio de psiquiatría del HOMIC, se ha visto de forma empírica que muchas veces el manejo se dificulta y que la enfermedad tiende a la cronicidad. Además de causar un importante grado de deterioro e incapacidad en quienes lo padecen. Precisamente para estos pacientes se plantea que el difícil manejo se podría deber a que cursan con alguna otra co-morbilidad psiquiátrica, sin embargo, hasta la fecha no se conoce la epidemiología de las co-morbilidades en los pacientes con diagnóstico de TEPT atendidos en el HOMIC. Con base en estos hallazgos y dificultades, el objetivo de este artículo es presentar los resultados de un estudio inicial realizado en los pacientes atendidos por el servicio de psiquiatría del HOMIC, para describir en ellos la presentación clínica de las co-morbilidades psiquiátricas asociadas al TEPT.
Metodología
Se realizó un estudio observacional descriptivo de corte transversal en miembros de las Fuerzas Militares de Colombia activos o pensionados con grado militar de profesional, suboficial u oficial que se encontraran hospitalizados por el servicio de Psiquiatría del HOMIC entre enero y junio de 2008, con diagnóstico de TEPT asociado al antecedente de exposición a combates, realizando un muestreo por conveniencia. Los criterios de inclusión fueron: diagnóstico al ingreso de la hospitalización de TEPT confirmado por un psiquiatra del Servicio de Psiquiatría del HOMIC y antecedente de exposición a combate. Los criterios de exclusión fueron: pacientes a los que durante la hospitalización se les cambió el diagnóstico de TEPT y que presentaran un minimental (MMSE) menor de 24 puntos por deterioro cognitivo, secundario a trauma cráneo-encefálico o a daño en el sistema nervioso central. Entre el 1 de Enero al 30 de Junio de 2008, 17 pacientes cumplieron los criterios de inclusión y 14 aceptaron participar. Se excluyó un participante por un puntaje en el MMSE menor a 24 puntos y otros dos por no completar la entrevista.
Para la recolección de datos se diseñó un formato de recolección que incluyó variables sociodemográficos como edad, estado civil, grado militar, tiempo de servicio. Para establecer el diagnóstico de co-morbilidad psiquiátrica se empleo la Entrevista Diagnóstica Internacional Compuesta (Composite International Diagnostic Interview CIDI) en su versión 2.1 en español (módulos de ansiedad, depresión, manía, psicosis, alcohol, sustancias y trastorno obsesivo compulsivo – estrés postraumático). Se emplearon los algoritmos de los criterios de la clasificación internacional de enfermedades en su décima versión (CIE-10). Se digitó la información un base de datos en Microsoft Excel ® y luego se depuraron los datos. El análisis de resultados incluyó un análisis de frecuencias simples y análisis bivariados de los datos obtenidos, calculando intervalos de confianza del 95% para las prevalencias y promedios y desviaciones estándar, con el programa SPSS v15 ® para Windows, para las variables numéricas. El proyecto fue aprobado por el comité de ética del Hospital Militar Central y de todos los participantes se obtuvo el consentimiento informado.
Resultados
En la tabla 1 se presentan las características sociodemográficas y epidemiológicas de los 11 pacientes que participaron en el estudio. Durante el periodo de recolección de la información no se encontraron mujeres.
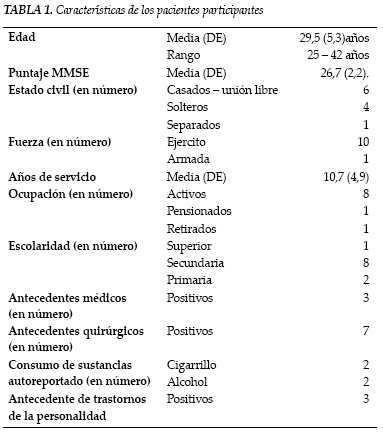
Los pacientes entrevistados reportaron el uso de 14 medicamentos psiquiátricos diferentes, con un promedio de 3,1 medicamentos por paciente. El medicamento más usado fue el clonazepam con un 17,6%. El 90,9% de los pacientes recibieron medicación antidepresiva. Solo uno de los pacientes no recibió antidepresivo (9,1%), un paciente recibió doble medicación antidepresiva. Los antidepresivos (venlafaxina, mirtazapina, fluoxetina, sertralina) constituyeron el 29,4% de los medicamentos recibidos por los pacientes. El 81,8% de los pacientes recibió alguna medicación antipsicótica y uno de ellos recibió una combinación de dos medicamentos de este tipo.
La prevalencia de los trastornos depresivos entre los pacientes entrevistados fue del 63,6% (7 sujetos) con un IC 95% (30,8% - 89,1) de los cuales dos pacientes tuvieron un episodio moderado y cinco un episodio grave sin psicosis. Un paciente tuvo un diagnóstico positivo para distimia. La prevalencia de los trastornos de ansiedad por subtipo fue del 45,5% (5 sujetos) con un IC 95% (16,7% - 76,6%) para agorafobia, el 18,2% (2 sujetos) IC 95% (2,3% - 51,8%) para fobia social, el 36,4% (4 sujetos) IC 95% (10,9% – 69,2%) para fobia específica a animales, el 36,4% (4 sujetos) IC 95% (10,9% – 69,2%) para fobia específica a fenómenos naturales, el 45,5% (5 sujetos) IC 95% (16,7% - 76,6%) para fobia específica a la sangre y el 45,5% (5 sujetos) IC 95% (16,7% - 76,6%) para fobia específica situacional.
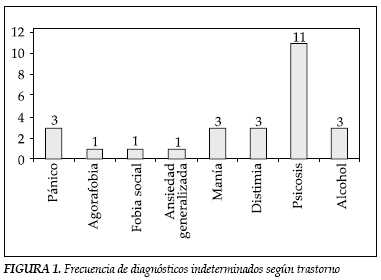
No se encontraron casos de psicosis, abuso o dependencia de alcohol o sustancias, ni trastornos obsesivos compulsivos, pero si diagnósticos indeterminados en una proporción importante de los pacientes (pacientes con síntomas pero sin cumplir todos los criterios para confirmar el diagnóstico o con criterios de exclusión positivos). En la figura 1 se presentan los resultados.
Discusión
A pesar de tratarse del Servicio de Psiquiatría del Hospital Militar Central, un centro de referencia, la muestra del estudio fue pequeña, posiblemente por el cambio de diagnóstico psiquiátrico realizado a algunos de los pacientes durante la hospitalización, al no cumplir los criterios de TEPT en ese momento. Ello se ve reflejado en la poca precisión de los resultados, sin embargo, los datos arrojados dan una luz sobre la importancia de las co-morbilidades en los pacientes con este trastorno.
Los trastornos depresivos fueron los más prevalentes en esta muestra, mostrando similitud con lo reportado en la literatura en cuanto a la co-morbilidad de depresión y TEPT, que llega a ser de entre el 26% al 72%. En estos casos la presencia de síntomas depresivos se correlaciona con un desencadenante común al TEPT y ambas condiciones se perpetúan en el tiempo. Los síntomas depresivos más graves son los más frecuentes y se limitan a un periodo de tiempo (episodios depresivos), mientras que los síntomas menos graves perduran en el tiempo sin conformar un trastorno depresivo recurrente, pero si distimia.
Se encontró que en segundo lugar de frecuencia estaban los trastornos ansiedad, con pacientes que presentaron síntomas para los trastornos de pánico y ansiedad generalizada, pero al presentar criterios de exclusión, no se realizaron estos diagnósticos, lo que hace considerar que el complejo sintomático de estas patologías se debió a la presencia del TEPT. Está descrito que la sobreposición de síntomas dificulta el diagnóstico de una u otra patología, pero según los resultados de este trabajo, la presencia de un complejo sintomático correspondiente a otro trastorno de ansiedad se puede considerar como parte del conjunto de síntomas del TEPT y no como una co-morbilidad aparte. Sin embargo, la presencia de otros síntomas ansiosos diferentes a los del TEPT supone un enfoque terapéutico dirigido al manejo de estos síntomas, distinto al manejo que se hace a los síntomas de TEPT, por ejemplo, en psicoterapia.
Como diagnósticos co-mórbidos (no explicados por la presencia de TEPT) se presentaron síntomas fóbicos específicos, pudiendo ser equivalentes a los síntomas de evitación del TEPT. Clínicamente es difícil determinar en estos casos de fobias específicas, que el síntoma se haya producido por la presencia del TEPT, que es más relevante en el caso de agorafobia.
Aunque ningún paciente tuvo diagnóstico positivo para manía o hipomanía, si se reportaron síntomas maniacos, posiblemente por que los pacientes reportaban como positivo la irritabilidad, que dentro de la entrevista CIDI es incluido dentro del apartado de manía o hipomanía, pero que en estos pacientes es un síntoma atribuido al TEPT, como parte del grupo de síntomas de hiperalertamiento. Si bien los pacientes reportaron síntomas psicóticos, dentro del análisis no cumplieron con los criterios para alguno de estos trastornos. En la literatura mundial los porcentajes de síntomas psicóticos oscilan entre el 20% y el 40%, pero al igual que en los resultados de este estudio, la presencia de los mismos no supone la presencia de un trastorno psicótico formal. Hay que tener en cuenta que los factores culturales y raciales pueden contribuir a la asociación de síntomas psicóticos dentro del TEPT y que la presencia de síntomas psicóticos también puede estar relacionada con la severidad del TEPT. Dentro de la entrevista CIDI es posible que algunos pacientes hayan reportado falsos positivos en síntomas psicóticos confundiéndolos con flashbacks, ideación paranoide no delirante y fenómenos auditivos u olfatorios, que corresponden mas a los síntomas de reexperimentación del TEPT.
Ningún paciente cumplió criterios para trastornos por sustancias, dependencia o abuso de alcohol, resultados que difieren de lo descrito en la literatura, en donde es frecuente encontrar el abuso y dependencia del sistema nervioso central, reportándose que entre el 60% y el 80% de pacientes con TEPT, abusan o son dependientes de alcohol o drogas, siendo la dependencia de alcohol el más común de los diagnósticos. Esta diferencia de resultados podría deberse a ocultamiento de datos por parte de los pacientes o al sesgo de selección dado por el diagnóstico hecho por los psiquiatras tratantes, pues se ha observado que es frecuente que los síntomas sugestivos de TEPT, en pacientes con co-morbilidad de abuso o dependencia de sustancias o alcohol, se expliquen por estos trastornos o por trastornos de la personalidad y no por el TEPT, excluyendo al diagnóstico de TEPT.
Una limitación del estudio, además del pequeño tamaño de la muestra, fue la dificultad encontrada para la realización de la entrevista, pues debido a su complejidad y longitud, hubo pacientes que no la completaron, lo que pudo generar un posible sesgo de observación. A pesar de ello, la fortaleza de la investigación radica en que representa una primera aproximación al estudio de las co-morbilidades psiquiátricas en una población de especial interés para las Fuerzas Armadas de Colombia y en particular para la Sanidad Militar y el HOMIC, lo que estimula para continuar desarrollando estudios en esta área, con modificaciones en el protocolo orientados a controlar los sesgos y a la obtención de una información más completa de la situación real de los pacientes con TEPT.
Referencias
1. B Reslau N, Kessler R C, Chilcoat H D, Schultz L R, Davis G C, Andreski P. Trauma and posttraumatic stress disorder in the community. Archives of General Psychiatry. 1998;55:626-632. [ Links ]
2. O'Donnell M, Creamer M, Pattison P. Posttraumatic stress disorder and depression following trauma: understanding comorbidity. The American Journal of Psychiatry. 2004;161:1390-1396. [ Links ]
3. Yehuda R, Wong C H. Etiology and biology of postraumatric stress disorder: Implications for treatment. Psychiatric Clinics of North America. 2001;8:109-134. [ Links ]
4. Brady K, Killeent T, Brewerton T, Lucerini S. Comorbidity of psychiatric disorders and postraumatic stress disorder, Journal of Clinical Psychiatry. 2000;61(7):22-32. [ Links ]
5. Kessler RC, Sonnega A, Bromet E y cols.: Posttraumatic stress disorder in the National Comorbidity Survey. Archives of General Psychiatry. 1995;52:1048-1060. [ Links ]
6. Solomon S D, Davidson J R. Trauma: prevalence, impairment, service use, and cost. Journal of Clinical Psychiatry. 1997;58(9):5-11. [ Links ]
7. Brady K T. Posttraumatic stress disorder and comorbidity: recognizing the many faces of PTSD. Journal of Clinical Psychiatry. 1997;58(9):12-15. [ Links ]
8. Center for Disease Control. Vietnam Experience Study: Psychological and Neuropsychological Evaluation. Atlanta, Ga: Center for Disease Control. 1988. [ Links ]
9. Carvajal C. Trastorno por estrés postraumático: aspectos clínicos. Revista Chilena de Neuro-psiquiatría. 2002;40:20-34. [ Links ]
10. Hamner M B. Psychotic features and combat-associated PTSD. Depress Anxiety. 1997;(5):34–38. [ Links ]
11. David D, Kutcher G S, Jackson E I, Mellman T A. Psychotic symptoms in combat-related posttraumatic stress disorder. Journal of Clinical Psychiatry. 1999;60:29-32. [ Links ]
12. Butler R W, Mueser K T, Sprock J, Braff D L. Positive symptoms of psychosis in posttraumatic stress disorder. Biologycal Psychiatry. 1996;39:839-844. [ Links ]
13. Mueser K T, Butler R W. Auditory hallucinations in combat-related chronic posttraumatic stress disorder. The American Journal of Psychiatry. 1987;144:299-302. [ Links ]
14. Frueh B C, Hamner M B, Bernat J A, Turner S M, Keane T M, Arana G W. Racial differences in psychotic symptoms among combat veterans with PTSD. Depress Anxiety. 2002;16:157-161. [ Links ]
15. Seedat S, Stein M. Linking Posttraumatic Stress Disorder and Psychosis A Look at Epidemiology, Phenomenology, and Treatment. The Journal of Nervous and Mental Disease. 2003;191:675–681. [ Links ]
16. Oquendo M, Brent D, Birmaher B. Posttraumatic Stress Disorder Comorbid With Major Depression: Factors Mediating the Association With Suicidal Behavior. The American Journal of Psychiatry. 2005;162:560–566. [ Links ]
17. Ferrada-Noli M, Asberg M, Ormstad K, Lundin T, Sundbom E. Suicidal behavior after severe trauma. Part 1: PTSD diagnoses, psychiatric comorbidity, and assessment of suicidal bahavior. Journal of Traumatic Stress. 1998;11:103-12. [ Links ]
18. Jacobsen L, Southwick S, Kosten T. Substance Use Disorders in Patients With Posttraumatic Stress Disorder: A Review of the Literature. The American Journal of Psychiatry. 2001;158(8):1184-1190. [ Links ]
19. Zoricic Z, Buljan D, Thaller V, Karlovic D. Agresión en el Trastorno de Estrés Postraumático comórbido con Dependencia Alcohólica. The European Journal of Psychiatry. 2001;17(4):231-235. [ Links ]














