Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Med
Print version ISSN 0121-5256On-line version ISSN 1909-7700
rev.fac.med vol.17 no.2 Bogotá July/Dec. 2009
PRÁCTICA CLÍNICA
CARCINOMA ESCAMOCELULAR INTRAÓSEO PRIMARIO MANDIBULAR. REPORTE DE CASO
PRIMARY INTRAOSSEOUS SQUAMOUS CELL CARCINOMA OF THE MANDIBLE. CASE REPORT
CARCINOMA MANDIBULAR INTRA-ÓSSEIO PRIMÁRIO DE CÉLULAS ESCAMOSAS. RELATO DO CASO
LUZ ADRIANA SABOGAL G., ODONTÓLOGA, CIRUJANA ORAL Y MAXILOFACIALa*, ALEJANDRA ROJAS, ODONTÓLOGA, CIRUJANA ORAL Y MAXILOFACIALa* Y JOSÉ ANTONIO VÉLEZ S, ODONTÓLOGOb
a Servicio de Cirugía Oral y Maxilofacial, Hospital Militar Central, Bogotá, Colombia.
b Residente del Programa de Cirugía Oral y Maxilofacial, Universidad Militar Nueva Granada, Bogotá, Colombia.
* Correspondencia: adrianasabogal@gmail.com. Dirección Postal: Dirección postal: Tr. 3 # 51A49, Bogotá D.C., Colombia
Recibido: Mayo 14 de 2009. Aceptado: Julio 30 de 2009.
Resumen
El carcinoma escamocelular intraóseo primario mandibular se encuentra, de acuerdo con la clasificación de la Organización Mundial de la Salud, dentro de los carcinomas odontogénicos. Se trata de una neoplasia poco común, con una relación hombre:mujer de 3,5:1 y una mayor frecuencia de presentación entre la quinta y la sexta década de vida. Su localización más común es en la región posteroinferior mandibular, siendo localmente agresivo, con metástasis a ganglios linfáticos regionales. Debido a que su comportamiento es intraóseo y a que no presenta lesiones iniciales intraorales, su diagnóstico clínico es difícil, durando largos periodos sin que se sospeche su presencia. Confirmar su diagnóstico requiere de un estudio anatomopatológico que detecte la presencia de células epiteliales carcinomatosas intraóseas. Imagenológicamente se evidencia como una lesión quística atípica, mal definida en la mayoría de los casos, radiolúcida y con osteolisis. El tratamiento de elección, con fines curativos, es la realización de una exéresis con amplios márgenes de seguridad oncológica y una posterior cirugía reconstructiva. Se presenta en este artículo el caso de un paciente de 31 años de edad con un carcinoma escamocelular intraóseo primario de la mandíbula tipo sólido, al que se le realizó una resección mandibular derecha en bloque, seguida de cirugías reconstructivas hasta obtener un adecuado resultado funcional y estético.
Palabras clave: Tumor odontogénico mandibular, carcinoma intraoseo primario, PIOC, Mandíbula
Abstract
The primary intraosseous squamous cell carcinoma of the mandible is classified by the World Health Organization within the odontogenic carcinomas. It is a rare disease. Epidemiologically the male: female ratio is 3,5:1. The highest incidence is in the fifth and sixth decades of life. The most affected area is the posteroinferior mandibular region. It is a locally aggressive tumor that metastasizes to regional lymph nodes. The clinical diagnosis is difficult, because their behavior is intraosseous so it can last long periods of time before the diagnosis is made. It requires a pathological study which detects the presence of intraoseus carcinomatous epithelial cells. Imaging shows a radiolucent lesion with osteolysis in the form of atypical cystic lesions poorly defined in most cases. The treatment of choice for curative purposes is to provide an excision with wide safety margins and subsequent reconstructive surgery. We present a 31 years old patient with a primary mandibular intraosseous squamous cell carcinoma (solid type), whose treatment consisted of an en bloc resection and right mandibular reconstructive surgeries to obtain an adequate functional and aesthetic result.
Key words: Odontogenic tumours, primary intraosseous carcinoma, PIOC, Mandible
Resumo
O carcinoma de preliminar intrabony escamocelular a mandibular está, no acordo com a classificação da organização World-wide da saúde, dentro dos carcinomas dos odontogénicos. Neoplasia é um pouco comum, com um homem da relação: mulher de 3,5:1 e uma freqüência mais grande da apresentação entre a quinta e sexta década da vida. Sua posição mais comum está na região do posteroinferior a mandibular, sendo localmente aggressive, com o metástasis ao ganglia lymphatic regional. Porque seu comportamento é intrabony e àquele não se apresentar/exposição os ferimentos iniciais intraoral, seu diagnóstico clínico é períodos longos difíceis, durando sem sua presença é suspeitado. Confirmar seu diagnóstico requer de um estudo do anatomopatológico que detecte a presença de pilhas epithelial dos carcinomatosas intrabony. Imagenológicamente é demonstrado como um ferimento atypical do quística, bad definido em a maioria dos casos, radiolúcida e com o osteolisis no formulário do L. O tratamento da eleição, com alvos dos curativos, é a realização de um exéresis com margens de segurança amplas do oncológica e uma cirurgia mais atrasada do reconstructiva. O exemplo de um paciente de 31 anos de idade com um carcinoma aparece neste artigo de preliminar intrabony escamocelular do tipo contínuo da maxila, a que um resección lhe foi feito à direita mandibular no bloco, seguido de cirurgias dos reconstructivas até obter um resultado funcional e aesthetic apropriado.
Palavras-chave: tumor odontogênico mandibular, carcinoma intra-ósseio primário, PIOC, mandíbula
Introducción
El carcinoma escamocelular intraóseo primario es clasificado por la Organización Mundial de la Salud (OMS) como un carcinoma odontogénico (1). En 1913, Loos hizo la primera descripción, clasificándolo como un carcinoma epidermoide central; posteriormente Hill, en 1948, lo modificó a carcinoma epidermoide intra-alveolar, hasta que en 1971 Pindborg lo denominó carcinoma intraóseo primario (PIOC). Slootweg y Muller en 1984 y Waldron y Mustoe en 1989 lo clasificaron en subtipos, hasta que recientemente, en el 2005, la OMS lo clasificó como un carcinoma de células escamosas intraóseo primario (1,2). En la literatura internacional, desde 1970 hasta el 2008 se encuentran tan solo 138 reportes (3-5), con una relación hombre:mujer de 3,5:1, siendo más frecuente su aparición entre la quinta y la sexta década de vida (6,7). Es un tumor localmente agresivo que en un 28% de los casos hace metástasis a ganglios linfáticos regionales en zona I ipsilateral (8), con una incidencia de metástasis pulmonares del 5% (9). Al tener un comportamiento intraóseo, sin lesiones iníciales intraorales, es muy difícil su diagnóstico clínico, durando largos periodos de tiempo antes de que se sospeche su presencia; incluso en la mayoría de los casos su hallazgo es radiológico en estudios de rutina (10). Cuando alcanza un gran tamaño y hay destrucción ósea que compromete el hueso alveolar, ocasiona movilidad dental en un 28% de los casos (11) y fractura patológica en el 14% de ellos (6). El tratamiento de elección es quirúrgico, recomendándose cirugía radical con amplios márgenes de seguridad oncológica, vaciamiento ganglionar suprahomoiohideo y posteriores cirugías reconstructivas, que dependen de cada en particular. Las lesiones que no se controlan quirúrgicamente se pueden tratar con radioterapia, con quimioterapia, o con ambas (4). A continuación se presenta el caso de un paciente con carcinoma intraóseo primario mandibular sólido tipo I, a quien se le realizó un manejo integral e interdisciplinario en el servicio de Cirugía Oral y Maxilofacial del Hospital Militar Central de Bogotá y quien a la fecha, cinco años después del diagnóstico y tratamiento, no ha desarrollado metástasis, ni presentado complicaciones derivadas de la enfermedad.
Caso clínico
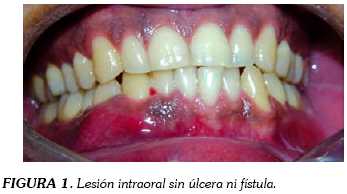
Paciente masculino de 31 años de edad quien fue valorado inicialmente por presentar aumento de volumen en región mandibular derecha de tres meses de evolución, asintomático, con antecedente único de pérdida de peso de seis kilos en los últimos dos meses. Al examen físico se palpó un aumento de volumen en la región ósea a nivel de cuerpo y parasínfisis mandibular derecha, disestesia sobre la piel de cuerpo mandibular ipsilateral, adenopatía en zona I derecha de un cm de diámetro, móvil y no dolorosa a la palpación. Al examen intraoral se observó una mucosa normal sin úlceras ni fístulas y una lesión que se extendía del ángulo y cuerpo mandibular derecho hasta zona de canino contralateral de nueve cm de longitud, expansión de cortical ósea vestíbular y lingual, con predominio en región de 43, 44 y 45, sin crepitación ni compromiso dental (figura 1).
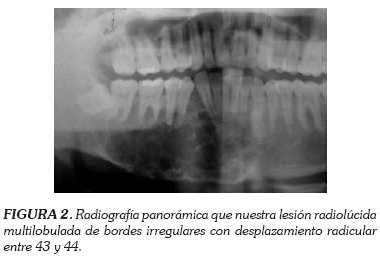
La radiografía panorámica mostró una lesión radiolúcida multilobulada de bordes irregulares que se extendía desde la porción anterior de ángulo mandibular derecho en íntima relación con el 48 (diente que estaba incluido), hasta la región apical del diente 33, con desplazamiento radicular entre 43 y 44 y reabsorción radicular del diente 44 (figura 2).
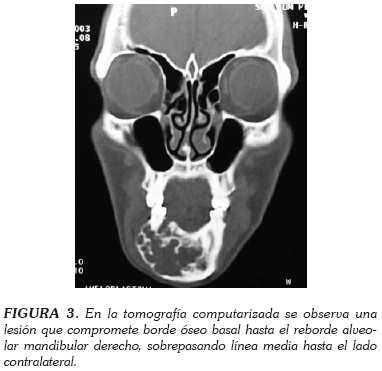
En la tomografía computarizada se observó una lesión que comprometía el borde óseo basal, hasta el reborde alveolar mandibular derecho; desde la parte anterior del ángulo, hasta el lado contralateral a nivel de canino, sobrepasaba línea media (figura 3).
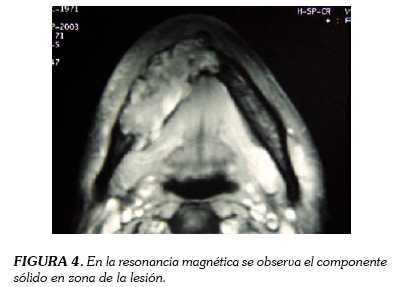
En la resonancia magnética se observó un componente sólido en la lesión y un conglomerado ganglionar en zona derecha de cuello (figura4). El reporte de biopsia con tinción de hematoxilina-eosina documentó una lesión metaplásica escamosa con parénquima de naturaleza epitelial odontogénica, perlas queratina, células empalizadas, pleomorfismo, e hipercromatismo nuclear, correspondiente a carcinoma escamocelular intraóseo primario, que se trató quirúrgicamente durante cuatro años.
En primer tiempo quirúrgico se realizó resección en bloque desde ángulo mandibular derecho hasta cuerpo mandibular izquierdo con márgenes oncológicos de dos a tres cm, reconstrucción inmediata con placa de reconstrucción sistema 2.7 y vaciamiento supraomohioideo, debido a que los ganglios de la zona I de cuello ipsilateral se reportaron negativos para tumor.
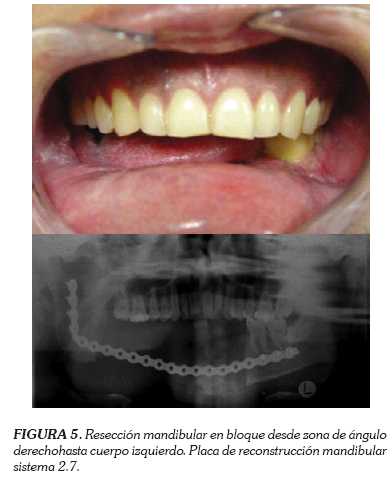
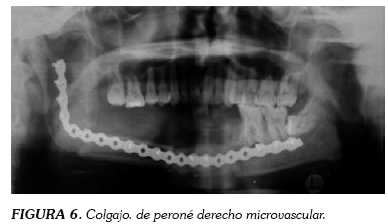
Se realizaron posteriores cirugías reconstructivas para corregir deformidad de contorno mandibular de hemicara derecha. En un segundo tiempo quirúrgico se realizó colgajo de peroné derecho de catorce cm con técnica microvascular, alcanzando una neovascularización del 100% (figura 6).
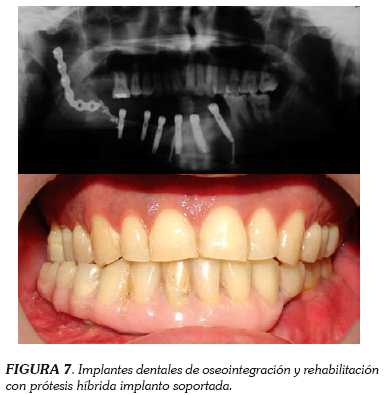
En tercer tiempo quirúrgico se realizó un injerto de cresta iliaca anterior derecha y en un cuarto la colocación de implantes dentales de oseointegración en zona 31, 33, 35, 42, 44 y 46 y posterior rehabilitación con prótesis híbrida implanto soportada (figura 7).
En quinto tiempo quirúrgico se colocó implante protésico de polietileno MEDPOR en zona de hemimandíbula derecha, previa elaboración de mascara facial para cuantificar el defecto secuela de la reconstrucción mandibular. El paciente lleva en la actualidad cinco años de seguimiento, sin que se hayan presentado metástasis regionales o a distancia.
Discusión
El PIOC es una neoplasia poco común y a la fecha de escribir el artículo, los autores no encontraron evidencia de previos reportes en la literatura científica colombiana. Las clasificaciones hechas en 1984 y en 1989 de este raro tumor propusieron cuatro subtipos, correspondiendo el tipo 1 PIOC a ex quiste odontogénico, el tipo 2A a ameloblastoma maligno, el tipo 2B a carcinoma ameloblástico; el tipo 3 a PIOC desarrollado de novo, con el subtipo 3A queratinizante y el 3B no queratinizante y el tipo 4 al carcinoma mucoepidermoide intraóseo (2,11). En el 2005 la OMS los clasificó en tres subtipos, siendo el 1 el sólido o desarrollado de novo, que se caracteriza por ser una transformación carcinomatosa de remanentes epiteliales de la odontogénesis, el 2 el derivado de tumor odontogénico queratinizante y el 3 el derivado del revestimiento de un quiste odontogénico tipo quiste residual, quiste dentígero, quiste odontogénico calcificante o quiste lateral periodontal. Los cambios malignos en estos quistes se dan del 0,3% al 2%, siendo la mayoría de quiste residual, con una incidencia del 55% (6,12).
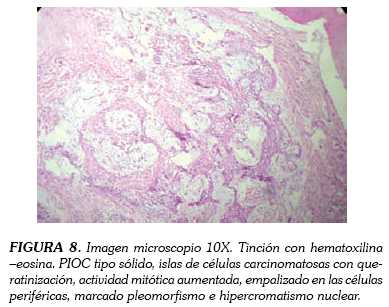
Esta neoplasia es exclusiva de los huesos maxilares, debido a que son los únicos huesos con tejidos epiteliales en su interior, con una incidencia en el maxilar superior del 8% y predilección en la zona de caninos y del 92% en mandíbula, siendo del 77,14% en la parte posterior a caninos (4). Se caracteriza por presentar inflamación de la mucosa sin presencia de úlcera en un 78% de los casos y dolor en el 54,8% de ellos (6). Cuando infiltra el tejido blando a nivel de la entrada del nervio dentario inferior puede presentar parestesia de labio inferior y mentón, esto se describe en un 14% (10). Si se presenta infiltración de los músculos de la masticación causa trismus (13). En las imágenes radiográficas se evidencia una lesión radiolúcida con osteólisis en forma de lesión quística atípica, muy bien definida en estadios tempranos y mal definida e irregular en estadios tardíos (en el 63% de los casos) (5). Histológicamente se encuentran islas de células carcinomatosas con queratinización en un 31,4% de los casos, con actividad mitótica aumentada, empalizado en las células periféricas y marcado pleomorfismo e hipercromatismo nuclear (10). Como se observa en la figura 8, el tipo sólido presenta pobre diferenciación de células carcinomatosas (5).
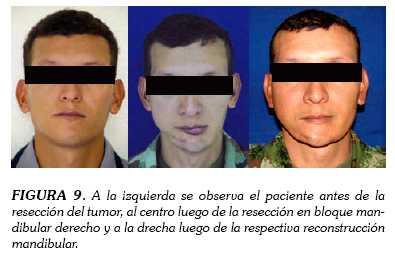
Los criterios diagnósticos del PIOC son la histopatología de carcinoma escamocelular odontogénico con ausencia de úlceras en mucosa oral, descartando que se trate de metástasis de un sitio distante con seguimiento clínico y radiográfico (7,14-17). El diagnóstico diferencial del PIOC incluye ameloblastoma acantomatoso, carcinoma ameloblástico, carcinoma mucoepidermoide intraóseo, ameloblastoma maligno y tumor odontogénico queratinizante (7,18,19). El pronóstico más favorable es en PIOC tipo exquiste odontogénico y la recurrencia local en quienes lo padecen, cuando no se someten a resección primaria radical es del 56% entre los meses 1 y 36. A los pacientes que se les realiza cirugía radical se los debe controlar cada seis meses, siendo la sobrevida a cinco años del 52,4 % (11,20,21). Ante la posibilidad del desarrollo de este tipo de malignidad se recomienda un examen anatomopatológico de todas las lesiones quísticas que se presenten en los maxilares, recordando que un adecuado diagnóstico, permite un tratamiento igualmente acertado y unos óptimos resultados funcionales y estéticos (3,4,14,15) teniendo en cuenta que son pacientes a los que se les practican amplias resecciones mandibulares, que menoscaban su calidad de vida. En la figura 9 se puede apreciar la evolución del paciente descrito, entre los años 2004 y 2009.
Al paciente de este reporte se le realizó un manejo integral con un equipo interdisciplinario. Su tratamiento se inició con una resección quirúrgica y vaciamiento supraomohioideo, con posteriores cirugías reconstructivas fundamentadas en los principios descritos por Marx (22), que permitieron, luego de la reconstrucción mandibular, adecuados resultados funcionales y estéticos y hasta la fecha, una buena calidad de vida para el paciente. Teniendo en cuenta que se trata del primer reporte que se divulga en la literatura nacional, se resalta la importancia del artículo, que hace también un llamado a estudiar acuciosamente los pacientes que presenten inflamaciones crónicas de la mucosa oral sin presencia de úlcera, sea esta dolorosa o no, pues como ya se anotó, es un tumor silente, que solo en alrededor del 58% de los casos es doloroso, pudiendo ser muy devastador.
Referencias
1. Barnes L, et al. Pathology and Genetics of Head and Neck Tumours. WHO Classsification of Tumors, Volume 9. 2005. [ Links ]
2. Suei Y, et al. Primary intraosseous carcinoma: Review of the literature and diagnostic criteria. Journal of Oral and Maxillofacial Surgery, Volume 52, Issue 6, June 1994, Pages 580-583. [ Links ]
3. Thomas G, et al. Primary intraosseous carcinoma of the jaw: pooled analysis of world literature and report of two new cases. International Journal of Oral and Maxillofacial Surgery, Volume 30, Issue 4, August 2001, Pages 349-355. [ Links ]
4. Dimitrakopoulos L, et al. Primary De Novo Intraosseous Carcinoma: Report of Two Cases. Journal of Oral and Maxillofacial Surgery, Volume 63, Issue 8, August 2005, Pages 1227-1230. [ Links ]
5. González-García R, et al. Primary intraosseous carcinomas of the jaws arising within an odontogenic cyst, ameloblastoma, and de novo: report of new cases with reconstruction considerations. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology, Volume 103, Issue 2, February 2007, Pages e29-e33. [ Links ]
6. Galetta D, et al. Treatment of pulmonary metastases from primary intraosseous odontogenic carcinoma. The Lancet Oncology, Volume 7, Issue 3, March 2006, Pages 272-273. [ Links ]
7. Slootweg P.J, et al. Malignant ameloblastoma or ameloblastic carcinoma. Oral Surgery, Oral Medicine, Oral Pathology, Volume 57, Issue 2, February 1984, Pages 168-176. [ Links ]
8. Zwetyenga N, Pinsolle J, Rivel J, et al: Primary intraosseous carcinoma of the jaws. Arch Otolaryngol Head Neck Surg 127:794, 2001. [ Links ]
9. Ariji E. Ozeki S. Yonetsu K. Sasaguri M. Miwa K. Kanda S. Tashiro H. Central Escamosus Cell Carcinoma of the Mandible Computed Tomographic Findings. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1994; 77: 541-8. [ Links ]
10. Waldron C, et al. Primary intraosseous carcinoma of the mandible with probable origin in an odontogenic cyst. Oral Surgery, Oral Medicine, Oral Pathology, Volume 67, Issue 6, June 1989, Pages 716-724. [ Links ]
11. Slootweg P.J. Complex head and neck specimens and neck dissections. How to handle them. J Clin Pathol. 2005 March; 58(3): 243–248. [ Links ]
12. Chaisuparat R, et al. Primary intraosseous odontogenic carcinoma arising in an odontogenic cyst or de novo: A clinicopathologic study of six new cases. (Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:194-200. [ Links ]
13. Waldron C.A, et al. Primary intraosseous carcinoma of the mandible with probable origin in an odontogenic cyst. Oral Surg Oral Med Oral Pathol. 1989 Jun;67(6):716-24. [ Links ]
14. Scheer M, et al. Primary intraosseous carcinoma of the jaws arising from an odontogenic cyst – a case report. Journal of Cranio-Maxillofacial Surgery (2004) 32, 166–169. [ Links ]
15. Marx R. Stern D. Oral and Maxillofacial Pathology A Rationale for Diagnosis and Treatment. Odontogenic Tumors: Hamartomas and Neoplasms. Quntessence Book. 2003 P 638-639. [ Links ]
16. Slootweg P.J. Complex head and neck specimens and neck dissections. How to handle them. J Clin Pathol. 2005 March; 58(3): 243–248. [ Links ]
17. Baker A, et al. Immediate Reconstruction of Continuity Defects of the Mandible after Tumor Surgery. J Oral Maxillofac Surg 59:1333-1339, 2001. [ Links ]
18. Marx R, Mark S. Reconstruction of avulsive maxillofacial injuries. En: Fonseca RJ, Walker RV. Oral and maxillofacial trauma. Saunders. Philadelphia. Segunda Edición. 1997. Cap 35. [ Links ]
19. Peled M, et al. The use of free fibular flap for functional mandibular reconstruction. J Oral Maxillofac Surg. 2005 Feb; 63(2):220-4. [ Links ]
20. Kademani D, et al. Iliac Crest Grafting for Mandibular Reconstruction. Atlas of the Oral and Maxillofacial Surgery Clinics, Volume 14, Issue 2, September 2006, Pages 161-170. [ Links ]
21. Navarro-Vila C, et al. Reconstrucción mandibular: colgajos pediculados y microquirúrgicos. Cir Esp 2002;72(5):287-96. [ Links ]
22. Charles M, et al. Primary Intraosseous Malignancy Originating in an Odontogenic Cyst in a Young Child. J Oral Maxillofac Surg 66:813-819, 2008. [ Links ]














