Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Med
versão impressa ISSN 0121-5256versão On-line ISSN 1909-7700
rev.fac.med v.19 n.1 Bogotá jan./jun. 2011
ARTÍCULO DE REVISIÓN
EPICONDILITIS LATERAL: CONCEPTOS DE ACTUALIDAD. REVISIÓN DE TEMA
LATERAL EPICONDYLITIS: CURRENT CONCEPTS. REVIEW
EPICONDILITE LATERAL: CONCEITOS ATUAIS. REVISÃO
DIEGO MAURICIO CHAUSTRE RUIZ MDa*
a Residente Programa de Medicina Física y Rehabilitación, Facultad de Medicina, Universidad Militar Nueva Granada, Bogotá, Colombia.
* Correspondencia: Diego Chaustre Diegomchaustrer68@yahoo.com.co. Dirección postal: Tr. 3 No 49-00, Servicio de Medicina Física y Rehabilitación, Hospital Militar Central, Bogotá, Colombia.
Recibido: Mayo 16 de 2011. Aceptado: Junio 15 de 2011.
Resumen
La epicondilitis lateral o codo de tenista es un proceso degenerativo que se genera en el epicóndilo lateral del radio, debido a un uso excesivo de la musculatura epicondílea. Este trastorno se origina por microtraumatismos en la inserción proximal de los extensores de la muñeca, que provocan un fenómeno vascular de reparación anómala. A menudo existe un historial de actividades repetitivas para el paciente, las cuales con frecuencia son de origen ocupacional. El dolor suele estar localizado en el epicóndilo, pero en los casos intensos puede irradiarse ampliamente. Es típico el dolor a la presión en el epicóndilo, la extensión resistida de muñeca y el estiramiento de los músculos epicondíleos. Es una patología que presenta una gran demanda asistencial, con una prevalencia del 4-7% y se presenta sobre todo entre los 30 y 50 años de edad sin prevalencia de sexo. El diagnóstico es eminentemente clínico, y un manejo lógico que tiene como base la disminución de la actividad repetitiva y los medios físicos.
Palabras clave: epicondilitis lateral, codo de tenista, diagnóstico
Abstract
Lateral epicondylitis or tennis elbow is a degenerative process that is generated in the lateral epicondyle of the radio, due to excessive use of the epicondylar muscles. Occurs mainly between 30 and 50 years old, with no gender prevalence. This disorder is caused by micro trauma in the proximal insertion of the extensors of the wrist, causing an abnormal vascular repair phenomenon. There is often a history of repetitive activities for the patient, which are often of occupational origin. The pain is usually located on the lateral epicondyle, but in severe cases it may spread widely. The typical pressure pain on the lateral epicondyle, resistant wrist extension and stretching of epicondylar muscles are typical symptoms. It is a condition that has a high demand for care, with prevalence of 4-7%, in patients between 30 and 50, regardless of their gender. The diagnosis is primarily clinical, and a logical treatment based on the reduction of repetitive activity and physical means.
Key words: lateral humeral epicondylitis, tennis elbow, diagnosis
Resumo
O epicondilite lateral ou cotovelo de tenista é um processo degenerativo que é gerado no epicôndilo lateral do rádio, devido ao uso excessivo dos músculos epicondylar. Este distúrbio é causado por microtraumas na inserção proximal dos extensores do punho, que causam um fenômeno vascular de reparação anormal. Muitas vezes há uma história de atividades repetitivas para o paciente, que muitas vezes são de origem ocupacional. A dor geralmente é localizada no epicôndilo lateral, mas em casos graves pode se espalhar amplamente. É típico a dor ã pressão no epicôndilo, o extensão resistiu do punho e o alongamento dos músculos epicondylar. É uma patologia que apresenta uma grande demanda por atendimento, com uma prevalência de 4-7% e ocorre principalmente entre 30 e 50 anos de idade, não havendo prevalência de sexo. O diagnóstico é essencialmente clínico, e uma abordagem lógica que se baseia na redução da atividade repetitiva e meios físicos.
Palavras-chave: epicondilite lateral, cotovelo de tenista, diagnóstico
Introducción
Las lesiones por trauma acumulativo son lesiones de tejidos blandos crónicas, producidas por un daño físico que se produce a través de un periodo de tiempo y están caracterizadas por el sobre uso o esfuerzo repetido de ciertas articulaciones y sus tejidos blandos circundantes (1). Este concepto se basa en la teoría de que cada repetición de alguna actividad produce un micro trauma, dando como resultado el deterioro de la estructura. Estas lesiones se producen generalmente cuando se rebasa la capacidad de respuesta del sujeto o la temporalidad necesaria para la recuperación biológica de los tejidos, y están ligadas al tipo de ocupación del paciente, condiciones de trabajo que ejecuta y su perfil psicológico incluidas motivaciones y perfil de relación obrero-patronal (1-3).
Las epicondilitis medial y lateral son enfermedades que afectan con frecuencia la extremidad superior, las cuales se presentan con una prevalencia del 3-7% en la población, causando dolor y limitación funcional; se producen típicamente por actividades relacionadas con una ocupación específica o con actividades deportivas (4, 5).
La epicondilitis lateral fue inicialmente descrita por Morris en 1882 como "codo de tenista de césped" y actualmente se le conoce como "codo de tenista"; se produce en pacientes que realizan actividades que involucran movimientos repetitivos de pronosupinación del antebrazo con extensión del carpo. Esta se presenta con una frecuencia diez veces mayor comparada con la epicondilitis medial y al igual que esta última, es más frecuente entre la cuarta y quinta década de la vida sin predilección de género (5,6).
El diagnóstico de esta patología se basa en una historia clínica cuidadosa y un examen físico adecuado; en la mayoría de pacientes esta condición se maneja de forma conservadora, principalmente con el cese o la disminución de la actividad desencadenante, la aplicación de medios físicos y la realización de un programa adecuado de rehabilitación tendiente a corregir las anormalidades biomecánicas que hayan desencadenado la enfermedad, aumentar progresivamente la fuerza, flexibilidad y resistencia para una eventual reincorporación en la actividad implicada (5, 6). Aunque el tratamiento conservador es en la gran mayoría de las veces exitoso, estudios como la Imagen por Resonancia Magnética (IRM) o la ecografía pueden ser de gran utilidad en casos en los cuales el diagnóstico es dudoso, cuando se desea cuantificar el grado de lesión tendinosa y como base en la planificación preoperatoria (2). El tratamiento de la epicondilitis lateral ha evolucionado con el paso del tiempo, la respuesta (y no respuesta) a las múltiples intervenciones quirúrgicas y no quirúrgicas indican que nuestra comprensión acerca de esta patología sigue siendo incompleta.
Anatomía normal del epicóndilo lateral
Los músculos extensor carpi radialis brevis (ECRB), extensor digitorum communis y extensor carpi ulnaris forman un tendón conjunto fuerte y discreto que se adosa al aspecto anterior del epicóndilo lateral y la cresta supracondílea lateral adyacente al origen de los músculos brachioradialis y extensor carpi radialis longus. El epicóndilo lateral es adicionalmente el sitio de inserción de los músculos extensor digiti minimi y supinator que se unen con el ECRB, el extensor digitorum communis y el extensor carpi ulnaris para formar el tendón extensor común. El ECRB ocupa el aspecto anterior y profundo del tendón común y se inserta en la base del tercer metacarpiano, su superficie interna está en contacto con el cóndilo y se desliza a lo largo de su borde lateral durante la flexión y extensión del codo. Los movimientos repetitivos y la abrasión debida a este contacto constante pueden jugar un papel importante en la fisiopatología de la lesión (5).
La lesión esencial y universal de la epicondilitis lateral involucra de forma primaria al ECRB, seguido del extonsor digitorum comunis y en menor medida otros músculos y tendones del compartimento lateral del antebrazo. Lesiones capsulares, así como engrosamiento y/o ruptura del ligamento colateral lateral ulnar y el ligamento colateral radial se han asociado con epicondilitis severas las cuales a su vez se presentan asociadas a inestabilidad de codo (7).
Fisiopatología
La epicondilitis lateral es con frecuencia el resultado de lesiones de tipo repetitivo o trauma directo, generalmente por contracciones repetidas de los músculos extensores del antebrazo principalmente del ECRB lo que produce una degeneración subsecuente con microdesgarros, procesos de reparación inadecuada y tendinosis (7).
Diferentes estudios de tejidos resecados durante procedimientos quirúrgicos han mostrado entre otros infiltración de mucopolisacáridos, neoformación ósea y proliferación vascular. El tejido normal del ECRB es invadido por fibroblastos inmaduros y brotes vasculares no funcionales con tejido adyacente desorganizado e hipercelular. Esta apariencia del tejido junto a la falta de células inflamatorias ha llevado a acuñar el término "tendinosis angiofibroblástica" (8).
Estudios sobre la vascularización de los tendones que se insertan en el epicóndilo son consistentes al encontrar que la superficie interna del tendón del ECRB es microscópicamente avascular, adicionalmente existen dos zonas hipovasculares: una en el epicóndilo lateral y otra, dos a tres cm distal a la inserción de los extensores, esta hipovascularidad las hace mucho más vulnerables a los microdesgarros secundarios al trauma repetitivo, con lo que se genera una reparación inadecuada que a largo plazo desencadena en dolor crónico. Investigaciones adicionales plantean la posibilidad de un desequilibrio entre la reactividad vasodilatadora y la vasoconstrictora lo que podría generar un problema mayor durante el proceso de reparación del tejido (9).
Con el paso del tiempo se forma tejido cicatricial que es mucho más vulnerable a los traumas repetitivos lo que produce con el tiempo más desgarros. La perpetuación de este ciclo de lesión y la reparación inmadura ocasionan desgarros sustanciales con la consecuente alteración biomecánica y el empeoramiento de los síntomas (7,8).
Características clínicas
Se presenta en la misma proporción en hombres que en mujeres y se calcula que aproximadamente entre el 1% y el 3% de la población presentará por lo menos una vez en la vida un episodio de epicondilitis lateral generalmente entre los 35 y los 50 años de edad (10).
Los pacientes refieren dolor en la cara lateral del codo característico, que suele irradiarse al tercio proximal del antebrazo, sensación de debilidad en los agarres y debilidad para levantar objetos; adicionalmente el dolor se exacerba si se realiza agarre de objetos con extensión de muñeca y es más severo si se hace contra resistencia (11).
Durante el examen clínico se desencadena dolor a la palpación del epicóndilo lateral o en la zona inmediatamente anterior, así como dolor con la extensión contra resistencia de la muñeca (6). Existen diferentes pruebas clínicas que ayudan al diagnóstico clínico como son:
Test de Thompson: prueba provocativa, hombro en flexión de 60º, codo extendido, antebrazo en pronación y muñeca en extensión de 30º. El examinador aplica una presión moderada en el dorso del segundo o tercer metacarpiano con lo cual se genera estrés al extensor carpiradialisbrevis y longus (4, 6).
Test de la silla: prueba provocativa, se le solicita al paciente que levante una silla liviana con el codo extendido y el antebrazo en supinación con el objetivo de desencadenar dolor en el epicóndilo lateral (4, 6).
Test de borden: prueba provocativa, se le pide al paciente que comprima un manguito de tensiómetro manteniendo una presión determinada (4, 6).
Test de Cozen: se le ordena al paciente que realice flexión de codo y extensión de muñeca contra resistencia para de esta manera desencadenar el dolor (4, 6).
Nirschl y Ashman en el 2003 (10) crearon un sistema de clasificación que dividía la enfermedad en diferentes fases de acuerdo al efecto que causa sobre la funcionalidad y se basa en la descripción del nivel de dolor; actualmente este sistema se usa en investigación principalmente con el fin de evaluar la respuesta a los diferentes tratamientos (Tabla 1).

Aunque la epicondilitis lateral es la causa más común de dolor en el epicóndilo lateral siempre es imperativo realizar un examen físico concienzudo, con el objetivo de descartar otras causas de dolor a nivel de codo y antebrazo. El diagnóstico diferencial incluye esguince o insuficiencia del ligamento colateral lateral, síndrome de túnel radial (atrapamiento del nervio interóseo posterior), fractura, patología intraarticular, tendinitis del tríceps, dolor referido de columna cervical, hombro o muñeca (7).
Los pacientes con atrapamiento del nervio interóseo posterior a nivel del músculo supinator a menudo coexiste con epicondilitis lateral y requieren un examen físico cuidadoso para determinar si padecen de una o las dos patologías (12).
Estudios imagenológicos
Ya que el diagnóstico de la epicondilitis lateral es eminentemente clínico, los estudios paraclínicos, principalmente de imagen, no están indicados de forma rutinaria como parte del algoritmo diagnóstico pero normalmente se realizan en los casos refractarios o complicados con el fin de evaluar de forma más profunda la extensión de la enfermedad y adicionalmente, poder excluir otros procesos que producen dolor a nivel del epicóndilo lateral del codo (2).
Los estudios imagenológicos también juegan un papel importante en la evaluación preoperatoria, siendo la Imagen por Resonancia Magnética (IRM) la modalidad más utilizada seguida por la ecografía de tejidos blandos. En el estudio de Miller en el 2002 se encontró que la sensibilidad de la ecografía para detección de epicondilitis lateral oscilaba entre 64 - 82%, mientras que la de IRM entre 90 - 100% (8). Las radiografías de codo a menudo son negativas pero pueden mostrar depósitos de calcio junto al epicóndilo lateral y pueden ayudar a excluir otros procesos patológicos (8).
Imagen por resonancia magnética
En la IRM del tendón extensor común normal la apariencia es la de una estructura de orientación vertical que se origina en el epicóndilo lateral, el tendón debe mostrarse de una intensidad uniforme y baja, independientemente de las técnicas usadas. El ECRB es el componente más profundo y más anterior del tendón extensor común (5).
Los hallazgos imagenológicos correspondientes a tendinosis incluyen aumento de la intensidad de la señal al interior del tendón (principalmente del ECRB) con o sin engrosamiento del mismo. Los desgarros parciales se observan con adelgazamiento del tendón con alteración de la intensidad de la señal mientras que una ruptura total del tendón se puede apreciar como un espacio con fluido entre el tendón proximal y su inserción en el epicóndilo (5, 7). De esta forma podemos graduar la epicondilitis lateral como leve (tendinosis, se afecta menos del 20% del tendón), moderada (desgarro parcial, compromiso entre 20 y 80% del tendón) o severa (desgarro total compromiso >80% del tendón) (5).
Ecografía de tejidos blandos
El ultrasonido o la ecografía se considera una opción excelente para el estudio de la epicondilitis lateral con una sensibilidad de aproximadamente 80% y una especificidad estimada de 50% (7). La ecografía permite la visualización completa del tendón extensor común, desde el aspecto de la unión miotendinosa hasta su inserción en el epicóndilo lateral, observándose como una banda continua con sus fibras orientadas de forma longitudinal. El ECRB constituye el aspecto más anterior del tendón común y gran parte de su superficie de unión (5). La tendinosis se observa como un tendón heterogéneo y ensanchado mientras que los desgarros de los tendones se muestran con regiones hipoecoicas asociadas a la discontinuidad del tendón adyacente, adicionalmente puede observarse líquido libre peritendinoso y calcificaciones (5, 7).
Aunque varios estudios han encontrado una relación estadísticamente significativa entre los síntomas clínicos de la epicondilitis lateral y los hallazgos ecográficos tendinosos, y debido a la alta tasa de falsos positivos se considera que la mayor utilidad de la ecografía de tejidos blandos es en determinar la extensión del daño del tendón en pacientes sintomáticos. Adicionalmente, puede usarse el mismo sistema de clasificación de severidad de la patología (leve, moderado, severo) que se usa en IRM (5).
Sonoelastografía
La elastografía, un nuevo método de imagen por ultrasonido que aprovecha las diferencias en la elasticidad de los tejidos para representar cambios en los mismos, actualmente está en proceso de investigación en el campo de la epicondilitis, puesto que se han postulado la compresibilidad de los tendones y los vasos intratendinosos, como criterios diagnósticos en la evaluación de la epicondilitis lateral (13).
En el estudio de DeZordo, en el cual se evaluó la compresibilidad tendinosa mediante sonoelastografía en pacientes sanos y con diagnóstico de epicondilitis lateral, se encontró que esta técnica permite diferenciar de forma mucho más precisa, las lesiones producto de la epicondilitis con una excelente sensibilidad y adecuada correlación con los hallazgos de la ecografía convencional, lo que la postula como una posible herramienta de mayor sensibilidad y especificidad en el proceso de confirmación diagnóstica de la epicondilitis lateral (14).
Tratamiento A
lo largo del tempo se han propuesto una serie de modalidades de tratamiento para hace frente a la epicondilitis lateral, siendo la premisa básica obvia detrás de cada enfoque: el deseo de mejorar las condiciones de curación natural de la patología.
A la fecha hay pocos reportes de ensayos clínicos bien diseñados, que aporten una evidencia que apoye a las diferentes estrategias de manejo en epicondilitis lateral tales como el reposo, la aplicación tópica de antiinflamatorios no esteroideos (AINEs) y la fisioterapia o las infiltraciones, bases del tratamiento de esta patología (15).
Conducta expectante
Es un procedimiento en el cual se exhorta al paciente a disminuir o evitar la actividad física que se relaciona con la aparición del dolor y se le recomienda esperar al cese espontáneo del mismo. Con esta conducta los pacientes no suelen estar de acuerdo; sin embargo, en el estudio de Smidt en el 2005 (15) se encontró que después de un año de reposo y de haberse realizado el diagnóstico a los pacientes, los resultados eran comparables con los obtenidos con la fisioterapia y superiores a los obtenidos con las infiltraciones de corticoesteroides con respecto al alivio de la queja principal que era el dolor (15).
Antiinflamatorios no esteroideos (AINEs)
El reposo, consistente en la variación de la duración de la actividad que desencadena el dolor, y el uso AINEs es la forma común para manejar la epicondilitis lateral aguda, puesto que estas intervenciones simples reducen la inflamación tendinosa, disminuyen la tensión en el tendón y aportan un tiempo adicional para la reparación tendinosa. Aunque la epicondilitis lateral se caracteriza por ser una condición no inflamatoria, se cree que los AINEs ayudan a disminuir el dolor debido a la disminución de la sinovitis asociada o por la disminución de la inflamación del tejido adiposo y muscular circundante (7).
Los AINEs tópicos proporcionan un alivio del dolor a corto plazo, con una media de mejoría de dos semanas pero no tienen una ventaja adicional respecto a las otras estrategias de manejo convencional. Por otro lado existe evidencia contradictoria con respecto al uso de AINEs orales, pues en varios estudios el diclofenaco de liberación prolongada mostró disminución significativa del dolor, mientras en otros no hubo mejoría del dolor en pacientes manejados con naproxeno vs placebo. Lo que sí es claro es que en los estudios comparativos en los que se utilizan infiltraciones con corticoesteroides se observa una mejoría en la percepción del dolor hasta cuatro semanas post tratamiento (15).
Fisioterapia
Como parte del manejo de la epicondilitis es frecuente la prescripción de la fisioterapia, pero la modalidad más efectiva de tratamiento y la duración del programa son aún motivo de debate. El protocolo clásico descrito por Nirschl hace ya varias décadas sigue vigente y se enfoca en el aumento progresivo de la fuerza, resistencia y estiramientos de los músculos del antebrazo. Este protocolo incorpora estiramiento de los músculos extensores del carpo mediante la flexión de muñeca con codo en extensión y antebrazo en supinación combinado con ejercicios de fortalecimiento isométricos y concéntricos (7, 15).
En los últimos años los ejercicios de fortalecimiento excéntricos han ganado relevancia, pues en teoría, inducen una hipertrofia muscular de manera mucho más eficiente y aumenta la resistencia a la tracción reduciendo así la tensión en el tendón. Adicionalmente, las contracciones excéntricas proporcionan el estímulo óptimo para la producción de colágeno por parte de las células tendinosas así como la disminución del proceso de neovascularización anómala que contribuye con la tendinopatía dolorosa (15).
Dentro de las modalidades electroterapéuticas utilizadas están la iontoforesis y las terapias de campo electromagnético. En los estudios realizados en los que se ha usado la iontoforesis se ha observado una mejoría parcial del dolor después de dos a cuatro semanas, mientras que en los que se ha utilizado la terapia de campo electromagnético no han mostrado evidencia que soporte su uso (15, 16).
El ultrasonido, medio físico que tiene dos mecanismos de acción diferentes (térmico y mecánico) sobre los tejidos, estimula el aumento del metabolismo, la circulación y la regeneración de tejidos, aportando una reducción leve del dolor entre uno y tres meses (17).
Con respecto a las movilizaciones o masaje profundo se cree que puede realinear las fibras de colágeno anormales, romper las adherencias y el tejido cicatricial además de facilitar la regeneración del tejido debido a la hiperemia; sin embargo, no existen estudios que permitan concluir que este tratamiento es efectivo en el manejo de la epicondilitis lateral (15).
Ortesis
Los dispositivos ortésicos prescritos a los pacientes con epicondilitis lateral se usan para disminuir la tensión que se genera a nivel de los tendones extensores, permitiéndoles un mayor tiempo de reparación (8). En teoría, el brace de antebrazo limita la expansión muscular y redirecciona la fuerza de los músculos extensores; por otro lado, la ortesis de muñeca limita la contracción de los músculos extensores del carpo permitiendo un descanso mecánico a su origen tendinoso (7).
A pesar de su uso amplio, actualmente no existe suficiente evidencia que determine su eficacia. En la revisión de Struijs y col. se compararon los dos tipos de dispositivos pero no se pudo determinar la superioridad de uno sobre el otro, aunque en la práctica, la mayoría de los médico que tratan esta patología formula el brace de antebrazo (18).
Terapia de onda de choque extracorpórea
Las ondas de choque son ondas acústicas sencillas las cuales disipan energía mecánica en una interfase de dos sustancias con diferente impedancia acústica; son producidas por un generador de energía eléctrica y requieren un mecanismo de conversión electroacústica y un dispositivo de centrado (19).
El mecanismo por el cual estas ondas mejoran la sintomatología clínica no se conoce bien, pero diferentes teorías incluyen el bloqueo de nociceptores, que tiene efectos sobre la permeabilidad celular que inducen una reparación progresiva del daño entre otros (19).
Actualmente hay evidencia contradictoria con respecto a los resultados clínicos; sin embargo, en la última revisión de Buchbinder publicada en 2005 y actualizada en 2009 se concluyó que había una mínima mejoría de pacientes tratados con onda de choque extracorpórea, comparados con pacientes que recibieron placebo (20).
Infiltración
Las infiltraciones con esteroides se han usado por muchos años como parte del tratamiento de la epicondilitis lateral principalmente, cuando se presenta dolor agudo, permitiendo así a los pacientes un inicio más rápido de su programa de rehabilitación. Varios estudios han evaluado la eficacia de las infiltraciones con esteroides y se han comparado con las de placebo y con manejo con AINEs (6). Después de un corto periodo de discomfort se produce un periodo de mejoría del dolor que varía desde los cinco días hasta las seis semanas aproximadamente, y es significativamente mayor que con otros tratamientos (figura 1).
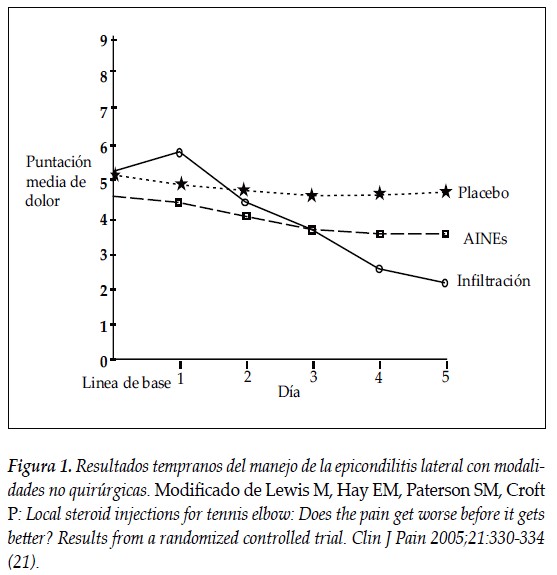
Sin embargo, en el seguimiento a mediano plazo (doce semanas a doce meses), la intensidad del dolor y la limitación funcional de quienes han recibido manejo con infiltraciones es la misma o incluso mayor cuando se compara con otras modalidades de tratamiento. En teoría son varias las explicaciones, una y tal vez la principal, que es la infiltración la que puede debilitar el tendón y otra, que los pacientes lesionan aún más el tendón durante el periodo de tiempo en el cual el dolor es mínimo después de la infiltración (7).
Estudios recientes han puesto de manifiesto los riesgos asociados a la infiltración con esteroides, puesto que además de los efectos secundarios comunes de despigmentación de la piel y atrofia del tejido celular subcutáneo los esteroides, disminuyen la producción de colágeno; adicionalmente se han reportado casos de ruptura del tendón extensor común después de la inyección local con esteroides (8).
Por otra parte, la toxina botulínica, biofármaco que actúa bloqueando la acetilcolina a nivel presináptico, ha sido propuesta recientemente como un posible tipo de tratamiento en la epicondilitis lateral. En teoría, el mecanismo de es la parálisis parcial del aparato extensor, lo que permitiría al origen tendinoso sanar en un ambiente con menos tensión (22). Aunque son pocos los estudios en este tópico, se observa una mejoría significativa del dolor a la doce semanas posteriores a la infiltración, pero no desde el punto de vista funcional (fuerza de agarre) con el agravante que los pacientes reportan debilidad transitoria para extensión de muñeca y dedos, la cual es significativa principalmente en pacientes que realizan trabajos complejos con las manos; por estas razones, se considera que se requiere de un número mayor de estudios prospectivos para determinar cuales son los beneficios obtenidos al usar la toxina botulínica (23).
Nitratos tópicos
Estudios experimentales en animales sugieren que el óxido nítrico estimula a los fibroblastos que se encuentran a nivel de la lesión para que sinteticen colágeno y por tanto pueda desempeñar un papel en el proceso de reparación de los tendones extensores. Aunque se requieren más estudios para poder recomendar este tratamiento, la investigación realizada por Paoloni y col. sugiere que la aplicación de parches transdérmicos reduce el dolor durante la actividad física aproximadamente a las dos semanas, reduce la hipersensibilidad en el epicóndilo entre seis y doce semanas y mejora el pico de extensión contraresistencia a las 24 semanas; finalmente, a los seis meses el 80% de los pacientes son asintomáticos durante la práctica de las actividades de la vida diaria (15).
Procedimiento quirúrgico
El abordaje quirúrgico se recomienda solo después que un paciente ha recibido manejo conservador que incluye la modificación de la actividad ocupacional, uso de ortesis, fisioterapia e infiltraciones durante por lo menos seis a doce meses (7).
Existen múltiples técnicas quirúrgicas descritas para el manejo de esta patología, entre las cuales está la liberación del origen del tendón extensor común (por vía abierta o percutánea, con o sin reparación), el desbridamiento del tejido patológico en el tendón del ECRB, la liberación artroscópica y la denervación del epicóndilo lateral (15).
Los resultados de los trabajos reportados en la literatura muestran que muchos de estos procedimientos presentan buenos resultados, lo que le permite al cirujano tener un número importante de opciones quirúrgicas. En el postoperatorio se recomienda el uso de una ortesis de soporte para muñeca durante por lo menos díez a catorce días y un retorno progresivo y lento a las actividades incluyendo deportes (15).
Referencias
1. Bustillo E. Afecciones por trauma acumulativo. Rev Col Ort. 2000;14. [ Links ]
2. Ministerio de la Protección Social. Guía de Atención Integral Basada en la Evidencia para Desórdenes Musculoesqueléticos (DME) relacionados con Movimientos Repetitivos de Miembros Superiores (Sindrome de Túnel Carpiano, Epicondilitis y Enfermedad de DeQuervain (GATI- DME). 2006. [ Links ]
3. Ministerio de la Protección Social. Guia de Atención Integral Basada en la Evidencia para Hombro Doloroso (GATI- HD) relacionado con Factores de Riesgo en el Trabajo. 2006. [ Links ]
4. McRae R. Clinical orthopaedic examination. 5th Edition. Churchill Livingstone - Elsevier. London. 2004. [ Links ]
5. Walz D, Newman J, Konin G, Ross G. Epicondylitis: Pathogenesis,Imaging, and Treatment. RadioGraphics. 2010;30:167-84. [ Links ]
6. Scher D, Moriatis J, Owens B. Lateral Epicondylitis. Orthopedics. 2009;32(4):276-82. [ Links ]
7. Calfee R, Patel A, DaSilva M, Akelman D. Management ofLateral Epicondylitis:Current Concepts. J Am Acad Orthop Surg. 2008;16:19- 29. [ Links ]
8. Faro F, MoriatisJ. Lateral Epicondylitis: Review and Current Concepts. Hand Surg. 2007;32:1271-79. [ Links ]
9. Bales C, Placzek J, Malone K, Vaupel Z, Arnoczky S. Microvascular supply of the lateral epicondyleand common extensor origin. J Shoulder Elbow Surg. 2007;16:497-501. [ Links ]
10. Nirschl R P, Ashman E S. Elbow tendinopathy: tennis elbow. Clin Sports Med. 2003;22:813-36. [ Links ]
11. Hattam P, Smeatham A. Special tests in musculoskeletal examination, an evidence based guide for clinicians. Churchill Livingstone Elsevier. London. 2010. [ Links ]
12. Neal S, Fields K. Peripheral Nerve Entrapment and Injuryin the Upper Extremity. Am Fam Physician. 2010;81(2):147-55. [ Links ]
13. Klauser A, Faschingbauer R, Jaschke W. Is Sonoelastography of Value in AssessingTendons? Semin Musculoskelet Radiol. 2010;14:323-33. [ Links ]
14. De Zordo T, Lill S, Fink C, Feuchtner G, Jaschke W, Bellmann-Weiler R, Klauser A. Real-Time Sonoelastography of Lateral Epicondylitis: Comparisonof Findings Between Patients and Healthy Volunteers. AJR. 2009;193(1):180-5. [ Links ]
15. Johnson G, Cadwallader K, Scheffel S, Epperly T. Treatment of Lateral Epicondylitis. Am Fam Physician. 2007;76:843-48. [ Links ]
16. RodriguezM J. Electroterapia en fisioterapia. 2daedición, Panamericana. [ Links ]
17. Martínez Morillo M, Pastor Vega J, Sendra Portero F. Manual de Medicina Física. HarcourtBrace. 2da edición. 1998. [ Links ]
18. Struijs PA, Smidt N, Arola N, DijkCN, Buchbinder R, AssendelftWJ. Orthotic devices for the treatment oftennis elbow. Cochrane DatabaseSyst Rev 2002. [ Links ]
19. Melikyan E. Shahin J, Miles L C. Bainbridge. Extracorporeal shockwave treatment for tenniselbowa randomised double-blind study. J Bone Joint Surg. 2003;85:852-5. [ Links ]
20. Buchbinder R, Green S, Youd J M, Assendelft W J, Barnsley L, Smidt N. Shock wave therapy for lateral elbow pain (Review). Cochrane DatabaseSyst Rev 2009. [ Links ]
21. Lewis M, Hay EM, Paterson SM, Croft P.Local steroid injections for tennis elbow: does the pain get worse before it gets better? Results from a randomized controlled trial.Clin J Pain. 2005;21(4):330-4. [ Links ]
22. Espandar R, Heidari P, Rasouli M R, Saadat S,Farzan M, Rostami M, Yazdanian S, Mortazavi J. Use of anatomic measurement to guide injectionof botulinum toxin for the management of chronic lateralepicondylitis: a randomized controlled trial. CMAJ. 2010;182(8):768-73. [ Links ]
23. Buchbinder R, Bethan L R. Is lateral epicondylitis a new indication for botulinum toxin?CMAJ. 2010;182(8):749-50. [ Links ]














