Introducción
La diabetes mellitus (DM) se convierte en un gran desafío para las personas que la padecen, pero no tanto por la enfermedad misma sino por el desconocimiento de las consecuencias y complicaciones puede desarrollar en el transcurso de su vida y que no están directamente derivadas de la enfermedad. Por ejemplo, la diabetes mellitus tipo 1 (DM1), padecimiento más frecuente a edad temprana, preferentemente en niños y adolescentes, se caracteriza por requerir insulina diariamente. El UK Prospective Diabetes Study (UKPDS) demostró que más del 50 % de las personas que padecen de diabetes mellitus tipo 2 necesita casi siempre adicionar insulina a su tratamiento, por lo que es necesario que los pacientes con esta patología empleen una adecuada técnica de inyección, para prevenir la formación de lipohipertrofia (LH) 1. Además, cada vez, más personas con diabetes mellitus tipo 2 (DM2) ven que la insulina se suma a su medicación hipoglucemiante o que la sustituye completamente. La introducción de la insulina humana en los tratamientos ha reducido la aparición de lesiones en la piel lipohipertrófica. Pero la técnica de inyecciones repetitivas en la misma zona, la reutilización de agujas, la profundidad de la aplicación de insulina y la insuficiente desinfección de la piel generan riesgo de desarrollar este tipo de lesiones 2. Así pues, el propósito de este artículo es revisar la literatura en relación con la lipohipertrofia desarrollada por pacientes con DM y determinar cuáles son los conocimientos y educación sobre su tratamiento con insulina que deben poseer los pacientes y el personal de salud.
Metodología
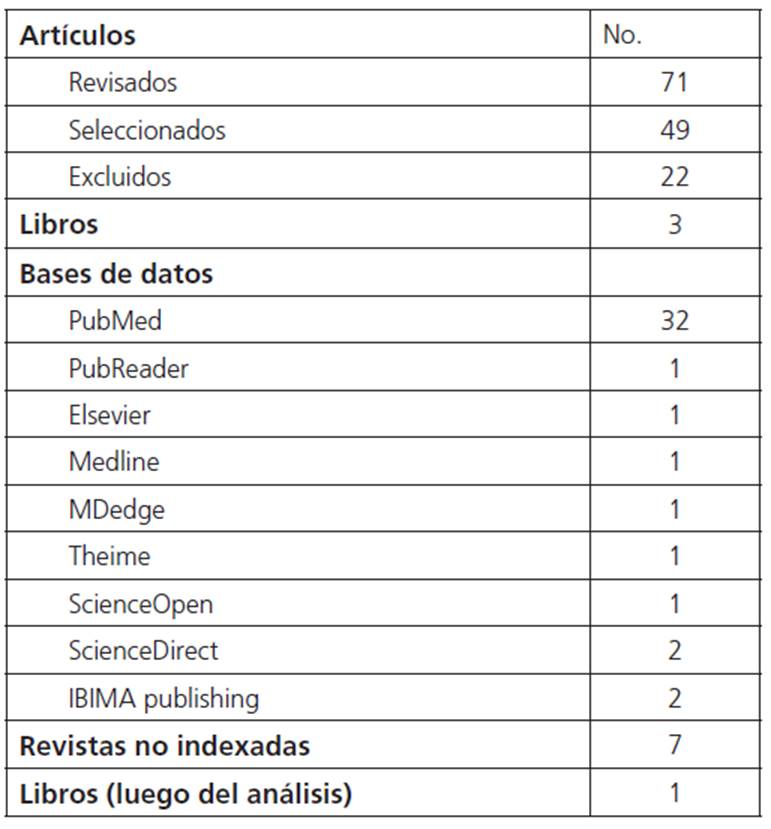
Se realizó una revisión de la literatura a través de las bases de datos bibliográficas PubMed, Medline, ScienceDirect, ScienceOpen, Elsevier, PubReader, MDedge y otras puli-caciones. La revisión se hizo con los descriptores de salud para la búsqueda de lipohipertrofia, diabetes mellitus, insulina, conocimiento de la diabetes y educación al paciente. Se obtuvieron 71 fuentes bibliográficas pertinentes. Acto seguido, las autoras dieron lectura por separado a los resúmenes de los artículos y luego, en conjunto, hicieron una selección de aquellos que se consideraron más relevantes y que abordaban el tema de acuerdo con los propósitos de la investigación. Finalmente, se determinó que 50 estudios cumplían todos los requisitos necesarios para el análisis. Se trata de materiales publicados desde 1984 hasta 2015 (la tabla 1 muestra la estrategia de búsqueda y proceso de selección de los estudios sobre DM y educación al paciente y personal médico).
Resultados
A continuación, se describen la lipohipertrofia, los conocimientos y educación que deben tener los pacientes con DM con respecto al tema de investigación, determinados luego de la revisión de literatura.
Lipohipertrofia, causas y desarrollo La LH se desarrolla a cualquier edad y en cualquier sitio de aplicación de la inyección, como producto de las inyecciones frecuentes, la duración del tratamiento, una inapropiada técnica de inyección, calidad deficiente de la aguja y las propiedades fisicoquímicas de las insulinas y la respuesta individual. El tamaño de la LH varía en un amplio intervalo que al inicio puede ser muy doloroso para el paciente 3-5.
En la actualidad, la lipohipertrofia es reconocida como una complicación de la terapia con insulina. La aplicación de insulina en un sitio con LH puede dar lugar a la absorción errática del fármaco, lo que posibilita un mal control de la glucemia. El uso adecuado de la técnica de rotación de la inyección puede reducir la formación de LH, pero no la previene totalmente 6.
Estudios realizados sobre esta temática coinciden en que, en algunos pacientes, la insulina puede generar efectos no deseados como reacciones alérgicas. Vale mencionar que estos efectos han disminuido a menos del 1,0 % desde que se introdujo la insulina humana recombinante; la lipoatrofia y lipohipertrofia aún siguen siendo las complicaciones más frecuentes, debidas a la administración de insulina 7,8. La segunda adquiere importancia particular, debido a que se han notificado casos de absorción irregular y, por tanto, los niveles de glucemia pueden volverse fluctuantes 8-11.
Para tomar correctivos es necesario tener como referencia estudios de investigación con monitorización continua de glucosa y que hayan obtenido resultados significativos entre las diferencias diarias de glucosa y la gravedad de sitio de la inyección con LH 12. Aunque se ha investigado poco sobre la absorción de insulina a partir del tejido lipohipertrófico, se ha determinado que la absorción de insulina isófana (NPH) es marcadamente defectuoso en los sitios de inyección anormales 13 y que la absorción de la insulina regular (Actrapid) se retrasa, determinada por el aclaramiento 125I-insulina 14. Este análisis demuestra la magnitud del problema que existe en el tratamiento y también que es de importancia clínica, debido a que las formulaciones con la insulina dan paso a los análogos de insulina 15-18.
Perciun 19, en su reciente investigación para diagnósticar distrofias locales relacionadas con insulina y su dinámica, por medio de un ultrasonido (US) subcutáneo (SC) y comparando de datos clínicos, utilizó la técnica de los US, que se usa para mejorar la técnica de inyección de insulina, mediante la identificación del espesor real de cutis/hipodermis (CST, por sus siglas en inglés). El examen clínico puso en evidencia tres tipos de distrofia locales: hipertrofia, bultos nodulares y atrofia. Esta técnica permitió confirmar los hallazgos clínicos y, por otra parte, diagnósticar la localización, tamaño, profundidad y estructura eco. Al ser un término comparativo, así como una condición para la mejora de la técnica de inyección, el mapeo de CST normal podría ser también parte de una educación específica continua de los pacientes tratados con insulina. Vale tener en cuenta también que un estudio realizado anteriormente por el autor había permitido evaluar los resultados de inyecciones de insulina por medio de un aspecto ecográfico del tejido subcutáneo 20.
Prevalencia y factores asociados con lipohipertrofia
La prevalencia de la diabetes en la población mundial está en aumento. La disparidad en la disponibilidad y asequibilidad de la atención de la diabetes, así como el bajo conocimiento de la enfermedad y la falta de un buen control de la glucemia aumentan la carga de la enfermedad y, por ende, a la aparición temprana de complicaciones relacionadas con el uso de la insulina 21. Este tipo de complicación dermatológica, como la LH, en los sitios de administración de insulina, es común en los niños con diabetes tipo 1. Estas complicaciones pueden ser dolorosas y deformantes y pueden influir en el control glucémico de los pacientes 22.
De acuerdo Van Munster et al., existen estudios que se hicieron para detectar la presencia de LH, por inspección y palpación, en los que se tuvieron en cuenta las últimas 4 lecturas de los niveles de hemoglobina glucosilada (HbA1c) y otros factores que pueden afectar la LH. En ellos se demostró que todos los pacientes con grados 1 y 2 de LH tenían niveles de HbA1c similares a los de pacientes sin lipohipertrofia, pero esta se relaciona de manera significativa con la dosis de unidades de insulina por kilogramo de peso corporal. La LH se relaciona también con la duración de la diabetes; el lavado de las manos antes de las inyecciones; tipo de insulina; con el número de inyecciones por día; la frecuencia de cambio de la aguja; la persona que pone la inyección; el historial de atopia y, finalmente con el grado de educación de la madre del menor don diabetes 23. A esto se asocia el índice de masa corporal, por lo que los niños con LH necesitan una dosis significativamente mayor de unidades de insulina por kilogramo de peso corporal para lograr un control adecuado en comparación con los niños sin LH 24.
Asimismo, también se ha estimado la prevalencia de la LH en pacientes con DMT2 tratados con insulina, donde se identificaron factores de riesgo para el desarrollo de la LH, como la duración de la diabetes, la longitud de la aguja, la duración de la terapia con insulina, la falta de rotación sistemática de los sitios de inyección y un control insuficiente de la glucemia 25.
Por lo anterior, durante décadas, la lipohipertrofia ha sido reconocida como una complicación propia de la terapia con insulina y su prevalencia sigue siendo alta, a pesar de los avances en la tecnología médica: alrededor del 20-30 % de los pacientes con DMT1, y alrededor de un 4 % de los pacientes con DMT2, desarrollan lipohipertrofia 26. Factores como la edad, el sexo, el nivel de educación, el índice de masa corporal (IMC), el tipo de diabetes, el período de uso de la insulina y el lugar de la inyección influyen significativamente en el desarrollo de lipodistrofia inducida por insulina 27.
Autores como Ji J. y Lou Q 28 refieren que la eficacia de la terapia de inyección en la diabetes depende de la técnica correcta de inyección, la cual los profesionales de salud debemos conocer, para poder proporcionar a los pacientes una adecuada orientación. A fin, por ejemplo, de evitar que los pacientes que sigan inyectándose en zonas con LH, lo que frecuentemente les produce sangrado y moretones, que, además, demuestran que existe relación significativa entre la frecuencia de reutilización de agujas y la lipohipertrofia.
Cabe destacar que el control glucémico deficiente, con niveles erráticos de glucosa en sangre, que se manifiesta como la hiperglucemia recurrente, con episodios impredecibles de hipoglucemia es un problema que aún se enfrenta hoy en la práctica clínica diaria. Las causas incluyen el mal desempeño o el fracaso de hipoglucemiante oral. A pesar de estar en tratamiento con insulina (38 % de los pacientes con diabetes tipo 2 que requieren tratamiento con insulina después de 10 años) por DMT1 los pacientes diabéticos siguen teniendo concentración fluctuosa de glucosa. El control inadecuado de la glucemia en los pacientes tratados con insulina se debe a lipo-hipertrofia inducida por la insulina 26. A lo anterior, se suma el trauma mecánico de las inyecciones, el criotrau-ma de la insulina refrigerada y la mediación inmune 29.
Un estudio comparativo llevado a cabo con pacientes con DTM1, en el que se utilizaron simultáneamente sensores Dexcom G4 Platinum en uno con lipohipertrofia y otro con tejido normal, durante 2 semanas, dio como resultado una diferencia relativa en los sensores del tejido con LH, mostrando exactitud igual o ligeramente superior que los sensores en tejido normal, en los que fue evidente en todos rangos de glucosa, con una media general relativa de 10,0 % para los sensores en el tejido lipohipertrófico 30.
En cuanto al uso de sensores, existen dudas sobre si estos causan daño a la piel o al tejido subcutáneo, debido a las inserciones repetidas en la misma zona, puesto que la punta del sensor podría inducir traumatismo local agudo y posiblemente más reacciones crónicas de la piel 31. Por lo tanto, se sugiere seguir trabajando para cuantificar los riesgos potenciales del uso de sensores en las zonas de LH durante períodos más largos 32.
La prevalencia de la LH ha aumentado tanto que no puede ignorarse. Por lo que el profesional de enfermería debe esforzarse para examinar a cada persona que utiliza insulina en su tratamiento. Cuando una persona inicia tratamiento, parte importante de la educación que debe recibir es destacar la importancia de utilizar los materiales y técnica correcta de la inyección 33.
Conocimiento a la asistencia del paciente diabético
De acuerdo con los informes para el mejoramiento de la salud del paciente diabético, se pueden encontrar avances en cuanto a tecnologías nuevas y necesarias, en los cuales el paciente debe tener todo el conocimiento acerca de las nuevas disposiciones de la asistencia al paciente con tratamiento insulínico.
En la actualidad, existe una cantidad creciente de tecnología al alcance de estos pacientes, tales como los cambios introducidos en los medidores de glucemia capilar, resumidos fundamentalmente en mayor rapidez y necesidad de muestra menor 34.
En consecuencia, la terapia con infusores de insulina se convierte en una alternativa terapéutica para tener en cuenta. El tratamiento con infusión subcutánea continua de insulina es actualmente la mejor vía fisiológica para reemplazar tanto el componente basal de la secreción de insulina, como los picos de secreción insulínica en respuesta a la ingesta. En el momento actual, este tipo de terapia es calificada como segura y resulta ser una buena alternativa de tratamiento en adultos, adolescentes y niños con DM 35.
Otro aspecto de creciente interés por este campo es la introducción de las modernas tecnologías de la comunicación que proveen una mejor calidad asistencial, entre estas podemos mencionar la telemedicina que combina las telecomunicaciones y tecnologías de la información para proporcionar servicios sanitarios independientemente de la localización física de proveedores, pacientes, historias clínicas o equipos. Los nuevos conceptos de gestión sanitaria buscan ofrecer servicios novedosos como la teleconsulta o el telecuidado, que proporcionan ventajas en el acceso a los servicios sanitarios, en la calidad del cuidado proporcionado, en el coste de la provisión de servicios sanitarios o en la educación de las personas implicadas en la asistencia del paciente. Por lo tanto, el objetivo final es la consecución del cuidado compartido y, a la vez, potenciar el papel del paciente en el autocuidado, por medio de una autonomía supervisada 36.
En el avance de nuevos estudios y tecnología realizados en los últimos años, se han identificado importantes temas relacionados con la inyección, la longitud y calibre de la aguja, el IMC, la piel y el espesor del tejido subcutáneo, la resuspensión de insulinas nubladas, las fugas, la elección y rotación del lugar de la inyección, el pellizcar un pliegue de piel y la lipohipertrofia. Por lo que es de gran interés revisar las investigaciones actuales y hacer comparaciones en relación con la terapia de inyección de insulina, para así proporcionar información de traslación práctica sobre la técnica de inyección, las técnicas de enseñanza y aprendizaje específicas para la administración de insulina, y las implicaciones para la educación y el apoyo de autocontrol de la DM 37.
Los últimos avances aportan conocimiento de cómo se debe llevar un apropiado tratamiento. Se recomienda, por ejemplo, el uso de agujas cortas para reducir al mínimo las inyecciones intramusculares involuntarias que pueden aumentar la formación de LH. Al respecto, actualmente, la aguja más segura para los niños parece ser la de la pluma de 4 mm; sin embargo, cuando se utiliza en niños de 2-6 años, se debe utilizar la técnica de pliegue, conocida también como piel pellizcada 38.
En otra revisión en relación con el tema, se encontró que la rotación correcta del sitio de la inyección es el factor fundamental en la prevención de LH. La rotación correcta se asocia con una reducción de la variabilidad de la glucosa, la hipoglucemia, el consumo de insulina y los costos del tratamiento 39.
Por otra parte, aportes de otros autores recomiendan utilizar la aguja PEN de 4 mm para evitar la inyección intramuscular, asegurar un buen control glucémico y, por ende, evitar la LH. En ellos, se concluye que es importante utilizar este tipo de aguja para la administración del tratamiento con insulina en los pacientes que la requieran 40,41).
Educación para el paciente con tratamiento insulínico
Estudios recientes hacen diversas recomendaciones en cuanto a la técnica de inyección de los pacientes con diabetes, asimismo ofrecen recomendaciones específicas para profesionales de la salud. En ese sentido, este artículo proporciona información de revisión de estudios basados en la evidencia en relación con la técnica de inyección y la teoría de la enseñanza y aprendizaje de la mejor técnica. Los educadores en diabetes necesitan reevaluar el modo en que proporcionan instrucciones sobre la administración de insulina y otros medicamentos inyectables.
Investigaciones en relación con la piel y el espesor subcutáneo revelan que las agujas cortas pueden ser apropiadas para la mayoría de los pacientes, independientemente de su IMC. Además, la reevaluación periódica de la técnica de inyección, incluyendo la suspensión de insulinas nubladas y la inspección de los lugares de inyección para lipohipertrofia, es un aspecto crítico del papel del educador en diabetes 42.
La LH, hoy por hoy, es un problema común en los pacientes tratados con insulina. Por lo que se necesitan más esfuerzos para educar a los pacientes y al personal de salud en cuanto a intervenciones simples, como el uso de agujas cortas y la rotación frecuente de los sitios de inyección de insulina, a fin de evitar la LH y mejorar el control glucémico 43.
A pesar de los avances en la tecnología, la LH inducida por insulina sigue siendo una causa común, pero ignorada, del control glucémico insuficiente desde tiempos pasados, por lo cual no debemos permitir que esta situación siga presentándose. Todos los pacientes deben ser examinados cuidadosamente para detectar LH durante la revisión clínica diabética, mediante inspección y palpación de los puntos de inyección. La educación para los médicos, los enfermeros y los pacientes sobre el reconocimiento y el tratamiento de la LH es aconsejable 26, por lo que se debe prestar atención cuidadosa a la enseñanza de métodos correctos de la técnica de inyección de insulina 44.
Recomendaciones para evitar la aparición de lipohipertrofia
Dentro de los pilares fundamentales en el tratamiento de la diabetes las inyecciones requieren de una técnica adecuada que garantice el ingreso de la insulina a los tejidos subcutáneos y, con ello, evitar complicaciones comunes como la LH. Diversas publicaciones señalan pautas acerca de las mejores prácticas de inyección basada en la evidencia 45. Una recomendación importante para mejorar la técnica es utilizar el pliegue cutáneo 46,47.
Ahora bien, a pesar de estar utilizando los nuevos análogos de insulina, se presentan muchos casos de LH. Para resolver este problema, en primera instancia, puede ser suficiente cambiar el sitio de la inyección, pero esto no garantiza que no se desarrolle LH posteriormente. Por lo anterior, se recomienda la inspección de los lugares de inyección en cada visita al médico, lo que ayudará a la detección temprana de esta complicación 29,48.
Por otro lado, es de gran importancia que los educadores reevalúen la forma en que proporcionan instrucciones para la administración de la insulina. A su vez, es necesario crear conciencia de que es un proceso continuo, en el que se debe reevaluar periódicamente la técnica de inyección e inspeccionar las zonas de aplicación de la insulina 42. Hasta donde sabemos, además de la reacción inmune local a los cristales de insulina, el uso frecuente de la misma aguja, la falta de rotación de los puntos de inyección y el uso de los pliegues de la piel, favorecen el desarrollo de LH en los pacientes 48,49. Por lo anterior, y reconociendo que la administración de la insulina es a menudo difícil, la prevención es vital y puede lograrse mediante la educación en la enfermedad y sobre las mejores técnicas de inyección desde el momento mismo de su diagnóstico 50.
Conclusiones
La literatura médica nos muestra que la prevalencia de la LH es cada día más frecuente en el paciente diabético, por lo cual debe prestarse más atención a esta complicación. Del mismo modo, la revisión del tema permitió identificar que deben buscarse nuevas estrategias educativas para la prevención de la LH; sin embargo, en los estudios publicados entre los años 2012 y 2015, se evidencian coincidencias con estudios anteriores, en cuanto a definición de la LH, factores de riesgo, posibles causas, técnica de administración y tratamiento de la patología.
Sin embargo, es importante destacar que los últimos estudios apuntan a la importancia de la educación terapéutica, debido a que muchos pacientes, familiares, cuidadores y hasta personal sanitario no poseen conocimientos suficientes acerca de los cuidados, técnica adecuada de aplicación de la inyección y la manera de detectar la LH.
La revisión del tema, sumada a la alta prevalencia en los últimos años de la LH en el paciente diabético, permite concluir que la falta de conocimiento y educación del paciente se debe en gran parte al equipo de salud. Puesto que el rol de los profesionales de estos profesionales es fundamental para un adecuado manejo del tratamiento, ya que una correcta técnica de inyección y la valoración y seguimiento de los sitios utilizados previenen o retardan la aparición de LH. Del mismo modo, es importante implementar estrategias conductuales y psicosociales sobre el tema y que se lleven a cabo nuevos estudios de investigación a fin de mejorar el tratamiento de la DM y patologías relacionadas, como la LH.