Introducción
Los trastornos del desarrollo sexual (TDS) comprenden un grupo de afecciones congénitas caracterizadas por un componente cromosómico, gonadal y anatómico atípico 1. Se estima que entre el 1 y el 2 % de los nacidos vivos puede padecer este tipo de anomalía congénita 1-3. Dentro de la clasificación de los TDS 1 se ha descrito una patología denominada TDS testicular 46,XX, la cual consta de la evidencia de un cariotipo con complemento cromosómico 46,XX en un individuo con genitales externos masculinos, que van desde una presentación clínica normal hasta genitales ambiguos, presencia de dos testículos, ausencia de estructuras derivadas del conducto de Müller e infertilidad debida a azoospermia 2-5.
La diferenciación del sexo durante la etapa embrionaria se produce gracias al desarrollo de las crestas gonadales indiferenciadas para formar los ovarios o los testículos. El gen SRY (de las siglas en inglés: sex-determining region Y) ha demostrado ser crucial en la diferenciación testicular y normalmente se localiza en la región distal del brazo corto del cromosoma Y (Yp11.2) 3,4; sin embargo, el gen SRY pueden encontrarse translocado en uno de los cromosomas X en un porcentaje aproximado del 80 % de los pacientes masculinos con complemento cromosómico 46,XX 5.
La prevalencia del TDS testicular 46,XX es de 1 en 20.000 1,5. En el 80 %> de los casos con TDS testicular 46,XX los individuos son positivos para el gen SRY, identificado usualmente a través de hibridación in situ fluorescente (FISH) o hibridación genómica comparativa con microarreglos (CGH) 4,5. En este artículo se describe el caso clínico de un infante con TDS testicular 46,XX con SRY negativo.
Metodología
Revisión de caso clínico
Se describe un reporte de caso sobre el seguimiento clínico de un niño con hipospadia que cursa con un TDS testicular 46,XX.
Hibridación in situ fluorescente
Muestras
Se obtuvieron muestras de sangre periférica de tres individuos: la muestra del paciente evaluado en la consulta externa de genética clínica pediátrica (caso). Además, se utilizaron dos muestras adicionales como controles experimentales de donantes voluntarios sanos: una muestra de un individuo de sexo masculino con descendencia (control positivo) y una muestra de un individuo femenino con descendencia (control negativo).
Procedimiento
Previo consentimiento informado se realizó cultivo de linfocitos de sangre periférica para obtener a las 72 horas, extendidos cromosómicos en lámina portaobjetos; posteriormente, se hizo protocolo de hibridación Vysis SRY/CEPX FISH Probe Kit siguiendo las recomendaciones del fabricante 6. Luego, se inició procesamiento de la muestra con desnaturalización del DNA a 73 °C durante cinco minutos, seguido de solución de etanol al 70 %, 80 % y 100 % durante un minuto en cada una de ellas. Se adicionó sonda marcada para el gen del SRY (LSI) y la sonda centromérica del cromosoma X (CEPX, DXZI), y se dejó hibridar a 37 °C por doce horas. Se realizaron lavados con solución poshibridación a 73 °C por dos minutos, seguidos de un segundo lavado con solución poshibridación. Se adicionó colorante DAPI y se visualizaron los núcleos de los linfocitos a través de un microscopio de fluorescencia marca Nikon Eclipse E-80i con filtros de Spectrum Green para la sonda CEPX (DXZ1, Xp11.1-q11.1, Vysis) y Spectrum Orange para la sonda LSI SRY (Yp11.3). Al final, se hizo el montaje con controles positivos y negativos para las sondas utilizadas 3,6,7.
Resultados
Descripción de caso
Asiste a la consulta de genética un varón de 28 días de nacido por cuadro de hipospadia y pene pequeño, fruto de unión no consanguínea de padres sanos, primera gestación, controlada sin exposición a teratógenos, sin antecedente de endocrinopatías, ni exposiciones hormonales durante la gestación. No hay historia familiar de síndromes genéticos, genitales ambiguos o muerte neonatal temprana. Durante el control prenatal a los siete meses de gestación se diagnosticó por ecografía hipospadias. El varón nació por cesárea de urgencia a las 36 semanas, por disminución de los movimientos fetales, con un peso de 3170 gr y talla al nacer de 51 cm. Presentó aspiración de líquido amniótico, por lo que necesitó hospitalización en unidad neonatal por ocho días. En evaluación clínica a los 28 días de vida el paciente tenía peso y talla normales (percentil 25-50), se mostró activo, reactivo, normocéfalo, con simetría facial, pero evidenciando genitales masculinos con presencia de epispadias (meato funcional) e hipospadias con meato proximal no funcional, con testículos en bolsa escrotal. El resto del examen físico no presentó alteraciones.
Luego, se realizó cariotipo convencional en bandeo G con resultado 46,XX confirmado en dos muestras independientes. Estos estudios se complementaron con una ecografía testicular la cual evidencia ambos testículos con contornos bien definidos y ecogenicidad homogénea. Adicionalmente, se valoró el tracto urinario por ecografía renal y de vías urinarias, lo cual mostró riñones, uréteres y vejiga normales.
Hibridación in situ fluorescente
Se realizaron las observaciones con el microscopio de fluorescencia Nikon eclipse 80i, y para la captura de las señales fluorescentes se utilizó el programa de Lucia kario FISH. Se observaron dos fluorescencias verdes (Spectrum Green) de la sonda que contiene la secuencia del satélite alfa de la región DXZ1 que es específica para el cromosoma X (ver figura 1). No se observó fluorescencia naranja (Spectrum Orange) de la región cromosómica del gen SRY en 100 metafases y núcleos analizados. Su constitución cromosómica fue: 46,XX. ISH CEPX (DXZI, Xp11.1-q11.1x2), (SRY-)(Yp11.3-). Los resultados de los controles positivos fueron concordantes con el fenotipo y sexo de los donantes. En los resultados de la muestra del control positivo de individuo masculino, se observó una fluorescencia verde (Spectrum Green) de la sonda que contiene la secuencia del satélite alfa de la región DXZ1 y se observó una fluorescencia naranja (Spectrum Orange) de la región cromosómica del gen SRY (figura 1). En los resultados de la muestra del control negativo de individuo femenino, se pudieron ver las dos fluorescencias verdes (Spectrum Green) de la sonda que contiene la secuencia del satélite alfa de la región DXZ1 del cromosoma X.
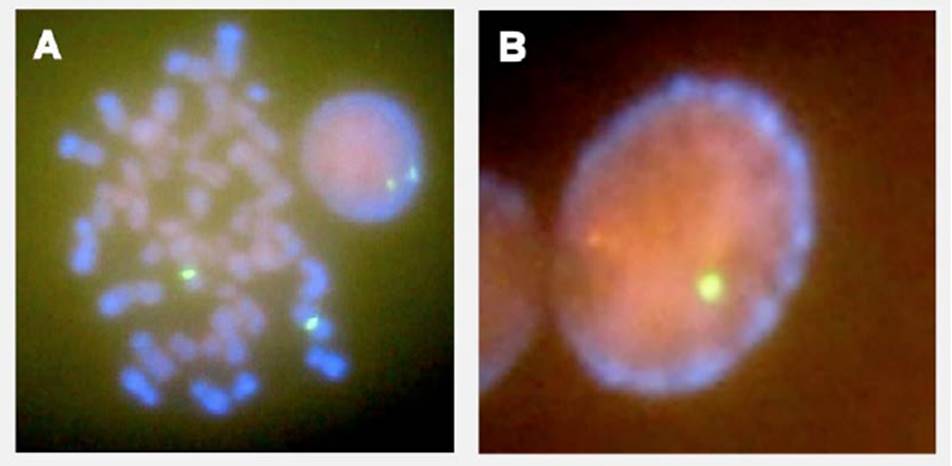
Figura 1 Hibridación in situ fluorescente para identificación del gen SRY: a. muestra del paciente, se observan dos fluorescencias verdes (Spectrum Green) en el núcleo en interfase y en los cromosomas metafásicos, b. control positivo de individuo masculino sano, se observan fluorescencia verde (Spectrum Green) y fluorescencia naranja (Spectrum Orange) en el núcleo en interfase.
Discusión
El desarrollo sexual es uno de los procesos biológicos más importantes y transcendentales, que conlleva características específicas morfológicas, fisiológicas y comportamentales indispensables para la reproducción 3,4. Inicialmente, se consideró que la presencia de genes del cromosoma Y en los varones era la causa del proceso de formación hacia testículo de la gónada indiferenciada 8-10. Esta observación condujo a la identificación del gen SRY en el locus Ypl 1.2, el cual codifica una proteína que actúa como factor de transcripción de la familia de proteínas de unión al DNA con dominio conservado de alta movilidad HMG (siglas en inglés de High Mobility Group)8,11. Su proteína es el factor determinante testicular (TDF), el cual gracias al dominio HMG puede unirse a sitios específicos de la curvatura menor del DNA, lo que induce un cambio estructural de la cromatina que facilita el ensamblaje de complejos multiproteícos, y esto regula la expresión génica por activación o represión de diversos genes blancos 10-12. Sin embargo, se han descrito diferentes genes y vías de señalización que participan en la determinación de la gónada bipotencial hacia testículo y ovario, y en la actualidad se ha reconocido que en los mamíferos el desarrollo sexual es un proceso complejo, dinámico y controlado genéticamente 1,5,13,14.
Gracias a los estudios de genómica estructural y funcional de los TDS en humanos y el entendimiento de mecanismos moleculares, el enfoque clínico y el conocimiento de las bases moleculares de los TDS han sufrido grandes cambios en la última década. Así, pues, en 2006 se modificó la clasificación de los TDS a través de un consenso entre expertos en el tema 1,2. Dada la complejidad de desarrollo sexual y las percepciones del sexo, el género y la sexualidad es de esperarse que los individuos afectados con TDS requieran un manejo interdisciplinario que incluya la participación de endocrinología, urología, cirugía, genética, psicología, entre otras profesiones de la salud 1,4.
Como se mencionó, el desarrollo de las gónadas (ovarios y testículos) es regulado por una cascada molecular, hacia la diferenciación masculina o femenina específica, incluyendo la presencia del gen SRY que actúa como "interruptor genético" y es determinante en la interacción de genes necesarios en la determinación del sexo masculino 11,12. El caso de esta investigación corresponde a un individuo con TDS testicular XX, con dos cromosomas sexuales xx identificados inicialmente por citogenética convencional en bandeo G, cuyo complemento cromosómico normalmente se encuentra en fenotipo femenino, pero en esta entidad se presenta un fenotipo masculino. Con este hallazgo se consideró que existía una falta de coincidencia entre el sexo cromosómico y el sexo fenotípico. Posteriormente, los resultados del FISH mostraron la ausencia total de fluorescencia de la sonda que hibrida en el gen SRY, lo que permitió clasificar al paciente dentro del 20 % de los casos con TDS testicular XX con gen SRY negativo.
Hay dos subgrupos de hombres 46,XX: SRY-negativos (rango entre 10 y 20 %) y SRY-positivos (rango entre 80 y 90 %), esto dependiendo de la presencia o no del gen SRY, que normalmente se encuentra en cromosoma Y e interviene en la diferenciación testicular 5,7. Los pacientes que presentan positividad para el gen SRY por lo general evidencian una translocación en el cromosoma X o cualquier otro autosoma 5,15,16,17. Esto fue descartado por la ausencia de SRY documentada en la hibridación in situ fluorescente locus específica en sangre periférica que se le hizo al paciente (ver figura 1).
El mecanismo por el cual en los pacientes con SRY-negativo se presenta la inducción testicular tiene algunas hipótesis: 1) mosaicismo escondido para el gen SRY; 2) mutaciones autosómicas o ligadas al cromosoma X en genes que reprimen la vía masculina, y 3) expresión alterada de otros genes que son determinantes en la cascada de la diferenciación sexual, como RSPO1, DAX1, SOX9, DAX1, SF1, WT1, GATA4, WNT4, FGF9, SOX3, SOX10, ROCK1 y DMRT entre otros 5,7,13,18,19,20.
En este caso, y como lo indica la literatura, individuos 46,xx SRY-negativos en raras ocasiones tienen masculinización completa y en muchos casos presentan diferencias fenotípicas, como es el caso del paciente en estudio con una presentación poco común de hipospadia y epispadia concomitantes, y para el cual se recomienda ampliar la búsqueda de la etiología enfocándose en genes adicionales que participan en el desarrollo testicular 5,21,22. Los individuos con este tipo de afecciones por lo general son criados como varones y tienen identidad de género masculino; aproximadamente el 85 % de los individuos después de la pubertad presenta vello púbico normal, pene de tamaño normal, testículos pequeños, ginecomastia y esterilidad, resultante de la azoospermia 21-23. Usualmente, los individuos requieren en la adolescencia seguimiento clínico por la probabilidad de presentar hipogonadismo hipergonadotrófico 5,17,21,23.
La evidencia clínica identificada en casos de pacientes con TDS testicular xx con SRY ausente 23-26 y en modelos in vivo en ratones 27 sustenta el hecho de que la sobreexpresión de genes de la familia sox, relacionados con el dominio HMG del SRY, expliquen una parte de los mecanismos moleculares de este subgrupo clínico 24-27. Asimismo, mutaciones con pérdida de función en los genes de la diferenciación del ovario, principalmente por genes de la vía de señalización de Wnt, pueden explicar este trastorno 5,13,23. Debido a la heterogeneidad alélica descrita, el mecanismo de herencia para los individuos 46,XX con SRY negativo es desconocido y dependiente del tipo de mutación causal que pudiera identificarse 5,13. La relación del fenotipo-genotipo del paciente podría tener otras explicaciones como mosaicismo no detectado, ya que las muestras por estudiar son diferentes al tejido testicular; también puede ser una pérdida del cromosoma Y en etapas tempranas de la embriogénesis 28.
El uso de la hibridación in situ flourescente en el diagnóstico molecular de TDS ha demostrado ser una técnica eficiente para la localización rápida de los genes como el SRY, que tiene una sola copia en el DNA. Otra de las ventajas de su uso es que permite una conservación adecuada de los extendidos y la visualización de las señales en las metafases y en los núcleos donde se pueden revisar célula a célula 29. Adicionalmente, es una técnica con alta especificidad, de fácil estandarización, costo relativamente bajo, en la cual el valor predictivo positivo es alto cuando se cuenta con una preparación adecuada de las muestras, equipos correctos y la experticia del analista de citogenética. En nuestro estudio se observó una concordancia con el resultado de cariotipo convencional, con respecto a la composición cromosómica 46,XX, con la ventaja de poder demostrar la ausencia del gen SRY 6,30,31.
Sin embargo, la incertidumbre generada por la no identificación de la etiología molecular de los TDS en general, y en nuestro caso particular, plantea incomodidades a los pacientes y sus familiares, dado que no es posible ofrecer un asesoramiento genético familiar completo y adecuado 5,31-34. Así, pues, se considera indispensable el seguimiento clínico de estos pacientes, ya que, si bien es cierto que los hombres 46,XX presentan expresividad variable, todos los pacientes son infértiles por la ausencia de las regiones de la azoospermia AZFa, AZFb y AZFc, ubicada en el brazo largo del cromosoma Y 5. No obstante, en el futuro cercano, con el uso de nuevas tecnologías diagnósticas como la CGH, paneles de secuenciamiento de nueva generación para evaluar simultáneamente varios genes e incluso el análisis de exoma completo están facilitando el aumento del porcentaje de diagnósticos confirmados de manera temprana, para definir el manejo integral de los pacientes con TDS 31-35.














