Introducción
El acretismo placentario es una de las complicaciones obstétricas más temidas debido a la alta morbimortalidad materna que conlleva, al provocar condiciones adversas tales como hemorragia posparto y disfunción de múltiples órganos, e incluso la muerte 1. Lamentablemente, esta patología ha ido en aumento a causa del incremento en la tasa de cesáreas, con una estimación reciente de aproximadamente uno de cada 731 partos 1, siendo mayor la prevalencia en mujeres con placenta previa en un 5-10 % 2.
El acretismo placentario se entiende como el proceso de inserción anormal, ya sea de forma parcial o del total de la placenta, por un defecto de la interfase endometrio-miometrial secundario a un procedimiento quirúrgico. Esto ocasiona un error de decidualización en el área cicatricial, lo cual conlleva a la profundización anormal del trofoblasto hacia el miometrio 3.
Otra teoría de la placenta acreta describe que es un trastorno de decidualización defectuosa y dehiscencia de cicatriz uterina, mas no un trastorno de invasión destructiva del trofoblasto, lo cual crea una ruta de acceso anormal para que las vellosidades coriónicas profundicen la pared uterina adelgazada en el segmento inferior, permitiendo que el trofoblasto extravelloso tenga mayor acceso al miometrio y a la hipervascularidad pélvica 4.
El principal factor de riesgo es el antecedente de cirugía uterina (cesárea, miomectomía, legrados uterinos), gran multípara (más de cinco partos vaginales), anormalidades congénitas uterinas 5, si existe placenta previa (esta aumenta en función del número de cesáreas previas) 6, y si en el embarazo actual la placenta es de inserción normal (el riesgo de placenta acreta será menor), tal como se evidencia en la Tabla 1 7.
Tabla 1 Riesgo de acretismo placentario
| Cesárea | Con placenta previa | Sin placenta previa I |
|---|---|---|
| Primera | 3,3 % | 0,03 % |
| Segunda | 11% | 0,2 % |
| Tercera | 40% | 0,1 % |
| Cuarta | 61% | 0,8% |
| Quinta | 67% | 0,8% |
Fuente: tomado de 7.
Asimismo, otros factores de riesgo puede ser la nicotina y el monóxido de carbono, que se encuentran en los cigarrillos y actúan como potentes vasoconstrictores de los vasos placentarios, comprometiendo el flujo sanguíneo hacia la placenta y llevando a una placentación anormal 8.
El acretismo placentario se clasifica según la invasión de la siguiente manera: placenta acreta, la cual se adhiere a miometrio (75 % de los casos), increta la cual penetra miometrio (15 % de los casos), y placenta percreta, aquella que traspasa miometrio hacia serosa u órganos adyacentes (5 % de los casos) 3. También se puede clasificar de acuerdo con la extensión si es parcial, focal o completa, dependiendo si es uno o son varios (o todos) los cotiledones de la placenta los que están comprometidos 9.
En caso de invasión de órganos vecinos por una placenta percreta pueden aparecer síntomas como, por ejemplo, hematuria por afectación vesical o extracción difícil de la placenta en el momento del alumbramiento, lo cual puede crear sospecha de acretismo placentario si previamente no se contaba con el diagnóstico 10).
En cuanto al método diagnóstico anteparto de esta patología, se usan métodos de imagen, entre ellos la ecografía y la resonancia magnética; estos permitirán planificar de forma óptima el manejo intraparto e informar a la paciente de las posibles opciones terapéuticas y complicaciones asociadas 10.
La ecografía es un método sencillo, disponible en la mayoría de las instituciones, costo-efectivo con una sensibilidad del 77-93 % y una especificidad del 71-97 % 10, un valor predictivo positivo del 65-93 % y un valor predictivo negativo del 98 % 11. Entre los hallazgos ecográficos se encuentran los que enlistan a continuación 10.
Desaparición o irregularidad del área hipoecoica retroplacentaria.
Grosor miometrial retro placentario inferior a 1 cm.
Múltiples dilataciones vasculares, lagunas placentarias y áreas hipervascularizadas en el Doppler color. La presencia de lagunas placentarias múltiples e irregulares es el signo que aisladamente presenta una sensibilidad más elevada (93 %) y se caracterizan porque el flujo es turbulento (pico de velocidad sistólica >15 cm/s).
Presencia de tejido placentario o vasos en la interfase entre la serosa uterina y la vejiga urinaria o invadiendo la vejiga urinaria.
Con respecto a la resonancia magnética durante el segundo y tercer trimestre de gestación, se puede utilizar para definir mejor el grado de invasión 12 y se puede evidenciar: heterogeneidad placentaria, principalmente por aumento de la vascularización, zonas focales de pérdida de la línea miometrial y como signo principal de acretismo placentario la presencia de abultamientos placentarios que pueden abombar la superficie uterina e, incluso, invadir estructuras adyacentes 10.
Por otra parte, el manejo quirúrgico del acretismo placentario aún no está claramente establecido, pero el más prevalente es la histerectomía subtotal en el mismo tiempo quirúrgico de la cesárea, con el objetivo de detener el sangrado en el menor tiempo posible. Asimismo, la embolización de arterias uterinas intraoperatoriamente se ha visto que disminuye el sangrado significativamente a diferencia de cuando no se realiza este procedimiento 1.
El objetivo de esta revisión de caso fue conocer la evolución de la paciente realizando cesárea con histerotomía a nivel del fondo uterino y placenta in situ, con histerectomía diferida en un segundo acto quirúrgico, previa embolización de vasos anómalos; no se usó metotrexate para el manejo. La intervención se realizó con la intervención de un grupo quirúrgico multidisciplinario.
Caso clínico
Paciente de 36 años G4A1P1C1V2 con embarazo de 37,1 semanas por ecografía de m trimestre, que acudió el 24 de junio del 2020 al Hospital Universitario Clínica San Rafael para control de pruebas de bienestar fetal. La paciente ingresa en buen estado general, con movimientos fetales presentes, actividad uterina irregular y sin otra sintomatologia referida en ese momento. Fecha de último parto fue en el 2016, por cesárea y estado fetal no tranquilizador sin complicaciones; también se evidencia inicio tardío de controles prenatales.
El reporte de única ecografía del 5 de junio no evidencia alteración en la inserción placentaria. Se realiza ecografía de ingreso con embarazo de 37 semanas, cinco días, feto único, vivo, cefálico con perfil biofísico de 8/8 con ILA 14 (índice líquido amniótico). Placenta corporal anterior sobre segmento grado III, peso fetal estimado de 3160 gr P61 %, con riesgo moderado de acretismo.
Al día siguiente, 25 de junio, realizan cesárea con incisión mediana hasta nivel umbilica supra e infrabdominal con histerotomía en el fondo uterino, pinzamiento proximal del cordón, con los hallazgos que se enlistan a continuación.
Vejiga ascendida sobre segmento, se encuentra abombado y con múltiples vasos de gran calibre que involucran dos tercios inferiores de la pared uterina anterior, lo cual es sugestivo de percretismo placentario anterior con posible compromiso vesical. Líquido amniótico claro sin olor fétido, cantidad normal. Se realizó histerorrafia en un plano. Se deja placenta in situ.
Recién nacido vivo femenino en presentación pélvica incompleta. Peso 2960 gr, talla 49 cm, apgar 8-9/10 al minuto y cinco minutos. Ballard 38 semanas. Trompas y ovarios normales. Pared uterina posterior y fondo de saco libres de vascularización descrita. Sangrado aproximado 600 CC. Orina clara al final del procedimiento.
Se inició manejo antibiótico profiláctico dejando placenta in situ y se consideró manejo expectante en plan de realizar histerectomía diferida; adicionalmente, se solicitó valoración interdisciplinaria por urología a causa de posible compromiso vesical y cirugía vascular previo a procedimiento quirúrgico.

Fuente: foto tomada por los autores en el momento de la realización de la embolización por parte del servicio de cirugía vascular.
Figura 1 Embolización de vasos anómalos: se evidenció múltiples vasos malformados de placenta de alto flujo y lagos venosos. Se realiza angiografía con disminución del 80 % del flujo respetando los vasos nativos. Sangrado mínimo.
Con el objeto de disminuir el riesgo de sangrado quirúrgico, el 30 de junio, cinco días después de realizada la cesárea, el servicio de cirugía vascular llevó a cabo procedimiento de embolización selectiva de vasos anómalos, sin complicaciones. Posteriormente, al día séptimo se realizó histerectomía abdominal total más salpingectomía bilateral con sangrado de 1000 cc, requiriendo transfusión de dos unidades de glóbulos rojos durante recuperación. Paciente con adecuada evolución clínica, por lo cual el día 5 de julio se da egreso de la institución.
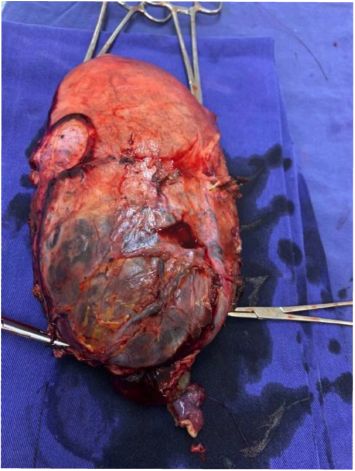
Fuente: foto tomada por los autores en el momento de la extracción de la pieza del caso en mención.
Figura 2 Placenta percreta: infiltración de pared anterior del segmento inferior, serosa de vejiga, ligamento redondo bilateral y pedículo de arterias uterinas bilaterales. Vejiga ascendida y adherida segmento uterino.
En las semanas siguientes, el servicio de patología reporta útero con placenta increta, pared uterina con edema, hemorragia y áreas de infarto. Placenta con vellosidades coriales del tercer trimestre con hiperplasia de nudos sincitiales, corangiosis, calcificaciones distróficas y necrosis fibrinoide.
Bajo las consideraciones ética el trabajo obtuvo el consentimiento informado de la paciente bajo confidencialidad de todos los datos obtenidos en la historia clínica.
Discusión
El acretismo placentario es una entidad sumamente desafiante en el campo de la obstetricia debido a su baja frecuencia y alta morbimortalidad materna, ya que puede ir acompañada de una hemorragia importante y potencialmente mortal 7. El antecedente de cesárea y la placenta previa son dos factores importantes para causar esta patología, la cual puede presentar varias complicaciones que incluyen la necesidad de transfusión sanguínea masiva, infecciones, ruptura uterina, lesiones de vías urinarias y digestivas, tromboembolismo y formación de fístulas 2,13.
El manejo del acretismo placentario es controversial, sin embargo, el tratamiento quirúrgico como, por ejemplo, la histerectomía obstétrica subtotal, se encuentra universalmente aceptado; el surgimiento de nuevas técnicas de abordaje del cuadro clínico (e. g., la embolización de arterias uterinas) constituye una alternativa para un manejo más seguro del acretismo placentario 14. Como se evidencian en el estudio de Lin et al., en el que realizaron ligadura de arterias uterinas previo al alumbramiento de la placenta reduciendo el sangrado uterino, el tiempo quirúrgico y los resultados adversos como trastornos de la coagulación y unidades de hemoderivados transfundidos 1.
Otros autores reportaron resultados similares. Gelany et al. evidenciaron mayor pérdida de sangre y requerimientos de transfusión significativamente más altos en comparación con las pacientes a quienes realizaron ligadura de arterias uterinas. Además, un procedimiento como la embolización ha sido utilizado junto con un enfoque conservador para acelerar la absorción placentaria, disminuyendo su vascularización 15.
Por otra parte, el manejo conservador involucra todas las técnicas que tienen como objetivo preservar la fertilidad 15 y tiene el potencial de reducir la necesidad de cirugía invasiva 13. También se debe explicar adecuadamente a la mujer sobre los riesgos que puede presentar. En caso de que se decida un manejo expectante, la administración de antibióticos profilácticos y ácido tranexámico deberá ser utilizado 16.
De esta manera, el tratamiento conservador puede tener éxito en pacientes con adherencia placentaria focal. Esto implica la extracción de la placenta mediante extracción manual o escisión quirúrgica, seguida de la reparación del defecto resultante 11. Otra alternativa es el manejo con metotrexato, aunque muchos autores no lo recomiendan debido a que cuando se realiza el pinzamiento del cordón umbilical, la proliferación de células trofoblásticas se detiene, por tanto, el metotrexato no tendría donde actuar 16.
Sin embargo, en el protocolo PRIMMA se administró metotrexato 50 mg directamente en las arterias uterinas, previo a la embolización, y la placenta permaneció in situ en pacientes que no fueron sometidas a histerectomía, en las cuales se reabsorbió completamente en un tiempo promedio de diecisiete semanas, reportando menor sangrado y tasas de complicaciones; se hizo seguimiento una vez por semana durante dos meses, en el cual se realizó ultrasonido, con la finalidad de descartar datos tempranos de infección 17.
Las mujeres diagnosticadas con placenta percreta pueden beneficiarse mucho de la histerectomía tardía y el manejo de equipos multidisciplinarios, debido a que es menos riesgosa en mujeres hemodinámicamente estables, sin signos de separación placentaria y sin sangrado importante 16. No obstante, pueden presentar sangrado vaginal después de varios días o semanas; cuando la placenta se vuelve necrótica existe la posibilidad de separación espontánea y sangrado, la cual puede eliminarse mediante resección histeroscópica guiada por ecografía o requerir manejo quirúrgico de emergencia 16.
En general, se evidenció que con un diagnóstico prenatal puede sustancialmente disminuir la morbilidad materna. Así, por ejemplo, disminuye la cantidad del sangrado, las unidades de hemoderivados para transfusión, así como los días de hospitalización en el posoperatorio. De esta manera, al igual que la participación multidisciplinaria, la planificación y la anticipación de complicaciones en casos de acretismo placentario se asocia con mejores resultados 18.
Con respecto a la paciente del reporte de caso, el sangrado fue escaso, sin complicaciones de otros órganos afectados y con una evolución satisfactoria con el procedimiento de la embolización de vasos anómalos, dejando los vasos nativos intactos; este resultado concuerda con los estudios informados anteriormente.
Por último, se resalta esta patología como problema de salud pública debido a su notable aumento en las últimas décadas. Es fundamental evaluar los riesgos y beneficios de la cesárea electiva cómo vía de terminación del embarazo. Asimismo, de realizar un adecuado control prenatal para la prevención y el diagnóstico anteparto del acretismo placentario se puede esperar que marque una diferencia significativa en la reducción de la morbimortalidad materna.
El caso clínico no contó con ningún tipo de financiación provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro. Los autores declaran no tener ningún conflicto de intereses.















