Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Reumatología
versão impressa ISSN 0121-8123
Rev.Colomb.Reumatol. v.15 n.4 Bogotá out./dez. 2008
HISTORIA
entrelazan la estructuración del síndrome
antifosfolipídico
Carlos Vinicio Caballero4, Uriel Panqueva2, Alberto Yunez5,
Antonio Cabral6, Ricard Cervera7
2 Médico Reumatólogo, Universidad Nacional. Bogotá-Colombia.
3 Profesor Asociado Facultad de Medicina, Universidad Nacional.
4 Profesor Asociado, Facultad de Medicina, Universidad del Norte.
5 Medicina Interna. Universidad del Rosario. Bogotá-Colombia.
6 Profesor Titular. Facultad de Medicina, UNAM. Instituto Nacional de la Nutrición, México.
7 Jefe del Servicio de Enfermedades Autoinmunes. Hospital Clinic. Universidad de Barcelona. Barcelona, Cataluña, España.
Recibido: octubre 15 de 2008. Aceptado: diciembre 6 de 2008.
La ciencia es para el mundo moderno lo
que el arte fue para el antiguo
Benjamin Disraeli
En esta vida nada es verdad, nada es mentira,
todo es según el cristal con que se mira.
Vicente Camporedondo
Después de un análisis bibliográfico exhaustivo de cómo se realizaron los diferentes descubrimientos de la serología falsa positiva, la estructura de las cardiolipinas y el anticoagulante lúpico, describiremos en una forma muy sucinta los hallazgos clínicos y los descubrimientos de los estudios de laboratorio, que fueron hilvanando el grupo de investigadores clínicos y de laboratorios que dirigía Graham Hughes en el Hospital St. Thomas, hasta los primeros años de 1990, y finalizaremos esta segunda parte con la organización de los foros, conferencias y talleres.
Al revisar algunos de estos proto-artículos, no se puede descartar que algunos casos fuesen síndrome antifosfolipídico, pero sí llama la atención que la descripción de este síndrome fue producto de una serie de observaciones que se realizaban en las rondas clínicas del Hospital de Saint Thomas de Londres en el grupo que dirigía Graham Hughes, en más de una década de análisis clínico y de laboratorio en un subgrupo de pacientes con lupus y manifestaciones hematológicas, especialmente de tipo trombofílicas y esencialmente la descripción de la forma primaria del síndrome.
Secuencia de los antecedentes históricos del síndrome antifosfolipídico
En 1906, Augustus von Wasserman1 hizo la primera descripción de un antifosfolípido aFL en los pacientes con sífilis, a través de una técnica de fijación del complemento que denominó reagina, utilizando como antígeno, extractos lipídicos de hígados de fetos afectados por la forma congénita de la enfermedad. Esta reacción se logró establecer en esa época, porque Wassermann se empezó a interesar en el estudio del complemento, que había sido descubierto por Jules Jean Baptiste Vincent Bordet y Octave Gengou en 1901. La reacción de Wassermann se basa en dos principios fundamentales de laboratorio: que el complemento puede mediar la hemolisis de los eritrocitos sensibilizados por los anticuerpos y que cualquier reacción de antígeno-anticuerpo, puede resultar en una fijación no específica del complemento de modo que, la presencia de un anticuerpo podría detectarse y cuantificarse para el diagnóstico de la sífilis. Esta se considera la primera prueba para un diagnóstico serológico. Esta reacción debería haberse llamado Bordet-Wassermann.
En 1907, Landsteiner y cols.2 describieron que el antígeno se podía obtener de tejidos de humanos y de animales. Landsteiner demostró posteriormente que en la reacción de Wassermann se podían utilizar otros tejidos, especialmente corazón bovino; luego se le añadió a la técnica original de Wassermann, colesterol y lecitina para incrementar la sensibilidad de los antígenos. Estos dos trabajos previos, el de Wassermann en 1906 y los estudios de fijación de complemento en diferentes tejidos en 1907 por Landsteiner, le facilitaron a Mary Pangborn encontrar el antígeno adecuado para mejorar la técnica. En 1942, Mary Pangborn3-5 por sus múltiples artículos sobre la preparación del antígeno, demostró que el antígeno al cual se unía la reagina, se encontraba en el corazón del buey, por lo cual dicho antígeno fue denominado cardiolipina. Como un homenaje de reconocimiento a la técnica de la Dra. Pangborn por sus múltiples artículos sobre la preparación del antígeno transcribimos de su artículo original la forma como se desarrolló la técnica de la preparación del antígeno de la cardiolipina, que se convirtió en el artículo seminal, para la descripción de la técnica de los aCL.
"Preparation of the antigen"
"To evaluate suitability for use in preparing antigens for the complement-fixation test for syphilis, a sample of cardiolipin or of lecithin is substituted in preparations otherwise made with materials previously found to be acceptable. The following formula is used invariably for the composition of the New York State Department of Health complement- fixation antigen:
| % | |
| Cardiolipin | 0.0175 |
| Lecithin | 0.0875 |
| Cholesterol | 0.3 |

Moore describió en 1946 la técnica del VDRL5-8. En 1952, tanto Moore6-8 como Conley y Hartmann9 informaron la presencia de VDRL falsamente positivos; es decir, que existía reactividad en personas sin infección por treponemas, aunque sus títulos rara vez excedían diluciones de 1:8. Esta reactividad se dividió en "aguda" y "crónica", encontrándose dentro del primer grupo, los casos secundarios a infecciones virales agudas, y por micoplasma o plasmodium, al igual que el antecedente de vacunación. En el segundo grupo se encontraron los drogadictos intravenosos, los pacientes con enfermedades autoinmunes y los ancianos. En el grupo de las enfermedades autoinmunes están las patologías colágeno vasculares, en particular, el lupus eritematoso sistémico (LES). Esta asociación fue del 10 al 20%, y tan importante, que la presencia de un VDRL falsamente positivo se incluyó dentro de los criterios diagnósticos para el LES. Hacia los años cuarenta, también Pangborn3-5 estudió las cardiolipinas y su poder antigénico. En 1952, Conley y Hartmann9 describieron e introdujeron el término de "anticoagulante lúpico", para referirse a una sustancia presente en los pacientes con LES, que prolongaba las pruebas de coagulación. Para ese entonces no se sabía qué tipo de defecto en la coagulación tenían los pacientes con LES que presentaban el anticoagulante lúpico (AL). Ellos describieron dos pacientes, con lupus, cuyo plasma contenía un inhibidor de la coagulación; dicho inhibidor tenía la característica de prolongar la coagulación y el tiempo de protrombina, a pesar de utilizar el plasma de los pacientes y diluirlo con un pool de plasma de individuos normales; como este inhibidor se encontraba predominantemente en pacientes lúpicos, el fenómeno del anticoagulante, in vitro, se empezó a denominar anticoagulante lúpico. Friek en 1955 confirma este resultado. Nilsson y Laurell10 en 1957 informan sobre la asociación de hipergamaglobulinemia, anticoagulantes circulantes y reacción de Wasserman falsa positiva.

Pero no fue hasta el año de 1983, cuando Harris y cols.11, utilizando la técnica de Elisa, modifican el procedimiento anterior (técnica de precipitación del VDRL de Moore)5-8, logrando mayor sensibilidad y especificidad, y encuentran que este anticuerpo puede estar presente en pacientes con otras patologías autoinmunes, además del lupus.
En 1954, Beaumont12 fue el primero en informar un paciente con anticoagulante lúpico y abortos recurrentes.
Krulik y cols.13 informan el caso de una paciente con anticoagulante circulante, trombocitopenia, quien tuvo cuatro abortos espontáneos, pero no se reconoció que los aCl fuesen los responsables de la trombocitopenia. Pero Von Felten y cols.14 en 1977, en un artículo muy poco comentado, sugirieron que los anticuerpos antifosfolípidos pueden ser la causa de la trombocitopenia. Mee-ling Boey y cols.15 en su serie de casos en 1983, analizan esta asociación, pero fueron Harris y cols.16,17 en 1985 quienes en dos artículos, enfatizan sobre la fuerte asociación de trombocitopenia con aCl y la incidencia de anticuerpos antifosfolípidos en pacientes con púrpura trombocitopénica idiopática. Nilsson, Astedt, Hedner y cols.18 en 1975, es decir 21 años después, describieron muerte uterina y anticoagulante circulante (antitromboplastina) en una mujer aparentemente sana, quien sufrió tres pérdidas fetales. En la placenta se observó necrosis, depósitos fibrinoides y múltiples infartos, es decir la vasculopatía del S.A.F. Grennan y cols.19 en 1978 describen la vasculopatía decidual en pacientes con lupus y Abramowsky y cols.20 caracterizaron esta vasculopatía placentaria a nivel inmunológico en pacientes con lupus en 1980, en la revista New England Journal Medicine. Cinco años después, Soulier y Boffa21 describieron los abortos a repetición, trombosis y anticoagulantes circulantes y antitromboplastina.
Jean Pierre Soulier (1915-2001), hematólogo francés, nació en París el 14 de septiembre de 1915 y se graduó de médico en la universidad de París en 1935; realizó un research fellow en la universidad de Harvard y regresó como director del servicio de transfusión en París. Su área de investigación fue la coagulación sanguínea e introdujo nuevas técnicas para investigar este problema. En 1947 publicó su descubrimiento sobre el anticoagulante phenil-lidane-dione y fue el primero en preparar la fracción terapéutica para tratar la deficiencia del factor IX y el complejo de la protrombina. Con Marie Claire Boffa y otro grupo de investigadores franceses conformaron un grupo de excelencia para el estudio del S.A.F.
En 1963, Bowie, Thompson, Pascuzzi y Owen22, de la Clínica Mayo, informan la asociación paradójica de lesiones trombóticas en pacientes con anticoagulante lúpico circulante y fueron los primeros que correlacionaron la trombosis vascular y el anticoagulante lúpico.
Dos años más tarde, Alarcón-Segovia fellow de reumatología de la clínica Mayo y Osmundson23 en 1965 informan en una serie de casos de pacientes con lupus y enfermedad vascular periférica, la presencia de un anticoagulante lúpico circulante y VDRL falso positivo que presentan eventos trombóticos. Doce años después Johansson y cols.24 describieron los mismos hallazgos de Alarcón-Segovia y Osmundson.
En uno de los estudios que realizó Hughes y Wilson25 en 1975 sobre la neuropatía jamaiquina en la que se observa una serología falsa positiva y la mielopatía transversa, plantearon que los anticuerpos anti-cardiolipina podrían reaccionar en forma cruzada con los fosfolípidos neuronales incluyendo cefalina y esfingomielina.
En 1963, Bowie y cols.22,26 describieron como paradójica la existencia de una tendencia a la trombosis de dichos casos.
Lechner y cols.27, en 1974, analizaron la literatura previamente publicada y su propia experiencia y concluyeron que hay una prevalencia del 26,6% de trombosis en 64 pacientes con sospecha de lupus y anticoagulante lúpico (AL). Mueh y cols.28 en 1980 encontraron evidencia de eventos trombóticos en 23% de 35 pacientes en un periodo de cuatro años, y que estos pacientes tenían en común la presencia del anticoagulante lúpico. Boey y cols.15 en 1983, en el Hammersmith Hospital en Londres, encuentran que 18 de 31 pacientes (58%) tenían AL y trombosis. Una frecuencia similar observan Elías y Eldor29 en 1984: es decir 54% de 35 pacientes tenían AL, con uno o más episodios de trombosis y episodios de tromboembolismos.
Harris y Gharavi11 describieron en 1983 la técnica de radioinmunoensayo para la detección de los aCl y, posteriormente, las técnicas por ELlSA que se utilizan en la actualidad.
Síndrome de Hughes (síndrome antifosfolipídico)
Después de revisar la serie de sucesos que se iniciaron con Wasserman 19061, Mary Pangborn 19423, Moore en 19466, Conley y Hartman9 en 1952, Beaumont12 en 1954, Soulier y Boffa21 en 1980 y especialmente las observaciones realizadas en 1975 por Wendell Wilson (research fellow), de Graham Hughes25 quienes estudiaron la neuropatía de Jamaica en la que observaron una serología falsa positiva y anticuerpos antinucleares, Hughes planteó la posibilidad de que los aCl reaccionan en forma cruzada con fosfolípidos neuronales y la posibilidad de existir un subgrupo de pacientes que él denominó: "the anticardiolipin syndrome"30,35. Aún faltaban otros sucesos como los descritos por Bowie y cols.26, en 1963, la descripción de Manoharan y cols. en 1977 en Australia sobre trombosis venosa recurrente asociada a un inhibidor de la coagulación en ausencia de lupus sistémico, la relación entre el inhibidor lúpico y abortos recurrentes en una mujer joven en 1980, los defectos de la coagulación por Byron36 en 1982, la asociación de trombosis en pacientes con el anticuerpo lúpico en 1980 y la descripción del argentino Carreras y cols.37 sobre trombosis arterial, muerte intra-uterina, anticoagulante lúpico y la detección de inmunoglobulinas tipo IgG que actúan como anticoagulante lúpico e inhiben la producción de prostaciclina. Estas series de publicaciones en forma secuencial y la publicación de Graham Hughes en el British Medical Journal en octubre 8 de 1983 con sus colaoradores Boey, Colaco, Gharavi, Elkon y Loizou al estudiar 31 de 60 pacientes con lupus y otras enfermedades del tejido conjuntivo demuestran claramente la asociación de trombosis y anticoagulantes lúpico38,39. Una semana después, el 15 de octubre también en el British Medical Journal, Hughes en un recuento histórico sobre anticoagulante lúpico, trombosis, abortos y enfermedad cerebral, empieza a delinear el síndrome anticardiolipina40. En este artículo Hughes informa que Stollar40, Lafer41, Shoenfeld42 y Schwartz43 en forma experimental en ratones demuestran que los anticuerpos monoclonales anti-DNA pueden unirse a polinucleótidos y a fosfolípidos y uno de estos anticuerpos tiene actividad anticoagulante. Simultáneamente Harris, Gharavi, Boey, Patei, Mackworth-Young, Loizou y por ende Hughes11, en la revista Lancet describen la técnica de laboratorio para detectar los aCl asociados a las manifestaciones clínicas como las trombosis en los diferentes órganos, el aborto y los anticoagulantes circulantes. 1983 es un año importante para la medicina, con la descripción del SAF, como lo expresó Miguel Vilardell, decano de la facultad de medicina de la universidad de Barcelona: "hay 2 nuevas enfermedades en las postrimerías del siglo XX, el sida y el SAF"33.
A continuación, como un homenaje a Graham Hughes, transcribimos la conferencia histórica "Prosser-White Oration" 1983, denominada Connective tissue disease and the skin; Hughes describe el SAF30, pero ya en 1982 en el Heberden Round de la Sociedad Británica de Reumatología informó un caso de un paciente de 16 años con SAF primario32.
- "I am honoured by your invitation to deliver the 1983 Prosser-White Oration. In so many ways the development of dermatology and rheumatology have paralleled each other in maturing from being purely "peripheral" to encompassing the broader aspects of medicine. No more clearly is this shown than in connective tissue diseases such as systemic lupus, the subject which I am to address today.
Robert Prosser-White, in 1919, took on the additional title of "Enthetic Surgeon" to the Royal Infirmary at Wigan, by which he meant that he had taken over the V.D. Department. By coincidence, it is a related topic specifically antibodies reacting with cardiolipin-which has become a focus of our research during the past couple of years. Some of the observations with has become a focus of our research during the past couple of years. Some of the observations with these studies have led to have embraced neurology, cardiology, thrombosis and fields seemingly far removed from dermatology or arthritis. For those currently working in my unit, this aspect of our research has led to a rare sense of excitement. I make no apology for concentrating on this aspect of our work.
A new syndrome?
Over the past 13 years at the Hammersmith Hospital, I have seen a number of patients who appear to me have a distinct syndrome or set of features. These have been referred to in previous Hammersmith meetings and publications, but this lecture gives me the opportunity to discuss this constellation of features in detail, and, to suggest certain pathogenic mechanisms.
Although many of these patients fall under the general heading of lupus, or lupus-like disease, I believe that the group is sufficiently homogeneous, and in some ways (such as the frequently negative A.N.A. serology) sufficiently different from typical systemic lupus erythematosus (SLE) to warrant separate considerations (Hughes, 1983).
The manifestations of this syndrome are thromboses (often multiple) and, frequently, spontaneous abortions (often multiple), neurological disease, thrombocytopenia and livedo reticularis (Table).
| Table. A commom syndrome ____________________________________ |
Clinical features
Multiple abortions Cerebral disease Livedo reticularis Thrombocytopenia
Anti-cardiolipin antibodies common |
| ______________________________________ |
The livedo reticularis is often most florid on the knees. This may or may not be associated with mild to moderate Raynaud's phenomenon.
These patients' blood pressures often fluctuate, apparently correlating with the severity of the livedo, suggesting a possible reno-vascular aetiology. However, this group of patients rarely has primary renal disease.
The cerebral features are prominent, and of three varieties: Headaches often migrainous and intractable.
Epilepsy (or abnormal EEG's) often going back to early teenage. Fortunately severe or difficult to control epilepsy is infrequent. Some patients have chorea.
Cerebro-vascular accidents sometimes transient and seemingly attributable to migraine, but frequently progressive. It is this aspect of the syndrome which I believe to be particularly significant and to which I shall return in this paper. The patients may develop transient cerebral ischaemic attacks or visual field defects, or, more significantly, progressive cerebral ischemia.
Two other features of the syndrome are a tendency to multiple spontaneous abortions and peripheral thrombosis, often with multiple leg and arm vein thrombosis. We have also seen Budd Chiari Syndrome and renal vein thrombosis in some of these patients.
We have of course tended to group these patients under the diagnostic umbrella of systemic lupus, though an alternative label of "primary" Sjögren's syndrome covers other patients, and characteristic dry Shirmer's tests and lymphocytic infiltration of the minor salivary glands have been found in a number (though not all) of this group of patients.
To my mind, however, the most striking, and often most serious feature of the disease is the tendency to thrombosis, particularly cerebral thrombosis. So prominent has this feature been that we have some patients in their 40's and 50's who had been diagnosed as primary cerebrovascular disease. The finding that many of these patients have high titres of circulating anti-cardiolipin antibodies leads us to believe that a new line of investigation may be possible in such patients. I will return to anticardiolipin antibody at the end this article."
En 1983, un grupo de investigadores de la unidad de Lupus de The Rayne Institute del Hospital St. Thomas, de Londres (Margaret Byron, Helen Englert, Bernie Colaco, Genevieve Derue, Mee-Ling Boey, Gerardo Ramírez, Aziz Gharavi, Nigel Harris, Charles Mackworth-Young, Sozos Loizou, Bupendra Patei, John Chan, Keith Elkon, Mark Walport, Ron Asherson, Munther Khamashta Ricard Cervera y Josef Font quien asistía frecuentemente a este centro, dirigido por Graham R.V. Hughes) fueron los que publicaron los primeros artículos en el Hospital Hammersmith y luego en el The Rayne Institute del Hospital St. Thomas30-34. Posteriormente enumeraremos cómo se describieron las diferentes presentaciones del SAF ya que demostraron en un grupo de pacientes con lupus que se caracterizaba por un complejo clínico a base de trombosis, abortos recurrentes, enfermedad neurológica y anticoagulante circulante. El año 1983 fue bastante prolijo para el Dr. Graham Hughes y de acuerdo con la descripción del autor en Israel Medical Association44 y transcrita por el Doctor Munther Khamashta45 en la 2a edición de su libro: HUGHES SYNDROME, y que reproduciremos a continuación:
"The description of the syndrome in 1983 came after a number of years of study of lupus, of myelopathy (especially so-called Jamaican neuropathy) and of atypical forms of connective tissue disease. We had become interested in the association of a false-positive VDRL with transverse myelopathy, and hypothesized, probably wrongly, that anticardiolipin antibodies might cross-react with neuronal phospholipids including cephalin and sphingomyelin. With our large clinic population, it is relatively easy to spot subsets of disease and it soon became apparent that the presence of anticardiolipin antibodies (also the lupus anticoagulant) - hence antiphospholipid antibodies, were strongly associated with thrombosis and miscarriage. From a clinical point of view, the association with thrombosis related not merely to venous thrombosis, but - differentiating it from almost all other prothrombotic conditions - arterial thrombosis, especially strokes.
In 1983, I was invited to present my findings to a British dermatology society meeting - the "Prosser White oration". The following extract, taken from that paper, highlights, Ibelieve both the clinical features of the syndrome, and the recognition of a "Primary" antiphospholipid syndrome: Although many of these patients fall under the general heading of lupus, or lupus-like disease, I believe that the group is sufficiently homogeneous, and in some ways (such as the frequently negative ANA serology) sufficiently different from typical systemic lupus erythematosus (SLE) to warrant separate consideration. The manifestations of this syndrome are thrombosis (often multiple) and, frequently, spontaneous abortions (often multiple), neurological disease, thrombocytopenia and livedo reticularis. The livedo reticularis is often most florid on the knees. This may or may not be associated with mild to moderate Raynaud's phenomenon.
These patients' blood pressure often fluctuates, apparently correlating with the severity of the livedo, suggesting a possible renovascular aetiology. However, this group of patients rarely has primary renal disease. The cerebral features are prominent and of three varieties: headaches - often migrainous and intractable; epilepsy (or abnormal EEGs) - often going back to early teenage. Fortunately, severe or difficult-to-control epilepsy is infrequent. Some patients have chorea. Cerebrovascular accidents - sometimes transient and seemingly attributable to migraine, are frequently progressive. ... The patients may develop transient cerebral ischaemic attacks or visual field defects, or, more significantly, progressive cerebral ischaemia.
Two other features of the syndrome are a tendency to multiple spontaneous abortions and peripheral thrombosis, often with multiple leg and arm vein thrombosis. We have also seen Budd- Chiari syndrome and renal vein thrombosis in some of these patients. We have, of course, tended to group these patients under the diagnostic umbrella of systemic lupus, though an alternative label of "primary" Sjögren's syndrome covers other patients, and characteristic dry Schirmer's tests and lymphocytic infiltration of the minor salivary glands have been found in a number (though not all) of this group of patients. To my mind, however, the most striking, and often the most serious feature of the disease is the tendency to thrombosis, particularly cerebral thrombosis. So prominent has this feature been that we have some patients in their 40s and 50s who had been diagnosed as primary cerebrovascular disease or - when the labile hypertension has been observed - as hypertensive cerebrovascular disease. The finding that many of these patients may have 4 Hughes Syndrome high titres of circulating anti-cardiolipin antibodies leads us to believe that a new line of investigation may be possible in such patients. In the early 1980s my team then at Hammersmith, collected large numbers of patients who had the syndrome, yet did not meet the classification criteria for lupus - we called these patients "anticardiolipin syndrome" - and changed the name to the antiphospholipid syndrome when it was clear that these patients' sera were also crossreactive with other phospholipids such as phosphatidylserine.
So, in the few years between 1983 and 1987, our description of the syndrome included recurrent fetal loss, livedo, renal thrombosis, strokes, liver thrombosis including Budd-Chiari syndrome, myelopathy, chorea, bowel infarction, thrombocytopeni, pulmonary hypertension and dementia. The clinical collaborators included Margaret Byron, Bernie Colaco, Genevieve Derue, Mee-Ling Boey, later joined by Charles Mackworth-Young, Sozos Loizou, Bupendra Patel, John Chan, Keith Elkon, Mark Walport and Ron Asherson. In the laboratory, two research fellows, Aziz Gharavi, and later Nigel Harris, spearheaded the evelopment of immunoassays culminating in the first (Lancet) paper on the assay for anticardiolipin antibodies which paved the way for the development of the enzyme-linked immunosorbent assay (ELISA) and the widespread testing and recognition of the syndrome."
En la conferencia realizada en 1983 en la Prosser-White Oration, en la sociedad Británica de Dermatología Graham RV Hughes enfatizó que los pacientes que describe (vide supra) no tienen los criterios de un Lupus clásico, sino una entidad diferente30. Esta afirmación fue producto de una década de observaciones clínicas, de laboratorio y la información de varios estudios y que él la resume de la siguiente manera:
"No obstante, a muchos de estos pacientes se les coloca el membrete de lupus, o enfermedades parecidas al lupus; yo creo que este grupo es suficientemente homogéneo, y en algunos casos durante el curso de la enfermedad, desde el punto de vista serológico, son frecuentemente ANAS negativos, que los hace diferentes a los casos típicos del lupus eritematoso sistémico, y certifico que se deben tener en cuenta y con una consideración diferente.
Las manifestaciones de este síndrome son trombosis (a menudo múltiples) y, frecuentemente, abortos espontáneos (a menudo múltiples), enfermedad neurológica, trombocitopenia y livedo reticularis. La livedo reticularis es a menudo más florida en las rodillas. ésta puede estar o no asociada con leve o moderado fenómeno de Raynaud. Con este comentario, el profesor Graham Hughes describió el síndrome antifosfolipídico primario y secundario. Esta descripción sobre el concepto del síndrome antifosfolipídico persiste aún en nuestros días30-34-44.
Queremos hacer hincapié en los trabajos que antecedieron a esta descripción, aunque en algunos casos se repita la información, pues el papel de la historia es destacar la información que se ha publicado y que generó el concepto sobre el síndrome, que hoy identificamos claramente. Después de la secuencia cronológica, citada anteriormente, en la que se resaltaron de cada trabajo los datos sobresalientes, seguimos a continuación con el grupo del St. Thomas de Londres, y posteriormente, con el grupo de Alarcón-Segovia en México.
Grupo del ST. Thomas, de Londres A finales de la década de 1970 y a comienzos de los años ochenta, el grupo del St. Thomas documentó un grupo de pacientes con el síndrome de anticardiolipina primario y secundario30-34-44. En 1982, Graham R.V. Hughes32 presentó en el "Heberden Round" de la British Society of Rheumatology a un paciente de dieciséis años con anticuerpos anticardiolipina positivo y serología negativo para lupus, que aún hoy no tiene datos clínicos ni serológicos para lupus. Dicho paciente tenía los criterios para este síndrome. En 1983, Hughes30 describió los diferentes pasajes mencionados anteriormente, en la Prosser-White Oration de la British Society of Dermatology, y en el British Medical Journal publicó su artículo clásico sobre un grupo de pacientes con lupus, trombosis arterial y venosa, abortos a repetición y anticoagulante lúpico38-40. La descripción de Graham Hughes es producto de cuidadosas observaciones clínicas que combinó con serios estudios científicos y con una documentación basada en el laboratorio30,34,44. En ese mismo año, Boey y cols.15 describieron en el British Medical Journal los mismos hallazgos, y Harris y cols.11, en Lancet, describieron la técnica para la detección del anticuerpo anticardiolipina por el radioinmunoensayo, así como su asociación con trombosis en lupus. También en ese mismo año se publicaron otros dos importantes artículos sobre el síndrome: el de Asherson y colaboradores, sobre hipertensión pulmonar y lupus, y el de Nigel Harris, Helen Englert y cols.47 sobre aCl y síndrome de Guillain-Barré.
Englert32 fue quien denominó por primera vez este síndrome como el síndrome de Hughes, denominación que se ratificó en el VI Simposio en Lovaina (Bélgica). Por su parte, Genevieve Derue y Graham Hughes fueron quienes utilizaron por primera vez el nombre de anticuerpos antifosfolipídicos para titular su artículo "Antiphospholipid Antibodies in Acute Guillain-Barré Syndrome", publicado en la revista Lancet47. Las técnicas desarrolladas por Harris y Gharavi en el laboratorio de Graham Hughes para el ensayo de la anticardiolipina resultaron cuatrocientas veces más sensibles que la prueba de aglutinación del VDRL y más importantes que las pruebas realizadas previamente11. Graham Hughes30 describió las enfermedades del tejido conectivo y la piel (The 1983 Prosser-White Oration); Harris y cols.48 describieron el infarto cerebral en lupus y la asociación con anticuerpos anticardiolipinas en 1984, y Hughes y Asherson49 informaron sobre la trombosis renal en este síndrome y las formas atípicas del lupus.
Mackworth-Young y cols.50 describieron la hipertensión portal y pulmonar y su asociación con anormalidades de la coagulación. Hughes informó sobre la importancia de la livedo y los anticuerpos anticardiolipinas, siendo el primero en llamar la atención sobre esta asociación, que luego fue confirmada por él mismo en trabajos posteriores30-34.
En 1985, Hughes51 informó que la tríada de trombosis, trombocitopenia y pérdida fetal recurrente se encontraba en pacientes lúpicos con aCl, y denominó esta asociación como "síndrome anticardiolipinas" la cual fue rápidamente redenominada como "síndrome antifosfolipídico, segundo, al encontrar que no sólo existían aCl, sino también otros tipos de aFL. En efecto, el grupo de Londres organizó en 1984 y 1986 las dos primeras conferencias, denominadas por ellos "World Symposium on Anti- Phospholipid Antibodies". a la cual asistieron los investigadores de la Unidad de Investigación del lupus del Hospital St. Thomas, encabezada y dirigida por Hughes, con la participación de Aziz Gharavi, Nigel Harris, Munther Khamashta y otros investigadores (Marie Claire Boffa, Angela Tincani, Piere Luigi Meroni, Yehuda Shoenfield, Ron Derksen, Jean Claude Piette, Takao Koike, Donato Alarcón-Segovia, Antonio Cabral y otros) (tabla 2)32,33.
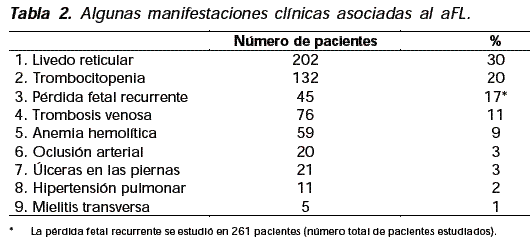

Estas conferencias sirvieron para fortalecer la organización de los conceptos sobre el síndrome y para estandarizar las técnicas de laboratorio, evitando así el caos producido por los criterios individuales de los investigadores. El organizador del VIII Congreso (del 6 al 8 de octubre de 1998, en Saporo, Japón) fue Takao Koike, quien también ha realizado varios aportes al conocimiento de este síndrome, y el "Chairman" del X Congreso (entre el 29 de septiembre y el 3 de octubre de 2002 en Giardini Naxos, Taormina, Sicilia) fue el profesor Yehuda Shoenfeld de Israel32,33.
Genevieve Derue y cols.52 documentaron la asociación de pérdida fetal en lupus y la asociación con los anticoagulantes circulantes. Este trabajo confirmó las observaciones descritas por Beaumont14, en 1954; Nilsson y cols.18, en 1975; Soulier y Boffa21, en 1980, y Carreras y cols.37, en 1981. Harris y cols.53 describieron en 1984 el infarto cerebral y la asociación con los anticuerpos anticardiolipina, y en 1985, Harris y cols.16,17 describieron la asociación de los anticuerpos anticardiolipina y la púrpura trombocitopénica autoinmune.
1985
Sozos Loizou y cols.54 estandarizaron el método de Elisa (Ensyme Linked Immunosorbent Assay), y cuantificaron sus resultados. Esta técnica es la más utilizada hoy en día en el mundo para el estudio del síndrome antifosfolipídico. Harris, Gharavi y Hughes55 escribieron un artículo que denominaron "Antiphospholipid Antibodies"; Graham Hughes51 escribió un artículo en la Clinical Experimental Rheumatology que denominó "The Anticardiolipin Syndrome"; Asherson y cols.56 analizaron la asociación de anticuerpos anticardiolipinas, el síndrome del arco aórtico y el anticoagulante lúpico, y Asherson y cols.53 informaron la importancia del tratamiento con warfarina para el tratamiento de la trombosis recurrente, y la posibilidad de la recurrencia al suspender la medicación.
1986
Ron Asherson y cols.58 describieron la asociación de trombosis arterial gastrointestinal y vinculación con factores de la coagulación en lupus, y Asherson y cols.59 informaron sobre tres pacientes con hipertensión pulmonar, lupus y anticuerpos anticardiolipinas.
1987-1988
Asherson y Hughes60 describieron la asociación de anticuerpos antifosfolipídicos y corea. Estos dos autores, con Derksen y Harris, informaron en otro artículo sobre la corea y la asociación con el lupus y con una enfermedad que simula el lupus61 (posteriormente se documentó que estos casos eran síndrome de antifosfolípido primario); Asherson y cols.62 informaron los casos con demencia multi-infarto y trombosis cerebrales recurrentes en el lupus asociado con anticuerpos antifosfolipídicos; Harris y cols.63 informaron sobre la importancia de la estandarización y la evaluación de las pruebas para los anticuerpos anticardiolipinas que realizaron en Londres el 4 de abril de 1986; Gharavi y cols.64 describieron la asociación de los diferentes isotipos y su especificidad en el síndrome antifosfolipídico; Charles Mackworth-Young, David, Loizou y Walport65 describieron a algunos pacientes con lo que denominaron síndrome de antifosfolípidos primario. Fue la primera vez que se mencionó este síndrome y se describió en una reseña que apareció en la revista British Joumal Rheumatology en 1987.
Por su parte, Harris, Baguley, Asherson y Hughes66 describieron en una reseña las características clínicas y serológicas del síndrome antifosfolipídico, y Harris67 propuso el nombre de síndrome antifosfolipídico en un artículo que denominó "Syndrome the Black Swan".
Otros trabajos desarrollados por el grupo de St. Thomas
Munther Khamashta y cols.68 describieron en 1990, en la revista Lancet, la asociación de anticuerpos anticardiolipina y el compromiso de las válvulas cardíacas en lupus. Asherson y Hughes69 habían descrito la asociación de enfermedad de Addison y el síndrome antifosfolipídico primario en 1989. También en ese año, Asherson y Hughes70 habían informado acerca del hipoadrenalismo, enfermedad de Addison y anticuerpos antifosfolipídicos, si bien el primer informe sobre insuficiencia adrenal y anticuerpos anticardiolipina había sido realizado por Grottolo y cols.71. En 1988, en un artículo publicado en Journal Rheumatology, Asherson72 había descrito algunos criterios para el síndrome antifosfolipídico primario, concepto que él mismo y sus colaboradores ampliaron en la revista Medicine, y que correspondía a aquellos pacientes que no tenían criterios de lupus. Estos investigadores consideraron que los anticuerpos antinucleares podían estar en los pacientes pero a títulos bajos, aunque no se observaron los anticuerpos anti- DNA y los anti-ENAS; también informaron sobre un grupo de pacientes como lupus (lupus-like disease) para aquellos que tenían menos de cuatro criterios para lupus; pero su aplicación clínica tenía dos limitaciones: por un lado, la duración de la enfermedad y el tiempo en aparecer algunos criterios serológicos y clinicopatológicos73. En el grupo de Londres, algunos pacientes evolucionaron de un diagnóstico de síndrome antifosfolipídico primario o "lupus like" al lupus durante un seguimiento de cinco años. Igualmente, en México, el grupo de Alarcón-Segovia y Sánchez Guerrero74 quien también definió en 1989 los criterios para el síndrome antifosfolipídico primario, describió a dieciséis pacientes que tenían el diagnóstico de SAF y que evolucionaron a lupus entre tres y quince años. Por otro lado, la segunda limitación eran los criterios de la ACR para lupus, que no son relevantes para discriminar el SAF y el lupus puesto que el SAF puede producir seis de los once criterios para lupus75.
En 1988, Khamashta y colaboradores76 informaron sobre el síndrome de Sneddon y anticuerpos antifosfolipídicos, que previamente habían informado Asherson y cols.77. En 1995, Khamashta y cols.78 describieron además el tratamiento de la trombosis en el síndrome de anticuerpos antifosfolipídicos, en el New England Journal Medicine. En ese mismo año, Khamashta y Asherson79 empezaron a denominar el síndrome antifosfolipídico como síndrome de Hughes, y establecieron la importancia de este síndrome como causal de trombosis. Hunt y Khamashta80 describieron el tratamiento del síndrome de Hughes, y en el año 2000, Munther Khamashta81 editó un libro como Hughes Syndrome (antiphospholipid syndrome), con una revisión extensa de la literatura sobre este síndrome; este libro tiene dos ediciones. En 1989, Asherson, Harris, Gharavi, Hughes y Alarcón-Segovia describieron el "síndrome antifosfolipídico" "primario" (SAFP), caracterizado por la tríada descrita en pacientes sin LES.

Síndrome antifosfolípido primario
Soulier y Boffa21 en su artículo de 1980 informaron la triple asociación de pérdida fetal recurrente, trombosis y AL en pacientes sin lupus, que posteriormente Hughes30,32-34,84 lo reconoce en sus publicaciones de 1983, 1984 y 1985 en pacientes sin lupus. Previamente Hughes32 en 1982, en el Heberden Round de la Sociedad Británica de Reumatología, informa el caso de una paciente de 16 años con SAF primario y que en el año de 1998, en la revisión histórica del SAF en la revista Lupus, no tenía hallazgos serológicos para lupus32; Azzudin Gharavi, de acuerdo a la narración de Munther Khamashta45 en la 2a edición de su libro sobre Hughes Syndrome, describe que Graham Hughes en el congreso de la A.C.R. en 1985 en New Orleans le comentaba a Azzudin Gharavi que el SAF primario podría tener la importancia del lupus y que en el mundo de la obstetricia, la anticoagulación podría reemplazar a los esteroides en el tratamiento de la pérdida fetal recurrente: qué extraordinario comentario. 1987 es un año crucial, en el que se define el paso del síndrome antifosfolípido primario por Harris y cols.66 a la descripción de Charles Mackworkth Young y cols.65, donde se utiliza por primera vez el concepto SAF primario en el British Journal Rheumatology. Ron Asherson73 informa sobre SAF primario en 25 pacientes del Hospital Hammersmith recogidos entre 1981 y 1985, pero algunos de estos pacientes tenían anti-DNA de doble cadena. Asherson26,72 en 1988, en un editorial del Journal Rheumatology, realiza la primera definición y los criterios para SAF primario. En ese mismo año, Font y Cervera85 en la revista médica de Barcelona plantean la posibilidad de una nueva entidad para el SAF primario. En 1989 se publican las primeras grandes series de SAF primario por Asherson y cols.73, Alarcón Segovia y Jorge Sánchez-Guerrero74 y Mackworth-Young y cols.86 quienes describen las características clínicas y de laboratorio del SAF primario.

¿Cofactores y síndrome fosfolípido-cofactor?
Loeliger, en 1959, informa el caso de un paciente hombre de 35 años, cuyo plasma era deficiente en un cofactor y la adición87 de un plasma normal corregía el defecto. Se demostró que este factor era la protrombina. En 1974, Rivard, Schiffman y Rapaport88 informan acerca de una proteína de 200 kD que no es una inmunoglobulina, que podría ser el cofactor del A.L. Yin y Gaston89 en 1985 demuestran que una gamaglobulina podría ser el cofactor del AL. Posteriormente en los diferentes ensayos para la detección de los aCl, demostraron la necesidad del suero bovino como diluente y esto aumentaría la capacidad del aCl de unirse al fosfolípido blanco.
De manera independiente, Galli90, McNeil91 y Matsuura92 y sus colaboradores encontraron en 1990 que la mayoría de los sueros de los pacientes con LES y APS requerían de la presencia de ?2GP-1 para la detección de las aCl.
Estos tres estudios se presentaron en el IV simposio Internacional sobre anticuerpos antifosfolipídicos que se realizó en Sirmione, Italia, en 1990, y en el foro Internacional del 13 de julio de 1994, en Tokio.
Un año después, Koikey Matsuura y cols.93 informaron que los aCl encontrados en la sífilis no requerían de ?2GP-l para su detección, y empezaron a plantear la posibilidad de que los anticuerpos estuvieran también dirigidos contra el cofactor ?2GP-I y que desempeñaran un papel importante en la patogénesis del síndrome.
La ? -2 glicoproteína I es una cadena simple de polipéptidos que contiene 326 AA, con un peso molecular de 50KD. Esta glicoproteína inhibe la fase de contacto de la vía intrínseca de la coagulación, la actividad protrombinasa plaquetas y la agregación plaquetaria inducida por ADP. Es uno de los anticoagulantes naturales como la proteína C, proteína S, antitrombina III y tiene una gran importancia en la patogénesis de la trombosis en autoinmunidad90-92,94,95.
Estos estudios describieron la presencia de un cofactor en el suero y en el plasma, que es esencial para la unión del aFL a los fosfolípidos aniónicos y a una variedad de proteínas plasmáticas como la ? 2-glicoproteína I, la protrombina y las proteínas C y S96.
En el síndrome de anticuerpos antifosfolipídicos (SAF) hay una gama de anticuerpos que se dirigen (aparentemente) contra diferentes fosfolípidos (FL). Recientemente se ha encontrado que para la detección de dichos anticuerpos por métodos de Elisa se requiere de la presencia de cofactores, que son un grupo de proteínas asociadas a ellos; también se empezó a postular su importancia patogénica96. Una de las inquietudes que se planteó desde un principio es cómo podrían ser antigénicos los PL, conociéndose desde hace muchos años su poco poder antigénico96. Con el descubrimiento de los cofactores proteicos se resolvió en parte dicha inquietud. Hoy se sabe que los anticuerpos están dirigidos primordialmente contra estas proteínas que tienen determinantes antigénicos escondidos, y que se expresan dependiendo de condiciones bioquímicas particulares96.
Posteriormente se describieron otros cofactores y anticuerpos dirigidos contra ellos, como la protrombina, por Bevers97, en 1991; la trombomodulina, por Gibson98, en 1992, y los quininógenos del alto y bajo peso molecular, por Bevers99, en 1995. Por su parte, Cabral, Alarcón- Segovia100 y sus colaboradores informaron en 1992 que para la detección de aCl en los pacientes con SAFP se requería también de la presencia del cofactor ? 2GP-1. El mismo grupo describió en 1995 los anticuerpos contra la ?2GP1 "nativa" (a?2GP-1)101; en 1995, su asociación con manifestaciones clínicas en pacientes con APS asociado a L.E.S102, y en 1996, en el SAFS103. En ese mismo año se describieron pacientes con las manifestaciones clínicas del APS sin aCl y con a?2GP-1104. En el año anterior, Triplett105 había propuesto el término de "anticuerpos antifosfolipídico-proteína", para designar a las inmunoglobulinas implicadas en el síndrome. Sin embargo, Alarcón-Segovia y col.106 propusieron después el término "APS/cofactor" para el síndrome en general, además de una clasificación.
Al parecer la unión del anticuerpo al antígeno es compleja y depende de la configuración de la molécula. Utilizando anticuerpos monoclonales, se ha logrado observar la unión a un sitio trimolecular que incluye fosfolípidos, proteína C y cofactor; por ello se piensa que la denominación síndrome fosfolípido cofactor puede estar equivocada45,106.
Los anticuerpos anti-FL, (anti-aFL) que se detectan en el APS comprenden: la prueba falsa positiva para sífilis, las anticardiolipinas (aCl) y el anticoagulante lúpico (AL). El AL hace referencia a los anticuerpos dirigidos a diferentes complejos conformados por PL y cofactor, presentes en la cascada de la coagulación, que alteran in vitro varias pruebas de la coagulación, como son la prolongación del TTP activado, el tiempo de veneno de la víbora de Russell, el tiempo de coagulación por el método de la kaolina y la prueba de inhibición plaquetaria96.
Estos anticuerpos dirigidos contra el anticoagulante lúpico (AL) son heterogéneos, y por ello es necesario utilizar varias pruebas de tamizaje para su detección107-110. La presencia de los AFL se asocia con la tríada trombosis, trombocitopenia y pérdida fetal recurrente, conformándose así el APS. Cada día se reconocen más manifestaciones asociadas con este síndrome, como son diversas alteraciones cardíacas, renales, dermatológicas, neurológicas y hematológicas96. Los conceptos fisiopatológicos han cambiado dramáticamente en los últimos años, principalmente después del descubrimiento del cofactor ? 2-glicoproteína (? 2GP-1)96.
El SAF/cofactor, como todos los anticuerpos que participan en su desarrollo, se cataloga como una condición autoinmune de carácter sistémica, no órgano-específica. Como en otras patologías de este tipo, se postula la existencia de una base genética que predispone a su desarrollo después de un estímulo endógeno o exógeno desconocido. La asociación del SAF con algunos tipos de moléculas del complejo mayor de histocompatibilidad y la descripción de casos del SAF familiar apoyan esta teoría96. Se ha descrito, por ejemplo, en la población caucásica, la asociación con la presencia de las moléculas HLA DR53, DR7, DQW7 y DR4111.
Alarcón-Segovia y su grupo encontraron en la población mexicana enferma la asociación con el HLA-DR5112. En un estudio en afroamericanos, realizado por Wilson113 en 1988, se encontró la asociación con deficiencia de las fracciones C4AC4B del complemento.
Los sucesos que se generaron después de activarse la autoinmunidad son diversos y dependen de la cantidad y heterogenicidad de los anticuerpos formados. A la luz de los conocimientos actuales, cada vez se dilucidan mejor estos aspectos fisiopatológicos del síndrome96.
Inicialmente se consideró que los anticuerpos que ocasionan los diversos componentes patológicos estaban dirigidos contra los aFL; posteriormente se planteó que lo eran contra un complejo lipídico proteico; pero, según las últimas investigaciones, dichos anticuerpos están dirigidos primariamente contra proteínas (cofactores), que requieren de la presencia de PL para determinar su poder antigénico96. Partiendo de estos conceptos parece conveniente conformar la fisiopatología desde el punto de vista de los cofactores, analizando su antigenicidad y la importancia de su relación con los fosfolípidos así como la participación de los anticuerpos dirigidos con ellos en la génesis del síndrome. La participación del endotelio, de las plaquetas y posiblemente de otros factores también se debe discutir96.
Gama de anticuerpos asociados al SAF
La gama de los anticuerpos asociados con el APS se amplía cada día más, siendo los más importantes los que se describen a continuación96. Los aFL encontrados en las pruebas convencionales se resumen como sigue:
- Anticardiolipinas (Elisa): a? 2GPl, aCl, anticuerpos contra otras proteínas que se unen a las cardiolipinas (especulativo).
- Pruebas de AL: antiprotrombina, a? 2GPl, antifactor V. Los anticuerpos posiblemente asociados con el APS, pero no detectados en pruebas convencionales.
- Anticuerpos contra componentes de la vía de la proteína C (antiproteína C, antiproteína S y antitrombomodulina).
- Antianexina V.
- Antiquininógeno de alto y bajo peso molecular.
- Antifosfolipasa A2 (especulativo).
Este grupo del INNSZ en México, dirigido por Donato Alarcón-Segovia, se interesó por los anticuerpos antifosfolipídicos (aFL) en 1986, especialmente en los enfermos con lupus eritematoso generalizado (LEG), con la intención, como lo expresa Alarcón-Segovia114 en el tomo VI sobre el pasado, presente y futuro del INN, "de conocer la frecuencia de los aFL y definir qué manifestaciones clínicas se asocian a ellos". Queremos que quede constancia de los antecedentes de este escrito:
"Para 1989 ya se tenían quinientos pacientes con las siguientes conclusiones: el 54% de ellos era portador de aFL estadísticamente asociado con las siguientes manifestaciones clínicas: anemia hemolítica y/o trombocitopenia, obstrucciones venosas y arteriales recurrentes, pérdidas fetales recurrentes, úlceras en piernas y livedo reticularis. Una vez definidas las manifestaciones clínicas asociadas a los aFL y después de aumentar el grupo de estudio a 667 enfermos, pudimos entonces proponer criterios diagnósticos del síndrome de antifosfolípidos secundarios al LEG".
"Durante el curso del estudio anterior, saltó a la vista que existía un grupo de enfermos con las manifestaciones clínicas mencionadas cuyos sueros también tenían los anticuerpos antifosfolipídicos pero sin ningún dato clínico ni serológico compatible con el diagnóstico de LEG; por estas razones, en 1989 describimos por primera vez a este grupo de enfermos como portadores de un síndrome nuevo denominado 'síndrome de antifosfolípido primario'.
Por las causas que producen las obstrucciones arteriales y venosas en estos enfermos, nuestro grupo también describió originalmente un nuevo tipo de afección de los vasos, denominado vasculopatía por antifosfolípidos115. "En este mismo grupo de enfermos y en otros con LEG, poco después, encontramos algunas explicaciones por las cuales los anticuerpos antifosfolipídicos pueden desaparecer de la sangre. Ya que se piensa que cuando las plaquetas están dañadas o activadas se propicia su destrucción, y conociendo que la aspirina inhibe precisamente el segundo fenómeno, en nuestro departamento tratamos con este medicamento a varios pacientes con problemas plaquetarios con resultados benéficos en un breve espacio de tiempo. En este mismo sentido, recientemente nuestro grupo también trató con aspirina a varias pacientes embarazadas con síndrome de antifosfolípido primario que anteriormente, habían tenido pérdidas fetales en varias ocasiones, llegando al final de su embarazo sin ningún contratiempo".
"Puesto que la asociación estadística de manifestaciones clínicas con un hallazgo en la sangre de los enfermos no es necesariamente sinónimo de causalidad, también nos hemos dado a la tarea de investigar este último aspecto ... En mayo de 1989 estudiamos el caso de un enfermo con anemia hemolítica autoinmune sin ningún otro dato clínico agregado, y encontramos en su suero cantidades aumentadas de aFL; a este enfermo le detectamos en sus eritrocitos precisamente los mismos aFL que tenía en su sangre y comprobamos que estos mismos anticuerpos eran capaces de unirse a los glóbulos rojos de otras personas sanas; ésta fue entonces la primera vez que se demostró la participación directa de los aFL como causantes de enfermedad..."
"...En otro grupo de estudios encaminados también a dilucidar si los anticuerpos antifosfolipídicos participan directamente en la destrucción aumentada de las plaquetas, hemos encontrado que estas células provenientes de enfermos con destrucción activa tienen más anticuerpos unidos a ellas que aquellas con enfermedad inactiva, y éstos más que los pacientes sin problemas plaquetarios. Como la mayoría de las manifestaciones clínicas que se asocian a los anticuerpos antifosfolipídicos son causadas por un aumento en la coagulabilidad sanguínea ocasionando obstrucciones arteriales y venosas, nuestro grupo también ha estado interesado en la relación que guardan los aFL con la coagulación; de esta manera, en 1991 encontramos que los pacientes con LEG y con aFL tienen alteraciones en algunas proteínas cuya función primordial es la de evitar la coagulación de la sangre dentro de los vasos; estas proteínas son las llamadas anticoagulantes naturales. Nuestro hallazgo más reciente en esta área es el haber demostrado que los pacientes con el síndrome de antifosfolípido primario tienen también anticuerpos contra el anticoagulante natural llamado ? -2 glicoproteína- I, y que éstos pueden tener mayor importancia que los aFL mismos"100-103. Esta descripción corresponde al síndrome antifosfolipídico/ cofactor".
A este grupo, dirigido por Donato Alarcón- Segovia y Jorge Alcocer, se incorporaron, para la investigación de los aFL, Carmen Virginia Oria, de Venezuela, quien trabajó desde 1986; Antonio Cabral, Cristina Drenkard Rivera, de Argentina; Javier Cabiedes Contreras; Margarita Delezé, Mario Cardiel, Edgar Reyes, Jorge Sánchez-Guerrero, Antonio R. Villa, María Esther Pérez Vásquez, E. Valdés Macho y M. Mestanza96.
A continuación describimos las diferentes publicaciones desarrolladas por este grupo. Alarcón-Segovia y Osmundson23 describieron la asociación de úlceras en las piernas en el LEG, serología falsa positiva y anticoagulante lúpico en 1965. Posteriormente, en 1991, Alarcón- Segovia, Mario Cardiel y Edgar Reyes describieron la vasculopatía proliferativa de pequeños vasos de las úlceras en las piernas.
En el editorial de la revista Journal Rheumatology de junio de 1988, Alarcón-Segovia116 describió el potencial patogénico de los anticuerpos antifosfolipídicos ("Pathogenetic Potential of Antiphospholipid Antibodies"), En éste, el grupo de México planteó que tenía nueve pacientes jóvenes, con un título de aFL veinte veces mayor de lo normal y manifestaciones clínicas relacionadas a este anticuerpo, pero con pocos datos con sospecha de lupus; planteaba que estos anticuerpos podrían producir enfermedad sistémica sin implicar otros mecanismos patogénicos; por ello enunció la posibilidad del síndrome antifosfolipídico primario. Las manifestaciones sistémicas pueden producir seis criterios del lupus eritematoso generalizado. Los Ruiz-Argüelles (Grupo de investigación de Puebla), Delezé, Presno-Bernal y co1aboradores describieron la disfunción de la proteína C en el LEG que en ese momento asociaban al síndrome de antifosfolipido primario117. Acerca de la inhibición de la proteína por la presencia del anticoagulante lúpico, ellos informaron, basándose en el artículo de Cariou y cols.118, de 1986, que la disfunción de la proteína C ocurría en ocho de 62 pacientes con lupus, y que cuatro de ocho pacientes tenían oclusiones vasculares. Debido a que esta disfunción no coexistía con la presencia del anticuerpo aFL, sugirieron que la disfunción de la proteína C podía causar in vivo consumo del anticuerpo119. Normalmente la proteína C contribuye a la fibrinólisis, al inactivar el inhibidor tisular del activador del plaminógeno; la interferencia del aFL con la proteína C explica la disminución de la fibrinólisis y la inhibición de la prekalikreina por el anticoagulante lúpico96.

Este editorial planteó la discrepancia que surgió entre 1950 y 1960 alrededor del anticoagulante y la trombosis, cuando Feinstein y Rapaport120 lo denominaron anticoagulante lúpico (por estar presente en esta patología); ellos pensaban, irónicamente, que ocasionaba diátesis hemorrágica más que trombosis; pero, además, la segunda ironía del nombre anticoagulante lúpico es que muchos de estos pacientes no tenían lupus. Finalmente se descubrió uno de los aspectos del rompecabezas: la paradoja, según Alarcón-Segovia, estribaba en el artificio, in vitro, de separar las fases de la coagulación, mientras que los aFL participaban en varios sitios96. Las pruebas para anticoagulantes están comprometidas ya que en uno de los sitios de la pared de la membrana celular de las plaquetas (factor III plaquetario) pueden interactuar con el factor X y V en presencia de Ca++. A ello se debió el desarrollo de la técnica de neutralización de plaquetas para detectar el anticoagulante96. El editorial también explica los mecanismos patogénicos de la anemia hemolítica, la trombocitopenia, el síndrome de Evans y los mecanismos de trombosis116. Al revisar detenidamente este editorial y las publicaciones relacionadas con los mecanismos patogénicos del síndrome antifosfolipídico se encuentra consistencia con los criterios actuales para explicar los mecanismos antes señalados96,117. Finalmente, en 1988 se había enviado la publicación al Journal of Rheumatology con el artículo de Jorge Sánchez- Guerrero74 sobre síndrome de antifosfolipídico primario, uno de los artículos más citados en la literatura médica sobre este síndrome.
El año de 1989 es histórico para el desarrollo del síndrome antifosfolipídico, ya que en éste se consolidaron, tanto en la escuela inglesa como en la mexicana, los criterios diagnósticos del síndrome antifosfolipídico primario96. Por otra parte, en este año, la escuela mexicana hizo varios aportes a la literatura mundial sobre el síndrome antifosfolipídico primario y secundario.
Alarcón-Segovia, Delezé, Oria y col.121 analizaron la frecuencia de los anticuerpos antifosfolipídicos en el lupus, al estudiar de manera consecutiva a quinientos pacientes desde 1986, y Alarcón-Segovia y Jorge Sánchez-Guerrero describieron los criterios clínicos y serológicos del síndrome antifosfolipídico primario (SAFP). Delezé, Alarcón-Segovia y Oria122 describieron las hemocitopenias en lupus y su relación con los anticuerpos antifosfolipídicos; demostraron que la anemia hemolítica estaba relacionada con la presencia del antifosfolípido; lo determinaron por la técnica de Elisa, utilizando la cardiolipina como antígeno; demostraron que el anticuerpo estaba relacionado con el isotipo IgM; que la trombocitopenia estaba correlacionada con el isotipo IgG, mientras que el síndrome de Evans lo estaba con los dos isotipos IgM e IgG. Drenkard, Sánchez-Guerrero, Alarcón-Segovia y cols.123 describieron la caída de los niveles de anticuerpos antifosfolipídicos durante la trombosis en el LEG. Delezé, Alarcón-Segovia, Valdés Macho y cols.124 describieron la relación entre anticuerpos antifosfolipídicos, pérdida fetal recurrente, pacientes con lupus y mujeres aparentemente sanas. Alarcón-Segovia, Cardiel y Reyes describieron la vasculopatía arterial inducida por los anticuerpos antifosfolipídicos115. Alarcón- Segovia y Granados analizaron los factores genéticos en el desarrollo del síndrome antifosfolipídico.
Posteriormente, en 1995, Vargas-Alarcón, Granados, Bekker, Alcocer-Varela y Alarcón- Segovia112 describieron la asociación con el HLADR5 (posiblemente DRBI*1201) y el DR7. Los Ruiz Argüellez, Delezé, Alarcón-Segovia y cols.119 describieron la deficiencia adquirida de la proteína C en un paciente con síndrome de antifosfolípido primario así como la interacción de los anticuerpos anticardiolipina con la trombomodulina. Alarcón-Segovia y Sánchez Guerrero125 describieron la mejoría de la trombocitopenia, utilizando para ellos dosis bajas de aspirina. En 1992 describieron el curso de los anticuerpos aFL en pacientes con SAF antes, durante y después del embarazo, utilizando dosis bajas de aspirina en siete pacientes126.
Otras publicaciones
En 1990, Antonio Cabral, Javier Cabiedes y Alarcón-Segovia127 explicaron el mecanismo de la anemia hemolítica, el papel del isotipo IgM del aFL y su unión a la fosfatidilcolina, y Cristina Drenkard, Sánchez-Guerrero, y Alarcón-Segovia, del INN, y Carlos Lavalle y S. Pizarro, del ISS, describieron la mielitis transversa asociada a los aFL y el LEG128.
En 1991, C. Velasquillo, Alcocer-Varela, Alarcón-Segovia y cols.129 describieron en algunos pacientes con SAF incremento de las células B CD57 y su correlación con los aFL del isotipo IgM.
Jorge Sánchez-Guerrero, Edgardo Reyes y Donato Alarcón-Segovia130 describieron en 1992 a dos pacientes con SAF que desarrollaron infarto intestinal ocasionado por la trombosis de las arterias mesentéricas. En ese mismo año, Alarcón- Segovia, con María Esther Pérez-Vásquez, Antonio R. Villa, Cristina Drenkard y Javier Cabiedes131, en un artículo del Seminars in Arthritis and Rheumatism, ampliaron su casuística de quinientos pacientes a 667 pacientes consecutivos y propusieron los criterios clasificatorios preliminares del síndrome aFL en el lupus eritematoso generalizado (tabla 2). María Esther Pérez-Vásquez, Cabiedes, Cabral y cols.132 describieron la caída en el suero de los aFL al desarrollarse el síndrome nefrótico en el lupus, y lo relacionaron con la pérdida urinaria de IgG y otros factores implicados.
A partir de 1995, el grupo de México (A. Cabral, J. Cabiedes y Donato Alarcón-Segovia)101 demostró la presencia del anticuerpo y la ? -2 glicoproteína I en el síndrome de antifosfolípido primario; posteriormente, estos investigadores y M. Mestanza y Marie-Carmen Amigo describieron a un subgrupo de pacientes que tenía persistentemente anti-? -2 glicoproteína-1, pero que eran aFL (-), y lo denominaron como síndrome antifosfolipídico/cofactor103,104. Más adelante, en 1996, definieron claramente este síndrome en el Journal Rheumatology y en la Revista Lupus, lo cual permitió establecer con precisión el papel de los anticuerpos anti-? 2 glicoproteína 1 y los mecanismos de trombosis96,101,103.
Grupo francés
Fueron importantes los aportes del grupo francés del servicio de medicina interna (Groupe Hospitalier Pitié-Salpêtriére) dirigidos por J.C. Piette y por Pierre Godeau133,134. En este grupo también participaron B. Wechsler, C. Frances y T. Papo, quienes, en 1993, en el Journal Rheumatology, establecieron los criterios de exclusión del síndrome de antifosfolípido primario. A continuación enumeramos estos criterios:
- Rash malar
- Rash discoide
- úlceras orales o faríngeas (se excluyen la perforación del septum nasal o la ulceración)
- Artritis
- Pleuritis (en ausencia de embolismo pulmonar o insuficiencia cardíaca)
- Pericarditis (en ausencia de infarto del miocardio o uremia)
- Persistencia de la proteinuria mayor de 0,5 gr/día debido a una glomerulonefritis por complejos inmunitarios
- Linfopenia menor de 1.000/ul
- Anticuerpos al DNA nativo por radio inmunoensayo (prueba de Farr) o por Crithidia
- Anticuerpos contra antígenos nucleares extraíbles
- Anticuerpos antinucleares con un título mayor de 1:320
- Tratamientos con medicamentos que inducen aFL
- Proveer el soporte logístico para crear una red de bases de datos y un banco de suero de pacientes con lupus de Europa
- Organizar los estudios multicéntricos sobre Lupus, utilizando la información de la red
- Facilitar el intercambio de información a través de encuentros científicos y workshops
- Promover la movilidad de los investigadores de un centro de Europa a otro centro para obtener mejor entrenamiento sobre tópicos específicos como procedimientos técnicos para el estudio y el tratamiento del lupus. Los resúmenes de estos trabajos se pueden obtener en las referencias siguientes222-226.
Este aporte que, como ya se mencionó, fue fundamental para clarificar el concepto de síndrome antifosfolipídico/cofactor, planteó además la posible explicación del síndrome antifosfolipídico primario seronegativo y del grupo de pacientes descritos por Vaarala y col.135 con anticuerpos antiprotrombina, sin anti-?2GP-I que, siendo hombres jóvenes con un alto riesgo de sufrir infarto del miocardio, constituyen el subgrupo de pacientes anti-?2 GP-I seronegativos. Outi Vaarala de Finlandia es el pionero al demostrar por primera vez la asociación entre una familia de aCL, ateromatosis acelerada y enfermedad vascular32,136. En el mismo año George y Shoenfeld137 describen lo mismo.
Grupo español
Ricard Cervera, Josep Font, Miguel Ingelmo y otros colaboradores del Servicio de Enfermedades Autoinmunes del Hospital Clínic de Barcelona iniciaron el estudio de los anticuerpos antifosfolipídicos en 1984, acumulando desde entonces una amplia experiencia mediante la realización de múltiples estudios de investigación clínica y básica sobre estos anticuerpos y el síndrome antifosfolipídico, lo cual queda reflejado en la publicación de más de 200 artículos sobre esta temática138-201. Ricard Cervera presentó en 1988 su Tesis Doctoral sobre los anticuerpos anticardiolipina en el LES138; desde 1992 trabaja con Ronald A. Asherson y Yehuda Shoenfeld en la caracterización del síndrome antifosfolipídico catastrófico, y desde 1996 coordina con Marie- Claire Boffa, Angela Tincani y Jean-Charles Piette el European Forum on Antiphospholipid Antibodies (red europea de equipos de investigación sobre estos anticuerpos), donde es el responsable de los proyectos Euro-Phospholipid (Prospective study of the clinical and serological characteristics and long-term evolution of the antiphospholipid syndrome in the European population) y CAPS Registry (Registry of the European Forum on Antiphospholipid Antibodies for patients with Catastrophic Antiphospholipid Syndrome). Asimismo, Ricard Cervera y Josep Font fueron galardonados en 2005, conjuntamente con Yehuda Shoenfeld y Pier Luigi Meroni, con el prestigioso Premio EULAR que concede la Sociedad Europea de Reumatología, por sus estudios sobre la etiología infecciosa del síndrome antifosfolipídico201. Lamentablemente, Josep Font falleció prematuramente en 2006, cuando contaba con 53 años de edad, truncándose una carrera tan fructífera.

Cómo se fueron organizando los conceptos clínicos y de laboratorio del síndrome antifosfolípido
Uno de los mecanismos de la trombosis fue definido a finales del siglo XIX, por Virchow, cuando planteaba las tres ocasiones como: a) lesión de la pared vascular, b) éstasis y c) alteración en la composición de la sangre (hipercoagulabilidad); estos dos últimos factores son los que predominan en las trombosis venosas. Dicho estado de hipercoagulabilidad puede ser heredado o adquirido, agudo o crónico, en el que se encuentra latente la formación de coágulo intravascular arterial o venoso96. El término trombofilia fue acuñado en 1937 por Nugaard y Brown201, en Archives Internal Medicine, para designar una enfermedad asociada con trombosis venosa, y se consideraba como un antónimo de la hemofilia.

A finales de la década de 1960, cuando ya se conocían casi todas las descripciones clínicas y de laboratorio del lupus, se reunió un grupo de reumatólogos que en 1971 logró establecer los criterios preliminares para la clasificación del lupus eritematoso96. Posteriormente, en 1982, con un mayor conocimiento y aplicación de la epidemiología, Tan, Cohen, Fries y cols.203 revisaron los criterios de 1971 y propusieron los criterios que se utilizan actualmente. Aun cuando estos criterios se utilizan para la clasificación de pacientes, ellos generalmente se consideran como criterios diagnósticos en la mayoría de los estudios internacionales.

De acuerdo con la descripción interesante y exhaustiva de Francisco Ramos Miembro204 en su libro Enfermedades Reumáticas. Criterios y diagnóstico, publicado en 1999, los primeros intentos clasificatorios para el lupus fueron planteados previamente, en 1958, por Winslow, Plossy Loitman205 quienes señalaron: "Los esfuerzos para encontrar bases firmes para el diagnóstico del lupus han sido poco gratificantes. Hay muchas razones para ello. Aun en los casos de necropsia completa, los resultados quizá no sean concluyentes dado que la enfermedad, al parecer, afecta diversos órganos de manera caprichosa". Entre los criterios establecidos por Winslow y cols.205 se encontraba la serología falsa positiva para sífilis que, desde 1909, había sido informada por Reinhart y Hauck204 en un caso de lupus. Otros intentos clasificatorios para el diagnóstico de lupus, en los que se incluyó la serología falsa positiva como un criterio, fueron realizados por Jessar y colaboradores, en 1953; Harvey, en 1954; Medical Research Council207; Siegel y cols.208, en 1962; Noonan y cols.209, en 1963206; Kellum y Haserick210, en 1964; Cohen y cols.211, en 1971, y Tan y cols.203. En 1997, Hochberg212, del Johns Hopkins, revisó estos criterios, y a partir de ese año, se incluyeron los anticuerpos antifosfolipídicos como parte del diagnóstico del lupus. En los primeros años de la década de 1980, Graham Hughes y sus colaboradores del Hammersmith Hospital en Londres se cuestionaban la frecuente ocurrencia de pruebas serológicas falsas positivas para la sífilis (BFP-STS) y la presencia de anticoagulante lúpico en varios pacientes, que de manera inexplicable hacían episodios de trombosis, aborto espontáneo recurrente y trombocitopenia96. Diseñaron entonces una técnica en fase sólida para las anticardiolipinas y otros anticuerpos contra los fosfolípidos acídicos. De esta manera, Harris y cols.213-215 introdujeron el radioinmunoensayo en fase sólida, y Gharavi y cols.64, en 1987, la técnica de Elisa para la detección de los anticuerpos antifosfolipídicos; se facilitaron así los estudios clínicos y de investigación que tanto preocupaban a Hughes y cols.30,34,44. Estas pruebas de laboratorio no fueron, sin embargo, utilizadas por laboratorios especializados de coagulación sino por muchos grupos de reumatólogos, neurólogos y obstetras que implementaron el aFL-Elisa para detectar dichos anticuerpos en sus pacientes respectivos.
Bowie y cols.22 describieron en 1963 los mecanismos de trombosis y anticoagulantes en el lupus; Nilsson y cols.18 informaron en 1975 sobre la muerte intrauterina y los anticoagulantes circulantes, y Hughes40 organizó en 1983 los diferentes criterios clínicos como trombosis, enfermedad cerebral y el anticoagulante lúpico.
El 4 de abril de 1986 se estableció en Londres un workshop internacional que estandarizó las unidades de medidas de las anticardiolipinas para ayudar a unificar los resultados y a reducir la variación de los laboratorios154. En Kingston, Jamaica, bajo la coordinación de Nigel Harris, se estandarizaron las unidades y los isotipos GPL (Inmunoglobulina G- hasta 23 unidades como valor normal y la MPL o Inmunoglobulina M hasta 11 unidades como valor normal)215. En el primer workshop sobre anticuerpos anticardiolipina no se pudo evaluar un método válido para determinar los niveles de anticuerpos anticardiolipina (aCl); posteriormente se introdujeron métodos para mejorar la calibración de los títulos de aCl215. En el segundo workshop se introdujeron los métodos semicuantitativos para el diagnóstico del laboratorio y, así en el tercero y el cuarto workshop, a pesar de ciertas controversias entre algunos investigadores, se introdujeron los kits comerciales96,151,152,215.
Estos workshops -organizados inicialmente por el grupo inglés, y después de globalizarse la importancia del síndrome antifosfolipídico, por el colegio Americano de Patólogos y la National Committee for Clinical Laboratory Standards (NCCLS)- empezaron a ordenar las guías para la determinación de aCl y los programas de acreditación para el desarrollo de estas técnicas. A pesar de los esfuerzos para la estandarización de las técnicas, todavía hay alguna variación entre los laboratorios216,217. Estos valores se empezaron a aplicar en la mayoría de los laboratorios, a partir de 1990 y 1994, cuando fueron publicados en el American Journal of Clinical Pathology214, y desde 1998 tras su publicación, en el Journal Rheumatology, por Silvia Pierangely y cols.216, se empezó la utilización de los kits comerciales, como AphL® Elisa kit, _2-GPI (Quanta LiTE®_ 2-GPI IgG), la cardiolipina sola (QUANTA LiTE®ACA-IgG (HRP) y el ACA). El desarrollo de las técnicas de anticardiolipina hizo que de manera paralela se estandarizaran las técnicas para el estudio del anticoagulante lúpico212,-217.
Hughes y Wendell Wilson25, al estudiar la neuropatía de Jamaica en 1975, habían planteado que un virus inducía un VDRL positivo, y también habían sugerido que este anticuerpo antifosfolipídico podía reaccionar contra las esfingomielinas neuronales. Esta descripción original de Hughes contó con la ayuda, visión y talante de Azzudin Gharavi, Nigel Harris, Munther Khamashta, Mee-Ling Boey, Helen Englert, Charles Mackworth-Young, Sozos Loizou, Bernie Colaco, Genevieve Deue, Ricard Cervera y Ron Asherson96. Entre 1983 y 1985 Graham Hughes y sus colegas del Lupus Research Unit, en The Rayne Institute del St. Thomas Hospital de Londres, escribieron 36 artículos originales sobre corea, síndrome de Budd-Chiari, síndrome de anticuerpos antinucleares negativos trombocitopenia, accidentes cerebrovasculares, livedo reticularis, demencia, hipertensión pulmonar, pérdidas fetales recurrentes, migrañas, epilepsia, enfermedad valvular cardíaca, hipertensión renovascular, síndrome de Evans, enfermedad de Addison, úlceras en las piernas y trombosis venosas y arteriales asociados a los anticuerpos antifosfolipídicos96 (ver proto-artículos al final de este artículo). En algunas de estas publicaciones se observó que si bien muchos de estos pacientes hacían parte del mal denominado "lupus seronegativo" o ANA-negativos, lupus atípicos, lupus-like, en algunos de estos pacientes aparecían ciertos criterios de lupus, pero con anticuerpos antinucleares negativos96.
La primera vez que se mencionó el concepto de síndrome antifosfolipídico primario (SAFP) fue en 1987 por Nigel Hrris, Graham Hughes y Azzudin Gharavi en el Journal Rheumatology, en el artículo denominado "The Antiphospholipid Syndrome", y por Charles Mackworth-Young y cols.65 en el British Journal Rheumatology, quienes incluso describían a ese grupo de pacientes, con algunas características de laboratorios45,81,84-86,96.
En 1988, dos editoriales del Journal Rheumatology, uno, escrito por Ronald A. Asherson72 del Rayne Institute, y otro, de Alarcón-Segovia74, analizaban las experiencias previas de ambos grupos para llegar al concepto del síndrome antifosfolipídico primario. Asherson analizó los criterios revisados de 1982, y cuestionó la posibilidad de que algunos pacientes tuviesen ciertos criterios de lupus; sin embargo, como no reunió los cuatros criterios, los definió como lupus-like; como aquellos pacientes con púrpura trombocitopénica autoinmune (PTA), que tenían anticuerpos antiplaquetarios pero no ANA, y que posteriormente desarrollaron lupus; así también ocurría con algunos pacientes con anticuerpos contra los eritrocitos y anemia hemolítica, que tenían prueba de Coombs positiva y que más adelante desarrollaron el lupus; por ello planteaba que el concepto de síndrome antifosfolipídico primario (SAFP) podía representar un punto en la evolución del tiempo, hasta llegar al lupus96. Por su parte, Hughes30, en su Prosser-White Oration de 1983, se refirió a este grupo de pacientes que luego describiría en el artículo titulado "Clinical and Laboratory Features Associated with Anticardiolipin Antibodies in No-SLE Patients"96. En 1988, Alarcón-Segovia se refirió a nueve pacientes que no tenían lupus pero sí datos clínicos y de laboratorio para el SAF, en un artículo en el que propuso varias explicaciones para este síndrome que se han venido demostrando con el tiempo96.
En 1989, Asherson, Khamashta, Ordi-Ros y cols.73, Alarcón-Segovia y Sánchez-Guerrero74 describieron las características clínicas y de laboratorio que se conocían hasta 1989 como síndrome antifosfolipídico primario. Se planteaba si estos aFL eran un epifenómeno que ocurría en un subgrupo de pacientes con predisposición para desarrollar estas complicaciones, o si ellos per se poseían un potencial patogénico, tal y como lo empezaron a precisar en 1988 Alarcón-Segovia y su grupo.
En algunos artículos, como en el de Ehrenstein y cols.218, de 1993, se ha asociado el isotipo IgG de este síndrome a complicaciones tromboembólicas, en hombres, y anticuerpos a doble cadena del DNA. Igualmente se ha descrito, como lo hizo Asherson219, en 1989 y en 1994, la asociación con anticuerpos a una sola cadena del DNA; también se ha mencionado con anticuerpos antinucleares negativos, prueba de Coombs positiva, así como con la presencia, en algunos casos, de anticuerpos en la membrana de las mitocondrinas, y serología (VDRL) falsa positiva.
Otras series de pacientes con características clínicas y de laboratorio compatible con el síndrome antifosfofolipídico primario fueron publicadas por Mackworth-Young y cols.86, en 1989 y por Font y cols.139, en 1991.
José Fernando Molina y Javier Molina, de Colombia, con Gutiérrez-Ureña y Louis Espinosa y cols.220, radicado actualmente en Nueva Orleáns, describieron la variabilidad en tres poblaciones geográficas de los isotipos de los anticuerpos anticardiolipina en lupus.
Reflexiones y relevancia de los criterios de la ACR a raíz de los aCl
éste es el título de un editorial de 1992, de Jean-Charles Piette, Bertrand Wechsler, Camile Frances y Pierre Godeau132,133, del grupo de la Pitié Salpétriere de Francia, en el que hacen una reflexión de los criterios sobre la ACR desde 1982, a raíz de las miles de publicaciones que se empezaron a hacer desde 1983 sobre aFL y SAF. De acuerdo con el concepto de Asherson, que ha definido el SAF como "pacientes que no tienen ninguna característica de lupus", se considera que los pacientes pueden tener anticuerpos antinucleares pero a títulos bajos, aunque no tengan antiDNA ni ENAS. Como lo describimos anteriormente, hay algunas publicaciones con anti-DNA de doble y simple cadena con SAF86. El mismo Asherson planteó que existía un grupo de pacientes con enfermedad parecida al lupus, que no reunía los criterios para lupus y que denominó lupus, lupus-like, hasta llegar al concepto de SAF86. Pero, de acuerdo con el editorial de Piette y cols.132,133 y de muchos investigadores clínicos, algunos criterios de lupus pueden aparecer después de varios años. El mismo grupo de Londres describió en 1991 a algunos pacientes con SAF o lupus-like, que después tuvieron los criterios para lupus; asimismo lo describieron Alarcón- Segovia220 (1992) sobre dieciséis pacientes con SAF que evolucionaron a lupus; similar experiencia tuvo el grupo francés, y por lo cual analizó que los criterios de la ACR no eran relevantes para discriminar el SAF y el síndrome antifosfolipídico secundario a lupus. Este grupo mencionó numerosos criterios que tiene el SAF y que comparte con el lupus, como los siguientes:
Criterio sexto: pleuritis, secundaria a embolismo pulmonar96.
Criterio séptimo: proteinuria persistente mayor de 0,5 gr/24. El compromiso renal por el SAF produce trombosis arteriolar, glomerulopatía isquémica que suele producir proteinuria franca, como lo demostraron Klein Knecht y colaboradores en 198996.
Criterio octavo: convulsiones, que se observan en el 10% de los 48 pacientes con SAF y accidentes cerebro-vasculares.
Criterios noveno y décimo: anemia hemolítica y/o trombocitopenia. Entre los setenta pacientes descritos en 1989 por Asherson, en Medicine, tres tenían anemia hemolítica y 32 tenían trombocitopenia en alguna etapa de la evolución de la enfermedad96.
Criterio décimo: prueba de serología falsa positiva para sífilis en los últimos seis meses. En este mismo estudio, Asherson la observó en diecisiete de cinco pacientes con SAF.
Criterio undécimo: títulos anormales de ANAS en cualquier período de tiempo. En el SAF, los ANAS son generalmente ausentes; o si están presentes, los títulos son bajos. Sin embargo, seis de los setenta pacientes estudiados por Asherson y cols. tenían títulos de 1:320 a 1:3200, y dos de los diecinueve pacientes estudiados por Mackworth Young y cols. tenían títulos73 de 1:320 y 1:10.000.
Estos autores consideran, no obstante, que estos títulos altos de ANAS no están de acuerdo con el SAF, y que son la excepción a la regla.
De acuerdo con lo anterior, seis criterios de lupus aparecen en el SAF, y sólo cuatro se requieren para el diagnóstico del lupus. Al reflexionar sobre los criterios, este grupo concluyó que, debido a que los criterios de lupus se establecieron, históricamente, para diferenciarlo de la artritis reumatoidea, y además, con todos los aFL que actualmente se han identificado, se requiere de una nueva revisión para poder ubicar los lupus auténticos, el síndrome antifosfolipídico asociado al lupus, el concepto de lupus-like y lupus seronegativo. Por otra parte, y por lo cual se complica más la situación, Ehrenstein y cols.217 encontraron en 1992 el criterio 10b, es decir, la presencia de anticuerpos contra el DNA, en pacientes con SAF, tras utilizar un ensayo de Elisa IgM, y en dos pacientes, mediante la prueba de Crithidia.
Conferencias y talleres
En 1984, con el liderazgo de Graham Hughes se realiza el primer taller internacional sobre aCl, en Londres, donde se establece la misión y el futuro de los estudios clínicos y de laboratorio para el estudio del SAF. Posteriormente, en 1986, el grupo de Graham Hughes se traslada al Hospital St. Thomas y en 1986 en Londres, también bajo la dirección de Graham Hughes se realiza el segundo taller. En estas conferencias y talleres, Hughes tuvo la ayuda de sus colaboradores y otros investigadores como Azzudin Gharavi, Nigel Harris, Munther Khamashta, Marie Claire Boffa, Angela Tincani, Pierre Luigi Meroni, Yehuda Shoenfeld, Ron Derksen, Jean Claudie Piette, Takao Koike y otros investigadores que participaron, quienes fueron clasificando y señalando el sendero de los aspectos clínicos y de laboratorio del SAF y del SAFP. A continuación enumeramos en la tabla 3, el año y las ciudades donde se realizaron las diferentes conferencias y talleres32,96.

Foros europeos sobre síndrome antifosfolipídico
Los foros europeos sobre anticuerpos antifosfolípidos y sobre síndromes antifosfolípidos se constituyeron como una red paneuropea de centros de excelencia de investigación en esta área. Es una reunion bianual donde se intercambia información sobre el estado del arte de las diferentes áreas del conocimiento de este campo. Se iniciaron en París en 1997, posteriormente en 1999 en Venecia, 2001 en Utrecht, 2003 en Londres, el quinto lo organizaron Ricard Cervera y Josep Font en Barcelona los días 2 y 3 de diciembre de 2005 y los coordinadores científicos fueron Angela Tincani de Brescia, Italia, y Maríe-Claire Boffa del Hospital de la Pitrié de París. Se reunieron 170 médicos e investigadores de una gran diversidad de especialidades médicas como internistas, reumatólogos, hematólogos, obstetras, pediatras, neurólogos, cardiólogos, inmunólogos y biólogos que procedían de 20 países europeos. Un resumen de este foro lo dieron a conocer Ricard Cervera y colaboradores en la revista Autoimmunity Review en el 2006.
Los foros europeos sobre síndrome antifosfolipídico se generaron debido a la experiencia que generó "The European Working Party on Systemic Lupus Erythematosis" que se creó en 1990 para promover la investigación en Europa sobre los diferentes problemas relacionados con la enfermedad. Esta idea la generaron Ricard Cervera y Josep Font de Barcelona y Graham RV Hughes de Londres. Los principales objetivos de esta propuesta
fueron los siguientes:222-226

Proyecto europeo sobre fosfolípidos (The Euro-Phospholipid Project)
Una serie de investigadores europeos en el área del lupus y del síndrome antifosfolipídico conformaron en 1999 el Euro-Phospholipid Project Group, y diseñaron un proyecto de tipo multicéntrico y prospectivo en veinte centros de investigación universitarios de nivel terciario. Entre los investigadores, que pertenecían a países como Bélgica, Dinamarca, Francia, Alemania, Grecia, Hungría, Israel, Italia, Países Bajos, Portugal, España y el Reino Unido, sobresalían los profesores Ricardo Cervera, Jean-Charles Piette, Soren Jacobsen, Gabriella Lakos, Angela Tincani, Irene Kontopaulou-Griva, Mauro Galeazzi, Pier Luigi Meroni, Ronald H.W.M. Derrksen, Philip G. de Groot, Erika Gromnica-Ihle, Marta Baleva, Marta Mosca, Stefano Bombardierir, Frédéric Houssiau, Jean Christophe Gris, Isabelle Quére, Eric Hachulla, Carlos Vasconcelos, Beate Roch, Antonio Fernández-Hebro, Marie Claire Boffa, Graham R.V Hughes y Miguel Ingelmo. Este grupo estudió a mil pacientes consecutivos no seleccionados y de acuerdo con los criterios del International Consensus Statement on Preliminary Classification Criteria for Definite Antiphospholipid Syndrome: Report of an International Workshop167. Todos los pacientes tenían una historia clínica bien documentada de las diferentes enfermedades autoinmunes, de acuerdo con los criterios de la ACR de la Unión Americana para lupus, lupus-like, esclerosis sistémica y vasculitis, con los criterios de Bohan y Peter para dermato/ polimiositos y con los criterios europeos para el síndrome de Sjögren primario (Tabla 4). Los diagnósticos que observaron en su cohorte se estudiaron desde 1990 hasta 1999, en siete centros de reumatología, seis centros de inmunología y enfermedades autoinmunes, cinco centros de medicina interna y dos centros de hematología y homeostasis167.

La cohorte estaba conformada por 820 pacientes femeninas (el 820%) y 180 pacientes masculinos (el 180%), con un promedio de edad de 42 años, y con más o menos catorce años al entrar al estudio. El síndrome catastrófico ocurrió en el 0,8% de los pacientes, y se observó una serie de manifestaciones trombóticas167.
Los pacientes con lupus y síndrome antifosfolipídico secundario observaron más episodios de artritis y livedo reticularis, trombocitopenia y leucopenia. Las pacientes tenían de manera más frecuente artritis, livedo reticularis y migraña. Los pacientes masculinos tenían más frecuentemente infarto del miocardio, epilepsia y trombosis arterial en los miembros inferiores y los pies. En veintiocho pacientes (el 2,8%), la enfermedad se inició antes de los quince años y estos pacientes presentaban más corea y trombosis yugular que los otros pacientes. En 127 pacientes (el 12,7%), la enfermedad ocurrió después de los cincuenta años, y la mayoría de los casos ocurrió en hombres. Estos pacientes tenían más angina y accidentes cerebrovasculares, pero tenían una frecuencia baja de livedo reticularis167.
Así, pues, concluyeron que el síndrome antifosfolipídico primario puede comprometer cualquier órgano de acuerdo con la gama de las manifestaciones clínicas. En cuanto a la asociación con el lupus, tanto el sexo como la edad de los pacientes y el comienzo de la enfermedad pueden modificar la expresión de la enfermedad y definir de manera específica subgrupos de pacientes con síndrome antifosfolipídico primario. Este trabajo se publicó en el año 2002. Además de los investigadores mencionados participaron otros profesores de los diferentes centros que tuvieron un papel preponderante en la ejecución del proyecto167.
A continuación mostraremos algunas fotografías relievantes en el desarrollo del conocimiento del síndrome antifosfolipídico con muchos de sus protagonistas y los artículos más importantes relacionados con el tema.

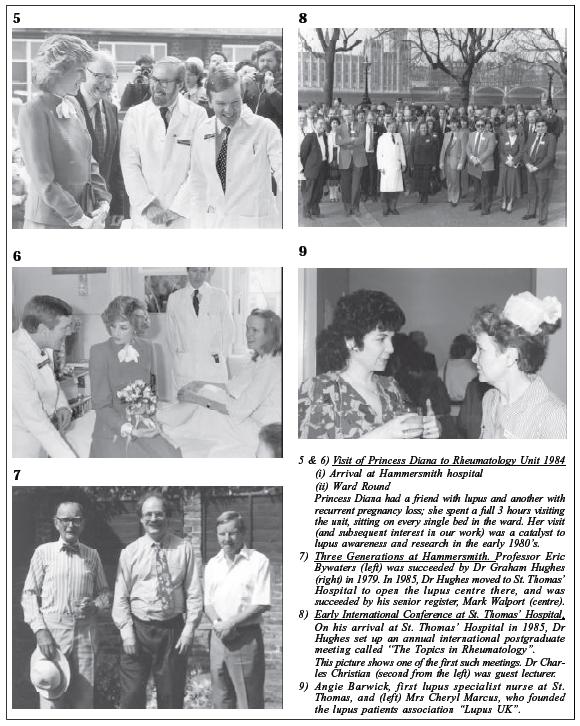


Protoartículos del síndrome antifosfolipídico del Dr. Graham Hughes
Hughes GRV. Hughes' syndrome: The antiphospholipid syndrome. A historical view. Lupus 1998; Suppl 2: S1-S4.Hughes GRV. Thrombosis, abortion, cerebral disease, and the lupus anticoagulant. British Med J 1983; 287: 1088-1089.
Harris EN, Gharavi AE, Boey ML, Patel BM, Mackworth-Young CG, Loizou S., Hughes GRV. Anticardiolipin antibodies: Detection by radioimmunoassay and association with thrombosis in sistemic lupus erythematosus. Lancet 1983; 198: 1211-1214.
Hughes GRV. The Prosser - White Oration 1983. Connective tissue disease and the skin. Clinical Exp Dermatology 1984; 9: 535-544.
Gharavi AE, Colaco CB, Elkon KB, Boey ML, Loizou S, Hughes GRV. Thrombosis in systemic lupus erythematosus: Striking association with the presence of circulating lupus anticoagulant. Brit Med J 1983; 287: 1021-1023.
Derue GJ, Englert HJ, Harris EN, Gharavi AE, Morgan SH, Elder MG, Hawkins DF, Hughes GRV. Fetal loss in systemic lupus: assotiation with anticardiolipin antibodies. J. Obstetrics Gynecology 1985; 5: 207-209.
Harris EN, Gharavi AE, Tincani A, Chan JKH, Englert H, Mantelli P, Allegro F, Ballestrieri G and Hughes GRV. Affinity purified anti-cardiolipin and antidna antibodies. J Clin. Lab Immunol 1985; 17: 155-162.
Harris EN, Gharavi AE, Mackworth - Young CG, Patel BM, Derue G and Hughes GRV. Lupoid sclerosis: a possible pathogenetic role for antiphospholipid antibodies. Annals of the Rheumatic Diseases 1985; 44: 281-283.
Asherson RA, Mackworth-Young CG, Harris EN, Gharavi AE and Hughes GRV. Multiple venous and arterial thromboses associated with the lupus anticoagulant and antibodies to cardiolipin in the absence of SLE. Rheumatol Int 1985; 5: 91-93.
Harris EN, Asherson RA, Gharavi AE, Morgan SH, Derue G and Hughes GRV. Thrombocytopenia in SLE and related autoimmune disorders: association with anticardiolipin antibody. British Journal of Haematology 1985; 59: 227-230.
Gharavi AE, Harris EN, Hughes GRV. The Anticardiolipin syndrome. The Journal of Rheumatology 1986; 13: 3.
Mackworth - Young CG, Melia WM, Harris EN, Gharavi AE, Sivathondan Y, Derue G, Sherlock S and Hughes GRV. The Budd - chiari syndrome: Possible pathogenic role of antiphospholipid antibodies. Journal of Hepatology 1986; 3: 83-86.
Asherson RA, Derksen RH, Harris EN, Bingley PJ, Hoffbrand BI, Gharavi AE, Kater L, Hughes GRV. Large vessel occlusion and gangrene in systemic lupus erythematosus and "lupus-like" disease. A report of six cases. The Journal of Rheumatology 1986;13: 4.
Bird AG, Lendrum R, Asherson RA, and GR Hughes. Disseminated intravascular coagulation, antiphospholipid antibodies, and ischaemic necrosis of extremities. Annals of the Rheumatic Diseases 1987; 46: 251-255.
Asherson RA, Mercey D, Phillips G, Sheehan N, Gharavi AE, Harris EN, and Hughes GR. Recurrent stroke and multi-infarct dementia in systemic lupus erythematosus: association with antiphospholipid antibodies. Annals of the Rheumatic Diseases 1987; 46: 605-611.
Harris EN, Gharavi AE, Wasley GD and Hughes GRV. Use of an Enzyme-Linked immunosorbent assay and of inhibition studies to distinguish between antibodies to cardiolipin from patients with syphilis or autoimmune disordes. The Journal of Infectious disease 1988; 1.
Asherson RA, Hughes GR. Recurrent deep vein thrombosis and Addison's disease in "primary" antiphospholipid syndrome. The Journal of Rheumatology 1989; 16: 3.
Asherson RA, Khamashta MA, Baguley E, Oakley CM, Rowell NR and Hughes GRV. Myocardial Infarction and Antiphospholipid Antibodies in SLE and Related Disorders. Quarterly Journal of Medicine 1989; 272: 1103-1115.
Englert HJ, Loizou S, Derue GG, Walport MJ, Hughes GR. Clinical and immunologic features of livedo reticularis in lupus: a case-control study. The American Journal of Medicine 1989; 87: 409.
Asherson RA, Khamashta MA, Ordi-Ros J, Derksen RH, Machin SJ, Barquinero J, Outt HH, Harris EN, Vilardell- Torres M, Hughes GR. The "primary" antiphospholipid syndrome: major clinical and serological features. Medicine 1989; 6.
Hughes GRV. The antiphospholipid syndrome: Ten years on. Lancet 1993; 341-344.
Khamashta MA, Cervera R, Asherson RA, Font J, Gil A, Coltart DJ, Vázquez JJ, Paré C, Ingelmo M, Oliver J and Hughes GRV. Association of antibodies against phospholipids with heart valve disease in systemic lupus erythematosus. Lancet 1990; 335: 1541-1544.
Montalban J, Codina A, Ordi J, Vilardell M, Khamashta MA and Hughes GRV. Antiphospholipid antibodies in cerebral ischemia. Stoke 1991; 22: 750-753.
Herranz MT, Rivier G, Khamashta MA, Blaser KU, Hughes GR. Association between antiphospholipid antibodies and epilepsy in patients with systemic lupus erythematosus. Arthritis & Rheumatism 1994; 4: 568-571.
Khamashta MA, Cuadrado MJ, Mujic F, Taub NA, Hunt BJ, Hughes GR. The management of thrombosis in the antiphospholipid-antibody syndrome. New England Journal of Medicine 1995; 332: 993- 997.
Amengual O, Atsumi T, Khamashta MA, Tinahones F, Hughes GRV. Autoantibodies against oxidized low-density lipoprotein in antiphospholipid syndrome. The Journal of Rheumatology. 1997; 36: 964-968.
Cuadrado MJ, Pedrera CL, Khamashta MA, Camps MT, Tinahones F, Torres A, Velasco F and Hughes GRV. Thrombosis in primary antiphospholipid syndrome. Arthritis & Rheumatism 1997; 5.
Hoffmann PJ, Hunt BJ and Hughes GRV. Clinical cardiac disease in the antiphospholipid antibody (Hughes') syndrome. The British Journal of Cardiology 1998.
Atsumi T, Tsutsumi A, Amengual O, Khamashta MA, Hughes GRV, Miyoshi Y, Ichikawa K, Koike T. Correlation between beta2-glycoprotein I valine/leucine247 polymorphism and antibeta2- glycoprotein I antibodies in patients with primary antiphospholipid syndrome. Rheumatology 1999; 38: 721-723.
Hughes GRV. The antiphospholipid syndrome and multiple sclerosis. Lupus 1999; 8: 89.
Hughes GRV. Speculation on APS in the coming millennium. Journal of Autoinmunity 2000; 15: 269-271.
Di Simone N, Meroni PL, de Papa N, Raschi E, Caliandro D, De Carolis CS, Khamashta MA, Atsumi T, Hughes GR, Balestrieri G, Tincani A, Casali P, Caruso A. Antiphospholipid antibodies affect trophoblast gonadotropin secretion and invasiveness by binding directly and through adhered beta2-glycoprotein I. Arthritis & Rheumatism 2000; 1: 140.
Hughes GRV. Inmunology, lupus and atheroma. Lupus 2000; 9: 159-160.
Cuadrado MJ, Khamashta MA, Ballesteros A, Godfrey T, Simon MJ, Hughes GR. Can neurologic manifestations of Hughes (antiphospholipid) syndrome be distinguished from multiple sclerosis? Analysis of 27 patients and review of the literature. Medicine 2000; 1.
Hughes GRV, Cuadrado MJ, Khamashta MA, Sanna G. Headache and memory loss: rapid response to heparin in the antiphospholipid syndrome. Lupus 2001; 10: 778.
Hughes GRV, Cuadrado MJ, Khamashta MA. Sticky blood and headache. Lupus 2001; 10: 392-393.
HLA class II gene polymorphisms in antiphospholipid syndrome: haplotype analysis in 83 Caucasoid patients. Caliz R, Atsumi T, Kondeatis E, Amengual O, Khamashta MA, Vaughan1 RW, Lanchbury JS and Hughes GRV. Rheumatology 2001; 40: 31-36.
Sangle S, D'Cruz D, Khamashta M, Tungekar MF, Abbs I, Hughes G. Goldblatt's kidney, Hughes syndrome and hypertension. Lupus 2002; 11: 699-703.
Williams FMK, Chinn S, Hughes GRV, Leach RM. Critical illness in systemic lupus erythematosus and the antiphospholipid syndrome. Ann Rheum Dis 2002; 61: 414-421.
Cervera R, Piette JC, Font J, Khamashta MA, Shoenfeld Y, Camps MT, Jacobsen S, Lakos G, Tincani A, Kontopoulou-Griva I, Galeazzi M, Meroni PL, Derksen RH, de Groot PG, Gromnica-Ihle E, Baleva M, Mosca M, Bombardieri S, Houssiau F, Gris JC, Quéré I, Hachulla E, Vasconcelos C, Roch B, Fernández-Nebro A, Boffa MC, Hughes GR, Ingelmo M; Euro-Phospholipid Project Group. Antiphospholipid syndrome: clinical and immunologic manifestations and patterns of disease expression in a cohort of 1,000 patients. Arthritis & Rheumatism 2002; 4: 1019-1027.
Hughes GRV. Migraine, memory loss, and "multiple sclerosis" Neurological features of the antiphospholipid (Hughes) syndrome. Postgrad Med 2003; 79: 81-83.
Sangle S, D'Cruz DP, Khamashta MA, Hughes GRV. Antiphospholipid antibodies, systemic lupus erythematosus, and non-traumatic metatarsal fractures. Ann Rheum Dis 2004; 63: 1241-1243.
Gómez-Puerta JA, Martín H, Amigo MC, Aguirre MA, Camps MT, Cuadrado MJ, Hughes GR, Khamashta MA. Long-term follow-up in 128 patients with primary antiphospholipid syndrome: do they develop lupus? Medicine 2005; 84: 225-230.
Rosenthal E, Sangle SR, Taylor P, Khamashta MA, Hughes GR, D'Cruz DP. Treatment of mesenteric angina with prolonged anticoagulation in a patient with antiphospholipid (Hughes) syndrome and coeliac artery stenosis. Ann Rheum Dis 2006; 65: 1398-1399.
Sangle S, D'Cruz DP, Hughes GRV. Livedo reticularis and pregnancy morbidity in patients negative for antiphospholipid antibodies. Ann Rheum Dis 2005; 64: 147-148.
Bertolaccini M, Gomez S, Pareja J, Theodoridou A, Sanna G, Hughes G, and Khamashta M. Antiphospholipid antibody tests: spreading the net. Ann Rheum Dis 2005; 64: 1639-1643.
Hughes GRV. Hughes syndrome (the antiphospholipid syndrome). Ten clinical lessons. Autoinmunity Review 2008; 7: 262-266.
Referencias [ Links ]
2. Landsteiner K. Muller R, Potzl D. Studies on the complement binding reaction in syphilis. Wien Klin Wschr 1907; 20: 1565. [ Links ]
3. Pangborn MC. A new serologically active phospholipid from beef heart. Proc Soc Exp Biol Med 1941; 48: 484-486. [ Links ]
4. Pangborn MC. Isolation and purification of a serologically active phospholipid from beef heart. J Biol Chen 1942; 143: 247. [ Links ]
5. Moore JE, Mohr CF. Biologically false positive serological test for syphilis. Type, incidence and cause. J Am Med Assoc 1952; 150: 467-473. [ Links ]
6. Moore JE, Mohr CF. The incidence and etiology background of Chronic Biologic false-positive reactions in serologic test for syphilis. Preliminary report. Ann Int Med 1952; 37: 1156-1165. [ Links ] 7. Moore JE, Mohr CF. Biologically false positive serological tests for Syphillis. Type, incidence, and cause. JAMA 1952; 150: 467-473. [ Links ]
8. Moore JE, Lutz WB. Natural history of systemic lupus erythematosus: approach to its study through chronic biologic false positive reactors. J Chronic Dis 1955; 1: 297-316. [ Links ]
9. Conley CL, Hartmann RC. A Hemorrhagic disorder caused by circulating anticoagulant in patients with disseminated lupus erythematosus. J Clin Invest 1952; 31: 621-622. [ Links ]
10. Laurell AB, Nilsson IM. Hypergammaglobulinaemia, circulating anticoagulant, and biological false positive Wasserman reaction: a study of two cases. J Lab Clin Med 1957; 49: 694-707. [ Links ]
11. Harris EN, Gharavi AE, Boey ML, Patel BM, Mackworth- Young CG, Loizou S, et al. Anticardiolipin antibodies: detection by radioimmunoassay and association with thrombosis in systemic lupus erythematosis. Lancet 1983; ii: 1211-1214. [ Links ]
12. Beaumont JL. Syndrome hémorrhagique acquis du á un anticoagulant. Sang 1954; 25: 1-5. [ Links ]
13. Krulik M, Tobelem G, Audebert AA, Mougeot-Martin M, Debray J. Les anticoagulants circulants au cours du lupus érythémateux disséminé. A propos de trios observations. Ann Med Interne 1977; 128: 57-62. [ Links ]
14. Von Felten A, Gehrig D, Martius F. Antiphospholipid antibodies as a cause of thrombocytopenia and-pathia. Eur J Clin Invest 1977; 7: 223. [ Links ]
15. Boey ML, Colaco CB, Gharavi AE, Elkon KB, Loizou S, Hughes GRV. Thrombosis in systemic lupus erythematosus: striking association with the presence of circulating lupus anti-coagulant. Br Med J 1983; 287: 1021-1023. [ Links ]
16. Harris EN, Asherson RA, Gharavi AE, Morgan SH, Derue G, Hughes GR. Thrombocytopenia in SLE and relatedautoimmune disorders: association with anticardiolipin antibody. Br J Haematol 1985; 59: 227-230. [ Links ]
17. Harris EN, Gharavi AE, Hegde U, Derue G, Morgan SH, Englert H, et al. Anticardiolipin antibodies in autoimmune thrombocytopenic purpura. Br J Haematol 1985; 59: 231-234. [ Links ]
18. Nilsson IM, Astedt B, Hedner U, Berezin D. Intrauterine death and circulating anticoagulant "antithromboplastin". Act Med Scand 1975; 197: 153-159. [ Links ]
19. Grennan DM, McConnick JN, Wojtacha D, Carty M, Behan W. Immunological studies of the placenta in systemic lupus erythematosus. Ann Rheum Dis 1978; 37: 129-134. [ Links ]
20. Abramowsky CR, Vegas ME, Swinehart G, Gyves MT. Decidual vasculopathy of the placenta and lupus erythematosus. N Engl J Med 1980; 303: 668-672. [ Links ]
21. Soulier JP, Boffa MC. Avortements á repetition, thromboses et anticoagulant circulant antithromboplastine. Nouv Presse Med 1980; 9: 859-864. [ Links ]
22. Bowie EJ, Thompson JH Jr, Pascuzzi CA, Owen CA Jr. Thrombosis in Systemic lupus erythematosus despite circulating anticoagulants. J Lab Clin Med 1963; 62: 416-430. [ Links ]
23. Alarcón-Segovia D, Osmundson PJ. Peripheral vascular syndromes associated with systemic lupus erythematosus. Ann Intern Med 1965; 62: 907-919. [ Links ]
24. Johansson EA, Lassus A. The occurrence of circulating anticoagulants in patients with syphilitic and biologically false positive antilipoidal antibodies. Ann Clin Res 1974; 6: 105-108. [ Links ]
25. Wilson WA, Hughes GR. Letter: A etiology of Jamaican neuropathy. Lancet 1975; 1: 345. [ Links ]
26. Asherson RA, Cervera R, Piette JC, Shoenfeld Y. Milestones in the antiphospholipid syndrome. A: Asherson RA, Cervera R, Piette JC, Shoenfeld Y (eds.) The antiphospholipid syndrome II-Autoimmune Thrombosis. Elsevier, Amsterdam, 2002; pp. 3-9. [ Links ]
27. Lechner K. A new type of coagulation inhibitor. Thromb Diath Haemorrh 1969; 21: 482-499. [ Links ]
28. Mueh JR, Herbst KD, Rapaport SI. Thrombosis in patients with the lupus anticoagulant. Ann Intern Med. 1980; 92(2 Pt 1): 156-159. [ Links ]
29. Elias M, Eldor A. Thromboembolism in patients with the lupus-type circulating anticoagulant. Arch Intern Med 1984; 144: 510-515. [ Links ]
30. Hughes GRV. Connective tissue disease and the skin. The Prosser-White Oration, 1983. Clin Exp Dermatol 1984; 9: 535-544. [ Links ]
31. Hughes GRV. The anticardiolipin syndrome. Clin Exp Rheumatol 1985; 3: 285. [ Links ]
32. Hughes GRV. Hughes'syndrome: The antiphospholipid syndrome. A historical view. Lupus 1998; 2: S1-S4. [ Links ]
33. Hughes GRV. Hughes Syndrome. The Antiphospholipid syndrome: A clinical Overview. Clinical Reviews in Allergy & Immunology 2007; 32: 2-9. [ Links ]
34. Hughes GRV. Hughes syndrome (the antiphospholipid syndrome). Ten clinical lessons. Autoimmunity Reviews 2008; 7: 262-266. [ Links ]
35. Manoharan A, Gibson L, Rush B, Feery BJ. Recurrent venous thrombosis with a "lupus" coagulation inhibitor in the absence of systemic lupus. Aust N Z J Med. 1977; 7(4): 422-426. [ Links ]
36. Byron MA. The clotting defect in SLE. Clin Rheum Dis 1982; 8: 137-151. [ Links ]
37. Carreras LO, Defreyn G, Machin SJ, Vermylen J, Deman R, Spitz B, et al. Arterial thrombosis, intrauterine death and "lupus" antiocoagulant: detection of immunoglobulin interfering with prostacyclin formation. Lancet. 1981; 1(8214): 244-246. [ Links ]
38. Boey ML, Colaco CB, Gharavi AE, Elkon KB, Loizou S, Hughes GR. Thrombosis in systemic lupus erythematosus: striking association with the presence of circulating lupus anticoagulant. Br Med J (Clin Res Ed). 1983; 287(6398): 1021-1023. [ Links ]
39. Colaco CH, Elkon KB, Gharavi AE, Hughes GRV. The lupus anticoagulant: clinical and laboratory associations. (Abstract) Ann Rheum Dis 1983; 42: 228. [ Links ]
40. Hughes G.R.V. Thrombosis, abortion, cerebral disease, and the lupus anticoagulant. Br Med J 1983; 287: 1088-1089. [ Links ]
41. Lafer EM, Rauch J, Andrzejewski C Jr, et al. Polyspecific monoclonal lupus autoantibodies reactive with both polynucleotides and phospholipids. J Exp Med 1981; 153: 897-909. [ Links ]
42. Shoenfeld Y, Rauch J, Massicotte H, et al. Polyspecificity of monoclonal lupus autoantibodies produced by human-human hybridomas. N Engl J Med 1982; 308: 414-420. [ Links ]
43. Schwartz RS. Monoclonal lupus autoantibodies. Immunology Today 1983; 4: 68-69. [ Links ]
44. Hughes GRV. Hughes syndrome - the syndrome behind the name (otherwise known as antiphospholipid syndrome). Isr Med Ass J 1999; 1: 100-103. [ Links ]
45. Khamashta MA. Hughes syndrome. Antiphospholipid syndrome second edition. 2006. Springer-verlap London, pp. 3-8. [ Links ]
46. Asherson RA, Mackworth-Young CG, Boey ML, Hughes GRV, Pulmonary hypertension in SLE. Br Med J 1983; 287: 1024-1025. [ Links ]
47. Harris EN, Englert H, Derue G, Hughes GRV. Antiphospholipid antibodies in acute Guillaine-Barre syndrome. Lancet 1983; 2: 1361-1362. [ Links ]
48. Harris EN, Gharavi AE, Asherson RA, Boey ML, Hughes GRV. Cerebral infarction in systemic lupus. Association with anticardiolipin antibodies. Clin Exp Rheumatol 1984; 2: 47-51. [ Links ]
49. Hughes GRV, Asherson RA. Formes atypiques du lupus erythemateux dissemine. In: Crosnier J, Funck- Brentano JL, Brack JF and Grungeld JP (eds), Actualites Nephrologiques 1984 flammarion medicine: Paris. [ Links ]
50. Mackworth-Young CG, Gharavi AE, Boey M, Hughes GRV. Portal and pulmonary hypertension in a case of lupus erythematosus: possible relationship with clotting abnormality. Eur J Rheumatol inflamm 1984; 7: 72-74. [ Links ]
51. Hughes GRV. The anticardiolipin syndrome. Clin Exp Rheumatol 1985; 3: 285. [ Links ]
52. Derue GJ, Englert HJ, Harris EN, Gharavi AE, Morgan SH, Hull RG, et al. Fetal loss in systemic lupus: association with anticardiolipin antibodies. Journal of Obstetrics and Gynaecology 1985; 5: 207-209. [ Links ]
53. Harris E.N, Gharavi A.E, Asherson R.A., Boey ML, Hughes G.R.V. Cerebral infarction in SLE. Association with anticardiolipin antibodies. Clin Exp Rheumatol 1984; 2: 47-51. [ Links ]
54. Loizou S, Mc Crea JD, Rudge AC, Reynolds R, Boyle CC, Harris EN. Measurement of anticardiolipin antibodies by an enzyme-linked immunosorbent assay (ELISA). Standardization and quantification of results. Clin Exp Immunol 1985; 63: 745-768. [ Links ]
55. Harris EN, Gharavi AE,Hughes GRV. Antiphospholipid antibodies. Clin Rheum Dis 1985; 11: 595-609. [ Links ]
56. Asherson RA, Mackworth-Young CG, Harris EN Gharavi AE, Hughes GR. Multiple venous and arterial thromboses associated with the lupus anticoagulant and antibodies to cardiolipin in the absence of SLE. Rheumatol Int 1985; 5: 91-93. [ Links ]
57. Asherson RA, Harris EN, Gharavi AE, Hughes GRV. "Anticardiolipin antibody recurrent thrombosis and warfarin withdrawal". Ann Rheum Dis 1985; 44: 823-825. [ Links ]
58. Asherson RA, Morgan SH, Harris EN, Gharavi AE, Krausz T, Hughes GR . Arterial occlusion causing large bowel infarction: A reflection of clotting diathesis in SLE. Clin Rheumatol 1986; 5: 102-106. [ Links ]
59. Asherson RA, Harris EN, Gharavi AE, Hughes GRV. "Pulmonary hypertension in SLE: A report of 3 Cases". J Rheumatol 1986; 12: 416-418. [ Links ]
60. Asherson RA, Hughes GRV. "Antiphospholipid antibodies and Chorea". J Rheumatol 1988; 5: 102-106. [ Links ]
61. Asherson RA, Derksen RH, Harris EN, Bouma BN, Gharavi AE, Kater L, et al. Chorea in systemic lupus erythematosus and lupus like disease: Association with antiphospholipid antibodies. Semin Arthritis Rheum 1987; 16: 253-259. [ Links ]
62. Asherson RA, Mercey D, Phillips G, Sheehan N, Gharavi AE, Harris EN, et al. Recurrent stroke and multi-infarct dementia in systemic lupus erythematosus associated with antiphospholipid. Ann Rheum Dis 1987; 46: 605-611. [ Links ]
63. Harris EN, Gharavi AE, Patel SP, Hughes GR. Evaluation of the cardiolipin antibody test: report of an international workshop held 4 April 1986. Clin Exp Immunol 1987; 68: 215-222. [ Links ]
64. Gharavi AE, Harris EN, Asherson RA, Hughes GR. Anticardiolipin antibodies: Isotype distribution and phospholipid specifity. Ann Rheum Dis 1987; 46: 1-6. [ Links ]
65. Mackworth-Young CG, David l, Loizou S, Walport MV. Primary antiphospholipid syndrome. Features in patients with raised anticardiolipin antibodies and not other disorders (Abstr.) Br. J. Rheumatol 1987; 26: 94. [ Links ]
66. Harris EN, Baguley E, Asherson RA, Hughes GRV. Clinical and serological features of the antiphospholipid syndrome (Abstr.) Br. J Rheumatol 1987; 26: 19. [ Links ]
67. Harris EN. Syndrome of the black swan. Br J Rheumatol 1987; 26: 324-326. [ Links ]
68. Khamashta MA, Cervera R, Asherson RA, Font J, Gil A, Coltart DJ, et al. Association of antibodies against phospholipid with heart valve disease in systemic lupus erythematosus. Lancet 1990; 335: 1541-1544. [ Links ]
69. Asherson RA, Hughes GR. Recurrent deep vein thrombosis and Addison's Disease in primary antiphospholipid syndrome J Rheumatol 1989; 16: 378-380. [ Links ]
70. Asherson RA, Hughes GRV. Hypoadrenalism. Addison's Disease and antiphospholipid antibodies J Rheumatol 1991; 18: 1-3. [ Links ]
71. Grottolo A, Ferrari V, Mariano M, Zambruni A, Tincani A, Del Bono R. Primary adrenal insufficiency, circulating lupus anticoagulant and anticardiolipin in a patient with multiple abortions and recurrent thrombotic episodes. Haematologica 1988; 73: 517-519. [ Links ]
72. Asherson RA. A primary antiphospolipid syndrome? J Rheumatol 1988; 15: 1742-1746. [ Links ]
73. Asherson RA, Khamashta MA, Ordi-Ros J, Derksen RH, Machin SJ, Barquinero J, et al. The primary antiphospholipid syndrome: major clinical and serological features. Medicine 1989; 68: 366-374. [ Links ]
74. Alarcón-Segovia D, Sánchez Guerrero J. Primary antiphospholipid síndrome. J Rheumatol 1989; 16: 482-488. [ Links ]
75. Piette JC, Wechsler B, Frances C, Papo T, Godeau P. Exclusion criteria for primary antiphospholipid syndrome. J Rheumatol 1993; 20: 1802-1804. [ Links ]
76. Khamashta MA, Asherson RA, Gil A, Hughes GR. Síndrome de sneddon y los anticuerpos antifosfolípidos. Med Clin (Barcelona). 1988; 91: 514-520. [ Links ]
77. Asherson RA, Marry SM, Black M, et al. Livedo reticularis, connective tissue disease, anticardiolipin antibodies and CNS complications (Abstr.). Arthritis Rheum 1987; 4: 569. [ Links ]
78. Khamashta MA, Cuadrado MJ, Mujic F, Taub N, Hunt BJ, Hughes GR. The Management of thrombosis in the antiphospholipid antibody syndrome. N Engl J Med 1995; 332: 993-997. [ Links ]
79. Khamashta MA, Asherson RA. "Hughes Syndrome. Antiphospholipid antibodies move closer to thrombosis in 1994". Br J. Rheumatol 1995; 34: 493-494. [ Links ]
80. Hunt BJ, Khamashta MA, Lakasing L, Williams FM, Nelson Piercy C, et al. Thromboprophylaxis in antiphospholipid syndrome pregnancies with previous cerebral arterial thrombotic events: Is warfarin preferable. Thromb Haemost 1998; 79: 1060-1061. [ Links ]
81. Khamashta MA. Hughes syndrome. Antiphospholipid syndrome. Springer verlag London 2000. [ Links ]
82. Asherson RA. The catastrophic antiphospholipid syndrome. J Rheumatol 1992; 19: 508-512. [ Links ]
83. Khamashta MA, Mackworth-Young. Antiphospholipid (Hughes) Syndrome a treatable cause of recurrent pregnancy loss. Br Med J 1997; 314: 244. [ Links ]
84. Hughes GR. The antiphospholipid syndrome: Ten years on. Lancet 1993; 342: 341-344. [ Links ]
85. Font J, Cervera R. Síndrome antifosfolípido primario: ?Una nueva entidad? Med Clin (Barc) 1988; 91: 736-738. [ Links ]
86. Mackworth-Young CG, Loizou S, Walport MJ. Primary antiphospholipid syndrome: features of patients with raised anticardiolipin. Ann Rheum Dis. 1989; 48: 362-367. [ Links ]
87. Loeliger A. Prothrombin as a cofactor of the circulating anticoagulant in systemic lupus erythematosus. Thromb Diath Haemorrh 1959; 3: 273-276. [ Links ]
88. Rivard GE, Schiffman S, Rapaport SI. Cofactor of the "lupus coagulant". Thromb Diath Haemorrh 1974; 32: 554-563. [ Links ]
89. Yin ET, Gaston LW. Purification and kinetic studies of a circulating anticoagulant in a suspected case of lupus erythematosus. Thromb Haemorrh 1985; 14: 88-115. [ Links ]
90. Galli M, Comfurius P, Maassen C, Hemker HC, de Baets MH, van Breda-Vriesman PJ, et al. Anticardiolipin antibodies (ACA) directed not to cardiolipin but to a plasma protein cofactor. Lancet 1990; 335: 1544-1547. [ Links ]
91. McNeil HP, Simpson RJ,Chesterman CN, Krilis SA. Antiphospholipid antibodies are directed against a complex antigen that includes a lipidbinding inhibitor of coagulation: b2-glycoprotein I. Proc Natl Acad Sci USA 1990; 87: 4120-4124. [ Links ]
92. Matsuura H, Igarasha T, Fujimoto M, Ichikawa K, Koike T. Anticardiolipin cofactor (s) and differential diagnosis of autoinmune disease. Lancet 1990; 336: 117-118. [ Links ]
93. Koike T, Matsuura E. "What Is the True antigen for anticardiolipin antibodies? Lancet 1991; 337: 671-672. [ Links ]
94. Matsuura E, Igarashi Y, Fujimoto M, Ichikawa K, Suzuki T, Sumida T et al. Heterogeneity of anticardiolipin antibodies defined by the anticardiolipin cofactor. J Immunol 1992; 148: 3885-3891. [ Links ]
95. Matsuura E, Igarashi Y, Fujimoto M, Ichikawa K, Kike T. Anticardiolipin cofactor (s) and differential diagnosis of autoinmune disease. Lancet 1999; 336; 177-178. [ Links ]
96. Iglesias Gamarra A. Historia del lupus. Bogotá 2003; 167-248. [ Links ]
97. Bevers EM, Galli M, Barbui T, Comfurios P, Zwaal RFA. Lupus anticoagulant I GS (LA) are not directed to phospholipid only but to a complex of lipid-bound human prothrombin. Thromb Haemost 1991; 66: 629-632. [ Links ]
98. Gibson J, Nelson M, Brown R, et al. Autoantibodies to thrombomodulin: development of an enzyme immunoassay and survey of their frequency in patients with the lupus anticoagulant. Thromb. Haemost 1992;67: 507-509. [ Links ]
99. Galli M, Finazzi G, Bevers EM, Barbui T. Kaolin clotting time and dilute Russells viper venom time distinguish between prothrombin-dependent and beta 2- glycoprotein I-dependent antiphospholipid antibodies. Blood. 1995; 86(2): 617-623. [ Links ]
100.Cabral AR, Cabiedes J, Alarcon-Segovia D, Sanchez- Guerrero J. Phospholipid specificity and requirement of beta 2-glycoprotein-I for reactivity of antibodies from patients with primary antiphospholipid syndrome. J Autoimmun 1992; 5: 787-801. [ Links ]
101.Cabral AR, Cabiedes J, Alarcon-Segovia D. Antibodies to phospholipid -free b2 glycoprotein-I in the serum of patients with primary antiphopholipid syndrome. J Rheum 1995; 22: 1894-1898. [ Links ]
102.Cabiedes J, Cabral A, Alarcon D. Clinical manifestations of the antiphospholipid sindrome in systemic lupus erythematosus patients associate more strongly with anti-b2-glycoprotein I than with antiphospholipid antibodies. J Rheum 1995; 22: 1899-1906. [ Links ]
103.Cabral A, Amigo MC, Cabiedes J, Alarcon-Segovia D. The antiphosphoslipid/cofactor syndromes. A primary variant with antibodies to b2- glycoprotein -I but not to antibodies detectable in standar antiphospholipid assays. Am J Med 1996; 101: 472-481. [ Links ]
104.Alarcon-Segovia D, Cabral A. The antiphospholipid/ cofactor syndromes. J Rheum 1996; 23: 1319-1322. [ Links ]
105.Triplett D. Many Faces of lupus anticoagulants. Lupus 1998; 7: S18-S22. [ Links ]
106.Alarcon D, Cabral A. The concept and classification of antiphospholipid/cofactor syndromes. J Rheum 1996; 5: 364-367. [ Links ]
107.Lupus anticoagulant working party of behalf of the BCSH haemostasis and thrombosis task force. Guidelines on testing for the lupus anticoagulant. Clin Pathol 1991; 44: 885-889. [ Links ]
108.Exner T, Triplett D, Taberner D, Machin SJ. Guidelines for testing and revised criteria for lupus anticoagulant SSC Subcommitte for the standardization of lupus anticoagulants. Thromb Haemost 1991; 65: 320-322. [ Links ]
109.Brand J, Triplett D, Alving B, Scharrer I. Criteria for the diagnosis of lupus anticoagulant. An Update. On Behalf of the subcommittee on lupus anticoagulant antiphospholipid antibody of the scientific standardization committee of the ISTH. Thromb Haemost 1995; 74: 1185-1190. [ Links ]
110.Mackie I, Donohoe S, Machin S. Lupus anticoagulant measurement. Hughes Syndrome, M Khamashta, Verlag Londres, Springer 2000; 214-224. [ Links ]
111. Mackworth-Young C, Chan J, Harris N, Walport M, Bernstein R, Batchelor R, et al. High incidence of the cardiolipin antibodies in relatives of patients with Systemic Lupus erythematosus. J Rheum 1987; 14: 723-726. [ Links ]
112.Vargas-Alarcon G, Granados J, Bekker C, Alcocer- Varela J, Alarcón-Segovia D. Association of HLA-DR (possibly DRBI 1205) with the primary antiphospholipid syndrome in Mexican patients. Arthritis Rhelum 1995; 38: 1340-1341. [ Links ]
113.Wilson W, Perez M, Michalski J, Armatis P. Cardiolipin antibodies and null alleles of c4 in black americans with systemic lupus erythematosus. J Rheum 1988; 15: 1768-1772. [ Links ]
114.Alarcón-Segovia D. Salvador Zubiran y el inicio del departamento de inmunología y reumatología, en Salvador Zubiran (1898-1998), t. VI, 1ª edic. El Instituto Nacional de Nutrición Salvador Zubiran: Pasado, presente y futuro, colección conmemorativa 1998; 280-281. [ Links ]
115.Alarcón-Segovia D, Cardiel MH, Reyes E. Antiphospholipid arterial vasculophaty. J Rheum 1989; 16: 762-767. [ Links ]
116.Alarcón-Segovia D. Pathogenetic potential of antiphospholipid antibodies. J Rheum 1988; 15: 890-893. [ Links ]
117.Ruiz-Argüelles GJ, Ruiz-Argüelles A, Alarcón-Segovia D, Drenkard C, Villa A, Cabiedes J, et al. Nature anticoagulants in systemic lupus erythematosus. Deficiency of protein S bound to C4bp with recent history of venous thrombosis antiphospholipid antibodies and the antiphospholipid syndrome. J Rheum 1991; 18: 552-558. [ Links ]
118.Cariou R, Tobelem B, Soria C, Caen J. Inhibition of protein C activation by endotelial cells in the presence of lupus anticoagulant. N Engl J. Med 1986; 314: 1193-1194. [ Links ]
119.Ruiz G, Ruiz A, Deleze M, Alarcon D. Acquired protein C deficiency in a patients with primary antiphospholipid síndrome. Relationship to reactivity of the anticardiolipin antibody with thrombomodulin. J Rheumatol 1989; 16: 1359-1361. [ Links ]
120.Feinstein D, Rapaport S. Acquired inhibitors of Blood coagulation. Progress in Hemostasis and Thrombosis, T. Spaet 1972; 1: 75-95. [ Links ]
121.Alarcón-Segovia D, Deleze M, Oria CV, et al. Antiphospholipid antibodies and the antiphospholipid síndrome in SLE. A prospective analysis in 500 consecutive patients Medicine 1989; 68: 353-365. [ Links ]
122. Deleze M, Oria CV, Alarcon-Segovia D. Ocurrence of both hemolylic anemia and thrombocytopin purpura EVAN'S syndrome in SLE. J Rheumatol 1988; 15: 611-615. [ Links ]
123.Drenkard C, Sanchez-Guerreros, Alarcon-Segovia D, Pérez-Vasquez ME. Influence of the Antiphospholipid syndrome in the survival of patients with systemic lupus erythematosus. J Rheumatol 1994; 21: 1067-1072. [ Links ]
124.Deleze M, Alarcón-Segovia D, Valdes-Macho E, Oria CV, Ponce de Leon S. Relationship between antiphospholipid antibodies and recurrent fetal loss in patients with systemic lupus erythematosus and apparently healthy women. J Rheumatol. 1989; 16(6): 768-772. [ Links ]
125.Alarcón-Segovia D, Sánchez-Guerrero J. Correction of thrombocytopenia with small dose aspirin in the primary antiphospholipid syndrome. J Rheumatol 1989; 16: 1359-1361. [ Links ]
126. Sánchez-Guerrero J, Alarcón-Segovia D. Course of antiphospholipid antibodies in patients with primary antiphospholipid syndrome, before, during and after pregnancy treated with low dose aspirin relationships of antibodies levels to outcome in 7 patients. J Rheum 1992; 19: 1083-1088. [ Links ]
127.Cabral A, Cabiedes J, Alarcón-Segovia D. Hemolytic anemia related to an Ig M auto antibody to phosphatidylcholine that bind in vitro to stored and to bromelain- treated human erythrocytes. J Auto Immunity 1990; 3: 773-787. [ Links ]
128.Lavalle C, Pizarro S, Drenkard C, Sanchez-Guerrero J, Alarcon-Segovia D. Transverse myelitis: a manifestation of systemic lupus erythematosus strongly associated with antiphospholipid antibodies. J Rheum 1990; 17: 34-37. [ Links ]
129.Velasquillo M, Alcocer J, Alarcon-Segovia D, Cabiedes J, Sanchez-Guerrero J. Some patients with primary antiphospholipid syndrome have increased circulating CD5+B cells that correlate with levels of Ig M antiphospholipid antibodies. Clin Exp Rheumatol 1991; 9: 501-505. [ Links ]
130.Sanchez-Guerrero J, Reyes E, Alarcon-Segovia D. Primary antiphospholipid syndrome as a cause of intestinal infarction. J Rheumatol 1992; 19: 623-625. [ Links ]
131.Alarcon-Segovia D, Pérez-Vásquez ME, Villa AR, Drenkard C, Cabiedes J. Preliminary classifications criteria for the antiphospholipid syndrome within systemic lupus erythematosus. Semin Arthritis Rheum 1992; 21: 275-286. [ Links ]
132.Pérez-Vásquez ME, Cabiedes J, Cabral A, Alarcon- Segovia D. Decrease in serum antiphospholipid antibodies levels upon developments of nephrotic syndrome in patients with SLE: relationship to urinary loss of Ig G and other factors. Am J Med 1992; 92: 357-362. [ Links ]
133.Piette J. 1996 diagnostic and classification criteria for the antiphospholipid cofactors syndrome: A mission impossible. Lupus 1996; 5: 354-363. [ Links ]
134.Piette J, Wechsler B, Frances C, Godeau P. Systemic lupus erythemathosus and the antiphospholipid syndrome reflections about the relevance of ARA criteria. J Rheum 1992; 19: 1835-1837. [ Links ]
135.Vaarala O, Puurunen M, Mänttäri M, Manninen V, Aho K, Palosuo T. Antibodies to prothrombin imply a risk of myocardial infarction in middle-aged men. Thromb Haemost 1996; 75: 456-459. [ Links ]
136.Vaarala O. Atherosclerosis in SLE and Hughes syndrome. Lupus 1997; 6: 489-490. [ Links ]
137.George J, Shoenfeld Y. The anti-phospholipid "Hughes syndrome: a crossroads of autoimmunity and atherosclerosis. Lupus 1997; 6: 559-560. [ Links ]
138.Cervera R, Font J, López-Soto A, Casals F, Pallarés L, Bové A, et al. Isotype distribution of anticardiolipin antibodies in systemic lupus erythematosus. Prospective analysis of a series of 100 patients. Ann Rheum Dis 1990; 49: 109-113. [ Links ]
139.Khamashta MA, Cervera R, Asherson RA, Font J, Gil A, Coltart J, Vázquez JJ, et al.. Association of antibodies against phospholipids with heart valve disease in systemic lupus erythematosus. Lancet 1990; 335: 1541-1544. [ Links ]
140.Font J, Cervera R, López-Soto A, Pallarés L, Bosch X, Ampurdanès S, et al. Anticardiolipin antibodies in patients with autoimmune diseases: Isotype distribution and clinical associations. Clin Rheumatol 1989; 8: 475-483. [ Links ]
141.Balasch J, Font J, López-Soto A, Cervera R, Jové I, Casals FJ, et al. Antiphospholipid antibodies in unselected patients with repeated abortion. Hum Reprod 1990; 5: 43-46. [ Links ]
142.Cervera R, Khamashta MA, Font J, Reyes PA, Vianna JL, López-Soto A, et al. High prevalence of significant heart valve lesions in patients with the 'primary' antiphospholipid syndrome. Lupus 1991; 1: 43-47. [ Links ]
143.Font J, López-Soto A, Cervera R, Balasch J, Pallarés L, Navarro M, et al. The primary antiphospholipid syndrome: Antiphospholipid antibody pattern and clinical features of a series of 23 patients. Autoimmunity 1991; 9: 69-75. [ Links ]
144.Vianna JL, Haga HJ, Tripathi P, Cervera R, Khamashta MA, Hughes GRV. Reassessing the status of antiphospholipid syndrome in systemic lupus erythematosus. Ann Rheum Dis 1992; 51: 160-161. [ Links ]
145.Montalbán J, Cervera R, Font J, Ordi J, Vianna JL, Haga HJ, et al. Lack of association between anticardiolipin antibodies and migraine in systemic lupus erythematosus. Neurology 1992; 42: 681-682. [ Links ]
146.Escolar G, Font J, Reverter JC, López-Soto A, Garrido M, Cervera R, et al. Plasma from systemic lupus erythematosus patients with antiphospholipid antibodies promotes platelet aggregation: Studies in a perfusion system. Arterioscler Thromb 1992; 12: 196-200. [ Links ]
147.Vianna JL, Khamashta MA, Ordi-Ros J, Font J, Cervera R, López-Soto A, et al. Comparison of the primary and secondary antiphospholipid syndrome. A European multicenter study of 131 patients. Am J Med 1994; 96: 3-9. [ Links ]
148.Navarro M, Cervera R, Teixidó M, Reverter JC, Font J, López-Soto A, et al. Antibodies to endothelial cells and to ? 2-glycoprotein I in the antiphospholipid syndrome: prevalence and isotype distribution. Br J Rheumatol 1996; 35: 523-528. [ Links ]
149.Teixidó M, Font J, Reverter JC, Cervera R, Tàssies D, Ingelmo M, et al. Anti-? 2-glycoprotein I antibodies: a useful marker for the antiphospholipid syndrome. Br J Rheumatol 1997; 36: 113-116. [ Links ]
150.Font J, López-Soto A, Cervera R, Casals FJ, Reverter JC, Muñoz FJ, et al. Antibodies to thromboplastin in systemic lupus erythematosus: Isotype distribution and clinical significance in a series of 92 patients. Thromb Res 1997; 86: 37-48. [ Links ]
151.López-Soto A, Cervera R, Font J, Bové A, Reverter JC, Muñoz FJ, et al. Isotype distribution and clinical significance of antibodies to cardiolipin, phosphatidic acid, phosphatidylinositol and phosphatidylserine in systemic lupus erythematosus: prospective analysis of a series of 92 patients. Clin Exp Rheumatol 1997; 15: 143-149. [ Links ]
152.Cervera R, Asherson RA, Font J, Tikly M, Pallarés L, Chamorro A, et al. Chorea in the antiphospholipid syndrome: Clinical, radiologic and immunologic characteristics of 50 patients from our clinics and the recent literature. Medicine (Baltimore) 1997; 76: 203-212. [ Links ]
153.Cervera R, García-Carrasco M, Font J, Ramos M, Reverter JC, Muñoz FJ, et al. Antiphospholipid antibodies in primary Sjögren's syndrome: prevalence and clinical significance in a series of 80 patients. Clin Exp Rheumatol 1997; 15: 361-365. [ Links ]
154.Asherson RA, Cervera R, Piette JC, Font J, Lie JT, Burcoglu A, et al. Catastrophic antiphospholipid syndrome: Clinical and laboratory features of 50 patients. Medicine (Baltimore) 1998; 77: 195-207. [ Links ]
155.Reverter JC, Tàssies D, Font J, Khamashta MA, Ichikawa K, Cervera R, et al. Effects of human monoclonal anticardiolipin antibodies on platelet function and on tissue factor expression on monocytes. Arthritis Rheum 1998; 41: 1420-1427. [ Links ]
156.Montehermoso A, Cervera R, Font J, Ramos-Casals M, García-Carrasco M, Formiga F, et al. Association of antiphospholipid antibodies with retinal vascular diseases in systemic lupus erythematosus. Semin Arthritis Rheum 1999; 28: 326-332. [ Links ]
157. Muñoz-Rodríguez FJ, Tàssies D, Font J, Reverter JC, Cervera R, Sánchez-Tapias JM, et al. Prevalence of hepatitis C virus infection in patients with antiphospholipid syndrome. J Hepatol 1999; 30: 770-773. [ Links ]
158.Muñoz-Rodríguez FJ, Font J, Cervera R, Reverter JC, Tàssies D, Espinosa G, et al. Clinical study and follow- up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. [ Links ]
159.Galeazzi M, Sebastiani GD, Tincani A, Piette JC, Allegri F, Morozzi G, and the European Concerted Action on the Immunogenetics of SLE (Cervera R). HLA class II alleles associations of anticardiolipin and anti-β2GPI antibodies in a large series of European patients with systemic lupus erythematosus. Lupus 2000; 9: 47-55.
160.Muñoz-Rodríguez FJ, Reverter JC, Font J, Tàssies D, Cervera R, Espinosa G, et al. Prevalence and clinical significance of antiprothrombin antibodies in patients with systemic lupus erythematosus or with primary antiphospholipid syndrome. Haematologica 2000; 85: 632-637. [ Links ]
161. Tàssies D, Espinosa G, Muñoz-Rodríguez FJ, Freire C, Cervera R, Monteagudo J, et al. The 4G/5G polymorphism of the type 1 plasminogen activator inhibitor gene and thrombosis in patients with antiphospholipid syndrome. Arthritis Rheum 2000; 43: 2349-2358. [ Links ]
162.Font J, Jiménez S, Cervera R, García-Carrasco M, Ramos-Casals M, Campdelacreu J, et al. Splenectomy for refractory Evans' syndrome associated with antiphospholipid antibodies: report of two cases. Ann Rheum Dis 2000; 59: 920-923. [ Links ]
163.Espinosa G, Tàssies D, Font J, Muñoz-Rodríguez FJ, Cervera R, Ordinas A, et al. Antiphospholipid antibodies and thrombophilic factors in giant cell arteritis. Semin Arthritis Rheum 2001; 31: 12-20. [ Links ]
164.Carmona F, Font J, Azulay M, Creus M, Fàbregues F, Cervera R, et al. Risk factors associated with fetal losses in treated antiphospholipid syndrome pregnancies: A multivariate analysis. Am J Reprod Immunol 2001; 46: 274-279. [ Links ]
165.Espinosa G, Font J, García-Pagan JC, Tàssies D, Reverter JC, Gaig C, et al. Budd-Chiari syndrome secondary to antiphospholipid syndrome: Clinical and immunologic characteristics of 43 patients. Medicine (Baltimore) 2001; 80: 345-354. [ Links ]
166.Asherson RA, Cervera R, Piette JC, Shoenfeld Y, Espinosa G, Petri MA, et al. Catastrophic antiphospholipid syndrome: Clues to the pathogenesis from a series of 80 patients. Medicine (Baltimore) 2001; 80: 355-377. [ Links ]
167. Gallart T, Benito C, Reverter JC, Bosch F, Blay M, Tàssies D, et al. True anti-anionic phospholipid immunoglobulin M antibodies can exert lupus anticoagulant activity. Br J Haematol 2002; 116: 875- 886. [ Links ]
168.Cervera R, Piette JC, Font J, Khamashta MA, Shoenfeld Y, Camps MT, et al. Antiphospholipid syndrome: Clinical and immunologic manifestations and patterns of disease expression in a cohort of 1,000 patients. Arthritis Rheum 2002; 46: 1019-1027. [ Links ]
169. Muñoz-Rodríguez FJ, Reverter JC, Font J, Tàssies D, Espinosa G, Cervera R, et al. Clinical significance of acquired activated protein C resistance in patients with systemic lupus erythematosus. Lupus 2002; 11: 730-735. [ Links ]
170.Font J, Espinosa G, Tàssies D, Pino M, Khamashta MA, Gallart T, Ordinas A, Reverter JC, et al. Effects of β2-glycoprotein I and monoclonal anticardiolipin antibodies in platelet interaction with subendothelium under flow conditions. Arthritis Rheum 2002; 46: 3283-3289.
171.Espinosa G, Santos E, Cervera R, Piette JC, de la Red G, Gil V, Font J, et al. Adrenal involvement in the antiphospholipid syndrome: Clinical and immunologic characteristics of 86 patients. Medicine (Baltimore) 2003; 82: 106-118. [ Links ]
172. Erkan D, Asherson RA, Espinosa G, Cervera R, Font J, Piette JC, Lockshin MD for the Catastrophic Antiphospholipid Syndrome Registry Project Group. Long term outcome of catastrophic antiphospholipid syndrome survivors. Ann Rheum Dis 2003; 62: 530-533. [ Links ]
173.Shoenfeld Y, Krause I, Kvapil F, Sulkes J, Lev S, Von Landenberg P, et al. Prevalence and clinical correlations of antibodies against six β2-glycoprotein-I-related peptides in the antiphospholipid syndrome. J Clin Immunol 2003; 23: 377-383.
174.Shoenfeld Y, Lev S, Blatt I, Blank M, Font J, von Landenberg P, et al. Features associated with epilepsy in the antiphospholipid syndrome. J Rheumatol 2004; 31: 1344-1348. [ Links ]
175.Espinosa G, Bucciarelli S, Cervera R, Lozano M, Reverter JC, De la Red G, Gil V, Ingelmo M, Font J, Asherson RA. Thrombotic microangiopathic haemolytic anaemia and antiphospholipid antibodies. Ann Rheum Dis 2004; 63: 730-736. [ Links ]
176.Cervera R, Asherson RA, Acevedo ML, Gómez-Puerta JA, Espinosa G, de la Red G, et al. Antiphospholipid syndrome associated with infections: clinical and microbiological characteristics of 100 patients. Ann Rheum Dis 2004; 63: 1312-1317. [ Links ]
177.Ramos-Casals M, Campoamor MT, Chamorro A, Salvador G, Segura S, Botero JC, Yagüe et al. Hypocomplementemia in systemic lupus erythematosus and primary antiphospholipid syndrome: prevalence and clinical significance in 667 patients. Lupus 2004; 13: 777-783. [ Links ]
178.Gómez-Puerta JA, Cervera R, Calvo LM, Gómez-Ansón B, Espinosa G, Claver G, et al. Dementia associated with the antiphospholipid syndrome: Clinical and radiological characteristics of 30 patients. Rheumatology 2005; 44: 95-99. [ Links ]
179.Asherson RA, Espinosa G, Cervera R, Gómez-Puerta JA, Musuruana J, Bucciarelli S, et al. Disseminated intravascular coagulation in catastrophic antiphospholipid syndrome: clinical and haematological characteristics of 23 patients. Ann Rheum Dis 2005; 64: 943-946. [ Links ]
180.Jiménez S, García-Criado MA, Tàssies D, Reverter JC, Cervera R, Gilabert MR, et al. Preclinical vascular disease in systemic lupus erythematosus and primary antiphospholipid syndrome. Rheumatology 2005; 44: 756-761. [ Links ]
181.Pérez-Villa F, Font J, Azqueta M, Espinosa G, Paré C, Cervera R, et al. Severe valvular regurgitation and antiphospholipid antibodies in systemic lupus erythematosus: a prospective, long-term, follow-up study. Arthritis Rheum 2005; 53: 460-467. [ Links ]
182.Cervera R, Font J, Gómez-Puerta JA, Espinosa G, Cucho M, Bucciarelli S, et al. Validation of the preliminary criteria for the classification of catastrophic antiphospholipid syndrome. Ann Rheum Dis 2005; 64: 1205-1209. [ Links ]
183.Bucciarelli S, Espinosa G, Asherson RA, Cervera R, Claver G, Gómez-Puerta JA, et al. The acute respiratory distress syndrome in catastrophic antiphospholipid syndrome: analysis of a series of 47 patients. Ann Rheum Dis 2006; 65: 81-86. [ Links ]
184.Carmona F, Lázaro I, Reverter JC, Tàssies D, Font J, Cervera R, et al. Impaired factor XIIa-dependent activation of fibrinolysis in treated antiphospholipid syndrome gestations developing late-pregnancy complications. Am J Obstet Gynecol 2006; 194: 457-465. [ Links ]
185.Gómez-Puerta JA, Cervera R, Espinosa G, Aguiló S, Bucciarelli S, Ramos-Casals M, et al. Antiphospholipid antibodies associated with malignancies: Clinical and pathological characteristics of 120 patients. Semin Arthritis Rheum 2006; 35: 322-332. [ Links ]
186.Bayraktar UD, Erkan D, Bucciarelli S, Espinosa G, Asherson RA, for the Catastrophic Antiphospholipid Syndrome Project Group (Cervera R). The clinical spectrum of catastrophic antiphospholipid syndrome in the absence and presence of lupus. J Rheumatol 2007; 34: 346-352. [ Links ]
187.Schwartz N, Shoenfeld Y, Barzilai O, Cervera R, Font J, Blank M, et al. Reduced placental growth and hCG secretion in vitro induced by antiphospholipid antibodies but not by anti-Ro or anti-La: studies on sera from women with SLE/PAPS. Lupus 2007; 16: 110-120. [ Links ]
188.Cervera R, Espinosa G, Cordero A, Oltra MR, Unzurrunzaga A, Rossiñol T, et al. Intestinal involvement secondary to the antiphospholipid syndrome (APS): Clinical and immunologic characteristics of 97 patients: Comparison of classic and catastrophic APS. Semin Arthritis Rheum 2007; 36: 287-296. [ Links ]
189.Gómez-Puerta JA, Cervera R, Espinosa G, Asherson RA, García-Carrasco M, da Costa IP, et al. Catastrophic antiphospholipid syndrome during pregnancy and puerperium: maternal and fetal characteristics of 15 cases. Ann Rheum Dis 2007; 66: 740-746. [ Links ]
190.Blank M, Anafi L, Zandman-Goddard G, Krause I, Goldman S, Shalev E, et al. The efficacy of specific IVIG anti-idiotypic antibodies in antiphospholipid syndrome (APS): trophoblast invasiveness and APS animal model. Intern Immunol 2007; 19: 857-865. [ Links ]
191.García-Carrasco M, Galarza C, Gómez-Ponce M, Cervera R, Rojas-Rodríguez J, Espinosa G, et al. Antiphospholipid syndrome in Latin American patients: clinical and immunological characteristics and comparison with European patients. Lupus 2007; 16: 366-373. [ Links ]
192.Krause I, Blank M, Cervera R, Font J, Matthias T, Pfeiffer S, et al. Cross-reactive epitopes on b2-glycoprotein-I and Saccharomyces cerevisiae in patients with the antiphospholipid syndrome. Ann NY Acad Sci 2007; 1108: 481-488. [ Links ]
193.Asherson RA, Cervera R, Shoenfeld Y. Peripheral vascular occlusions leading to gangrene and amputations in antiphospholipid antibody positive patients. Ann NY Acad Sci 2007; 1108: 515-529. [ Links ]
194.Miesbach W, Asherson RA, Cervera R, Shoenfeld Y, Gómez-Puerta JA, Espinosa G, et al. The role of malignancies in patients with catastrophic antiphospholipid (Ashersons) syndrome. Clin Rheumatol 2007; 26: 2109-2114. [ Links ]
195.Sebastiani GD, Morozzi G, Bellisai F, Fineschi I, Bacarelli MR, Simpatico A, et al. Anti-cofactor autoantibodies in systemic lupus erythematosus: Prevalence, clinical and HLA class II associations. Immunol Invest 2008; 37: 375-385. [ Links ]
196.Mejía-Romero R, García-Carrasco M, Galarza- Maldonado C, Santos P, Mendoza-Pinto C, Escárcega RO, et al. Primary antiphospholipid syndrome in Latin American mestizo patients: clinical and immunological characteristics and comparison with European patients. Clin Rheumatol 2008; 27: 891-897. [ Links ]
197.Asherson RA, Espinosa G, Menahem S, Yinh J, Bucciarelli S, Bosch X, et al. Relapsing catastrophic antiphospholipid syndrome: Report of three cases. Semin Arthritis Rheum 2008; 37: 366-372. [ Links ]
198.Jiménez S, Tàssies D, Espinosa G, García-Criado A, Plaza J, Monteagudo J, et al. Double heterozygosity polymorphisms for platelet glycoproteins Ia/IIa and IIb/ IIIa increases arterial trombosis and arteriosclerosis in patients with the antiphospholipid syndrome or with systemic lupus erythematosus. Ann Rheum Dis 2008; 67: 835-840. [ Links ]
199.Asherson RA, Cervera R, Klumb E, Stojanovic L, Sarzi- Puttini P, Yinh J, Bucciarelli, et al. Amputation of digits or limbs in patients with antiphospholipid syndrome. Semin Arthritis Rheum 2008; 38: 124-131. [ Links ]
200.Avcin T, Cimaz R, Silverman ED, Cervera R, Gattorno M, Garay S, et al. Pediatric antiphospholipid syndrome: Clinical and immunologic features of 121 patients in an International Registry. Pediatrics 2008; 122: e1100- 1107 (F.I.: 4.473). [ Links ]
201.Shoenfeld Y, Blank M, Cervera R, Font J, Raschi E, Meroni PL. Infectious origin of the antiphospholipid syndrome. Ann Rheum Dis 2006; 65: 2-6. [ Links ]
202.Nugaard K, Brown G. Essential thrombophilia. Report of five cases. Arch in Med 1937; 59: 82-106. [ Links ]
203.Tan E, Cohen A, Fries J, et al. The systemic lupus erythematosus. Arthritis Rheum 1982; 25: 1271-1277. [ Links ]
204.Ramos F. Enfermedades reumáticas. Criterios y diagnóstico, 1a edic., México, Auckland, Bogotá, Mc Hill Interamericana 1999; 78-138. [ Links ]
205.Winslow W, Ploss L, Loitman B. Pleuritis in systemic lupus erythematosus: Its importance as an early manifestation in diagnosis. Ann Int Med 1958; 49: 70-88. [ Links ]
206.Jessar RA, Lamont-Harvers RW, Ragan C. Natural history of lupus erythematosus disseminates. Ann Int Med 1953; 38: 717-731. [ Links ]
207.Medical research council. Treatment of systemic lupus erythematosus with steroids. Report by the collegen diseases and hypersensitivity panel. Br Med J. 1961; 2: 915-920. [ Links ]
208.Sieguel M, Lee S, Widelock D, et al. The epidemiology of systemic lupus erythematosus: preliminary results en New York City. J Chron Dis 1962; 15: 131-141. [ Links ]
209.Noonan CD, Odone DT, Engleman EP, et al. Rgetgenographic manifestations of joint disease in systemic lupus erythematosus radiology 1963; 80: 837-843. [ Links ]
210.Kellum RE, Haserick JR. Systemic lupus erythematosus. A statistical evaluation of mortality based on a consecutive series of 299 patients. Int Med 1964; 113: 200-207. [ Links ]
211.Cohen A, Reynolds W, Franklin E, et al. Preliminary criteria for the classification of systemic lupus erythematosus. Bull Rheum Dis 1971; 21: 643-648. [ Links ]
212.Hochberg M. Updating the American collage of rheumatology revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum 1997; 40: 1725. [ Links ]
213.Harris E. The second international anticardiolipin standardization workshop/the Kingston antiphospholipid antibodies study (kaps) group. J Clin Pathol 1990; 94: 476-484. [ Links ]
214.Harris E, Pierangeli S, Birch D. Anticardiolipin wet workshop report: V international symposium on antiphospholipid antibodies. Am Clin Pathol 1994; 101: 616-624. [ Links ]
215.Harris EN, Gharavi AE, Patei S, Hughes GRV. The evaluation of the anticardiolipin antibody test: Report of an international workshop held april 4 1986. Clin Exp Immunol 1987; 68: 215-222. [ Links ]
216.Pierangeli S, Stewart M, Silva L, Harris E. Report of an anticardiolipin wet workshop during the VII International Symposium on antiphospholipid antibodies. J Rheum 1998; 25: 156-162. [ Links ]
217.Peacemen A, Silver R, McGregor S, Scool M. Inter laboratory variation in antiphospholipid antibody testing. Am J. Obstet Gynecol 1992; 144: 4120-4124. [ Links ]
218.Ehrenstein M, Swana M, Keeling D, Asherson R, Khamashta M, Hughes G.R.V, D.A. Isenberg. Anti DNA antibodies in the primary (PASP). Br J Rheumatol 1993; 32: 362-365. [ Links ]
219.Asherson R, Shoenfeld Y. The significance of antibodies to DNA in the primary antiphospholipid syndrome. Clinical Exp Rheumatol 1994; 12: 1-3. [ Links ]
220.Molina JF, Gutierrez S, Uribe O, Molina J, Richards S, Ceulaer C, Gardia C, Wilson W, Gharavi A, Espinoza L. Variability of anticardiolipin antibody isotype distributions in 3 geographic populations of patients with systemic lupus erythematosus. J Rheumatol 1997; 24: 291-296. [ Links ]
221.Alarcon Segovia D. Clinical manifestations of the antiphospholipid syndrome. J Rheumatol 1992; 19: 1778-1781. [ Links ]
222.Cervera R. European working party on systemic lupus erythematosus: objectives and projects Lupus 1992; 1(Suppl 1): 29. [ Links ]
223.Cervera R, Khamashta MA, Font J, Hughes GRV. European working party on systemic lupus erythematosus: a 10 year report Lupus 2001; 10: 892-894. [ Links ]
224.Cervera R. Systemic lupus erythematosus in Europe at the change of the millennium: Lessons from the "Euro-Lupus Project" Autoimmunity Reviews 2006; 5: 180-186. [ Links ]
225.Cervera R, Font J, Tincani A, Boffa M. V meeting of the European Forum on antiphospholipid antibodies. Autoimmunity Reviews 2006; 5: 499-507. [ Links ]
226.Cervera R, Font J, Shoenfeld Y. European working party on systemic lupus erythematsus: a 15 year report. Autoimmunity Reviews 2006; 5: 549-553. [ Links ]














