Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Reumatología
versión impresa ISSN 0121-8123
Rev.Colomb.Reumatol. v.16 n.1 Bogotá ene./mar. 2009
ARTÍCULO DE REVISIÓN
Update on the treatment of proliferative lupus nephritis
Luis Alonso González1, José Fernando Molina2, Gloria María Vásquez3
1 Profesor Sección de Reumatología, Hospital Universitario San Vicente de Paúl, Universidad de Antioquia. Medellín, Colombia.
2 Profesor de Reumatología, Facultad de Medicina, Universidad CES; director médico, Reumalab. Medellín, Colombia.
3 Grupo de Reumatología, Universidad de Antioquia, Grupos de Inmunología celular e inmunogenética. Facultad de Medicina, Universidad de Antioquia. Medellín, Colombia.
Recibido: Enero 15/2009 Aceptado: Marzo 13/2009
Resumen
La nefropatía lúpica (NL) es una causa importante de morbilidad y mortalidad en pacientes con lupus eritematoso sistémico (LES) la cual tiene un impacto directo en la supervivencia de estos pacientes. El uso de un tratamiento inmunosupresor agresivo ha mejorado la supervivencia renal y de los pacientes. Los objetivos de esta terapia inmunosupresora son la obtención de una remisión temprana, evitar la aparición de exacerbaciones y la progresión a insuficiencia renal crónica con la mínima toxicidad posible. El tratamiento con pulsos intravenosos mensuales de ciclofosfamida y de glucocorticoides (el régimen del Instituto Nacional de Salud) como tratamiento de inducción y la administración a largo plazo de pulsos venosos de ciclofosfamida o con azatioprina ha llegado a ser el tratamiento estándar de la NL proliferativa severa. El micofenolato mofetil es una alternativa a la ciclofosfamida en el tratamiento de inducción y de mantenimiento de la NL proliferativa. Existen otras opciones terapéuticas para la NL resistente como regímenes más agresivos de ciclofosfamida (a expensas de una mayor toxicidad), inhibidores de la calcineurina, gamaglobulina hiperinmune intravenosa, inmunoadsorción y terapias dirigidas contra la célula B.
Palabras clave: nefritis lúpica, agentes citotóxicos, micofenolato mofetil, linfocitos B, rituximab.
Summary
Lupus nephritis (LN) is an important cause of morbidity and mortality in patients with systemic lupus erythematosus (SLE). The use of aggressive immunosuppressive treatment has improved both patient and renal survival. The objectives of this therapy should be to achieve a prompt renal remission, to avoid renal flares and progression to chronic renal failure with minimal toxicity. Treatment with monthly intravenous cyclophosphamide and glucocorticoids (National Institute of Health regimen) as induction treatment and long-term administration of venous pulses of cyclophosphamide or azathioprine has become standard treatment for severe proliferative LN. Mycophenolate mofetil is an alternative to cyclophosphamide for induction and maintenance therapy of proliferative LN. There are other therapeutic options for resistant LN as more aggressive ciclophosphamide regimens, but at the expense of more toxicity, calcineurin inhibitors, intravenous immunoglobulin, immunoadsorption and therapies that selectively target B cells.
Key words: lupus nephritis, cytotoxic agents, micophenolate mofetil, B-lymphocytes, rituximab.
Introducción
La nefropatía es una manifestación frecuente y grave del lupus eritematoso sistémico (LES). Usualmente se desarrolla durante los primeros cinco años después del diagnóstico y su prevalencia es de 60% en adultos y 80% en niños con LES1-3. Además, tiene un impacto directo en la supervivencia de los pacientes lúpicos4,5. Sin embargo, gracias a un diagnóstico temprano, a los avances terapéuticos y a la prevención de las complicaciones derivadas del tratamiento, la supervivencia de los pacientes con nefritis lúpica (NL) a mejorado en los últimos 40 años. Mientras en la década de los cincuenta, la tasa de supervivencia a cinco años en pacientes con NL era cerca del 0%, en los noventa la supervivencia fue del 83% al 92% a cinco años y de 74% a 84% a diez años4. Por otra parte, entre un 10% y un 27% de los pacientes con NL, particularmente aquellos con glomerulonefritis proliferativa, desarrollan finalmente una insuficiencia renal crónica terminal (IRCT) al cabo de cinco a diez años del diagnóstico6-9.
Aunque la supervivencia ha mejorado dramáticamente en pacientes con NL proliferativa focal y difusa, su tratamiento estándar establecido por el National Institutes of Health (NIH) se ha asociado con diversos efectos adversos, principalmente el desarrollo de neoplasias, infecciones y falla gonadal prematura10-14. Sin embargo, las nuevas terapias son alentadoras ya que poseen una eficacia similar o mayor y menos toxicidad15-20.
El manejo de la NL proliferativa focal (clase III), de la difusa (clase IV) y de la membranosa asociada con lesiones clase III (Vc) o clase IV (Vd) es el mismo ya que ambas tienen pronósticos similares y consta de dos fases. La primera, o inducción de la remisión, cuyo objetivo es la remisión del proceso inflamatorio renal y evitar la progresión hacia la cronicidad. La segunda fase es la de mantenimiento de la remisión, cuyo objetivo es evitar la aparición de nuevas exacerbaciones renales21,22. La remisión renal se define como la estabilización o mejoría en la función renal, la presencia de un sedimento urinario inactivo, proteinuria < 1g/día y normalización (idealmente) del complemento C3 por al menos seis meses23. El objetivo de esta revisión es actualizar al lector sobre los resultados de los diferentes estudios clínicos aleatorizados controlados y de los meta-análisis publicados sobre las terapias utilizadas en los regímenes de inducción y mantenimiento de la NL proliferativa, la cual representa la forma más severa de compromiso renal en LES. También se incluye una revisión sobre otras terapias alternativas en el tratamiento de la NL proliferativa, incluyendo las terapias biológicas que actualmente están bajo investigación.
Metodología
Se revisó la literatura sobre las estrategias terapéuticas utilizadas en NL proliferativa de 1971 a 2009, utilizando el motor de búsqueda PubMed de la Biblioteca Nacional de Medicina de los Estados Unidos.
Terapia de inducción
Terapia convencional del NIH. La terapia con ciclofosfamida ha sido efectiva en el manejo de la NL proliferativa con un aumento en la supervivencia renal. Investigadores del NIH llevaron a cabo diversos estudios aleatorizados controlados en los que evaluaron terapias con ciclofosfamida (oral o en bolos intermitentes intravenosos) y glucocorticoides10,11,24-26 y demostraron que los regímenes que contienen ciclofosfamida son mejores que la monoterapia con glucocorticoides en la preservación de la función renal10. En el segundo estudio se encontró una mayor eficacia para preservar la función renal, de los bolos mensuales intravenosos de ciclofosfamida (0,5-1,0 g/m2) por seis meses que de los bolos mensuales de metilprednisolona. Además, la adición de un régimen de mantenimiento con bolos trimestrales de ciclofosfamida por dos años más fue más efectiva para disminuir la tasa de exacerbaciones renales que un curso corto (seis meses) de bolos mensuales de ciclofosfamida25. El tercer estudio demostró que la terapia combinada con bolos mensuales de metilprednisolona (1 g/ m2) y de ciclofosfamida era significativamente más efectiva para inducir remisión que los bolos de metilprednisolona11. Luego de un seguimiento a largo plazo, la terapia combinada con bolos de prednisolona o con los de ciclofosfamida; además, la terapia combinada no se relacionó con un mayor riesgo de eventos adversos26. Con base en estos resultados, la terapia combinada fue propuesta por los investigadores del NIH como el tratamiento de elección para pacientes con NL moderada a severa27. Aunque este régimen terapéutico es efectivo y llevó a una disminución en la tasa de recaídas renales, también está asociado con un alto riesgo de leucopenia, infecciones severas, falla gonadal prematura y neoplasias10-14. Por otra parte, después de casi diez años de seguimiento, un 45% de quienes presentan una respuesta completa o parcial a este régimen terapéutico presentan exacerbaciones renales y de ellos hasta un 27% evolucionan finalmente a una IRCT28. Finalmente, dependiendo de los regímenes terapéuticos y la definición de remisión utilizada, hasta un 22% de los pacientes con NL proliferativa son refractarios al tratamiento con ciclofosfamida27, 29.
Regímenes con bajas dosis de ciclofosfamida. Debido a los efectos adversos derivados de terapias prolongadas con altas dosis de ciclofosfamida intravenosa y glucocorticoides, otros investigadores evaluaron la eficacia y toxicidad de dosis menores y por corto plazo de bolos intravenosos de ciclofosfamida. De estos estudios se destaca el Euro-Lupus Nephritis Trial (ELNT)15, donde un régimen de bolos intravenosos a bajas dosis de ciclofosfamida (500 mg) cada 15 días durante tres meses seguidos por una terapia de mantenimiento con azatioprina fue tan efectivo como un régimen de bolos de ciclofosfamida a altas dosis (0,5 gm/m2 - 1500 mg por bolo) administrados mensualmente por seis meses seguidos por dos bolos trimestrales; además, el riesgo de infección severa fue menor con el régimen de bajas dosis. Luego de 41 meses de seguimiento en promedio, los resultados de este estudio mostraron, en primer lugar, que no hubo una probabilidad significativamente mayor de falla terapéutica en los pacientes tratados con el régimen de bajas dosis de ciclofosfamida venosa (16%) que en los que recibieron altas dosis (20%); en segundo lugar, la probabilidad de lograr remisión renal fue del 71% en el grupo de dosis bajas y 54% en el de dosis altas, pero sin lograr significancia estadística y finalmente el número de recaídas renales fue similar en ambos grupos (27% en el grupo de dosis bajas y 29% en el de dosis altas). Sin embargo, se debe tener presente que los pacientes incluidos en este estudio presentaban un grado moderado de compromiso renal en comparación con los estudios realizados por investigadores del NIH10,11,25,26, tal como lo demuestra la baja proporción de pacientes con NL clase IV (69%), síndrome nefrótico (28%) y disfunción renal (22%). Igualmente, el porcentaje de pacientes de raza negra (9%), en quienes el pronóstico es menos favorable, fue menor que en los estudios del NIH reportados por Boumpas y cols. (43%)25 y Gourley y cols. (34%)11. En un reporte posterior de este estudio, luego de 73 meses de seguimiento, no se encontraron diferencias significativas entre ambos grupos con relación a deterioro en la función renal y desarrollo de IRCT30. Recientemente, se dieron a conocer los resultados de este estudio luego de diez años de seguimiento y se encontró que la mortalidad, probabilidad de doblar las cifras de creatinina de manera sostenida y el desarrollo de IRCT no difirieron estadísticamente entre los grupos tratados con bajas dosis y los tratados con altas dosis (11% vs. 4%, 14% vs. 11% y 5% vs. 9%, respectivamente); de igual manera, las cifras de creatinina sérica (mg/dl), proteinuria (g) en orina de 24 horas y el puntaje para daño acumulado no difirieron entre los brazos terapéuticos, bajas dosis y altas dosis (1 ± 0,6 vs. 1 ± 0,4, 0,5 ± 1 vs. 0,6 ± 1,3, 1,1 ± 1,1 vs. 1 ± 1,2, respectivamente). En este seguimiento a diez años se confirmó que una respuesta temprana al tratamiento, particularmente una caída temprana (después de tres a seis meses de iniciado el tratamiento) en la proteinuria de 24 horas, es un marcador de buen pronóstico renal a largo plazo. Los autores concluyen que el régimen terapéutico del ELNT es una alternativa terapéutica con buenos resultados clínicos a largo plazo al régimen clásico del NIH, al menos en la población de pacientes europeos con NL31.
El grupo del Hospital San Tomás de Londres también evaluó la eficacia de dosis bajas de ciclofosfamida intravenosa32; el régimen de inducción utilizado consistió en bolos semanales de 500 mg de ciclofosfamida intravenosa más glucorticoides como terapia de inducción; una vez obtenida la remisión parcial o completa (luego de una mediana de tres pulsos por paciente), se inició dos semanas después del último bolo de ciclofosfamida, un régimen de mantenimiento con azatioprina (2 mg/kg/día) o con ciclofosfamida oral (2 mg/kg/día). Este régimen de inducción seguido por azatioprina fue útil en pacientes con NL clase IV para preservar la función renal y no se presentaron casos de falla gonadal, mientras el 57% de los pacientes que recibieron posteriormente ciclofosfamida oral presentaron falla ovárica.
En 2004, se publicó una revisión sistemática de estudios controlados aleatorizados sobre la terapia inmunosupresora de la NL proliferativa difusa33. La mayoría de los estudios compararon ciclofosfamida o azatioprina más glucocorticoides con glucocorticoides como monoterapia. En los pacientes que recibieron terapia combinada con ciclofosfamida y glucocorticoides, hasta el 47% de las pacientes presentaron falla gonadal y el 15% infección grave. Por otra parte, en términos de eficacia, el 16% de los pacientes desarrollaron IRCT, el 24% dobló la cifra de creatinina inicial y la mortalidad fue de un 21%. Los resultados de este meta-análisis muestran que la terapia combinada con ciclofosfamida y glucocorticoides disminuye el riesgo de doblar la cifra de creatinina inicial en comparación con la monoterapia con glucocorticoides; sin embargo, no tuvo impacto sobre la mortalidad y el desarrollo de IRCT. Además, el uso de ciclofosfamida aumentó el riesgo de falla ovárica (RR, 2,18; intervalo de confianza del 95% 1,10-4,34), mientras que ninguna de las terapias inmunosupresoras aumentaron el riesgo de infección grave. Por otro lado, la terapia combinada con azatioprina y glucocorticoides disminuyó el riesgo de mortalidad, pero no tuvo un impacto sobre la función y la supervivencia renal.
Terapia de mantenimiento
Luego de obtener la remisión de la NL durante la fase de inducción se inicia la terapia de mantenimiento. Como se mencionó previamente, Boumpas y cols.25 destacaron la importancia de la terapia inmunosupresora de mantenimiento para NL. Ellos observaron que tanto las exacerbaciones renales como las extrarrenales severas fueron significativamente más frecuentes después de un curso corto de ciclofosfamida (bolos mensuales por seis meses) que luego de un curso prolongado de ciclofosfamida, en el cual se adiciona un régimen de mantenimiento con pulsos trimestrales de ciclofosfamida por dos años, sin embargo con un mayor riesgo de toxicidad, especialmente de falla ovárica25; Moroni y cols. encontraron que el 53% de los pacientes presentaban nuevas exacerbaciones renales a los 34 meses luego de la suspensión del tratamiento34. Con el fin de reducir los efectos adversos propios del uso prolongado de la ciclofosfamida, otros inmunosupresores han surgido como una alternativa terapéutica eficaz para mantener la remisión, y con una menor incidencia de efectos adversos. La azatioprina (1-3 mg/kg/día) y más recientemente el micofenolato mofetil (MMF) (0,5- 3 gm/día) han sido eficaces y seguros como terapia de mantenimiento15,16,17,20,22,35. La duración de la terapia de mantenimiento sigue siendo un punto controvertido. No obstante, el uso de terapia inmunosupresora de mantenimiento durante más de tres años se ha relacionado con un menor riesgo de doblar la cifra de creatinina, desarrollar IRCT y mortalidad36.
Micofenolato mofetil (MMF) como terapia de inducción y de mantenimiento. El ácido micofenólico, el metabolito activo del MMF, es un inhibidor de la inosina monofosfato deshidrogenasa (IMPDH). Esta enzima controla la síntesis de novo de nucleótidos de guanosina, una vía esencial para la síntesis de ADN en los linfocitos37. Ya que la vía de salvamento de la síntesis de purinas en los linfocitos es menos activa que la síntesis de novo de las purinas, el MMF inhibe selectivamente la proliferación de linfocitos T y B38,39. Además, el MMF inhibe la proliferación de células mesangiales40, la expresión de moléculas de adhesión en las células endoteliales41 y la expresión de la isoforma inducible de la sintetasa de óxido nítrico en la corteza renal42. A diferencia de la ciclofosfamida, el ácido micofenólico tiene poco impacto en otros tejidos con una elevada actividad proliferativa como piel, intestino y médula ósea, los cuales poseen una vía de salvamento para la síntesis de purinas; lo anterior explica un menor perfil de toxicidad con MMF que con la ciclofosfamida43.
El MMF es ampliamente utilizado en el transplante renal y tiene mayor eficacia que la azatioprina en la prevención del rechazo agudo de aloinjertos renales44. Debido a su menor toxicidad, en los últimos años el MMF ha sido estudiado en el tratamiento de inducción y de mantenimiento de la NL (clase III, IV y V). Hasta el momento se han publicado seis estudios aleatorizados y controlados: cinco de ellos han comparado la combinación de glucocorticoides y MMF con glucocorticoides y ciclofosfamida durante la fase de inducción16, 18-20, 45 y dos de ellos el efecto del MMF frente al de la azatioprina durante la fase de mantenimiento17, 20. Asimismo, se han publicado tres meta-análisis: dos de ellos incluyen únicamente estos estudios aleatorizados46,47 y uno de ellos incluye estudios de cohortes de pacientes con NL tratados con MMF48. Los resultados de estos estudios sitúan al MMF como una alternativa terapéutica prometedora tanto para la terapia de inducción como para la terapia de mantenimiento de la NL, con una eficacia similar o mejor y con menos toxicidad que los regímenes con ciclofosfamida.
El primero de estos estudios aleatorizados fue desarrollado por Chan y cols.16. En este estudio se comparan dos regímenes de inducción en pacientes con NL proliferativa difusa, uno con MMF en 21 pacientes (2 g/día por seis meses y 1 g/día por seis meses más) y otro con ciclofosfamida oral en otros 21 pacientes (2,5 mg/kg/día por seis meses), ambos seguidos por azatioprina a bajas dosis (1-1,5 mg/kg/día) como terapia de mantenimiento por seis meses. Luego de 12 meses, las incidencias de remisión completa (81% con MMF y 76% con ciclofosfamida), o parcial (14% en ambos grupos) y de recaídas (15% con MMF y 11% con ciclofosfamida) fueron similares en ambos grupos. La disminución de las cifras de creatinina sérica y de proteinuria fue similar en ambos grupos. La incidencia de infección fue del 19% con MMF y 33% con ciclofosfamida (P = 0,29). Efectos adversos como alopecia, leucopenia severa y amenorrea permanente se presentaron únicamente con ciclofosfamida. Este estudio se extendió por un período de cinco años con el ingreso de 22 pacientes más20 con el fin de evaluar la eficacia y tolerancia a largo plazo de MMF como terapia de inducción y mantenimiento. Luego de 63 meses de seguimiento, no se encontraron diferencias con respecto a remisión completa (73% con MMF y 74% con ciclofosfamida-azatioprina) o remisión parcial (24% con MMF y 23% con ciclofosfamida-azatioprina). Las cifras de creatinina sérica permanecieron estables y sin diferencias significativas entre ambos grupos, mientras que la depuración de creatinina aumentó significativamente durante el seguimiento en los que recibieron MMF, pero la diferencia entre ambos grupos no fue significativa. El 6,3% de los pacientes tratados con MMF y el 10% de los que recibieron ciclofosfamida-azatioprina doblaron las cifras de creatinina inicial durante el seguimiento (P = 0,667). Ninguno de los que recibieron MMF fallecieron o desarrollaron IRCT, mientras que estos eventos se presentaron en cuatro pacientes tratados con ciclofosfamida-azatioprina (P = 0,062). La tasa de recaídas y la supervivencia libre de recaídas fue similar en ambos grupos. Los pacientes tratados con MMF desarrollaron menos infecciones, mientras que la amenorrea fue más frecuente con ciclofosfamida que con MMF (36% versus 3,6%, respectivamente). Los autores concluyeron que la terapia de inducción y mantenimento con MMF para la NL proliferativa en pacientes chinos es tan efectiva como el régimen secuencial con ciclofosfamida oral seguido de azatioprina y con menos efectos adversos.
Ginzler y cols.18 realizaron un estudio abierto, aleatorizado de no inferioridad y de 24 semanas de duración en una población multi-étnica de los Estados Unidos (56% de los pacientes eran afroamericanos) en el que compararon la eficacia, seguridad y tolerancia de MMF por vía oral (dosis inicial de 1 g/día, que se aumentó hasta 3 g/ día) con bolos mensuales de ciclofosfamida intravenosa (dosis de 0,5 g/m2, que se aumentó hasta 1g/m2), según el protocolo del NIH, como terapia de inducción para NL activa (clase III, IV y V). Se permitió un cambio al régimen alternativo a las 12 semanas en aquellos pacientes que no presentaron una respuesta terapéutica temprana. El criterio principal de evaluación era la remisión completa a las 24 semanas (normalización de los parámetros renales cuyos valores fueran previamente anómalos y mantenimiento de los valores basalmente normales), mientras que uno de los criterios secundarios de evaluación era la remisión parcial a las 24 semanas. Ningún régimen de mantenimiento fue especificado. De los 140 pacientes incluidos en el estudio, 71 recibieron aleatoriamente MMF y 69 ciclofosfamida. En el análisis por intención de tratar, 16 pacientes (22,5%) tratados con MMF y 4 pacientes (5,8%) tratados con ciclofosfamida presentaron remisión completa, lo que representa una diferencia absoluta de 16,7 puntos porcentuales (intervalo de confianza del 95% de 5,6 a 27,9 puntos porcentuales; P = 0,005); tal diferencia cumplía con el criterio de no inferioridad predefinido y mostraba la superioridad del MMF con respecto a la ciclofosfamida. Se observaron remisiones parciales en 21 pacientes (29,6%) tratados con MMF y 17 pacientes (24,6%) tratados con ciclofosfamida (P = 0,51). El cambio al régimen alternativo fue más común con ciclofosfamida que con MMF (20% y 8%, respectivamente). Las infecciones graves fueron más frecuentes con ciclofosfamida (13%) que con MMF (5%), mientras que los casos de diarrea fueron más frecuentes con MMF (18% con MMF y 2,6% con ciclofosfamida). Los autores concluyen que el MMF fue más eficaz que la ciclofosfamida intravenosa en la inducción de la remisión de la NL y tuvo un perfil de seguridad más favorable. El régimen de MMF utilizado se basó en datos que sugieren que la población negra requiere mayores dosis de este agente49, 50. Algunas limitaciones de este estudio son la corta duración del seguimiento y la exclusión de pacientes con formas severas de NL (depuración de creatinina < 30 ml/min, creatinina sérica > 3 mg/dl); además no se establecieron comparaciones entre MMF y la terapia combinada con bolos de metilprednisolona y bolos de ciclofosfamida. A pesar de estas limitaciones, este estudio demuestra la eficacia del MMF como terapia de inducción en poblaciones de alto riesgo con NL proliferativa, como la raza negra.
En otro estudio aleatorizado controlado, Ong y cols.19 compararon la eficacia de MMF por vía oral (2 g/día por seis meses) con bolos mensuales de ciclofosfamida intravenosa (0,75-1 g/m2) por seis meses como terapia de inducción para NL proliferativa. A los seis meses de seguimiento la tasa de remisión total (parcial y completa) fue del 52% en el grupo tratado con ciclofosfamida y del 58% en los que recibieron MMF (P = 0,70), mientras que la tasa de remisión completa fue del 12% con ciclofosfamida y del 26% con MMF (P = 0,22). De igual manera el perfil de eventos adversos fue similar en ambos grupos de tratamiento. Este estudio demostró también la eficacia del MMF como terapia de inducción para pacientes asiáticos con NL proliferativa moderadamente severa.
La eficacia del MMF como terapia de mantenimiento fue evaluada por Contreras y cols. en un estudio controlado, aleatorizado, abierto en pacientes con NL proliferativa17. Incluyeron 59 pacientes que recibieron terapia de inducción con un máximo de siete bolos mensuales intravenosos de ciclofosfamida y glucocorticoides orales. Posteriormente, se les asignó aleatoriamente una de tres terapias de mantenimiento: pulsos trimestrales intravenosos de ciclofosfamida, azatioprina (1-3 mg/kg/día) o MMF (0,5-3 gm/día) durante uno a tres años. Durante la terapia de mantenimiento, cinco pacientes fallecieron (cuatro en el grupo de ciclofosfamida y uno en el de MMF), cinco desarrollaron insuficiencia renal crónica (tres en el grupo de ciclofosfamida y uno en cada grupo de azatioprina y MMF). A los 72 meses, la tasa de supervivencia libre de eventos definidos como medidas de desenlace (muerte o insuficiencia renal crónica) fue mayor en los grupos tratados con MMF y azatioprina que en el grupo con ciclofosfamida (P = 0,05 y P = 0,009, respectivamente). La tasa de supervivencia libre de recaídas fue mayor en el grupo de MMF que en el de ciclofosfamida (P = 0,02). En cuanto a los efectos adversos la incidencia de hospitalización, amenorrea, infecciones, náuseas y vómito fue significativamente menor en los pacientes tratados con MMF y azatioprina que en los que recibieron ciclofosfamida. Los autores concluyen que la terapia de mantenimiento con MMF o con azatioprina es más eficaz y segura que la terapia a largo plazo con bolos intravenosos de ciclofosfamida. Sin embargo, este estudio tiene algunas limitaciones. En primer lugar, no se obtuvo remisión en algunos pacientes al final de la fase de inducción con ciclofosfamida intravenosa, lo cual pudiera ser explicado por el alto porcentaje de hispanos y afro-americanos incluidos en este estudio. En segundo lugar, se excluyeron del estudio pacientes con enfermedad renal severa (depuración de creatinina < 20 ml/min). En tercer lugar, la dosis promedio de ciclofosfamida durante la fase de mantenimiento (ligeramente mayor que 0,5 g/m2) fue menor que la dosis recomendada según los estudios del NIH. Finalmente, la alta tasa de infección en el grupo tratado con ciclofosfamida puede deberse a dosis más altas en este grupo de glucocorticoides como terapia adyuvante. No obstante, la respuesta favorable a la azatioprina y al MMF comparado con bolos trimestrales de ciclofosfamida insinúa un menor perfil de toxicidad de estos agentes durante la fase de mantenimiento.
Tres meta-análisis han sido recientemente publicados y resumen la evidencia del papel que tiene el MMF en el tratamiento de la NL46-48. Walsh y cols.46, realizaron una revisión sistemática de cuatro estudios aleatorizados controlados16,18,19,45 con el fin de determinar el riesgo de falla para inducir remisión de la NL comparando MMF con ciclofosfamida. Un total de 268 pacientes se incluyeron, 133 tratados con MMF y 135 con ciclofosfamida. El criterio principal de evaluación fue la falla terapéutica para inducir remisión parcial o total de la NL (de acuerdo a la definición adoptada en los artículos originales) según el grado de proteinuria y función renal comparada con los valores iniciales (Tabla 1), mientras que el criterio secundario de evaluación fue el riesgo de muerte o de progresión a IRCT. Los autores demostraron que el MMF comparado con la ciclofosfamida disminuye significativamente el riesgo de falla terapéutica para inducir remisión durante la fase de inducción [Riesgo relativo (RR): 0,70; 95% IC 0,54-0,90; P = 0,004]. En cuanto al riesgo de muerte o IRCT al final de la duración establecida para cada estudio, los análisis no lograron demostrar una disminución significativa en el riesgo de estos eventos en los pacientes tratados con MMF frente a los tratados con ciclofosfamida (RR: 0,35; 95% IC 0,10-1,22; P = 0,10); sin embargo, cuando se tuvieron en cuenta los resultados obtenidos de un seguimiento más extenso se encontró una reducción significativa de casi un 60% del riesgo de muerte o IRCT (RR: 0,44; 95% IC 0,23-0,87; P = 0,02). No obstante, este último hallazgo debe interpretarse con precaución ya que se obtuvo básicamente de sólo dos estudios siendo el número de eventos relativamente pequeño y por consiguiente estos resultados pueden ser propensos a errores de azar. Los autores concluyen que el MMF puede ser utilizado como terapia de inducción de primera línea para NL en pacientes sin un compromiso severo de la función renal.

En otro meta-análisis de estudios aleatorizados controlados, Zhu y cols.47 evaluaron los beneficios y riesgos del MMF tanto en la terapia de inducción como en la terapia de mantenimiento. En este meta-análisis se incluyeron cinco estudios, con un número total de 307 pacientes; cuatro de ellos compararon MMF como terapia de inducción con ciclofosfamida16-18-20 y dos como terapia de mantenimiento con azatioprina17,20 y únicamente uno de ellos comparó el régimen de MMF con ciclofosfamida como tratamiento de mantenimiento17. Al comparar MMF con ciclofosfamida como terapia de inducción, MMF no incrementó las tasa de remisión completa (RR 1,8; 95% IC 0,7-4,7) ni de remisión parcial (RR 1,1; 95% IC 0,7-1,6), pero sí disminuyó de modo significativo el riesgo de infección (RR 0,7; 95% IC 0,5-0,8). Al extraer de los análisis los pacientes que recibieron ciclofosfamida oral20, el MMF fue más eficaz en la inducción de la remisión que los bolos intravenosos de ciclofosfamida (RR: 3,1; 95% IC 1,38-7,01; P = 0,006) y se asoció con un menor riesgo de infección (RR: 0,65; 95% IC 0,51- 0,82; P < 0,001) y de leucopenia (RR: 0,66; 95% IC 0,44-0,97; P = 0,04) que con ciclofosfamida. Respecto al riesgo de muerte o de ERCT, no hubo diferencias significativas entre ambos inmunosupresores como régimen de inducción. Comparado con la azatioprina en el mantenimiento de la remisión, el MMF no presenta ninguna diferencia en cuanto al riesgo de recaídas (RR: 0,89; 95% IC 0,41-1,94; P = 0,77), de muerte (RR: 0,70; 95% IC 0,51-0,82; P < 0,001), ERCT (RR: 0,70; 95% IC 0,05-10,1; P = 0,80) y efectos secundarios (amenorrea y herpes zoster).
Un tercer meta-análisis48 examinó cinco estudios aleatorizados controlados con un total de 306 pacientes, diez estudios de cohorte con 212 pacientes con NL tratados con MMF y ocho estudios de cohorte con 284 pacientes con LES tratados con MMF, de los cuales algunos presentaron NL. La tasa de remisión (completa y parcial) fue más frecuente con MMF que con ciclofosfamida en estudios aleatorizados (66% frente a 54%), con un número necesario a tratar de ocho (95% IC 4,3-60). En estudios de cohorte la respuesta parcial o completa con MMF se presentó en el 80% de los pacientes con NL, mientras que la falla al tratamiento o ausencia de respuesta en el 20%. En los estudios aleatorizados, la mortalidad fue menor con MMF que con ciclofosfamida (0,7% frente a 7,8%; RR: 0,2; 95% IC 0,07-0,7), al igual que la incidencia de efectos adversos como infecciones graves, leucopenia, amenorrea y alopecia. Esta revisión sistemática muestra que con respecto a remisión parcial o completa el MMF tiene una mayor eficacia y menos complicaciones que la ciclofosfamida.
Al interpretar los resultados de estos meta-análisis se debe tener presente varios puntos. En primer lugar, hubo diferencias étnicas entre los estudios aleatorizados, con tres estudios que incluyeron únicamente pacientes asiáticos16,19,20, uno que incluyó sólo hispanos45 y otro en una población multiétnica, pero con afro-americanos como el grupo étnico predominante18; estas diferencias étnicas son importantes y hay que tenerlas en cuenta, ya que hay evidencias de que pacientes asiáticos, hispanos y afro-americanos presentan formas más graves de NL. En segundo lugar, se incluyeron pacientes con NL con una función renal relativamente preservada, de modo que no se evaluó si el MMF es igual o más eficaz que la ciclofosfamida en pacientes con severo deterioro de la función renal; igualmente, aunque la mayoría de pacientes incluidos presentaban formas severas de NL (clase IV o Vd), también se incluyeron pacientes con un mejor pronóstico (NL clase III y clase V). Finalmente, en algunos estudios17,20 se incluyeron en la fase de mantenimiento pacientes que no presentaron remisión en la fase de inducción, lo cual puede alterar los resultados obtenidos con MMF en la fase de mantenimiento. En resumen, es claro que el MMF es menos tóxico que la ciclofosfamida, lo cual lo ubica como una interesante alternativa a la terapia inmuosupresora estándar. Sin embargo, los estudios desarrollados hasta ahora tienen pocos pacientes y un seguimiento corto. Los resultados de estos tres meta-análisis comparando MMF con ciclofosfamida como terapia de inducción, se resumen en la tabla 2.
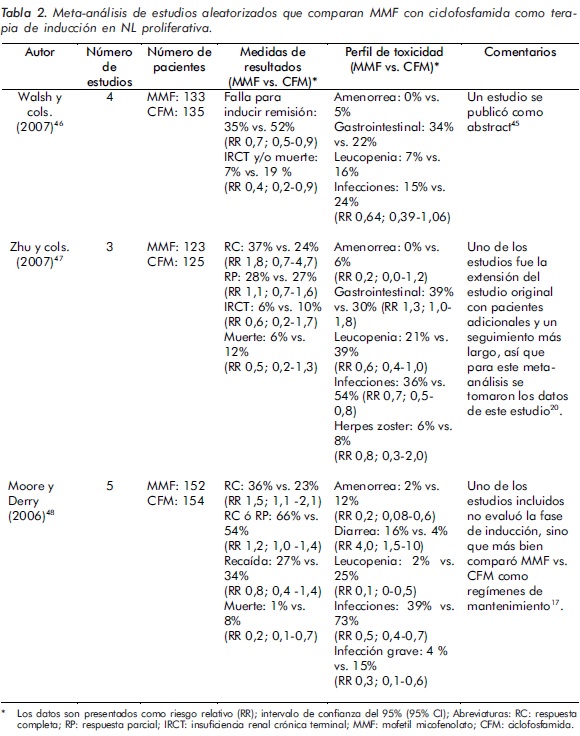
Actualmente se están desarrollando dos estudios con el fin de determinar mejor el papel del MMF en la terapia de inducción y de mantenimiento de la remisión de la NL. El primero de ellos es el Aspreva Lupus Mangement Study (ALMS)51, un estudio multicéntrico, multinacional, prospectivo, aleatorizado y controlado que evalúa la eficacia del MMF tanto como terapia de inducción como terapia de mantenimiento para NL. En la fase de inducción los pacientes fueron aleatorizados para recibir MMF (hasta 3 gramos/ día) o pulsos mensuales de ciclofosfamida intravenosa (0,5-1,0 g/m2) durante seis meses. Los que no responden se excluyen del estudio y en los que se ha obtenido la remisión se vuelven a aleatorizar para recibir MMF o azatioprina como tratamiento de mantenimiento por tres años. Recientemente se concluyó la fase de inducción cuyos resultados se han dado a conocer52, 53. El criterio principal de evaluación [disminución en la relación en orina de proteína / creatinina (P/ Cr), calculada en una muestra de orina de 24 horas, a < 3 en pacientes con proteinuria basal en rango nefrótico P/Cr ( ≥ 3) o una reducción en la relación en orina de P/Cr ≥ 50% en pacientes con proteinuria basal en rango sub-nefrótico P/ Cr (< 3) junto con la estabilización de los niveles de creatinina sérica (± 25%) o mejoría de los niveles basales de creatinina sérica a las 24 semanas] se obtuvo en un porcentaje similar en ambos brazos terapéuticos de este estudio [104 (56,2%) de 185 pacientes respondieron a MMF y 98 (53,0%) de 185 pacientes respondieron a ciclofosfamida intravenosa (OR 1,2; 95% IC 0,8- 1,8; P = 0,58; figura 1)]. Las tasas de respuesta con MMF y ciclofosfamida intravenosa, según la raza, fueron similares para pacientes asiáticos [33 (53,2%) de 62 versus 39 (63,9%) de 61; OR 0,6; 95% IC 0,3-1,3; P = 0,24] y blancos [42 (56%) de 75 versus 39 (54,2%) de 72; OR 1,1; 95% IC 0,6-2,1; P = 0,83]. En los pacientes agrupados como otros grupos étnicos, un grupo compuesto principalmente por negros (n = 46) y mestizos (n = 37), 29 (60,4%) de 48 pacientes respondieron con MMF y 20 (38,5%) de 52 pacientes con ciclofosfamida intravenosa (OR 2,4; 95% IC 1,1-5,4; P = 0,033), figura 1. En los análisis Post hoc se demostró que la tasa de respuesta entre pacientes hispanos (n = 131) fue de 60,9% (39 de 64) para MMF y de 38,8% (26 de 67) para ciclofosfamida intravenosa (OR 2,5; 95% IC 1,2- 5,1; P = 0,011). En cuanto a los parámetros renales secundarios (proteinuria, nivel de creatinina sérica y microhematuria) y parámetros no renales (disminución en los títulos de anticuerpos anti- ADN, aumento en los niveles séricos de complemento y normalización de los niveles de albúmina en plasma), estos fueron similares en ambos grupos. La incidencia de eventos adversos fue similar en ambos grupos, siendo la diarrea el evento adverso más común con MMF y la presencia de náuseas, vómito y alopecia los más comunes con ciclofosfamida. En cuanto a la tasa de infección severa, esta fue comparable en ambos grupos así como la tasa de mortalidad (4,9% con MMF y 2,8% con ciclofosfamida). El ALMS muestra dos regímenes terapéuticos comparables donde el MMF parece ser tan efectivo como la ciclofosfamida en la fase de inducción. El otro estudio es el MAINTAIN Nephritis trial, en el cual se compara el MMF frente a la azatioprina en términos de eficacia y toxicidad como mantenimiento de la remisión una vez conseguida ésta con ciclofosfamida intravenosa según el protocolo del ELNT.
Opciones terapéuticas en el manejo de la NL refractaria
Diferentes criterios de respuesta renal al tratamiento han sido utilizados54-56. Según los criterios propuestos por investigadores del NIH, resistencia o no respuesta al tratamiento se define como la falla para lograr una disminución de la proteinuria (≥ 50% y a menos de 3 gramos al día si los valores iniciales estaban en rango nefrótico, o ≤ 1 gramo al día si los valores iniciales estaban en un rango no nefrótico), persistencia de cilindros urinarios y hematuria (< 5 eritrocitos por campo de alto poder) en el sedimento urinario y deterioro en las cifras de creatinina sérica con o sin mejoría en los marcadores serológicos (nivel de C3) por al menos seis meses54. Según el Colegio Americano de Reumatología, remisión renal completa se define como una rata de filtración glomerular > 90 ml/min/1,73 m2, una relación proteínas en orina / creatinina en orina < 0,2 mg/ mg y un sedimento urinario inactivo (≤ 5 eritrocitos, ≤ 5 leucocitos y ausencia de cilindros celulares)56. Recientemente el consenso europeo para nefritis lúpica definió respuesta renal completa como la presencia de un sedimento urinario inactivo, disminución en la proteinuria a ≤0,2 g/día y la presencia de función renal normal o estable (una rata de filtración glomerular dentro del 10% de los valores normales si previamente era anormal); además, una respuesta sostenida de al menos tres a seis meses puede ser considerada como remisión pero no remisión completa sin tener una biopsia renal en la que se demuestre ausencia de actividad renal57.
A pesar de estas discrepancias en los diferentes criterios utilizados, hasta un 22% de los pacientes con NL proliferativa no responden adecuadamente al manejo inmunosupresor de inducción de la remisión con ciclofosfamida27, 29, particularmente aquellos que presentan diversos factores pronósticos desfavorables como raza negra, retraso en el inicio del tratamiento con ciclofosfamida, incumplimiento del tratamiento, elevación de cifras de creatinina y síndrome nefrótico al momento de presentación inicial, hipertensión arterial persistente, presencia de medialunas y un alto grado de cronicidad en la histología renal58. Por lo tanto, hay que asegurarse de un buen cumplimiento del tratamiento por el paciente así como descartar otras causas como trombosis de vasos renales, nefrotoxicidad por medicamentos (inhibidores de la calcineurina, antiinflamatorios no esteroideos), infecciones, hipertensión arterial mal controlada, diuresis excesiva, etc. También puede ocurrir una recaída tras haberse logrado remisión parcial o completa de la NL o aparecer intolerancia o efectos adadversos graves al tratamiento inmunosupresor. En tales casos, puede ser útil la realización de una nueva biopsia renal, con el fin de obtener información sobre la presencia, tipo y grado de actividad renal residual así como la extensión de cambios crónicos irreversibles. Las opciones terapéuticas en estos casos varían desde incrementar las dosis de glucocorticoides, incluso utilizar pulsos de metilprednisolona, repetir la terapia de inducción con ciclofosfamida intravenosa, o utilizar ciclofosfamida oral, MMF o ácido micofenólico (particularmente si hay intolerancia gastrointestinal a otros inmunosupresores orales), o inhibidores de la calcineurina (ciclosporina o tacrólimus), o administrar inmunoglobulina humana intravenosa, o practicar plasmaferesis o depleción de células B con rituximab, o inmunoablación con ciclofosfamida con o sin rescate de célula madre hematopoyética. Viceversa, en pacientes que no responden a la terapia de inducción con MMF, la inducción con ciclofosfamida sería la alternativa terapéutica a elegir. Sin embargo, debido a la ausencia de estudios aleatorizados controlados en estas circunstancias, la decisión debe ser individualizada y compartida con el paciente.
Regímenes más agresivos con ciclofosfamida
Ciclofosfamida oral. En los resultados obtenidos en un estudio aleatorizado realizado por investigadores del NIH, no se encontró superioridad a los pulsos venosos de ciclofosfamida, pero sí una mayor toxicidad con la administración de ciclofosfamida oral; por lo tanto el uso de ciclofosfamida oral ha disminuido en las últimas dos décadas10. Sin embargo, en algunos centros se ha demostrado una buena eficacia a largo plazo con el uso de ciclofosfamida oral por corto tiempo en NL proliferativa severa59,60. Mok y cols.55, en una cohorte de pacientes chinos con NL proliferativa difusa, encontraron una tendencia hacia una mayor eficacia en preservar la función renal luego de un seguimiento promedio de 8,8 años con ciclofosfamida oral que con pulsos venosos de ciclofosfamida. En este estudio tanto la administración oral de ciclofosfamida como la dosis acumulada de ciclofosfamida durante la fase de inducción se asociaron con una respuesta renal completa. Sin embargo, en el análisis multivariado, la dosis acumulada de ciclofosfamida y no la ruta de administración fue un factor independiente de respuesta renal completa, lo cual indica que la mayor eficacia del régimen de ciclofosfamida oral probablemente se relaciona con una mayor dosis administrada durante un corto período de tiempo y no con la ruta de administración. No obstante, el uso de ciclofosfamida oral cursa con mayor toxicidad, especialmente gonadal por lo tanto su uso debe reservarse en pacientes de alto riesgo con NL refractaria. La dosis diaria de ciclofosfamida oral debe ser de 2 mg/ kg/día o menos y la duración del tratamiento no debe exceder los seis meses58.
Trasplante autólogo de célula madre e inmunoablación con ciclofosfamida
Esta forma de tratamiento se ha utilizado en pacientes con LES severo, persistente y refractario a la inmunosupresión y consiste en: 1) recolección de células madres hematopoyéticas CD-34 positivas, 2) inducción de mieloablación mediante altas dosis de ciclofosfamida intravenosa junto con globulina antitimocito o irradiación linfoide y 3) reconstitución del sistema hematopoyético del paciente mediante la infusión de células madres hematopoyéticas criopreservadas. El Grupo Europeo para el Transplante de Medula Ósea (EBMT) y la Liga Europea contra el Reumatismo (EULAR) reportaron los resultados de este procedimiento y encontraron remisión (SLEDAI < 3) a seis meses en 33 de 50 (66%) de los pacientes tratados de los cuales 10 de 31 (32%) pacientes, que fueron evaluables, posteriormente presentaron recaídas. La mortalidad relacionada con el procedimiento fue del 12%61.
Como una alternativa al trasplante autólogo de célula madre, Petri y cols.62 utilizaron un régimen de menor intensidad utilizando dosis inmunoablativas de ciclofosfamida intravenosa (50 mg/kg/ día por cuatro días consecutivos seguido por 5 ug/ kg de factor estimulador de la colonia de los granulocitos hasta obtener un recuento de neutrófilos superior a 1 x 109 /L por dos días consecutivos). Realmente, este régimen no es mieloablativo ya que la célula madre hematopoyética es resistente a la enzima aldehído deshidrogenasa, la cual previene la conversión de aldofosfamida en fosforamida mostaza, el agente alquilante activo; por lo tanto no se requiere rescate con célula madre hematopoyética autóloga. En este estudio 9 de 14 pacientes presentaron NL resistente a los glucocorticoides y a uno o más inmunosupresores; siete lograron respuesta completa o parcial luego de 29 meses de seguimiento. Datos preliminares de un estudio aleatorizado controlado desarrollado por los mismos investigadores, en el que se compara dosis inmunoablativas de ciclofosfamida con pulsos venosos mensuales de ciclofosfamida, demostraron que las dosis inmunoablativas no eran superiores a los pulsos venosos mensuales en términos de respuesta renal completa luego de 18 meses de seguimiento63.
Inhibidores de la calcineurina
La eficacia y la seguridad de la ciclosporina A en el tratamiento de la NL proliferativa han sido demostradas en estudios abiertos no controlados64,65. La eficacia de la ciclosporina A fue similar a la de la ciclofosfamida oral en un estudio aleatorizado controlado en una población pediátrica con NL proliferativa66. En otro estudio abierto de once pacientes con NL, ocho de quienes eran resistentes o no toleraban ciclofosfamida o azatioprina, el manejo con ciclosporina A durante doce meses fue eficaz en disminuir significativamente la proteinuria y la actividad lúpica67. Ogawa y cols.68 evaluaron la eficacia y la seguridad de bajas dosis de ciclosporina A (2,5 mg/ kg/día, ajustadas para lograr niveles sanguíneos entre 80 y 150 ng/ml) en nueve pacientes con NL resistente a dosis altas de glucocorticoides y/o otros inmunosupresores. Después de 30 semanas de tratamiento, dos pacientes alcanzaron remisión completa y cuatro remisión parcial, las concentraciones promedio de proteínas en orina disminuyeron más de un 50% con respecto a los valores basales, los cilindros urinarios disminuyeron significativamente y su efecto ahorrador de esteroide se evidenció por una reducción en el 50% de la dosis de prednisolona.
Dado el estrecho rango terapéutico y la falta de correlación entre los niveles de ciclosporina A y su eficacia, es difícil titular su dosis en pacientes con deterioro de la función renal, una situación frecuente en pacientes con NL refractaria.
Tacrolimus es otro inhibidor de la calcineurina que comparte acciones inmunosupresoras similares con la ciclosporina A. En un estudio abierto de nueve pacientes con NL proliferativa difusa tratados con tacrólimus como terapia de inducción (0,1 mg/kg/día por dos meses, titulados hasta 0,06 mg/kg/día) más prednisona, se obtuvo respuesta renal completa en seis pacientes (67%) y parcial en dos (22%)69.
Gamaglobulina hiperinmune intravenosa (IGIV)
Las inmunoglobulinas administradas por vía intravenosa tienen un efecto regulador inhibitorio sobre los diversos receptores de activación Fc-gama (FcRIIA y FcRIIC) y un efecto regulador estimulador en diferentes receptores inhibitorios Fc-gama (FcRIIB)70; sin embargo, también tienen otros mecanismos que ejercen acciones beneficiosas en diferentes enfermedades autoinmunes: neutralización de autoanticuerpos patogénicos, disminución en la producción de autoanticuerpos, neutralización de anticuerpos patogénicos anti-DNA, modulación de las funciones de linfocitos T y B, modulación en la producción de citocinas y antagonistas de citocinas e inhibición del daño mediado por el complemento y de la diferenciación de las células dentríticas71-73.
La IGIV se ha utilizado como terapia de mantenimiento en NL proliferativa con resultados favorables, con una reducción en la proteinuria y en los niveles séricos de creatinina74; estudios no controlados han mostrado eficacia de la IGIV en NL membranosa y proliferativa que no responde a la terapia convencional75-77. Sin embargo, su uso también lleva a un riesgo de desarrollar insuficiencia renal aguda, debido a una nefrosis osmótica atribuida a la gran cantidad de sucrosa utilizada como preservativo en algunos productos de gammaglobulina con el fin de reducir la agregación de las inmunoglobulinas78.
Plasmaféresis e inmunoadsorción
Sobre la base de la fisiopatología de la NL, la remoción extracorpórea de autoanticuerpos parece ser un planteamiento lógico, ya sea por extracción no selectiva de plasma o por adsorción específica de inmunoglobulinas (o anticuerpos anti-DNA). En un estudio aleatorizado controlado, la adición de plasmaféresis al régimen estándar de glucocorticoides y ciclofosfamida no llevó a una mejoría clínica significativa en relación con deterioro renal, proteinuria y muerte79. De igual manera, la superioridad de un régimen consistente en aféresis y ciclofosfamida no fue superior al uso de pulsos de ciclofosfamida en el manejo de la NL en otros estudios aleatorizados controlados; sin embargo, la adición de aféresis se asoció con una remisión más rápida80, 81.
Si bien la plasmaféresis no demuestra un beneficio en NL severa, la inmunoadsorción con proteína A, C1q, o columnas de celulosa y sulfato de dextran ha sido útil para el manejo de LES refractario en series pequeñas de casos82,84.
Un estudio abierto de 16 pacientes con NL que eran refractarios o intolerantes a la ciclofosfamida demostró que una fuerte eliminación de inmunoglobulina G mediante inmunoadsorción fue de gran beneficio en la mayoría de los pacientes con mejoría en la proteinuria, títulos de anti-DNA y en la actividad global de la enfermedad85.
Terapias dirigidas contra la célula B
En la patofisiología del LES, la hiperactividad de las células B y la producción de autoanticuerpos juegan un papel importante. Además de producir autoanticuerpos, las células B activan el sistema inmune mediante la presentación antigénica, activación de células T autorreactivas, regulación de células dentríticas y producción de citocinas y quimiocinas. Por lo tanto, son un blanco terapéutico lógico en el tratamiento del LES86. En la tabla 3, se resumen tanto las nuevas terapias como otras modalidades terapéuticas en desarrollo dirigidas contra las células B.

Terapia de depleción de células B
Depleción de células B con anticuerpo monoclonal anti-CD20 (Rituximab)
Rituximab es un anticuerpo monoclonal quimérico murino/humano dirigido contra el antígeno CD20 expresado en la superficie de las células pre-B y células B-maduras. Rituximab lleva a una profunda depleción de estos subtipos de células B mediante la inducción de lisis celular mediada por citotoxicidad dependiente del complemento, citotoxicidad celular dependiente de anticuerpos o apoptosis87. Las células madre, células pro-B y células plasmáticas no expresan la molécula CD20, por lo tanto no son afectadas.
Según la evidencia acumulada, rituximab es efectivo en el tratamiento del LES y de la NL. En nueve estudios88-96 (Tabla 4), en los que se incluyeron un total de 93 pacientes con NL proliferativa, se demostró mejoría en diversos parámetros relacionados con la enfermedad como los índices de actividad, reducción de la dosis de glucocorticoides, niveles de complemento sérico (c3, C1q) y anticuerpos anti-DNA, niveles de albumina sérica, proteinuria en 24 horas, función renal y actividad del sedimento urinario. Las tasas de remisión oscilaron entre un 23% y un 67% para respuesta completa y entre un 43% y un 100% para la presencia de respuesta completa y respuesta parcial. Aunque las recaídas fueron frecuentes (38% a 83% de los pacientes), la mayoría respondieron favorablemente a un segundo régimen terapéutico con rituximab. Gunnarsson y cols.94, demostraron mejoría en la clase histopatológica de la nefritis y en los índices de actividad renal, así como una disminución en el número de células CD3, CD4 y CD20 en el intersticio renal en el 50% de los pacientes en una segunda biopsia realizada durante el seguimiento (tres a doce meses luego de recibir rituximab).
Algunos factores como polimorfismos genéticos97 y el desarrollo de anticuerpos antiquiméricos humanos92 pueden contribuir a una baja eficacia de rituximab en pacientes que presentan pobre respuesta a éste. No es totalmente claro si la administración simultánea de ciclofosfamida ayude a reducir la incidencia de anticuerpos antiquiméricos humanos en pacientes con LES activo.
Infecciones graves asociadas al tratamiento con rituximab rara vez se han informado en pacientes con LES88-96. Las reacciones a la infusión pueden disminuirse mediante premedicación con acetaminofén y antihistamínicos.
En general, el tratamiento combinado con rituximab y ciclofosfamida parece ser seguro y puede ser considerado en pacientes que no responden a la inmunosupresión convencional, incluso a dosis altas de ciclofosfamida. Sin embargo, se requieren estudios aleatorizados controlados que demuestren su eficacia y seguridad en la NL proliferativa ya sea como monoterapia o en combinación con ciclofosfamida98.
Depleción de células B con anticuerpo monoclonal anti-CD 22 (epratuzumab)
CD22, otro marcador de superficie de las células B, es una glicoproteína de 135 kDa miembro de una clase de moléculas de adhesión que regulan la activación de las células B e interactúan con las células T. Este marcador se expresa en el citoplasma de células pro-B y pre-B y en la superficie de las células B maduras. Al igual que CD20, CD22 no se expresa en las células plasmáticas y a diferencia de CD20, la molécula CD22 puede emitir señales intracelulares, ya sea constitutivamente o después de la interacción con su ligando99.
Epratuzumab, un anticuerpo inmunoglobulina G monoclonal humanizado dirigido contra el antígeno CD22 de las células B, media la citotoxicidad celular dependiente de anticuerpos in vitro, pero a diferencia del rituximab, éste media solo parcialmente la depleción de células B, con una disminución del 35% al 40% en los linfocitos B circulantes en pacientes lúpicos100. Un estudio abierto no aleatorizado de 14 pacientes caucásicos con LES demostró seguridad y eficacia; sin embargo, ninguno de ellos presentaba enfermedad renal grave, mientras que cuatro presentaban proteinuria leve y estable. Luego de 32 semanas de seguimiento, hubo una disminución sostenida del 35% en los niveles de células B y no se observaron anticuerpos anti-humanizados100. Actualmente se encuentra en marcha un estudio clínico multicéntrico aleatorizado placebo-controlado en pacientes con LES (ClinicalTrials.gov Identificador: NCT00383513).
Plasmaféresis de anticuerpos anti-ADN de doble cadena con abetimus
Abetimus (LJP 394, riquient) es una molécula integrada por cuatro oligonucleótidos de ADN de cadena doble unidos a una plataforma no inmunogénica de polietilenglicol. Básicamente produce uniones entrecruzadas entre las inmunoglobulinas de superficie de los linfocitos B reactivos frente al ADN, lo cual induce tolerancia a este antígeno, sin la correspondiente segunda señal proveniente del linfocito T. Por otro lado, estos tetrámeros pueden unirse a los anticuerpos anti-ADN de doble cadena produciendo inmunocomplejos solubles de pequeño tamaño que no activan el complemento101. El tratamiento con este agente ha demostrado reducciones significativas en los títulos de anti-ADN102. En un estudio doble ciego, placebo controlado en 230 pacientes con NL (clase III, IV y V), el uso de abetimus llevó a una disminución en los títulos de anti-ADN de doble cadena y a un aumento en los niveles de C3; sin embargo, el número de exacerbaciones renales no difirieron significativamente de las del grupo placebo. En el análisis de subgrupos se encontró que pacientes con anticuerpos anti-ADN de alta afinidad tenían una mejor respuesta terapéutica con un 8% y 22% de exacerbaciones en los tratados con abetimus y placebo, respectivamente103. Sin embargo, en un estudio fase III, en el que se incluyeron pacientes con anticuerpos de alta afinidad, el beneficio fue menor con un 12% de exacerbaciones en los pacientes tratados con LJP 394 comparado con un 16% en los pacientes tratados con placebo104.
Bloqueo de la coestimulación de la célula T
Otra estrategia terapéutica prometedora para el tratamiento de la NL es el bloqueo de las interacciones entre las células B y T y se basa en la observación de que la activación de las células T requiere dos señales105. La primera señal se da cuando el antígeno es presentado al receptor de la célula T en el contexto de las moléculas del complejo mayor de histocompatibilidad clase II en las células presentadoras de antígeno. La segunda señal se da por la interacción de moléculas coestimuladoras en los linfocitos T y en las células presentadoras de antígeno106. El bloqueo de esta segunda señal coestimuladora produce una interrupción de la respuesta inmune, lo cual lleva a un estado de anergia. La expresión aberrante de moléculas coestimuladoras, la disregulación en las interacciones receptor coestimulador-ligando y la resultante expansión de células B y T autorreactivas contribuye a la autotolerancia y desarrollo del LES. Las moléculas CD40:CD40L y CD28:B7 son importantes elementos coestimuladores43. Las estrategias terapéuticas orientadas a la inhibición de la coestimulación de la célula T son la inhibición de la interacción de la molécula coestimuladora CD40 con el CD 40 ligando (CD40L) y el bloqueo de la interacción de la molécula coestimuladora CD28 con B7 con abatacept o belatacept.
Anticuerpo monoclonal contra el CD40 ligando (BG9588 y IDEC-113): el CD 40 se encuentra en los linfocitos B, células endoteliales y células presentadoras de antígeno. Este interactúa con el CD40L expresado en los linfocitos T CD4 ayudadores activos; la interacción entre CD40-CD40L lleva a la proliferación y diferenciación de los linfocitos B y es necesaria para la producción de anticuerpos y de citocinas. En un estudio abierto con BG9588 (riplizumab) se demostró una disminución en la actividad serológica del LES y reducción de la proteinuria en un 50%; sin embargo, el estudio fue terminado prematuramente por la incidencia de eventos tromboembólicos en los pacientes tratados107. Con respecto a IDEC-131, no se demostró eficacia clínica en LES a pesar de ser seguro y bien tolerado108.
CTLA4-Ig (Abatacept, belatacept): este agente biológico es una proteína de fusión derivada del dominio externo del antígeno 4 de los linfocitos T citotóxicos (CTLA4) y de la porción Fc de la IgG1. El CTLA-4, expresado en las células T activadas, es un receptor de alta afinidad por CD 80 (B7-1) y CD 86 (B7-2), los cuales se expresan en células presentadoras de antígenos y en células B. El CTLA4-Ig interfiere con la interacción de CD86 y CD80 en los linfocitos B con la molécula estimuladora CD28 en los linfocitos T y de esta manera inhibe la producción de anticuerpos43. Actualmente, se desarrolla un estudio piloto de CLA4-Ig en combinación con ciclofosfamida en pacientes con NL109.
Bloqueo del estimulador inmune natural de los linfocitos B (BlyS)
Otra alternativa terapéutica dirigida contra la célula B es la inhibición de citocinas requeridas para su funcionamiento. El LymphoStat B o Belimumab (anti-BlyS ab) es un anticuerpo monoclonal humanizado cuyo mecanismo de acción es la inactivación e inhibición del estimulador inmune natural de los linfocitos B (BlyS)110. BlyS es esencial para la supervivencia y desarrollo de las células B y sus niveles se han encontrado elevados en LES111. Los resultados preliminares de un estudio clínico fase II de pacientes lúpicos con moderada actividad muestran mejoría en los puntajes de actividad y calidad de vida112.
Terapia no inmunosupresora de la NL
El tratamiento no inmunosupresor es de gran importancia, ya que diferentes medidas como un adecuado control de la presión arterial y disminución de la proteinuria retardan el deterioro de la función renal. En pacientes con NL quiescente y proteinuria persistente, el uso de inhibidores de la enzima convertidora de la angiotensina y antagonistas del receptor de la angiotensina II trae beneficios como la reducción en la presión arterial y la disminución de la proteinuria113. Por lo tanto, se recomienda el uso temprano de estos agentes en pacientes con NL que no responden adecuadamente al manejo inmunosupresor. Además las cifras de presión arterial se deben mantener por debajo de 120/80.
La dislipidemia debe ser tratada como una medida contra la enfermedad aterosclerótica acelerada, ya que la enfermedad cardiovascular se ha convertido en una de las principales causas de muerte en LES114, 115. Además de sus acciones hipolipemiantes, las estatinas también tienen propiedades inmunomoduladoras que pueden ser útiles para el control de la actividad lúpica.
La osteoporosis inducida por glucocorticoides, otra preocupación en pacientes con LES116, 117, requiere un tratamiento preventivo, como la prescripción de sales de calcio y suplementos de vitamina D3; de hecho, incluso, terapia antirresortiva con bifosfonatos en casos seleccionados.
Referencias
1. Cameron JS. Clinical manifestations of lupus nephritis. In: Rheumatology and the kidney, edited by Adu D, Emery P, Madaio M, New York, Oxford University Press, 17-32, 2001. [ Links ]
2. Estes D, Christian CL. The natural history of systemic lupus erythematosus by prospective analysis. Medicine (Baltimore) 1971, 50: 85-95. [ Links ]
3. Harvey A, Shulman LE, Tumulty AP, et al. Systemic lupus erythematosus: review of the literature and clinical analysis of 138 cases. Medicine 1954; 33: 291-337. [ Links ]
4. Cameron JS. Lupus nephritis. J Am Soc Nephrol 1999; 10: 413-424. [ Links ]
5. Cervera R, Khamastha MA, Font J, et al. Morbidity and mortality in systemic lupus erythematosus during a 10-year period. A comparison of early and late manifestations in a cohort of 1000 patients. Medicine (Baltimore) 2003; 82: 299-308. [ Links ]
6. Mojcik CF, Klippel JH. End-stage renal disease and systemic lupus erythematosus. Am J Med 1996; 101: 100-107. [ Links ]
7. MacGowan JR, Ellis S, Griffiths M, Isenberg DA. Retrospective analysis of outcome in a cohort of patients with lupus nephritis treated between 1977 and 1999. Rheumatology Oxford 2002; 41: 981-987. [ Links ]
8. Ginzler EM, Diamond HS, Weiner M, et al. A multicenter study of outcome in systemic lupus erythematosus: I. Entry variables as predictors of prognosis. Arthritis Rheum 1982; 25: 601-611. [ Links ]
9. Correia P, Cameron JS, Ogg CS, Williams DG, Bewick M, Hicks JA. End-stage renal failure in systemic lupus erythematosus with nephritis. Clin Nephrol 1984; 22: 293-302. [ Links ]
10. Austin HA, Klippel JH, Balow JE, et al. Therapy of lupus nephritis. Controlled trial of prednisone and cytotoxic drugs. N Engl Med 1986; 314: 614-619. [ Links ]
11. Gourley MF, Austin HA, Scott D, et al. Methylprednisolone and cyclophosphamide, alone or in combination, in patients with lupus nephritis. Ann Intern Med 1996; 125: 549-557. [ Links ]
12. Boumpas DT, Austin HA 3rd, Vaughan EM, Yarboro CH, Klippel JH, Balow JE. Risk for sustained amenorrhea in patients with systemic lupus erythematosus receiving intermittent pulse cyclophosphamide therapy. Ann Intern Med 1993; 119: 366-369. [ Links ]
13. Radis CD, Kahl LE, Baker GL, et al. Effects of cyclophosphamide on the development of malignancy and on long-term survival of patients with rheumatoid arthritis. A 20-year follow up study. Arthritis Rheum 1995; 38: 1120-1127. [ Links ]
14. Mok CC, Lau CS, Wong RW. Risk factors for ovarian failure in patients with systemic lupus erythematosus receiving cyclophosphamide therapy. Arthritis Rheum 1998 May; 41(5): 831-837. [ Links ]
15. Houssiau FA, Vasconcelos C, D'Cruz D, et al. Immunosuppressive therapy in lupus nephritis: The Euro-Lupus nephritis trial, a randomized trial of lowdose versus high dose intravenous cyclophosphamide. Arthtitis Rheum 2002; 46: 2121-2131. [ Links ]
16. Chan TM, Li FK, Tang CSO, Wong RWS, et al. Efficacy of mycophenolate mofetil in patients with diffuse proliferative lupus nephritis. N Engl J Med 2000; 343: 1156-1162. [ Links ]
17. Contreras G, Pardo V, Leclerq B, et al. Sequential therapies for proliferative lupus nephritis. N Engl J Med 2004; 350: 971-980. [ Links ]
18. Ginzler AM, Dooley MA, Aranow C, et al. Mycophenolate mofetil or intravenous cyclophosphamide for lupus nephritis. N Engl J Med 2005; 353: 2219- 2228. [ Links ]
19. Ong LM, Hooi LS, Lim TO, et al. Randomized controlled trial of pulse intravenous cyclophosphamide versus mycophenolate mofetil in the induction therapy of proliferative lupus nephritis. Nephrology 2005; 10: 504-510. [ Links ]
20. Chan TM, Tse KC, Tang CS, Mok MY, Li FK; Hong Kong Nephrology Study Group. Long-term study of mycophenolate mofetil as continuous induction and maintenance treatment for diffuse proliferative lupus nephritis. J Am Soc Nephrol 2005; 16: 1076- 1084. [ Links ]
21. Chan TM. Lupus nephritis: induction therapy. Lupus 2005; 14: s27-s32. [ Links ]
22. Contreras G, Tozman E, Nahar N, Metz D. Maintenance therapies for proliferative lupus nephritis: mycophenolate mofetil, azathioprine and intravenous cyclophosphamide. Lupus 2005; 14: s33-s38. [ Links ]
23. Boumpas DT, Balow JE. Outcome criteria for lupus nephritis trials: a critical overview. Lupus 1998; 7: 622- 629. [ Links ]
24. Steinberg AD, Steinberg SC. Long-term preservation of renal function in patients with lupus nephritis receiving treatment that includes cyclophosphamide versus those treated with prednisone only. Arthritis Rheum 1991; 34: 945-950. [ Links ]
25. Boumpas DT, Austin HA, Vaughn EM, et al. Controlled trial of pulse of methylprednisolone versus two regimens of pulse cyclophosphamide in severe lupus nephritis. Lancet 1992; 340: 741-745. [ Links ]
26. Illei GG, Austin HA, Crane M, Collins L, Gourley MF, Yarboro CH, et al. Combination therapy with pulse cyclophosphamide plus pulse methylprednisolone improves long-term renal outcome without adding toxicity in patients with lupus nephritis. Ann Intern Med 2001; 135: 248-257. [ Links ]
27. Takada K, Illei GG, Boumpas DT. Cyclophosphamide for the treatment of systemic lupus erythematosus. Lupus 2001; 10: 154-161. [ Links ]
28. Illei GG, Takada K, Parkin D, et al. Renal flares are common in patients with severe proliferative lupus nephritis treated with pulse immunosuppressive therapy: long-term followup of a cohort of 145 patients participating in randomized controlled studies. Arthritis Rheum 2002; 46: 995-1002. [ Links ]
29. Korbet SM, Lewis EJ, Schwartz MM, et al. Factors predictive of outcome in severe lupus nephritis. Lupus Nephritis Collaborative Study Group. Am J Kidney Dis 2000; 35: 904-914. [ Links ]
30. Houssiau FA, Vasconcelos C, D'Cruz D, et al. Early response to immunosuppressive therapy predicts good renal outcome in lupus nephritis: lessons from longterm followup of patients in the Euro-Lupus Nephritis Trial. Arthritis Rheum 2004; 50: 3934-3940. [ Links ]
31. Houssiau FA, Vasconcelos C, D'Cruz D, et al. The 10-year follow-up data of the Euro-Lupus Nephritis Trial comparing low-dose versus high-dose intravenous cyclophosphamide. Ann Rheum Dis 2009 Jan 20. [Epub ahead of print] [ Links ]
32. D'Cruz D, Cuadrado MJ, Mujic F, Tungekar MF, Taub N, Lloyd M, Khamasta MA, Hughes GR. Immunosuppressive therapy in lupus nephritis. Clin Exp Rheumatol 1997; 15: 275-282. [ Links ]
33. Flanc RS, Roberts MA, Strippoli GF, Chadban SJ, Kerr PG, Atkins RC. Treatment of diffuse proliferative lupus nephritis: a meta-analysis of randomized controlled trials. Am J Kidney Dis 2004; 43: 197-208. [ Links ]
34. Moroni G, Gallelli B, Quaglini S, Banfi G, Rivolta E, Messa P, Ponticelli C. Withdrawal of therapy in patients with proliferative lupus nephritis: long-term follow-up. Nephrol Dial Transplant 2006; 21: 1541-1548. [ Links ]
35. Chan TM, Li FK, Wong RWS, et al. Sequential therapy for diffuse proliferativa and membranous lupus nephritis: cyclophosphamide and prednisolone followed by azathioprine and prednisolone. Nephron 1995; 71: 321-327. [ Links ]
36. Mok CC, Ying KY, Ng WL, Lee KW, To CH, Lau CS, Wong RW, Au TC. Long-term outcome of diffuse proliferative lupus glomerulonephritis treated with cyclophosphamide. Am J Med 2006; 119 (355): 25-33. [ Links ]
37. Allison AC, Eugui EM. Mycophenolate mofetil and its mechanism of action. Immunopharmacology 2000; 47: 85-118. [ Links ]
38. Dayton JS, Lindsten T, Thompson CB, Mitchell BS. Effects of human T lymphocyte activation on inosine monophosphate dehydrogenase expression. J Immunol 1994; 152: 984-991. [ Links ]
39. Eugui EM, Almquist SJ, Muller CD, Allison AC. Lymphocyte-selective cytostatic and immunosuppressive effects of mycophenolic acid in vitro: role of deoxyguanosine nucleotide depletion. Scand J Immunol 1991; 33: 161-173. [ Links ]
40. Hauser IA, Renders L, Radeke HH, Sterzel RB, Goppelt-Struebe M. Mycophenolate mofetil inhibits rat and human mesangial cell proliferation by guanosine depletion. Nephrol Dial Transplant 1999; 14: 58-63. [ Links ]
41. Blaheta RA, Leckel K, Wittig B, et al. Mycophenolate mofetil impairs transendothelial migration of allogeneic CD4 and CD8 T-cells. Transplant Proc 1999; 31: 1250-1252. [ Links ]
42. Lui SL, Chan LY, Zhang XH, et al. Effect of mycophenolate mofetil on nitric oxide production and inducible nitric oxide synthase gene expression during renal ischaemia-reperfusion injury. Nephrol Dial Transplant 2001; 16: 1577-1582. [ Links ]
43. Waldman M, Appel GB. Update on the treatment of lupus nephritis. Kidney Int 2006; 70: 1403-1412. [ Links ]
44. Bardsley-Elliot A, Noble S, Foster RH. Mycophenolate mofetil: a review of its use in the management of solid organ transplantation. BioDrugs 1999; 12: 363-410. [ Links ]
45. Flores-Suarez LF, Villa AR. Open randomized trial comparing mycophenolate mofetil versus intravenous cyclophosphamide as induction therapy for severe lupus nephritis. J Am Soc Nephrol 15: PO257, 2004. [ Links ]
46. Walsh M, James M, Jayne D, Tonelli M, Manns BJ, Hemmelgarn BR. Mycophenolate mofetil for induction therapy of lupus nephritis: a systematic review and meta-analysis. Clin J Am Soc Nephrol 2007; 2: 968- 975. [ Links ]
47. Zhu B, Chen N, Lin Y, et al. Mycophenolate mofetil in induction and maintenance therapy of severe lupus nephritis: a meta-analysis of randomized controlled trials. Nephrol Dial Transplant 2007; 22: 1933-1942. [ Links ]
48. Moore RA, Derry S. Systematic review and metaanalysis of randomised trials and cohort studies of mycophenolate mofetil in lupus nephritis. Arthritis Res Ther. 2006; 8: R182. [ Links ]
49. Neylan JF. Immunosuppressive therapy in high-risk transplant patients: dose-dependent efficacy of mycophenolate mofetil in African-American renal allograft recipients. U.S. Renal Transplant Mycophenolate Mofetil Study Group. Transplantation 1997 Nov 15; 64: 1277-1282. [ Links ]
50. Schweitzer EJ, Yoon S, Fink J, et al. Mycophenolate mofetil reduces the risk of acute rejection less in African-American than in Caucasian kidney recipients. Transplantation 1998; 27(65): 242-248. [ Links ]
51. Sinclair A, Appel G, Dooley MA, et al. Mycophenolate mofetil as induction and maintenance therapy for lupus nephritis: rationale and protocol for the randomized controlled Aspreva Lupus Management Study (ALMS). Lupus 2007; 12: 972-980. [ Links ]
52. Appel GB, Contreras G, Dooley MA, et al. Mycophenolate mofetil versus cyclophosphamide for induction treatment of lupus nephritis. J Am Soc Nephrol 2009; 20: 1103-1112. [ Links ]
53. Appel AS, Appel GB. An update on the use of mycophenolate mofetil in lupus nephritis and other primary glomerular diseases. Nat Clin Pract Nephrol. 2009; 5: 132-142. [ Links ]
54. Boumpas DT, Balow JE. Outcome criteria for lupus nephritis trials: a critical overview. Lupus 1998; 7: 622- 629. [ Links ]
55. Mok CC, Ying KY, Ng WL, et al. Long-term outcome of diffuse proliferativa glomerulonephritis treated with cyclophosphamide. Am J Med 2006; 119: 25-33. [ Links ]
56. Renal Disease Subcommitte of the American College of Rheumatology Ad Hoc Committee on Systemic Lupus Erythematosus Response Criteria. The American College of Rheumatology response criteria for proliferativa and membranous renal disease in systemic lupus erythematosus clinical trials. Arthritis Rheum 2006; 54: 421-432. [ Links ]
57. Gordon C, Jayne C, Adu D, et al. European consensus statement on the terminology used in the management of lupus glomerulonephritis. Lupus 2009; 18: 257- 263. [ Links ]
58. Mok CC. Prognostic factors in lupus nephritis. Lupus 2005; 14: 39-44. [ Links ]
59. Chan TM, Tse KC, Tang CS, et al. Long-term outcome of patients with diffuse proliferative lupus nephritis treated with prednisolone and oral cyclophosphamide followed by azathioprine. Lupus 2005; 14: 265-272. [ Links ]
60. Mok CC, Ho CTK, Chan KW, et al. Outcome and prognostic indicators of diffuse proliferative lupus glomerulonephritis treated with sequential oral cyclophosphamide and azathioprine. Arthritis Rheum 2002; 46: 1003-1013. [ Links ]
61. Jayne D, Passweg J, Marmont A, et al. European Group for Blood and Marrow Transplantation; European League Against Rheumatism Registry: Autologous stem cell transplantation for systemic lupus erythematosus. Lupus 2004; 13: 168-176. [ Links ]
62. Petri M, Jones RJ, Brodsky RA. High-dose cyclophosphamide without stem cell transplantation in systemic lupus erythematosus. Arthritis Rheum 2003; 48: 166-173. [ Links ]
63. Petri M, Brodsky R, Jones R, Brodsky I, Magder L. High dose cyclophosphamide vs monthly cyclophosphamide: eighteen month results. [abstract] ACR meeting 2005. (Abstract 1993). [ Links ]
64. Favre H, Miescher PA, Huang YP, et al. Cyclosporin in the treatment of lupus nephritis. Am J Nephrol 1989; 9 (Suppl 1): 57-60. [ Links ]
65. Tam LS, Li EK, Leung CB, et al. Long-term treatment of lupus nephritis with cyclosporin A. QJM 1998; 91: 573-580. [ Links ]
66. Fu LW, Yang LY, Chen WP, et al. Clinical efficacy of cyclosporine A neural in the treatment of paediatric lupus nephritis with heavy proteinuria. Br J Rheumatol 1998; 37: 217-221. [ Links ]
67. Dostal C, Tesar V, Rychlik I, et al. Effect of 1 year cyclosporine A treatment on the activity and renal involvement of systemic lupus erythematosus: a pilot study. Lupus 1998; 7: 29-36. [ Links ]
68. Ogawa H, Kameda H, Nagasawa H, et al. Prospective study of low-dose cyclosporine A in patients with refractory lupus nephritis. Mod Rheumatol 2007; 17: 92-97. [ Links ]
69. Mok CC, Tong KH, To CH, Siu YP, Au TC. Tacrolimus for induction therapy of diffuse proliferative lupus nephritis: an open-labeled pilot study. Kidney Int 2005 Aug; 68: 813-817. [ Links ]
70. Toubi E, Kessel A, Shoenfeld Y. High-dose intravenous immunoglobulins: an option in the treatment of systemic lupus erythematosus. Hum Immunol 2005; 66: 395-402. [ Links ]
71. Ballow M. Mechanisms of action of intravenous immunoglobulin therapy and potential use in autoimmune connective tissue diseases. Cancer 1991; 68 (Suppl 6):1430-1436. [ Links ]
72. Zandman-Goddard G, Levy Y, Shoenfeld Y. Intravenous immunoglobulin therapy and systemic lupus erythematosus. Clin Rev Allergy Immunol 2005; 29: 219-228. [ Links ]
73. Bayry J, Lacroix-Desmazes S, Delignat S, Mouthon L, Weill B, Kazatchkine MD, et al. Intravenous immunoglobulin abrogates dendritic cell differentiation induced by interferon-alpha present in serum from patients with systemic lupus erythematosus. Arthritis Rheum 2003; 48: 3497-3502. [ Links ]
74. Boletis JN, Ioannidis JP, Boki KA, Moutsopoulos HM. Intravenous immunoglobulin compared with cyclophosphamide for proliferative lupus nephritis. Lancet 1999; 354: 569-570. [ Links ]
75. Levy Y, Sherer Y, George J, et al. Intravenous immunoglobulin treatment of lupus nephritis. Semin Arthritis Rheum 2000; 29: 321-327. [ Links ]
76. Winder A, Molad Y, Ostfeld I, et al. Treatment of systemic lupus erythematosus by prolonged administration of high dose intravenous immunoglobulins: report of two cases. J Rheumatol 1993; 20: 495-498. [ Links ]
77. Lin CY, Hsu HC, Chiang H. Improvement of histological and immunological change in steroid and immunosuppressive drug-resistant lupus nephritis by high-dose intravenous gamma globulin. Nephron 1989; 53: 303-310. [ Links ]
78. Rauova L, Lukak J, Levy Y, Rovensky J, Shoenfeld Y. High-dose intravenous immunoglobulins for lupus nephritis- a salvage immunomodulation. Lupus 2001; 10: 209-213. [ Links ]
79. Lewis EJ, Hunsicker LG, Lan SP, Rohde RD, Lachin JM. A controlled trial of plasmapheresis therapy in severe lupus nephritis.The Lupus Nephritis Collaborative Study Group. N Engl J Med 1992; 326: 1373-1379. [ Links ]
80. Wallace DJ, Goldfinger D, Pepkowitz SH, Fichman M, Metzger AL, Schroeder JO, et al. Randomized controlled trial of pulse/synchronization cyclophosphamide/ apheresis for proliferative lupus nephritis. J Clin Apheresis 1998; 13: 163-166. [ Links ]
81. Danieli MG, Palmieri C, Salvi A, Refe MC, Strusi AS, Danieli G. Synchronized therapy and high-dose cyclophosphamide in proliferative lupus nephritis. J Clin Apheresis 2002; 17: 72-77. [ Links ]
82. Braun N, Erley C, Klein R, Kotter I, Saal J, Risler T. Immunoadsorption onto protein A induces remission in severe systemic lupus erythematosus. Nephrol Dial Transplant 2000; 15: 1367-1372. [ Links ]
83. Pfueller B, Wolbart K, Bruns A, Burmester GR, Hiepe F. Successful treatment of patients with systemic lupus erythematosus by immunoadsorption with a C1q column: a pilot study. Arthritis Rheum 2001; 44: 1962-1963. [ Links ]
84. Suzuki K. The role of immunoadsorption using dextransulfat cellulose columns in the treatment of systemic lupus erythematosus. Ther Apher 2000; 4: 239-243. [ Links ]
85. Stummvoll GH, Aringer M, Smolen JS, Schmaldienst S, Jimenez-Boj E, Horl WH, et al. IgG immunoadsorption reduces systemic lupus erythematosus activity and proteinuria: a long term observational study. Ann Rheum Dis 2005; 64: 1015-1021. [ Links ]
86. Bhat P P, Radhaskrishanan J. B lymphocytes and lupus nephritis: new insights into pathogenesis and targeted therapies. Kidney Int 2008; 73: 261-268. [ Links ]
87. Reff ME, Carner K, Chambers KS, Chinn PC, Leonard JE, Raab R, et al. Depletion of B cells in vivo by a chimeric mouse human monoclonal antibody to CD20. Blood 1994; 83: 435-445. [ Links ]
88. Looney RJ, Anolik JH, Campbell D, Felgar RE, Young F, Arend LJ, et al. B cell depletion as a novel treatment for systemic lupus erythematosus: a phase I/II doseescalation trial of rituximab. Arthritis Rheum 2004; 50: 2580-2589. [ Links ]
89. Sfikakis PP, Boletis JN, Lionaki S, Vigklis V, Fragiadaki KG, Iniotaki A, Moutsopoulos HM. Remission of proliferative lupus nephritis following B cell depletion therapy is preceded by down-regulation of the T cell costimulatory molecule CD40 ligand: an open-label trial. Arthritis Rheum 2005; 52: 501-513. [ Links ]
90. Gottenberg JE, Guillevin L, Lambotte O, Combe B, Allanore Y, Cantagrel A, et al. Tolerance and short term efficacy of rituximab in 43 patients with systemic autoimmune diseases. Ann Rheum Dis 2005; 64: 913- 920. [ Links ]
91. Smith KG, Jones RB, Burns SM, Jayne DR. Long-term comparison of rituximab treatment for refractory systemic lupus erythematosus and vasculitis: Remission, relapse, and re-treatment. Arthritis Rheum 2006; 54: 2970-2982. [ Links ]
92. Vigna-Perez M, Hernández-Castro B, Paredes- Saharopulos O, Portales-Pérez D, Baranda L, Abud- Mendoza C, González-Amaro R. Clinical and immunological effects of Rituximab in patients with lupus nephritis refractory to conventional therapy: a pilot study. Arthritis Res Ther 2006; 8: R83. [ Links ]
93. Ng KP, Cambridge G, Leandro MJ, Edwards JC, Ehrenstein M, Isenberg DA.B cell depletion therapy in systemic lupus erythematosus: long-term follow-up and predictors of response. Ann Rheum Dis 2007; 66: 1259-1262. [ Links ]
94. Gunnarsson I, Sundelin B, Jónsdóttir T, Jacobson SH, Henriksson EW, van Vollenhoven RF. Histopathologic and clinical outcome of rituximab treatment in patients with cyclophosphamide-resistant proliferative lupus nephritis. Arthritis Rheum 2007; 56: 1263-1272. [ Links ]
95. Tanaka Y, Yamamoto K, Takeuchi T, Nishimoto N, Miyasaka N, Sumida T, Shima Y, Takada K, Matsumoto I, Saito K, Koike T. A multicenter phase I/II trial of rituximab for refractory systemic lupus erythematosus. Mod Rheumatol 2007; 17: 191-197. [ Links ]
96. Boletis JN, Marinaki S, Skalioti C, Lionaki SS, Iniotaki A, Sfikakis PP. Rituximab and mycophenolate mofetil for relapsing proliferative lupus nephritis: a long-term prospective study. Nephrol Dial Transplant 2009 Jan 29. [Epub ahead of print]. [ Links ]
97. Cartron G, Dacheux L, Salles G, Solal-Celigny P, Bardos P, Colombat P, et al. Therapeutic activity of humanized anti-CD20 monoclonal antibody and polymorphism in IgG Fc receptor Fc gamma RIIIa gene. Blood 2002; 1(99): 754-758. [ Links ]
98. Bertsias G, Boumpas DT. Update on the management of lupus nephritis: let the treatment fit the patient. Nat Clin Pract Rheumatol 2008; 4: 464-472. [ Links ]
99. Dorner T. Crossroads of B cell activation in autoimmunity: rationale of targeting B cells. J Rheumatol Suppl 2006; 77: 3-11. [ Links ]
100.Dorner T, Kaufmann J, Wegener WA, Teoh N, Goldenberg DM, Burmester GR. Initial clinical trial of epratuzumab (humanized anti-CD22 antibody) for immunotherapy of systemic lupus erythematosus. Arthritis Res Ther 2006; 8: R74. [ Links ]
101.Abetimus. Abetimus sodium, LJP 394. BioDrugs 2003; 17: 212-215. [ Links ]
102.Weisman MH, Bluestein HG, Berner CM, et al. Reduction in circulating dsDNA antibody titer after administration of LJP 394. J Rheumatol 1997; 24: 314-318. [ Links ]
103.Strand V, Aranow C, Cardiel MH, Alarcón-Segovia D, Furie R, Sherrer Y, et al. Improvement in health-related quality of life in systemic lupus erythematosus patients enrolled in a randomized clinical trial comparing LJP 394 treatment with placebo. Lupus 2003; 12: 677-686. [ Links ]
104.Alarcon-Segovia D, Tumlin JA, Furie RA, McKay JD, Cardiel MH, Strand V, et al. LJP 394 for the prevention of renal flare in patients with systemic lupus erythematosus: results from a randomized, doubleblind, placebo-controlled study. Arthritis Rheum 2003; 48: 442-454. [ Links ]
105.Chambers CA, Allison JP. Co-stimulation in T cell responses. Curr Opin Immunol 1997; 9: 396-404. [ Links ]
106.Salomon B, Bluestone JA. Complexities of CD28/B7: CTLA-4 costimulatory pathways in autoimmunity and transplantation. Annu Rev Immunol 2001; 19: 225- 252. [ Links ]
107.Boumpas DT, Furie R, Manzi S, Illei GG, Wallace DJ, Balow JE, et al. A short course of BG9588 (anti-CD40 ligand antibody) improves serologic activity and decreases hematuria in patients with proliferative lupus glomerulonephritis. Arthritis Rheum 2003; 48: 719- 727. [ Links ]
108.Kalunian KC, Davis Jr JC, Merrill JT, Totoritis MC, Wofsy D. Treatment of systemic lupus erythematosus by inhibition of T cell costimulation with anti-CD154: a randomized, double-blind, placebo-controlled trial. Arthritis Rheum 2002; 46: 3251-3258. [ Links ]
109.Davidson A, Diamond B, Wofsy D, Daikh D. Block and tackle: CTLA4Ig takes on lupus. Lupus 2005; 14: 197-203. [ Links ]
110.Furie R, Stohl W, Ginzler EM, Becker M, Mishra N, Chatham W, et al. Biologic activity and safety of belimumab, a neutralizing anti-B-lymphocyte stimulator (BLyS) monoclonal antibody: a phase I trial in patients with systemic lupus erythematosus. Arthritis Res Ther 2008; 10: R109. [ Links ]
111.Gross JA, Johnston J, Mudri S, Enselman R, Dillon SR, Madden K, et al. TACI and BCMA are receptors for a TNF homologue implicated in B-cell autoimmune disease. Nature 2000; 404: 995-999. [ Links ]
112.Furie RLJ, Merrill JT, Petri M, et al. LBSLO2 Study Group. Multiple SLE disease activity measures in a multi-center phase 2 SLE trial demonstrate belimumab (fully human monoclonal antibody to B-lymphocyte stimulator (BLYS) improves or stabilizes SLE activity. Ann Rheum Dis 2006; 65: 63. [ Links ]
113.Tse KC, Li FK, Tang S, Tang CS, Lai KN, Chan TM. Angiotensin inhibition or blockade for the treatment of patients with quiescent lupus nephritis and persistent proteinuria. Lupus 2005; 14: 947-952. [ Links ]
114.Hahn BH. Systemic lupus erythematosus and accelerated atherosclerosis. N Engl J Med 2003; 349: 2379-2380. [ Links ]
115.Bruce IN, Gladman DD, Urowitz MB. Premature atherosclerosisin systemic lupus erythematosus. Rheum Dis Clin North Am 2000; 26: 257-278. [ Links ]
116.Houssiau FA, Lefebvre C, Depresseux G, Lambert M, Devogelaer JP. Nagant de Deuxchaisnes: Trabecular and cortical bone loss in systemic lupus erythematosus. Br J Rheumatol 1996; 35: 244-247. [ Links ]
117.Jardinet D, Lefebvre C, Depresseux G, Lambert M, Devogelaer JP, Houssiau FA. Longitudinal analysis of bone mineral density in pre-menopausal female systemic lupus erythematosus patients: Deleterious role of glucocorticoid therapy at the lumbar spine. Rheumatology 2000; 39: 389-392. [ Links ]














