Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Reumatología
Print version ISSN 0121-8123
Rev.Colomb.Reumatol. vol.18 no.2 Bogotá Apr./june 2011
ARTÍCULO DE REVISIÓN/REVIEW
1Médico Internista, Reumatólogo, Universidad Militar Nueva Granada. Hospital Militar Central y Hospital Universitario de La Samaritana (E.S.E).
2Médico Internista, Reumatólogo, Servicio Reumatología. Hospital Militar Central. Universidad de la Sabana, Grupo de Investigación de Espondiloartropatías.
3Médico Internista, Reumatólogo, Profesor titular de Reumatología Universidad Militar Nueva Granada, Jefe servicio de Reumatología Hospital Militar Central, Bogotá.
4Médico Internista, Reumatólogo y Epidemiólogo Clínico, Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia y Universidad de los Andes, y Servicio de Reumatología, Fundación Santa Fe de Bogotá.
Correspondencia: Sergio Alexander Mora Alfonso, MD, Unidad de Reumatología - Medicina Interna, Hospital Universitario de La Samaritana Piso 5, carrera 8 No 0-55, Bogotá, Colombia. Corrreo electrónico: sergiomora3@hotmail.com
Los autores declaran no presentar ningún conflicto de interés al momento de la redacción del manuscrito.
Recibido: 8 de octubre de 2010. Aceptado: 27 de enero de 2011
Resumen
El test de respiración única ha probado por si mismo ser una parte esencial del tamizaje de rutina de la función pulmonar, y de igual valor que la espirometría. A pesar de 100 años de investigación, aún no existe certeza sobre la relativa importancia de las membranas alveolo-capilares vs los eritrocitos como los pasos que sean delimitantes en el transporte global del monóxido de carbono del gas hacia la sangre, pero esto es solo un problema cuantitativo. La naturaleza esencial del test de DLCO ya ha sido elucidada, siendo F.J.W. Roughton y R.E. Forster los mayores protagonistas en esta descripción.
La interpretación de la DLCO, en conjunto con la espirometría y los volúmenes pulmonares, pueden contribuir en la evaluación de enfermedades pulmonares subyacentes y, en el campo reumatológico es esencial su conocimiento puesto que ofrece la posibilidad de establecer un diagnóstico diferencial y un seguimiento cercano de los pacientes con enfermedades autoinmunes con manifestaciones pulmonares. El test de espiración única para la capacidad de difusión de monóxido de carbono, la espirometría y los gases arteriales son los test de función pulmonar más ampliamente utilizados para la evaluación y tratamiento de pacientes.
Palabras clave: intercambio de gases, membrana, difusión, test de respiración única para la capacidad de difusión de monóxido de carbono, (DLCO), pruebas de función pulmonar, enfermedades autoinmunes.
Summary
The single breath DLCO (TLCO) has proved as an essential part of the routine pulmonary function screen, similar to spirometry. In spite of nearly 100 years research, there is still concern over the relative importance of the alveolarcapillary membranes versus the red cells as rate limiting steps in the overall transfer of carbon monoxide from gas to blood, but this is only a quantitative problem. The essential nature of the DLCO has already been elucidated by F.J.W. Roughton and R.E. Forster having played the major roles.
Interpreting the DLCO, in conjunction with spirometry and lung volumes assessment, may assist in diagnosing the underlying disease and in the Rheumatology field it is essential it's knowledge because it offers the possibility of establish the differential diagnosis and a close follow-up of the patients with pulmonary manifestations in autoimmune diseases.
Key words: gas exchange, pulmonary, membrane, diffusion, single-breath carbon monoxide diffusing capacity, (DLCO), pulmonary function tests, autoimmune diseases.
Introducción
El test de respiración única para la capacidad de difusión de monóxido de carbono (DLCO) ha demostrado ser un indicador sensible del intercambio gaseoso, siendo anormal en entidades como enfermedad pulmonar intersticial, enfermedad pulmonar vascular y enfisema. La capacidad de difusión, la espirometría, y los gases arteriales, son los test de función pulmonar más aceptados y ampliamente usados para la evaluación y tratamiento de pacientes con compromiso pulmonar. Se hace necesario el entendimiento y profundización de los conceptos básicos e interpretativos de estas pruebas diagnósticas que hacen parte del transcurrir diario del reumatólogo y que en su gran mayoría son desconocidas y poco entendidas. En el ámbito de la reumatología, en entidades como la esclerosis sistémica y enfermedades autoinmunes, cobran un valor importante en la detección temprana y seguimiento de los pacientes, siendo de vital importancia el entendimiento de su fundamento e interpretación, que en un contexto clínico nos permiten ofrecer un adecuado tamizaje, seguimiento y pronóstico en este grupo poblacional.
La siguiente revisión, continuación de una primera parte, complementa los aspectos técnicos de las prueba y la forma de interpretación de acuerdo a "modelos" de enfermedades que nos orientan hacia una forma interpretativa adaptada y no solo a una descripción tácita del examen, sino por el contrario "analítica" del mismo.
1. Aspectos técnicos
1.1. Calibración del equipo
Es un elemento esencial para el control de calidad y precisión de las medidas. La ATS1 recomienda calibración diaria por lo menos 2 veces al día en equipos de gran uso. Gran parte de los equipos actuales realizan auto calibraciones antes de cada prueba. Esto reduce problemas asociados con desviación y salida de gases que alteran los resultados. Sin embargo los sensores de flujo y de volumen no son recalibrados antes de cada test y esto se debe realizar igualmente a diario por lo menos 2 veces al día. Esto se realiza por medio de una jeringa de 3 litros que asegura una buena calibración, permitiendo más exactitud en las medidas.
Los cálculos de la DLCO tienen en cuenta las medidas de presión barométrica y de la temperatura en el laboratorio de función pulmonar y deben ser evaluados cuidadosamente para que no afecten de forma significativa los resultados (p. ej. variaciones en la T° del laboratorio de 1°C introducen 0,67% de error en la estimación de DLCO).
Si los sistemas de medición de volúmenes inspirados no son adecuadamente calibrados ocurren una serie de problemas como son2:
- El volumen inspiratorio puede ser erróneo produciendo la aceptación o rechazo de una maniobra basado en los criterios del 90% de la capacidad vital.
- Si el volumen inspiratorio es mal calculado entonces el volumen alveolar puede ser incorrecto.
- DLCO puede ser incorrectamente calculado.
- Las válvulas pueden no estar abiertas en el momento o volúmenes correctos.
Un problema ocasionalmente encontrado es la inadecuada configuración del dispositivo, cuando está en modo de espirómetro o para el cálculo de DLCO. Estos cambios en la configuración física pueden alterar las características de configuración de volumen.
Una simple revisión de la calibración de volumen de la DLCO puede ser un test de DLCO con jeringa de 3 litros. El primer montaje del sistema se hace con un paciente normal. El siguiente paso es con una jeringa de 3 litros a la máscara. Cuando la jeringa está completamente vacía se comienza la maniobra de inhalación de DLCO. El retiro de los 3 litros de la jeringa dura aproximadamente 10 segundos. El volumen inspirado medido debe ser 3 litros multiplicado por un factor de corrección que convierte a ATPD (temperatura y presión ambientales en condiciones secas) o BTPS (presión y temperatura corporal saturadas). Este factor normalmente es de 1,10, con un volumen inspiratorio de aproximadamente 3,3 litros.
Un nuevo dispositivo es disponible para evaluar la precisión de instrumentos de DLCO3. Usa jeringas de precisión en asociación con gases mixtos y volúmenes con concentraciones de gas simulados que han sido medidos en controles humanos. Un software calcula y graba los valores medidos por el instrumento y reporta las diferencias para cada aspecto evaluado en la DLCO.
1.2. Optimización del procedimiento
El volumen de lavado es un volumen de gas que debe ser evacuado de los pulmones. Las recomendaciones de la ATS indican un volumen de lavado mínimo de 750 ml. Algunos instrumentos usan analizadores rápidos de gas que muestran las curvas de concentración de gases y permiten al técnico ajustar el volumen de lavado. Para estos tipos de instrumentos el volumen de lavado es ajustado cuando la concentración del trazador alcanza una meseta y la concentración de CO indica el gas alveolar.
Obtener una muestra representativa de gas alveolar es la clave para obtener una medida representativa de DLCO. Cuando los analizadores rápidos de gas son usados y se grafican los comportamientos de los resultados obtenidos, se determina si la muestra de gas es la correcta parte del volumen de gas exhalado simplemente por inspección visual de las curvas. Entre 0,75 y 1,5 litros de gas deben ser usados para el análisis. Si las curvas no son disponibles podemos asumir que los volúmenes de lavado y de muestra son apropiados y que las medidas de concentración de gas fueron hechas correctamente.
Alcanzar un buen control de los aspectos técnicos del test de DLCO es el primer paso para alcanzar excelentes resultados.
El control de calidad de las pruebas de DLCO incluye una evaluación inmediata de la prueba y una reproducibilidad de múltiples pruebas. La evaluación inmediata incluye2:
- Inhalación de por lo menos el 90% de la capacidad vital.
- Inhalación rápida y suave en menos de 2 segundos.
- Pausa inspiratoria de 10 segundos.
- Evitar maniobras de Valsalva o de Müller.
- Rápida exhalación.
- Revisar volúmenes de lavado y de muestra (si el dispositivo lo permite).
- Esperar por lo menos 2 minutos entre 2 pruebas de DLCO.
La reproducibilidad se evalúa por medio de2:
- Practicar por lo menos 2 pero no más de 5 pruebas de DLCO.
- La evaluación es completa cuando las 2 pruebas están dentro del 10% o 3 unidades de DLCO ( ml CO/min/mmHg) de cada otra.
- El valor del DLCO reportado es el promedio de las dos pruebas que cumplían los criterios de reproducibilidad. Sin embargo si las 5 pruebas son practicadas y no están dentro de criterios de reproducibilidad losnnvalores reportados son el de las dos pruebas que en promedio tienen altos volúmenes inspiratorios.
Siguiendo estos simples procedimientos de control de calidad se podrá reducir el ruido en la información logrando valores precisos de DLCO, permitiendo un mejor diagnóstico y evaluación de los cambios o tendencias de los pacientes evaluados.
La elección de los valores de referencia de DLCO es hecho por el laboratorio individualmente. Cada personal de laboratorio con su director médico debe elegir su ecuación de referencia y documentar adecuadamente su decisión4.
Finalmente se expone las diferencias más significativas con respecto de la técnica y obtención de la DLCO en comparación a las dadas por la ATS y la European Respiratory Society (ERS) (tabla 1).
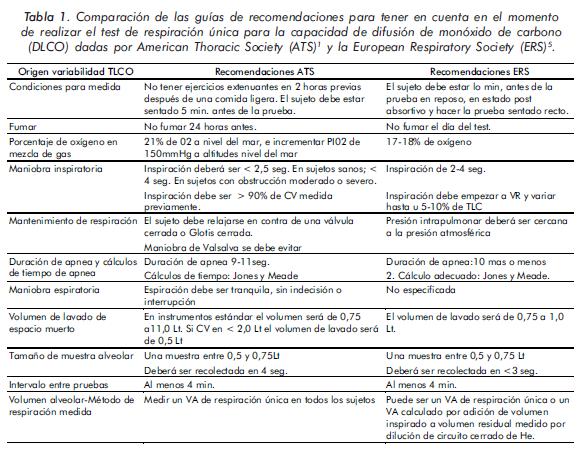
1.3. Indicaciones6,7
- Evaluación y seguimiento de patologías que afectan el parénquima pulmonar (sarcoidosis, neumoconiosis, entre otras).
- Evaluación y seguimiento de pacientes con enfisema.
- Diferenciación entre bronquitis crónica, enfisema y asma.
- Evaluación de la afectación pulmonar en las Enfermedades del tejido conectivo.
- Evaluación de las enfermedades cardiovasculares.
- Predicción de de saturaciones arteriales durante el ejercicio en pacientes respiratorios.
- Evaluación de disfunción e incapacidad.
- Evaluación de la posible afectación pulmonar por agentes quimioterapéuticos u otros fármacos.
- Evaluación de la hemorragia pulmonar.
1.4. Contraindicaciones
- Contraindicaciones absolutas
- La presencia de toxicidad de monóxido de carbono.
- Niveles peligrosos de desaturación de la oxihemoglobina sin oxígeno suplementario.
- Contraindicaciones relativas
- Confusión mental o incoordinación muscular que impiden al sujeto realizar la maniobra o incapacidad para mantener la boquilla del instrumento completamente cubierta por la boca.
- Una comida grande o el ejercicio vigoroso inmediatamente antes del test.
- Fumar 24 horas antes de realizarse la prueba puede tener un efecto directo sobre DLCO independiente del efecto de COHb.
- Volúmenes pulmonares disminuidos que no rendirían resultados válidos de la prueba.
- Dispositivos que se calibran inadecuadamente o la no disponibilidad de un operador calificado.
1.5. Metodología
La maniobra consiste en dar a inhalar toda la capacidad vital del paciente hasta llegar a capacidad pulmonar total, con un gas que tiene una concentración conocida de CO, esperar un tiempo hasta la espiración, habitualmente 10 segundos y analizar la concentración de CO en el gas espirado2. Es evidente que la concentración de CO del gas inhalado no es la que se va a encontrar en el alvéolo disponible para pasar a la sangre, sino que ese gas sufrirá una dilución cuando se ponga en contacto con el gas del volumen residual pulmonar del paciente. Por lo tanto debemos agregar a la mezcla de gas inspirado otro componente que se diluya igual que el CO pero que no pase a la sangre, es decir un gas inerte, de modo que el análisis del gas espirado permita inferir cuanto se ha diluido el CO y por lo tanto cual era su concentración en el gas alveolar antes de que comenzaran a transcurrir los 10 segundos.
La diferencia entre la concentración inicial (CO 0) y la final (CO 1) es lo que se ha transferido a la sangre durante el tiempo determinado (BHT), eso se expresa como el cociente:
kCO = loge[CO0/CO1]/BHT
Los parámetros de mayor relevancia clínica obtenidos son: 1) la DLCO, cuyas unidades de medida son ml/min/mmHg o mmol/min/kpa; 2) el volumen alveolar (VA) y 3) el coeficiente de transferencia (Kco) que se obtiene a partir del cociente entre la TLCO y el VA. La DLCO puede dividirse en dos componentes, el factor membrana (Dm) y el factor capilar (Qc) que se relacionan según la siguiente ecuación: 1/TLCO= 1/Dm + 1/OQc, donde O representa la velocidad de reacción entre el CO y la hemoglobina. La medición tanto la Dm como el Qc se realizan fácilmente, utilizando la misma técnica que para el cálculo de la DLCO pero con una mezcla diferente de gases conteniendo un 8% de He, un 0,3% de CO y un 92% de O2.
Como conocemos la dilución que ha sufrido el gas inerte, el que generalmente es CH4 o helio, podemos determinar aproximadamente el volumen total del gas alveolar (VA), pero al ser una respiración única es improbable que el gas inspirado se diluya en todo el volumen pulmonar residual donde los sectores del pulmón que tienen relación V/Q muy baja (es decir están mal ventilados), difícilmente equilibran su mezcla gaseosa con el gas inspirado.
Conocer el VA nos permite calcular el valor de la TLCO y en su forma simple:
TLCO = kCO.VA, de donde se deduce: TLCO = [kCO | VA STPD] /[PB-PH2O]
Desde que Marie Krogh describiera el test en 1915 hasta finales de los 80 se analizaban ambos componentes del test, en los comienzos de los 90 se relativizó el análisis del kCO8 poniéndose énfasis solo en la TLCO, recientemente Hughes y Pride9 revaloraron el análisis del kCO. Respecto a esta controversia, lo primero que aparece es que lo que estamos midiendo inicialmente son el kCO y el VA y calculamos la TLCO por lo tanto no parece adecuado analizar el comportamiento solo de la TLCO.
El kCO es el promedio de todos los kCO de los alvéolos individuales que estén ventilados. Dicho de otra manera los alvéolos normales con V/Q = 1 tendrán un determinado kCO y contribuirán al kCO global de acuerdo a su mayor o menor predominio en la distribución total de alvéolos.
Los alvéolos pobremente ventilados en relación a su perfusión, es decir los alvéolos con V/Q bajo, tendrán un kCO alto por dos razones, la primera es que tendrán más oferta de sangre para llevarse el CO y la segunda es que tendrán más oferta de superficie de membrana para la difusión del CO. La contribución de estos alvéolos con V/Q bajo al kCO global también dependerá del número relativo de unidades alveolares bajo esta condición. Los alvéolos con un V/Q de infinito es decir aquellos con 0 ventilación, perfundidos o no, no se manifiestan en el kCO, es decir que el kCO y la TLCO son insensibles a las unidades alveolares que funcionan como shunt.
Los alvéolos ventilados pero pobremente perfundidos, es decir con V/Q alto, tienen un kCO bajo por las razones exactamente opuestas a las antes analizadas. Su contribución al kCO total también estará en función de su peso específico en la distribución de este tipo de unidades dentro del conjunto de las unidades alveolares.
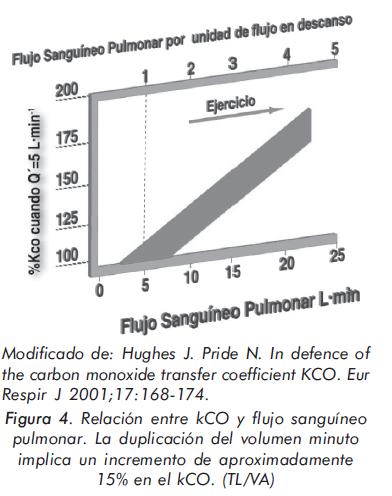
Desde que este test se utiliza se sabe que en sujetos normales, tanto el kCO como la TLCO cambian en la medida que cambia el volumen de aire de los pulmones, el volumen de sangre que pasa por los pulmones y la concentración de hemoglobina en sangre. Esta relación se muestra en las tres siguientes gráficas (de Hughes y Pride)9.
El hecho central en el análisis del kCO y la TLCO es que para una correcta interpretación es necesario tener en mente cual es el mecanismo por el que la patología induce el cambio. De manera que un kCO del 100% puede ser considerado como normal en unas circunstancias o patológicamente bajo en otras9,10.
2. Interpretación y modelos de análisis de resultados
La interpretación de la DLCO depende de variables que incluyen el sexo, la edad y la talla del paciente. Por tanto deben compararse los valores con los de referencia o predichos. Se utilizan actualmente los criterios propuestos por la European Respiratory Society cuyas ecuaciones se muestran11.
Hombres TLCO= 11,11 x A 0,066 x E 6,03
Mujeres TLCO= 8,18 x A 0,049 x E 2,74
A= altura E= edad
Los factores que influyen en el resultado de la técnica incluyen los cambios en el volumen alveolar (VA) y en la concentración de hemoglobina. Los cambios del VA pueden ser por mala realización de la técnica o por una disminución real. En la tabla 2 se muestran los grados de severidad y porcentaje predichos para la DLCO.

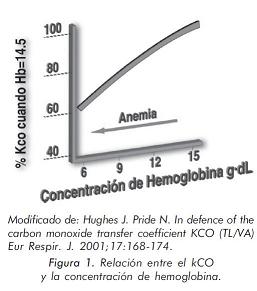
La anemia condiciona una disminución de la difusión y la poliglobulia un incremento, por tanto la concentración de la hemoglobina es otro factor a tener en cuenta en la interpretación. La disminución de la concentración de hemoglobina de 2,5 a 3 gr% reduce el valor de la TLCO en un 10% por tanto se recomienda la corrección de la TLCO con respecto a la hemoglobina real, cuando esta se encuentra anormal. Las fórmulas de corrección incluyen varias modificaciones desde 1996 siendo las propuestas por Cotes las más utilizadas en la práctica clínica. Otros factores que influencian el resultado incluyen la presión parcial alveolar de oxígeno, ejercicio físico, tabaquismo, postura en la técnica, raza, altitud y embarazo (figura 1). Veamos algunas fórmulas de corrección para la hemoglobina:

Debe ser considerado el quinto percentil como rango de referencia para el valor más bajo al momento de la interpretación del DLCO11.
El ajuste del DLCO para el volumen pulmonar usando DLCO/VA o DLCO/TLCO es controversial10,12. Una disminución de una DLCO que es menor que una pérdida de volumen (Bajo DLCO pero alto DLCO/VA) sugiere anormalidad extra parenquimatosa: Pneumectomía o restricción de la pared torácica y una disminución del DLCO que sea mayor que una pérdida de volumen (Bajo DLCO y bajo DLCO/VA) sugiere anormalidad parenquimatosa.
Por ahora se recomienda el análisis separado de VA y DLCO / VA, puesto que se pueden obtener datos de la fisiopatología que no se obtienen de su producto, el DLCO10.
2.1. Entidades que aumentan o disminuyen la DLCO11
Enfermedades que reducen (en varios grados) DM y θ Vc y por tanto reducen la DLCO.
- Enfermedad pulmonar obstructiva.
- Enfisema.
- Fibrosis quística.
- Bronquiectasias.
- Enfermedad pulmonar intersticial.
- Neumoconiosis.
- Alveolitis alérgica extrínseca.
- Fármacos (bleomicina, amiodarona)
- Sarcoidosis.
- Histiocitosis X.
- Linfangioleiomiomatosis.
- Fibrosis pulmonar.
- Enfermedades reumatológicas con afectación pulmonar.
- Lupus.
- Esclerodermia.
- Artritis reumatoide.
- Dermato-polimiositis.
- Vasculitis (Granulomatosis de Wegener)
- Enfermedades cardiovasculares
- Infarto agudo de miocardio.
- Estenosis mitral.
- Hipertensión pulmonar primaria.
- Edema pulmonar.
- Trombo embolismo pulmonar.
- Otras
- Enfermedades asociadas a anemia.
- Insuficiencia renal crónica.
- Hemodiálisis.
- Hábito tabáquico.
- Ingesta aguda o crónica de alcohol.
- Adicción a la marihuana o a la cocaína.
- Bronquiolitis obliterante con neumonía organizada.
- Asma.
- Enfermedades que cursan con policitemia.
- Hemorragia pulmonar.
- Enfermedades asociadas con un aumento del flujo sanguíneo pulmonar (ej. Shunts izquierda-derecha).
- Ejercicio.
3. Modelos de análisis
3.1. Modelo de pérdida de unidades alveolares
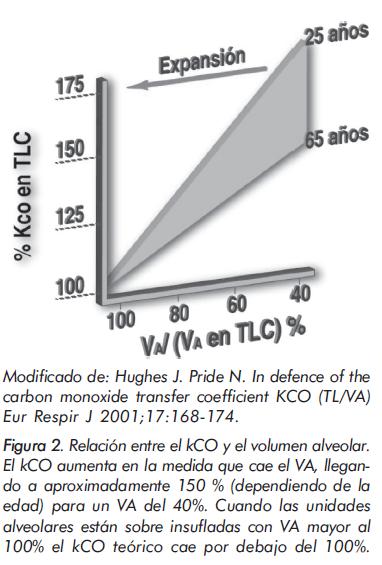
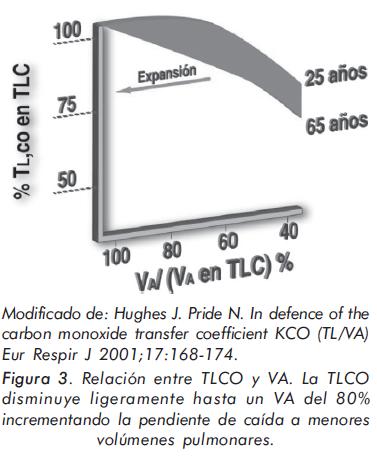
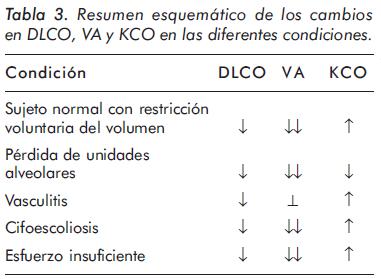
El ejemplo paradigmático de esta situación lo constituye la resección pulmonar. Si un paciente es neumonectomizado y el pulmón remanente es normal se debe esperar, por un lado, que el volumen de las unidades alveolares remanentes esté uniforme y ligeramente incrementado por su función vicariante con lo que el kCO teórico caería ligeramente por debajo del 100% (ver la relación de la figura 2)10. Por otro lado toda la volemia pasaría por un solo pulmón y por ese motivo, al estar las unidades alveolares sobreperfundidas, el kCO de debe situarse en el orden del 115% (ver figuras 3 y 4). El resultado final de esas dos situaciones contradictorias es que en un paciente neumonectomizado el pulmón remanente deberá tener un kCO del 110% como media de la normalidad y por lo tanto en ese caso un kCO del 100% debe considerarse como expresión de un pulmón remanente anormal. La TLCO en esta circunstancia estará disminuida ya que el ligero incremento del kCO no logra compensar la caída del VA.
3.2. Modelo de pérdida de volumen
El mejor ejemplo de pérdida de volumen lo constituyen las enfermedades musculares que impiden una adecuada expansión pulmonar. En esas circunstancias la inmensa mayoría de los alvéolos están incompletamente llenos. Cabe esperar entonces que el kCO se comporte como en sujetos normales cuando hacen maniobras de difusión con un llenado pulmonar incompleto. En otras palabras si un paciente con una miopatía tiene un volumen alveolar del 50% el kCO que debemos asumir como referencia deberá ser el de los sujetos normales al 50% de VA es decir alrededor del 140% dependiendo de la edad (ver figura 2)10. La TLCO en esa circunstancia estará disminuida pero menos que en el modelo anterior, ya que a disminución similar del valor del VA se lo multiplicará por un kCO superior.
3.3. Modelos especiales
Existen algunas circunstancias en las que el comportamiento del kCO nos ofrece información extra de las alteraciones fisiopatológicas existentes. En las enfermedades difusas pulmonares, especialmente en algunos tipos o grados evolutivos de fibrosis pulmonar idiopática, la lesión anatomopatológica predominante es la existencia de unidades alveolares completamente llenas de células y otros remanentes más o menos indemnes. En esa circunstancia lo que cabe esperar es que las unidades alveolares funcionantes tengan un volumen de aire normal o ligeramente incrementado por función vicariante. Es evidente que si el valor de referencia del kCO es el que corresponde a un sujeto normal respirando a similar VA que el observado en el paciente estaremos infravalorando el valor observado. Aun más si se tiene en cuenta que en esta circunstancia no existe un incremento de la perfusión que se observa en la neumonectomía ya que a las unidades alveolares no ventiladas pueden tener menor flujo de sangre por vasoconstricción hipóxica pero perdurará cierto grado de incremento del shunt. Por lo tanto en estas condiciones un kCO del 100% será expresión de un buen intercambio de gases en las unidades pulmonares indemnes.
Otro modelo especial es el del enfisema en el que existen tres circunstancias determinantes: hay déficit de perfusión por amputación del lecho vascular pulmonar y shunt. Dificultad en la mezcla del gas inspirado con el volumen residual y finalmente las unidades alveolares tienen una relación volumen alveolar / membrana muy alta. La resultante de todo esto es un kCO caído con TLCO también disminuida.
Finalmente cabe resaltar al asma como un modelo complejo donde la difusión puede incrementarse, permanecer estable o disminuir, sin que se reconozcan exactamente los mecanismos implicados.
En la tabla 3 se expone el resumen de los hallazgos en los diferentes modelos de análisis.
4. Entidades seleccionadas
A continuación realizamos un resumen respecto de la evidencia actual sobre los hallazgos de la DLCO en algunas entidades autoinmunes de particular interés por su compromiso pulmonar.
4.1. Síndrome de Sjögren
Las manifestaciones pulmonares del Síndrome de Sjögren son muy variadas como se muestra en la tabla 413 . Es de relevancia clínica reconocer que en general el compromiso pulmonar del Síndrome de Sjögren primario es bueno. Aparte de la enfermedad oral, existe poca significancia en el compromiso específico pulmonar, aparte del desarrollo de un linfoma14. En contraste con los pacientes con Síndrome de Sjögren secundario quienes tienen compromiso de órgano blanco, este relaciona en su mayoría con la enfermedad subyacente14.

Pocos estudios han evaluado la progresión del compromiso pulmonar en el síndrome de Sjögren primario15-17. Los resultados de estos estudios son conflictivos, pero ninguno muestra un marcado deterioro en la función pulmonar en un seguimiento a corto plazo. En 30 pacientes con síndrome de Sjögren primario, 24 tenían pequeños, pero significativos cambios en la declinación del VEF1 (Volumen espiratorio forzado en el primer segundo), capacidad vital y DLCO en un seguimiento a 4 años15. En la evaluación inicial 25% de los pacientes tenían disminución de los parámetros de función pulmonar. En contraste con otra cohorte de seguimiento de 27 pacientes evaluados a 27 años estos no tuvieron cambios en las pruebas de función pulmonar16. Mialon17 estudió 18 pacientes con síndrome de Sjögren primario y no encontró cambios en síntomas, volúmenes estáticos, capacidad vital, FEV1 en un periodo de 26 a 137 meses. La DLCO y el coeficiente de transferencia declinaron en el tiempo pero permanecieron dentro de los rangos normales. El cambio en la DLCO se correlaciono con los niveles de Ig A, lo cual sugiere un papel de los complejos inmunes circulantes en la patogenia pulmonar. Walleart18 demostró que la neutrofilia en el BAL (lavado bronco alveolar) se asociaba con un mayor deterioro en los resultados de las pruebas de función pulmonar incluyendo la DLCO a 1 año de seguimiento, sin embargo la declinación de estos parámetros fue menor de un 10%. Análogamente los hallazgos en la TAC de alta resolución se correlacionaban con una disminución en la DLCO, pero no con disminución de la espirometría o capacidad pulmonar total19. En un estudio comparando 61 pacientes con Síndrome de Sjögren primario con controles ajustados por edad y por sexo, se determino que el VEF1, FEM 50 y FEM 25 fue significativamente diferente que en el grupo control, sin embargo sin diferencia significativa en el test de DLCO, se concluye por parte de los autores que la enfermedad de vía aérea pequeña es la manifestación más común entre estos pacientes y que esta es frecuentemente asociada con compromiso subclínico20.
4.2. Escleroderma
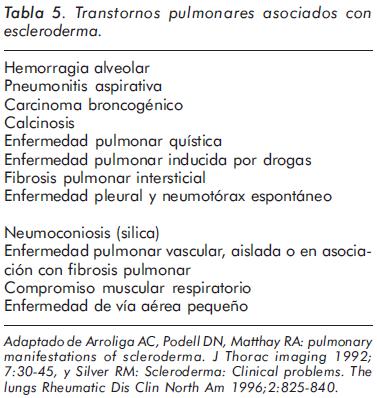
A nivel reumatológico esta entidad es una de las más estudiadas en cuanto función pulmonar debido a que el compromiso sobre este órgano conlleva gran morbi-mortalidad. Su presentación es variada y compete desde un compromiso parenquimatoso como tal hasta un componente muscular (tabla 5). En la escleroderma los test de función pulmonar usualmente están alterados desde el inicio de la enfermedad aun sin cambios en la radiografía de tórax21. Owens22 estudió extensivamente 106 pacientes con escleroderma limitada y difusa no fumadores y sin ninguna otra entidad pulmonar asociada. Ellos reportaron anormalidades en la función pulmonar en 109 pacientes (66%), incluyendo un patrón restrictivo en 28% y obstructivo en 12%. Una reducción en la DLCO, se encontró en 37 pacientes (22%) y fue el hallazgo aislado más común. Una baja DLCO se relaciona con engrosamiento septal y obliteración vascular por TAC de alta resolución. Una baja DLCO es un evaluador temprano de anormalidad pulmonar y es el indicador más sensible de compromiso pulmonar23-25. Además el grado de disminución de la DLCO se corresponde con el grado de disnea26. Una baja DLCO es más común en pacientes con escleroderma limitada que en pacientes con escleroderma difusa27, esto debido posiblemente a la mayor prevalencia de enfermedad pulmonar vascular en este grupo poblacional28. Una reducción severa aislada (menos del 45% del predicho) es un fuerte indicador de hipertensión pulmonar en escleroderma29. La DLCO es un fuerte predictor de mortalidad en escleroderma30. Una reducción severa en la DLCO (menos del 40% del predicho) se asocia con una tasa de sobrevida a 5 años de un 9%. En donde una DLCO mayor del 45% del predicho se asocia con una sobrevida de 75% a 5 años31. La presencia de una DLCO incrementada en los pacientes con escleroderma es una condición rara, aunque al momento reportada en seis pacientes con escleroderma32, quienes tenían adecuada mecánica pulmonar y radiografía de tórax, y posteriormente tuvieron declinación en la DLCO luego del tratamiento con esteroides. Los autores de este estudio sugieren un aumento inicial en la DLCO debido a una fase inicial temprana inflamatoria, con posterior disminución debido al engrosamiento intersticial, obliteración vascular y fibrosis. La DLCO en pacientes con escleroderma no se incrementa con la exposición al frío, (como si se evidencia en pacientes con fenómeno de Raynaud), y la DLCO puede incluso disminuir ante la exposición en ambientes fríos33. Se cree que este es el resultado de la incapacidad de la vasculatura pulmonar para el reclutamiento venoso34.
4.3. Enfermedad mixta del tejido conectivo
Anormalidades en los test de función pulmonar se encontraron en 69% de los pacientes según el estudio de Harmon, aun cuando los mismos no tenían síntomas respiratorios35. Se estima que aun en la ausencia de síntomas pulmonares, aproximadamente dos tercios de los pacientes tendrán una DLCO disminuida, y cerca de la mitad tendrá un patrón restrictivo pulmonar36. En un estudio multicéntrico de 100 pacientes con Enfermedad mixta del tejido conectivo, se observo disminución de la DLCO en un 67% y se observaron volúmenes restrictivos en un 50%37. En una evaluación prospectiva de 34 pacientes por Sullivan38 (33 mujeres con una media de edad de aparición de los síntomas a los 29 años y una media de duración de los síntomas de 4,47 años) en donde se incluyo una valoración detallada pulmonar, se observó una disminución de más del 75% del predicho en la DLCO en 72% de los pacientes. En este mismo estudio, se documentó que la anormalidad pulmonar más seria fue la presencia de hipertensión pulmonar significativa con aumento de la resistencia de la vasculatura pulmonar, hallazgo en asociación con disminución de la DLCO en 9 de los 10 pacientes. La DLCO es el parámetro aislado más sensible en la evaluación de la función pulmonar en este grupo poblacional39.
4.4. Lupus Eritematoso Sistémico
Los test de función pulmonar en pacientes con Lupus Eritematoso Sistémico (LES) incluyendo aquellos pacientes sin síntomas pulmonares, han mostrado severas anormalidades40-42. Andonopoulos estudió pacientes con LES sin enfermedad activa y todos tenían radiografías normales al ingreso del estudio43. Una reducción aislada en la DLCO fue la anormalidad mas prevalente en su estudio. Otros estudios muestran también el hallazgo de disminución de DLCO como el más prevalente41,42. Nakano44 evaluó 110 pacientes encontrando una disminución de la DLCO en 52 (47%), la prevalencia de alteraciones en la DLCO se observó en pacientes incluso sin fibrosis pulmonar o patrones restrictivos en las pruebas de función pulmonar y no se encontró correlación entre la alteración de la DLCO y la actividad de la enfermedad, pero si se encontró mayores alteraciones en aquellos pacientes que cursaban con fenómeno de Raynaud. Se sugiere la necesidad de mayores estudios de seguimiento y correlación con biopsias pulmonares para evaluar la adecuada correlación con compromiso alveolar, sin embargo la alta prevalencia de alteraciones en la DLCO sugiere el tamizaje temprano de estos pacientes para detectar alteraciones pulmonares.
Conclusiones
El test de respiración única para la capacidad de difusión de monóxido de carbono (DLCO) es una de las pruebas de función pulmonar que por sus características fisiopatológicas permite realizar un adecuado tamizaje y seguimiento en variedad de entidades pulmonares. El reumatólogo se enfrenta a múltiples enfermedades con afección pulmonar lo que hace necesario conocer a profundidad sus principios y realizar un proceso analítico fundamentado, que conlleva a cambios terapéuticos en la práctica clínica. La presente revisión aborda los tópicos fundamentales y características operativas de la prueba y deja abierta la necesidad de profundizar y evaluar en varios ámbitos aún no estudiados así como la continuidad de estudios para determinar factores pronostico y terapéuticos en los cuales la DLCO tiene su papel fundamental.
Referencias
1. American Thoracic Society. Single -breath carbon monoxide diffusing capacity (Transfer factor). Recommendations for a standard technique- 1995 update. Am J Respir Crit Care Med 1995;152:2185-2198. [ Links ]
2. Jensen RL, Crapo RO. Diffusing Capacity: How to get it right. Respir Care 2003;48(8):777-782. [ Links ]
3. Glissmeyer EW, Jensen RL, Crapo RO, Greenway LW. Initial testing with a carbon monoxide diffusing capacity simulator. J Investig Med 1999;47:37a. [ Links ]
4. Crapo RO, Jensen RL. Standards and interpretive issues in lung function testing. Respir Care 2003;48(8):764-772. [ Links ]
5. Pellegrino R, Viegi G, Brusasco V, Crapo RO, Burgos F, Casaburi R, Coates A. Interpretative strategies for lung function tests. Eur Respir J 2005;26:948-968. [ Links ]
6. Madama, Vincent C. Pulmonary Function Testing and Cardiopulmonary Stress Testing. Tests for Pulmonary Gas Diffusion. Ed Delmar Publisher 1998;125-150. [ Links ]
7. AARC, Clinical Practice Guideline. Single breath Diffusing Capacity UPDATE. 1999;4:533-546. [ Links ]
8. Chinn et al. Transfer factor (diffusing capacity) standardized for alveolar volume: reference values and application of a new linear model to replace KCO. Eur Respir J 1996;9:1269-1277. [ Links ]
9. Hughes J. Pride N. In defense of the carbon monoxide transfer coefficient KCO (TL/VA) Eur Respir J 2001;17:168-174. [ Links ]
10. Connie C. Hsia M. Recruitment of lung diffusion capacity. Chest 2002;122:1774-1783. [ Links ]
11. MacIntyre N, Crapo RO, et al. Standardization of the single-breath determination of carbon monoxide uptake in the lung. Eur Respir J 2005;26:720-735. [ Links ]
12. Kanengiser LC, Rapoport DM, Epstein H, Goldring RM. Volume adjustment of mechanics and diffusion in interstitial lung disease: lack of clinical relevance. Chest 1989;96:1036-1042. [ Links ]
13. Hilary C. Cain, Paul W. Noble, Richard A. Matthay. Pulmonary manifestations of Sjögren's syndrome. Clinics in Chest Medicine 1998;19(4). [ Links ]
14. Sutcliffe N, Stoll T, Pyke S, et al. Functional disability and end organ damage in patients with systemic lupus erythematosus (SLE), SLE and Sjogren's syndrome (SS), and primary SS. J Rheumatol 1988;25:63-68. [ Links ]
15. Kelly C, Gardiner P, Pal B, et al: Lung function in primary Sjögren's syndrome: A cross sectional and longitudinal study. Thorax 1991;46:180-183. [ Links ]
16. Linstow M, Kriegbaum NJ, Backer V, et al. A follow-up study of pulmonary function in patients with primary Sjögren's syndrome. Rheumatol Int 1990;10:47-49. [ Links ]
17. Mialon P, Barthelelemy L, Sebert P, et al. A longitudinal study of lung impairment in patients with primary Sjogren's syndrome. Clin Exp Rheumatol 1997;15:349-354. [ Links ]
18. Wallaert B, Hatron P-Y, Grosbois JM, et al. Subclinical pulmonary involvement in collagen-vascular diseases assessed by bronchoalveolar lavage. Relationship between alveolitis and subsequent changes in lung function. American Review of Respiratory Diseases 1986;133:574-580. [ Links ]
19. Salaffi F, Manganelli M, Carotti M, et al. A longitudinal study of pulmonary involvement in primary Sjögren's syndrome: relationship between alveolitis and subsequent lung changes on high-resolution computed tomography. Brit J Rheumatol 1998;37:263-269. [ Links ]
20. Lahdensuo A, Korpela M. Pulmonary findings in patients with primary Sjögrens'syndrome. Chest 1995;108:316-319. [ Links ]
21. Bolster MB, Silver RM. Lung disease in systemic sclerosis (scleroderma): Bailliere's Clinical Rheumatology 1993;7:79-97. [ Links ]
22. Owens GR, Fino GJ, Herbert DL, et al. Pulmonary function in progressive systemic sclerosis. Comparison of CREST syndrome variant with diffuse scleroderma. Chest 1983;84:546-550. [ Links ]
23. Adhikari PK, Bianchi FA, Boushy SF, et al. Pulmonary function in scleroderma: Its relation to changes in chest roentgenogram and in the skin of the thorax. American Review of Respiratory Disease 1962;86:823-831. [ Links ]
24. Bagg LR, Hughes DTD. Serial pulmonary function tests in progressive systemic sclerosis. Thorax 1979;34:224-228. [ Links ]
25. Scheja A, Akesson A, Wollmer P, et al. Early pulmonary disease in systemic sclerosis: A comparison between carbon monoxide transfer factor and static lung compliance. Ann Rheum Dis 1993;52:725-729. [ Links ]
26. Catterall M, Rowell NR. Respiratory function in progressive systemic sclerosis. Thorax 1963;18:10-15. [ Links ]
27. Owens GR, Fino GJ, Herbert DL, et al. Pulmonary function in progressive systemic sclerosis. Comparison of CREST syndrome variant with diffuse scleroderma. Chest 1983;84:546-550. [ Links ]
28. Young RH, Mark GJ. Pulmonary vascular changes in scleroderma. Am J Med 1978;64:998-1004. [ Links ]
29. Stupi AM, Steen VD, Owens GR, et al. Pulmonary hypertension in the CREST syndrome variant of systemic sclerosis. Arthritis Rheum 1986;29:515-524. [ Links ]
30. Altman RD, Medsger TA Jr, Bloch DA, et al. Predictors of survival in systemic sclerosis (scleroderma). Arthritis Rheum 1991;34:403-413. [ Links ]
31. Peters Golden M, Wise RA, Hochberg MC, et al. Carbon monoxide diffusing capacity as a predictor of outcome in systemic sclerosis. Am J Med 1984;77:1027-1034. [ Links ]
32. Dujic Z, Eterovic D, Tocilj J, et al. Increase of pulmonary diffusing capacity in systemic sclerosis. Br J Rheumatol 1994;33:437-441. [ Links ]
33. McCarthy DS, Baragar FD, Dhingra S, et al. The lung in systemic sclerosis (scleroderma): A review and new information. Semin Arthritis Rheum 1988;17:271-283. [ Links ]
34. Silver RM. Scleroderm. Clinical problems. The lungs. Rheum Dis Clin North Am 1996; 22:825-840 [ Links ]
35. Harmon C, Wolfe F, Lillard S, et al. Pulmonary involvement in mixed connective tissue disease (MCTD). Arthritis Rheum 1976;19:801. [ Links ]
36. Sharp GC, Anderson PC. Current concepts in the classification of connective tissue diseases. Overlap syndromes and mixed connective tissue disease (MCTD). J Am Acad Dermatol 1980;2:269-279. [ Links ]
37. Sharp GC, Singsen BH. Mixed connective tissue disease. In McCarty DJ (ed). Arthritis and Allied Conditions: A Textbook of Rheumatology, ed 11. Philadelphia, Lea and Febiger, 1989;1080-1091. [ Links ]
38. Sullivan WD, Hurst DJ, Harmon CE, et al. A prospective evaluation emphasizing pulmonary involvement in patients with mixed connective tissue disease. Medicine 1984;63:92-107. [ Links ]
39. Derderian SS, Tellis CJ, Abbrecht PH, et al. Pulmonary involvement in mixed connective tissue disease. Chest 1985; 88:45-48. [ Links ]
40. Sant SM, Doran M, Fenelon HM, Breatnach ES. Pleuropulmonary abnormalities in patients with systemic lupus erythematosus: assessment with high resolution computed tomography, chest radiography and pulmonary function tests. Clin Exp Rheumatol 1997;15:507-513. [ Links ]
41. Silberstein SL, Barland P, Grayzel AI, Koerner SK. Pulmonary dysfunction in systemic lupus erythematosus: prevalence, classification and correlation with other organ involvement. J Rheumatol 1980;7: 187-195. [ Links ]
42. Chick TW, de Horatius RJ, Skipper BE, Messner RP. Pulmonar dysfunction in systemic lupus erythematosus without pulmonary symptoms. J Rheumatol 1976;3:262-268. [ Links ]
43. Andonopoulos A, Constantopoulos S, Galanopoulou V, Dronos AA, Acritidis NC, Moutsopoulos HM. Pulmonary function of nonsmoking patients with systemic lupus erythematosus. Chest 1988;94:312-315. [ Links ]
44. Nakano M, Hasegawa H, Takada T, Ito S, Muramatsu Y, Satoh M, Suzuki E, Gejyo F. Pulmonary diffusion capacity in patients with systemic lupus erythematosus. Respirology 2002;7:45-49. [ Links ]














