Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Reumatología
Print version ISSN 0121-8123
Rev.Colomb.Reumatol. vol.18 no.4 Bogotá Oct./Dic. 2011
ARTÍCULO DE REVISIÓN
1Residente de Ortopedia y Traumatología, Universidad Nacional de Colombia.
2Profesor asociado de Ortopedia y Traumatología, Universidad Nacional de Colombia. Unidad de Ortopedia, Departamento de Cirugía, Facultad de Medicina, Ciudad Universitaria, Universidad Nacional de Colombia, Bogotá, Colombia.
Correspondencia, Dr. Enrique Vergara: enriquevergaramd@gmail.com
Los autores declaran no presentar ningún conflicto de interés al momento de la redacción del manuscrito.
Recibido: 7 de junio de 2011 Aceptado: 10 de octubre de 2011
Resumen
La epicondilitis medial tiene menor incidencia que la lateral, patología que ha sido principalmente descrita en estudios anatómicos y clínicos. La información sobre la epicondilitis lateral ha sido extrapolada a la epicondilitis medial. Se ha denominado a la epicondilitis medial como "codo de golfista", debido a la asociación con este deporte; sin embargo, se asocia mucho más a actividades laborales específicas.
Es una patología que compromete el origen de los músculos de la parte medial del codo, conocidos como músculos flexopronadores, organizados así: pronator teres, flexor carpiradialis, palmarislongus, flexordigitorumsuperficialis y flexor carpiulnaris. El diagnóstico principalmente es clínico y se puede apoyar mediante imágenes diagnósticas. El manejo conservador es el más frecuente (85-90%), y los objetivos son mejoría del dolor y rehabilitación para una reincorporación a las actividades. En casos resistentes a tratamiento conservador, la cirugía es el último paso, preferiblemente resecando la zona afectada.
Palabras clave: epicondilitis medial, codo de golfista.
Summary
The medial epicondylitis has a smaller impact that the lateral, pathology that has mainly been described in anatomical study and clinical trials. The information on the lateral epicondylitis has been extrapolated to the medial epicondylitis. It has been called to the medial epicondylitis as "golfer's elbow", due to the association with this sport, however joins much more to labor activities. It is a pathology that commits the origin of the muscles of the medial elbow, known as flexopronator muscles, organized like this: pronator teres, flexor carpi radialis, palmarislongus, flexordigitorumsuperficialis, flexor carpi ulnaris. The diagnosis is mainly clinical and can be supported by diagnostic images. The treatment conservative is more frequent (85-90%) and the objectives are: improvement of the pain and rehabilitation for a return to the activities, if not achieved the improvement is performed surgery preferably with resection the affected area.
Key words: medial epicondylitis, golfer's elbow.
Introducción
La epicondilitis es una de las patologías que con mayor frecuencia genera síntomas dolorosos en el codo. También es llamada epicondilalgia, tendinosis del codo o tendinopatía del codo. En gran medida es causada por una alteración en los orígenes músculo-tendinosos en los cóndilos humerales. En la mayoría de los casos se encuentra en población laboralmente activa, por lo cual tiene alto impacto en la reducción de la productividad por ausencias laborales que de acuerdo con la severidad pueden ir de días hasta semanas. La patología es preponderante sobre el epicóndilo lateral con rangos que van desde 4:1 hasta 7:1 respecto al epicóndilo medial y prevalencias totales de 1,3% y 0,4%, respectivamente, según las series1,2.
En el argot médico las entidades se han denominado como "codo de tenista" para referirse a la afectación lateral y "codo de golfista" en aquellos con patología medial3,4, esto debido a la alta asociación del cuadro con los practicantes de estas actividades deportivas; sin embargo, en los países industrializados el reporte de la entidad está asociado a actividades laborales específicas5-7, que se podrían traspolar a la población colombiana; no obstante, en el momento de escribir este artículo, no se encontraron estudios que reporten la situación en nuestro medio. Dentro de la literatura actual se encuentra un mayor número de estudios encaminados a la descripción del "codo de tenista", debido a la mayor prevalencia de la entidad; sin embargo, no se debe olvidar el "codo de golfista" que, pese a que los reportes presentan baja incidencia, debe tenerse en cuenta sobre todo por las implicaciones laborales que acarrea.
Epidemiología
La frecuencia de patologías o síntomas del miembro superior relacionados con el trabajo ha tenido un aumento significativo en los últimos años. En Francia, por ejemplo, el aumento de reclamaciones por patologías laborales de miembro superior pasó de 3.165 casos en 1993 a 11.095 casos en 1999, es decir, un incremento del 350%6; sin embargo, los estudios epidemiológicos para epicondilitis se enfocan principalmente en la patología lateral, lo cual es en gran medida por la frecuencia de la misma que oscila entre siete y diez veces de mayor presentación3,8. La presentación del cuadro según la literatura es igual en hombres que en mujeres; sin embargo, algunos estudios mencionan mayor riesgo en el género femenino7,9. La edad de presentación está entre 12 y 80 años con la mayoríade reportes en personas laboralmente activas (45 y 64 años)6. La prevalencia es variable según las series y va desde 0,4% hasta 1,9%1,3,6,7. Se asocia con actividades repetitivas que requieren flexión de la muñeca y/o pronación de antebrazo, asociándose clásicamente con deportes como el golf, tenis, bolos, arquería, raquetball, fútbol americano, lanzamiento de jabalina, entre otros3,4,10; sin embargo, cada vez más las ocupaciones no deportivas han tomado auge en la presentación de la patología, tales como carpintería, plomería y en manipuladores de alimentos como los carniceros6,7,9.
Se ha mencionado como factor de riesgo el consumo de cigarrillo, tanto para epicondilitis lateral como medial. Se estima que el 75% de los síntomas se presenta en el brazo dominante7,9,11.
Anatomía
La epicondilitis medial es una patología que compromete la porción proximal de los músculos que se originan en la parte medial del codo, comúnmente conocidos como músculos flexopronadores, que orientados de radial a ulnar se organizan así: pronator teres (PR), flexor carpiradialis (FCR), palmarislongus (PL), flexor digitorum-superficialis (FDS) y flexor carpiulnaris1.
El origen de esta masa muscular en el epicóndilo medial del húmero se organiza formando una V invertida (vértice proximal y expansión distal) conformada por PT del lado radial, el FCR centralmente y el PL más el FDS del lado cubital, estructuras que se originan de un tendón conjunto (TC) en el epicóndilo (Figura 1).
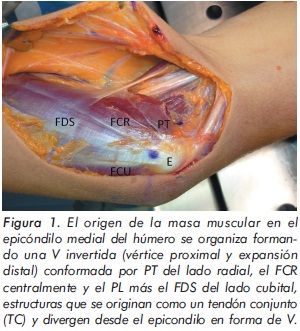
El músculo pronator teres junto con el flexor carpiradialis conforman en gran parte las fibras del tendón conjunto. Esta estructura se encuentra localizada anterior e inferior al epicóndilo medial e inmediatamente anterior al ligamento.
El PL se mezcla con la parte posteromedial del pronator teres y puede estar ausente en un 13% de las personas de manera bilateral o unilateral12,13.
El FDS se origina de dos cabezas, una húmero-cubital teniendo algo de origen en el tendón conjunto, y una radial originada de la parte anterior del radio; entre estas se forma un arco fibroso debajo del cual transcurre el nervio interóseo anterior, rama del nervio mediano1.
El FCU también posee dos cabezas: una de localización medial unida a la porción más medial del tendón conjunto y la segunda originada del aspecto medial del olecranon, y entre estas se encuentra un arco fibroso por el que transcurre el nervio cubital y se ha denominado de varias maneras, entre ellas: "ligamento arcuato", "Banda de Osborne" y "retinaculum del túnel cubital" (Figura 2).
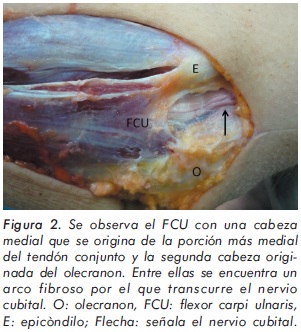
La descripción anatómica de esta zona genera datos que son de suma importancia en el manejo quirúrgico o conservador por medio de infiltraciones, logrando evitar el daño de estructuras como la banda anterior del ligamento colateral cubital o el aumento del daño del tendón conjunto que podrían ser debilitados por la acción de los corticoesteroides comúnmente usados10.
Es importante el conocimiento de la relación de contigüidad en que se encuentra el nervio cubital con el epicóndilo, donde puede encontrarse neuritis por atrapamiento, confundiéndose muchas veces con la epicondilitis, o producirse lesión directa al nervio en el manejo quirúrgico de la epicondilitis o de una infiltración. El trayecto del nervio se describe desde proximal transcurriendo a través de un septum intermuscular del tríceps, cruzando por un surco en la cabeza medial del tríceps el cual forma a 8 cm proximal al epicóndilo medial una capa de fascia llamada arcada de Struthers (presente en el 70% población). El nervio desciende posterior al epicóndilo medial a través de un túnel osteofibroso entre la cabeza humeral y epicondilar del flexor carpiulnaris1 (Figuras 2 y 3).
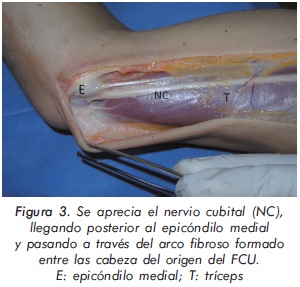
Nirschl2 divide el surco epicondilar en tres zonas:
- Proximal al epicóndilo medial
- Epicóndilo medial
- Distal al epicóndilo medial
En los pacientes que sufren de epicondilitis medial con síntomas neurológicos y requieren cirugía se encuentra que la zona más afectada es la 3, exactamente entre los vientres del flexor carpiulnaris1.
Fisiopatología
La epicondilitis medial involucra alteraciones patológicas del origen musculotendinoso de los flexopronadores en el epicóndilo medial. El diagnóstico adecuado requiere un conocimiento anatómico, fisiopatológico y epidemiológico. Se ha descrito poco acerca de este tema ya que la mayoría de conceptos inicialmente se extrapolaban a los encontrados en el epicóndilo lateral1.
Etimológicamente su nombre correspondería a una inflamación local, pero el análisis histológico ha demostrado que existe degeneración tendinosa seguida de proceso reparativo incompleto, por lo que se debería denominar con el término tendinosis para representar realmente esta patología.
La mayoría de la literatura coincide en relacionar procesos de trauma repetitivo a la etiología de esta patología (contractilidad excéntrica y concéntrica) aunque también se ha documentado en pacientes con un trauma simple y único, justificado como el resultado de una contracción excéntrica súbita y extrema que en términos generales correspondería al mismo mecanismo descrito inicialmente.
Los movimientos repetitivos o de origen súbito involucrados son la pronación y la flexión, y como ejemplo muy representativo se toma la distensión que presenta el tendón del pronator teres y del flexor carpiradialis (tendón conjunto) en la fase de aceleración del lanzamiento. Confirmando este hecho se ha observado como en deportistas profesionales se nota hipertrofia de este grupo muscular así como un 30% de ellos, incremento del ángulo en valgo en comparación con su extremidad contralateral1.
Muchas afirmaciones acerca de la fisiopatología se han hecho en los últimos años pero lo aceptado en la actualidad consiste en la presencia de un proceso inflamatorio que involucra una disrupción de la arquitectura del colágeno normal que posteriormente es reemplazado por tejido fibroblástico y vascular inmaduro (hiperplasia angiofibroblástica) en etapas tempranas, que progresa a microrrupturas y gran degeneración del tendón con o sin calcificación, produciendo la sintomatología específica2,3,14.
Basado en los hallazgos histológicos, Nisrschl propuso una clasificación descriptiva de la fisiopatología de la enfermedad1:
Etapa 1: lesión que incluye inflamación no asociada con tejido patológico que resuelve satisfactoriamente.
Etapa 2: lesión asociada con cambios patológicos tales como degeneración angiofibro-blástica o tendinosis.
Etapa 3: tendinosis con falla estructural.
Etapa 4: estadio 2 ó 3 más calcificación.
Diagnóstico
El diagnóstico de la epicondilitis medial como en la mayoría de las patologías se configura a través de la interacción de una completa historia clínica, haciendo énfasis en la anamnesis laboral y deportiva del paciente, un examen físico y estudios imagenológicos que ayuden en el diagnóstico al tiempo que descarten patologías diferentes y/o coexistentes15.
En la valoración clínica se evidencia como característica principal el dolor en la palpación del epicóndilo medial y en el origen del tendón flexo pronador aproximadamente 1 cm distal y anterior al epicóndilo medial16; al realizar maniobras de estrés con resistencia de la musculatura flexopronadora de la muñeca y el codo en 25-30° de flexión se desencadenan los síntomas17,18. En la mayoría de los casos la sintomatología se desencadena durante la actividad; aunque los rangos de movilidad en general permanecen intactos, en algunos casos severos se pueden presentar contracturas en flexión3. En la mayoría de los casos la valoración neurovascular es normal en epicondilitis medial, sin embargo se debe sospechar lesiones asociadas como el atrapamiento del nervio cubital que en algunos reportes van hasta en el 23%19.
La prueba de tinel es positiva en la neuropatía del cubital. Otra prueba es el test de flexión del codo, en la cual se realiza flexión máxima del mismo, con pronación del antebrazo y extensión de la muñeca, por aproximadamente 30 a 60 segundos, desencadenándose dolor medial del codo, con parestesias en el territorio del nervio cubital (cuarto y quinto dedo)3.
El punto máximo de dolor a la palpación se produce generalmente en el origen del pronator teres y el flexor carpiradialis que clínicamente es aproximadamente 5 mm distal y anterior al punto medio del epicóndilo. Se puede presentar edema en la zona según sea el compromiso1,20.
En la evaluación se debe tener en cuenta, además de la neuropatía primaria del nervio cubital, alguna patología del ligamento colateral medial, principalmente en deportistas de alto rendimiento o en trabajos de alta demanda funcional en los cuales se apliquen altas fuerzas en valgo del codo y sobrecarga funcional del grupo flexopronador3.
Durante el examen físico se debe incluir la evaluación de la columna cervical, el hombro y la muñeca para descartar otras patologías causantes del cuadro clínico21. Dentro de las ayudas diagnósticas está la radiología del codo, que puede ser normal; sin embargo, entre el 20% y el 25% de los pacientes pueden presentar calcificaciones de los tejidos blandos alrededor del epicóndilo1. La Rx sirve para descartar diagnósticos diferenciales como artritis u artrosis, entre otros.
La ultrasonografía, a pesar de que no existen muchos estudios, muestra una sensibilidad de 95,2% con especificidad del 92%; esto en manos de un radiólogo experto en aparato músculo-esquelético22, que se consideraría como una limitante en nuestro medio, se pueden encontrar heterogenecidad ecográfica o engrosamiento del tendón común con colección líquida subyacente y calcificación intratendinosa23,24. La ecografía pese a ser costoefectiva no es tan sensible como la RMN25.
La resonancia (RMN) se considera el estándar de oro de los estudios imagenológicos de epicondilitis26. Existen pocos estudios enfocados en epicondilitis medial (además de muestras pequeñas en los mismos). Sirve para valorar las estructuras músculo-tendinosas y la lesión de las mismas, como desgarros en el origen de los flexopronadores; además en pacientes de alta demanda física como los deportistas de alto rendimiento o en pacientes con trauma repetitivos en valgo es útil en la valoración del ligamento colateral medial, sin embargo en la mayoría de los casos el diagnóstico y posterior manejo se configuran por la clínica del paciente y la RMN rara vez modificará la conducta3. La electromiografía se indica en aquellos pacientes con cambios o hallazgos neurológicos a la evaluación clínica, y los exámenes de laboratorio son útiles únicamente pensando en descartar patologías reumatológicas1.
Tratamiento
El manejo conservador funciona en el mayor porcentaje de los casos (85%-90%), donde los objetivos del mismo se resumen básicamente en lograr la mejoría del dolor, reducción de la inflamación, y una adecuada rehabilitación en pro de una recuperación y reincorporación a las actividades diarias de los pacientes27.
Este manejo se puede dividir en tres fases; en la primera fase se debe reducir la actividad física desencadenante de la sintomatología, sin llegar a una inmovilización completa debido a la posible atrofia y retracción que causaría. Como medios analgésicos y antiinflamatorios se recomienda aplicación de frío local (hielo) por quince a veinte minutos tres a cuatro veces al día28,29. Se puede administrar de manera concomitante analgésicos antiinflamatorios por periodos de diez a catorce días. En los pacientes que presentan pobre respuesta se puede implementar el uso nocturno de férulas, asociado a la inyección de esteroides en el sitio de origen del tendón. No existen estudios que determinen la dosis y el tipo de esteroide óptimo en la aplicación y su uso sigue a discreción de la experiencia del tratante27,30,31.
La técnica de aplicación de corticoide requiere la colocación del mismo en el receso graso subaponeurótico, profundo a la masa flexopronadora; se debe tener cuidado con la infiltración superficial que puede resultar en atrofia subcutánea, o dentro del tendón que generaría cambios estructurales irreversibles en el mismo. Otra importante consideración es la información en aquellos pacientes con tez oscura respecto al riesgo de despigmentación de la zona de infiltración3,27.
Se han realizado varios estudios respecto a la eficacia de las inyecciones de esteroides; como conclusiones principales documentan el alivio temprano de los síntomas posterior a la aplicación, sin embargo con recurrencia de la sintomatología del 18% al 54% de los pacientes que presentaron un alivio inicial27,31. Otros medios terapéuticos como estimulación galvánica de alto voltaje y ondas de choque se han utilizado en el manejo de los síntomas; pese a que se recomiendan como posibles manejos de primera línea, en la actualidad no se dispone de estudios prospectivos randomizados que avalen su eficacia. El uso de sustancias tópicas no ha mostrado mejoría de los síntomas en estudios randomizados respecto al placebo3,27.
Suresh et al. reportan mejoría tanto clínica como sonográfica en veinte pacientes con epicondilitis medial refractaria al manejo conservador, mediante aplicación de sangre autóloga previo aspirado en sitio de mayor lesión identificado por ecografía, con mejoría de la sintomatología en diecisiete de los pacientes32; sin embargo, otros autores difieren de este manejo. Peerbooms33 comparó la aplicación de plasma rico en plaquetas (PRP) y corticoide inyectado en epicondilitis lateral con aplicación de escala DASH con resultados satisfactorios al año de 73% en el grupo de PRP y 49% en el grupo de corticoide, siendo estadísticamente significativo (P < 0,001) en escala visual análoga. La literatura al respecto es escasa en patología medial, pese al advenimiento de estudios terapéuticos encaminados a la aplicación de plasma rico en plaquetas con diferentes técnicas y equipos34,35.
El manejo con ondas de choque y terapia láser no ha demostrado eficacia en el manejo de epicondilitis36,37; sin embargo, debido a que la mayoría de los resultados son en epicondilitis lateral, se pueden considerar estas opciones terapéuticas para la patología medial.
El uso de férula tipo codo de tenista puede ser indicado en los estadios iniciales en aquellos atletas con síntomas durante su actividad con el fin de reducir la fuerza muscular intrínseca de la unidad músculo-tendinosa; se debe tener precaución en el uso de la férula debido a la posibilidad de compresión del nervio interóseo anterior y/o posterior. Si la sintomatología no cede con el uso de la misma se debe descontinuar su uso27.
En caso de que los síntomas persistan a pesar de la primera fase de tratamiento, se debe pasar a la segunda fase que consiste en un programa de rehabilitación guiada. El proceso debe ser dirigido de manera inicial con movimientos de flexo extensión completando arcos de movilidad además de los estiramientos de la musculatura flexora y pronadora, con posterior realización de ejercicios isométricos. Se debe configurar un plan de rehabilitación orientado a la actividad de cada individuo con el objetivo de retornar al mismo a su actividad diaria con mantenimiento de la extensión y la condición de la musculatura del antebrazo y del hombro3,27.
Por último, en el manejo conservador de la epicondilitis es de gran importancia la modificación de las técnicas y los elementos de protección necesarios para el desempeño de las actividades del paciente con el objetivo de disminuir las posturas desencadenantes de los síntomas. En las actividades deportivas se han estudiado y modificado elementos deportivos tales como las raquetas en los practicantes profesionales con el fin de disminuir las fuerzas estresantes en valgo del codo.
Con el manejo conservador se reporta persistencia de síntomas en el 12% a 30% de los pacientes38,39, en la mayoría de los casos por inadecuadas medidas de protección o por inicio acelerado de la actividad desencadenante de la patología; sin embargo, a lo largo de la literatura el manejo conservador continúa siendo el pilar terapéutico del cuadro.
El manejo quirúrgico se reserva a aquellos pacientes con persistencia de síntomas que limiten o imposibiliten la realización de actividades, posterior a un manejo conservador óptimo de al menos tres a seis meses. En aquellos pacientes como los atletas de alto rendimiento, en los que se documenta por RNM ruptura miotendinosa, el manejo quirúrgico puede ser más precoz, procurando un temprano nivel de recuperación y reduciendo la falta de acondicionamiento generado por los síntomas40.
Dentro del manejo quirúrgico se mencionan procedimientos que van desde la liberación epicondilar percutánea hasta la epicondilectomía medial, sin que una de éstas se perfile como estándar de oro del manejo abierto. En la actualidad el manejo quirúrgico se enfoca en la resección de la porción patológica, estimulación de la cicatrización mediante sangrado local, adecuada unión del origen miotendinoso al epicóndilo, reparación del defecto resultante y manejo de patología de nervio cubital y/o de ligamento colateral coexistentes40.
Se realiza un abordaje oblicuo de 5 a 7 cm anterior al epicóndilo medial, teniendo como centro el sitio de mayor dolor en la evaluación prequirúrgica; en la disección se debe tener especial cuidado con el nervio cutáneo antebraquial medial y sus ramas, se debe identificar el origen de la masa flexopronadora a nivel del epicóndilo, de igual manera se debe identificar y proteger el nervio cubital. Se realiza una incisión longitudinal o transversal a nivel del intervalo entre el pronator teres y el flexor carpiradialis, puesto que es el área de lesión más común. Se diseca entre el intervalo y se identifica el tejido patológico que en la mayoría de los casos es limitado y se encuentra cubierto por tejido sano, se realiza una incisión longitudinal en el tendón del flexor común a nivel del intervalo descrito, proximal en el epicóndilo medial y 2 a 5 cm distal teniendo en cuenta la magnitud de la lesión; se debe tener cuidado con la profundidad de la incisión, no mayor de 2 a 3 mm, por el riesgo de lesión del ligamento colateral cubital.
El tejido patológico se describe clásicamente como un tejido friable, opaco, de color grisáceo, ocasionalmente roto en contraparte a un tendón sano color blanco nacarado brillante y consistente. Una vez identificado el tejido patológico se procede a resecar mediante una incisión elíptica desde el sitio de origen en el cóndilo, acto seguido se procede a realizar algunas perforaciones en el cóndilo que tienen la finalidad de generar estimulación de cicatrización mediante sangrado, se repara con material absorbible el defecto generado por la resección quirúrgica y se cierra la herida, se deja férula posterior con el codo a 90 grados y antebrazo en neutro por 7 a diez días de tiempo en el que se retira e inician ejercicios suaves activos y pasivos del codo con implementación de ejercicios isométricos a las tres semanas, con un estimado de retorno a la actividad normal entre los tres y seis meses postquirúrgicos. La tasa de recuperación posterior al manejo quirúrgico se sitúa entre el 87% y el 88% en seguimientos a seis y siete años respectivamente19,41.
La artroscopia de codo es un procedimiento técnicamente demandante que se contempla como opción terapéutica en epicondilitis lateral recalcitrante, presentando como ventajas un periodo de rehabilitación más corto, preservación del origen común de los extensores y evaluación intrarticular del codo42,43. Sin embargo, en manejo de epicondilitis medial no se reportan estudios clínicos para el manejo de la entidad con esta técnica; Zonno44 reporta un estudio en piezas cadavéricas con descripción y posible aplicación de la técnica en pacientes con epicondilitis medial.
Referencias
1. Ciccotti MG, Ramani MN. Medial Epicondylitis. Sports Med Arthrosc. Review 2003,11(1):57-62. [ Links ]
2. Nirschl RP, Pettrone FA. Tennis elbow: The surgical treatment of lateral epicondylitis. J Bone Joint Surg Am 1979;61:832-839. [ Links ]
3. Ciccotti MG, Ramani MN. Medial Epicondylitis; Tech Hand Up ExtremSurg 2003;7(4):190-196. [ Links ]
4. Dlabach JA, Baker CL. Lateral and Medial Epicondylitis in the Overhead Athlete. Operative Techniques in Orthopaedics 2001;11(1):46-54. [ Links ]
5. Rineer C. Elbow tendinopathy and tendon ruptures: epicondylitis, biceps and triceps ruptures; J Hand Surg 2009;34A:566-576. [ Links ]
6. Descatha A, Leclerc A, Chastang J F, Roquelaure Y; Study Group on Repetitive Work. Medial epicondylitis in occupational settings: prevalence, incidence and associated risk factors. J Occup Environ Med 2003;45(9):993-1001. [ Links ]
7. Shiri R, Viikari-Juntura E, Varonen H, Heliövaara M. Prevalence and determinants of lateral and medial epicondylitis: a population study. Am J Epidemiol 2006;164:1065-1074. [ Links ]
8. Leach RE, Miller JK. Lateral and Medial Epicondylitis of the elbow. Clin Sports Med 1987;6: 259-272. [ Links ]
9. Viikari-Juntura E, Kurppa K, Kuosma E, et al. Prevalence of epicondylitis and elbow pain in the meat-processing industry. Scand J Work Environ Health 1991;17:38-45. [ Links ]
10. Gabel GT. Management of medial epicondylitis in the throwing athlete. Oper Tech Sports Med 2001;9(4):205-210. [ Links ]
11. Werner RA, Franzblau A, Gell N, et al. A longitudinal study of industrial and clerical workers: predictors of upper extremity tendonitis. J OccupRehabil 2005; 15: 37-46. [ Links ]
12. Keir A.B. Fowler, Christine B. Chung. Normal MR Imaging Anatomy of the Elbow. RadiolClin N Am 2006;44:553-567. [ Links ]
13. DM. Walz, JS. Newman, G P. Konin. Epicondylitis: pathogenesis, imaging, and treatment. Radio-Graphics 2010;30:167-184. [ Links ]
14. Nirschl R P. Prevention and treatment of elbow and shoulder injuries in the tennis player. Clin Sports Med 1988;7:289-294. [ Links ]
15. Goguin J P, Rush F. Lateral epicondylitis. What is it really? Current Orthopaedics 2003;17:386-389. [ Links ]
16. Grana W. Medial epicondylitis and cubital tunnel syndrome in the throwing athlete. Clin Sports Med 2001;20:541-548. [ Links ]
17. Park M. Dynamic contributions of the flexorpronator mass to elbow valgus stability. J Bone Joint Surg Am 2004;86:2268-2274. [ Links ]
18. Harrington JM, Carter JT, Birrell L, Gompertz D. Surveillance case definitions for work related upper limb pain syndromes. Occupational and Environmental Medicine 1998;55(4):264-271. [ Links ]
19. Vangsness CT, Jobe FW: Surgical treatment of medial epicondilitis Results in 35 elbows. J Bone Joint Surg Br 1991;73:409-411. [ Links ]
20. Bennett JB. Lateral and medial epicondylitis. Hand Clin 1994;10:157-163. [ Links ]
21. Plancher KD, Halbrecht J, Lourie G. Medial and lateral epicondylitis in the athlete. Clin Sports Med 1996;15:283-304. [ Links ]
22. Park GY, Lee SM, Lee MY. Diagnostic Value Of Ultrasonography For Clinical Medial Epicondylitis. Arch Phys Med Rehabil 2008;89(4):738-742. [ Links ]
23. Levin D, Nazarian LN, Miller TT, et al. Lateral epicondylitis of the elbow: US findings. Radiology 2005;237:230-234. [ Links ]
24. Miller TT, Shapiro MA, Schultz E, Kalish PE. Comparison of sonography and MRI for diagnosing epicondylitis. J Clin Ultrasound 2002;30:193-202. [ Links ]
25. Shahabpour M, Kichouh M, Laridon E, Gielen JL, De Mey J. The effectiveness of diagnostic imaging methods for the assessment of soft tissue and articular disorders of the shoulder and elbow. European Journal of Radiology 2008;65(2):194-200. [ Links ]
26. Rineer CA, Ruch DS. Elbow tendinopathy and tendon ruptures: epicondylitis, biceps and triceps ruptures. The Journal of Hand Surgery 2009;34(3):566-576. [ Links ]
27. Schwartz M, Ciccotti M, Ciccotti M. Open Treatment of Medial Epicondylitis. Techniques in Orthopaedics 2006;21(4):283-289. [ Links ]
28. Dykstra JH, Miller M, Cheatham C, Michael T. Comparisons of cubed ice, crushed ice, and wetted ice on intramuscular and surface temperature changes. J Athletic Train 2009;44:136-141. [ Links ]
29. SL. Wise, DS Owens, HM. Binkley. Rehabilitating Athletes With Medial Epicondylalgia. Strength and Conditioning Journal 2011;33(2). [ Links ]
30. Cardone DA, Tallia AF. Diagnostic and Therapeutic Injection of the Elbow Region. Am Fam of Physician; 2002;66(11):2097-100 Review. [ Links ]
31. Price R, Sinclair H, Heinrich I, Gibson T. Local injection treatment of tennis elbow: hydrocortisone, triamcino-lone, and lidocaine compared. Br J Rheumatol 1991;30(1)30:39-44. [ Links ]
32. Suresh SP, Ali KE, Jones H, Connell DA. Medial epicondylitis: is ultrasound guided autologous blood injection an effective treatment? Br J Sports Med 2006;40:935-939. [ Links ]
33. Peerbooms JC, Sluimer J, Bruijn DJ, et al. Autologous platelet injection improved function in patients with chronic lateral epicondylitis more than gold standard, corticosteroids. Am J Sports Med 2010;38:255-262. [ Links ]
34. A Mishra, Pavelko T. Treatment of chronic, severe epicondylartendinosis with buffered platelet-rich plasma. Am J Sports Med 2006;34:1774-1778. [ Links ]
35. A Mishra, T Gosens. Clinical Indications and Techniques for the Use of Platelet-Rich Plasma in the Elbow. Oper Tech Sports Med 2011;19:170-176. [ Links ]
36. Bisset L, Paungmali A, Vicenzino B, Beller E. A systematic review and meta-analysis of clinical trials on physical interventions for lateral epicondylalgia. Br J Sports Med 2005;39(7):411-422. [ Links ]
37. 55. R Shiri, E Viikari. Lateral and medial epicondylitis: Role of occupational factors. Best Practice & Research Clinical Rheumatology 2011;25:43-57. [ Links ]
38. Gellman H. Tennis elbow (lateral epicondylitis). Orthop Clin North Am 1992;23(1):75-82. [ Links ]
39. Kamien M. A rational management of tennis elbow. Sports Med 1990;9(3):173-191. [ Links ]
40. Rosenberg N, Soudry M, Stahl S. Comparison of Two Methods for the Evaluation of Treatment in Medial Epicondylitis: Pain Estimation Vs Grip Strength Measurements. Arch Orthop Trauma Surg 2004; 124:363-365. [ Links ]
41. Gabel GT, Morrey BT. Operative treatment of medial epicondylitis: the influence of concomitant ulnar neuropathy at the elbow. J Bone Joint Surg Am 1995;77:1065-1069. [ Links ]
42. Peart RE, Strickler SS, Schweitzer KM Jr. Lateral epicondylitis: A comparative study of open and arthroscopic lateral release. Am J Orthop 2004;33: 565-667. [ Links ]
43. Dodson CC, Nho SJ, Williams RJ, Altchek DW. Elbow arthroscopy. J Am AcadOrthopSurg 2008;16:574-585. [ Links ]
44. Zonno, J. Manuel, G. Merrell, P Ramos. Arthroscopic technique for medial epicondylitis: Technique and safety analysis. The Journal of Arthroscopic and Related Surgery 2010;26(5):610-616. [ Links ]














