Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Reumatología
Print version ISSN 0121-8123
Rev.Colomb.Reumatol. vol.21 no.3 Bogotá July/Dec. 2014
Investigación original
Diferencia mínima clínicamente importante en algunas escalas de medición utilizadas en enfermedades musculoesqueléticas
Minimal clinically important difference in some measurement scales used in musculoskeletal diseases
Jorge Hernando Donado Gómeza,*, Evert Armando Jiménez Cotesb y Laura Mejía Cardonab
a Universidad Pontificia Bolivariana - Hospital Pablo Tobón Uribe, Medellín, Colombia
b Universidad Pontificia Bolivariana, Medellín, Colombia
*Autor para correspondencia: Correo electrónico: jdonado@hptu.org.co (J.H. Donado Gómez).
Historia del artículo: Recibido el 5 de marzo de 2014 Aceptado el 25 de junio de 2014
Resumen
Objetivo: Presentar un enfoque práctico y útil de las escalas más usadas en el área musculoesquelética con su respectiva diferencia mínima clínicamente importante para que los interesados puedan utilizar e interpretar correctamente los hallazgos de los estudios clínicos.
Metodología: Revisión narrativa en donde a través de un consenso con especialistas de reumatología y ortopedia se seleccionaron las escalas que evaluaban función o dolor en hombro, codo, cadera y rodilla, y que tuvieran una puntuación metodológica ≥ 5/6 para ser descritas; además, se realizó una búsqueda en PubMed acerca del número de citaciones de cada una de las escalas de medición evaluadas.
Resultados: Fueron analizadas 23 escalas de funcionalidad y dolor: 6 de hombro, 4 de codo, 3 de cadera, 4 de rodilla, 4 de cadera/rodilla y 2 generales, para las cuales se reportan las respectivas diferencias mínimas clínicamente importantes.
Conclusiones: La diferencia mínima clínicamente importante es una herramienta útil que permite a los clínicos en el área de enfermedades musculoesqueléticas utilizar e interpretar correctamente las escalas de medición y los efectos de las intervenciones medidas en los estudios clínicos.
Palabras clave: Enfermedades musculoesqueléticas, Evaluación de la discapacidad Hombro, Cadera, Codo, Rodilla, Diferencia mínima clínicamente importante.
Abstract
Objective: To present a practical and useful approach to the most used scales in the musculoskeletal area with its own "Minimal Clinically Important Difference" (MCID) for those interested in using and interpreting the findings of clinical studies.
Methods: A Narrative review, in which, by consensus with rheumatology and orthopedic specialists, a selection was made of the scales that evaluate function or pain in shoulder, elbow, hip and knee, and had a methodological score ≥ 5/6., A PubMed search was also conducted to find the number of citations of each of the measurement scales evaluated.
Results: A total of 23 scales of function and pain were analyzed: shoulder 6, elbow 4, hip 3, 4 knee, 4 hip/knee, and 2 general, in which the respective minimum clinically important difference was reported.
Conclusions: The minimum clinically important differences is a useful tool for clinicians in the area of skeletal use and interpretation of measurement scales, and the effects of intervention measures in clinical studies on muscle diseases.
Keywords: Musculoskeletal diseases, Disability evaluation, Shoulder, Hip, Elbow, Knee.
Introducción
Las enfermedades musculoesqueléticas constituyen un importante problema de salud pública a escala mundial1. Con frecuencia, los pacientes con estos trastornos sufren de discapacidad funcional y dolor, limitando la realización de actividades de la vida diaria, lo que supone un elevado costo económico, social y personal2. Se estima que las enfermedades del sistema musculoesquelético corresponden, aproximadamente, al 20% de todas las consultas a los servicios médicos de atención primaria y servicios de urgencias3. Su incidencia varía según el desarrollo económico de cada país; en los países desarrollados, estos trastornos corresponden al 3,4% de la carga total de morbilidad, y en países en desarrollo es de aproximadamente 1,7%, sin embargo, la discapacidad ajustada en años de vida en los países en desarrollo es 2,5 veces mayor4.
La medición de desenlaces clínicos en la práctica diaria de los profesionales en salud ha llevado a investigar la forma de convertir el concepto salud-enfermedad en métodos objetivos y cuantificables que, mediante cuestionarios o instrumentos, generan escalas e índices para facilitar la medición de las dimensiones que conforman el estado de salud5. Las escalas de medición son aquellos instrumentos o cuestionarios que permiten un escalamiento acumulativo de ítems, dando puntuaciones globales al final de la evaluación, facilitando la medición de desenlaces subjetivos6.
El término diferencia mínima clínicamente importante (MCID) fue introducido, por primera vez, por Jaeschke, Singer y Guyatt en 19897, quienes lo definieron como la diferencia más pequeña en una escala (desde la perspectiva del paciente) que demandara cambios en el tratamiento en ausencia de efectos secundarios y altos costos; actualmente, MCID se define como el cambio clínico más pequeño que es importante para el paciente8-10 .
El presente artículo pretende ofrecer a los clínicos del área de enfermedades musculoesqueléticas una información concreta y útil que les permita comprender los efectos de las intervenciones medidas en los estudios clínicos.
Metodología
- Tipo de estudio: revisión narrativa. Se realizó una reunión con especialistas de las áreas de reumatología y ortopedia y, de acuerdo con sus experiencias en la práctica clínica, se llegó a un consenso para escoger las escalas que evalúan función o dolor en hombro, codo, cadera y rodilla.
- Criterios de inclusión: artículos que desarrollaran escalas de hombro, codo, cadera y rodilla que evaluaran función o dolor y con una puntuación metodológica ≥ 5/6, en la que se le da un punto a cada uno de los siguientes criterios: validez de contenido, de constructo y de criterio, consistencia interna, reproducibilidad y sensibilidad al cambio11 .
- Variables que se han de medir: área que evalúa la escala, evaluación de función o dolor, número de preguntas en la escala, número de subescalas que contiene, puntuaciones de la escala, desenlace reportado por el clínico (Clinician Report Outcome) o desenlace reportado por el paciente (Patient Report Outcome), interpretación de la escala, MCID, número de citaciones en PubMed, evaluación metodológica y utilidad clínica.
- Técnicas de recolección, procesamiento y análisis: la información se obtuvo del contacto con expertos y del libro de enfermedades musculoesqueléticas de Suk, Hanson, Norvell y Helfet11. Se realizó una búsqueda en PubMed acerca del número de citaciones de cada una de las escalas de medición evaluadas, limitando por título y resumen. La información recolectada fue procesada y analizada en el programa Excel.
- Consideraciones éticas: según la Resolución 008430 de 1993, expedida por el Ministerio de Salud, de la República de Colombia, se califica como un estudio sin riesgo12.
Resultados
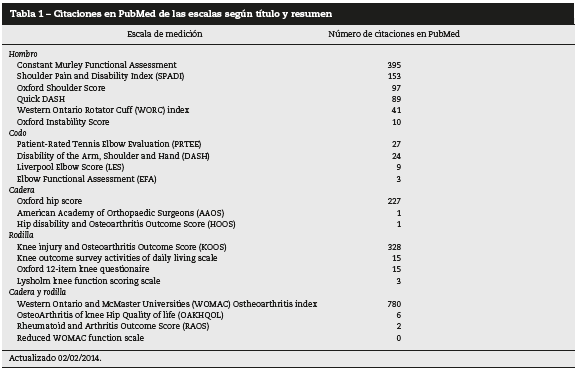
Fueron analizadas 23 escalas de funcionalidad y dolor: 6 de hombro, 4 de codo, 3 de cadera, 4 de rodilla, 4 de cadera/rodilla y 2 generales (tabla 1 a 7).
Las escalas de medición más citadas en PubMed fueron la Western Ontario and McMaster Universities (WOMAC) Ostheoarthritis Index para cadera y rodilla con 780 citaciones, seguida por la Constant Murley Functional Assessment para hombro con 395 citaciones, Knee injury and Osteoarthritis Score y Oxford Hip Score con 328 citaciones para rodilla y 227 para cadera, respectivamente (tabla 1).
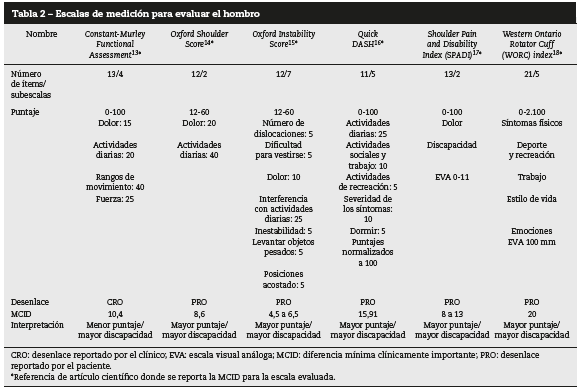
Las escalas que evalúan el hombro como la Constant Murley Functional Assessment, Quick DASH y Shoulder Pain and Disability Index se puntúan de 0 a 100; Oxford Shoulder Score y Oxford Instability Score se puntúan de 12 a 60; la escala Western Ontario Rotator Cuff Index de 0 a 2.100, y todas se interpretan según el desenlace reportado por el paciente, entendiendo a mayor puntaje, mayor discapacidad, excepto la Constant Murley Functional Assessment, que se interpreta según el desenlace reportado por el clínico y a menor puntaje, mayor discapacidad (tabla 2).
Las escalas que evalúan el codo como la Disability of the Arm, Shoulder and Hand, Elbow Functional Assessment y Patient-Rated Tennis Elbow Evaluation se puntúan de 0 a 100; la Liverpool Elbow Score se puntúa de 0 a 10, y 2 de ellas (Shoulder and Hand, Patient-Rated Tennis Elbow Evaluation) se interpretan según el desenlace reportado por el paciente, entendiendo que a mayor puntaje, mayor discapacidad, y las otras 2 (Elbow Functional Assessment y Liverpool Elbow Score) se interpretan según el desenlace reportado por el clínico, y a menor puntaje, mayor discapacidad (tabla 3).
Las escalas que evalúan la cadera como la American Academy of Orthopaedic Surgeons y Hip disability and Osteoarthritis Outcome Score se puntúan de 0 a 100, la Oxford Hip Score se puntúa de 12 a 60, y todas ellas se interpretan según el desenlace reportado por el paciente, la American Academy of Orthopaedic Surgeons y Oxford Hip Score se analizan como a mayor puntaje, mayor discapacidad, y la Hip disability and Osteoarthritis Outcome Score como a menor puntaje, mayor discapacidad (tabla 4).
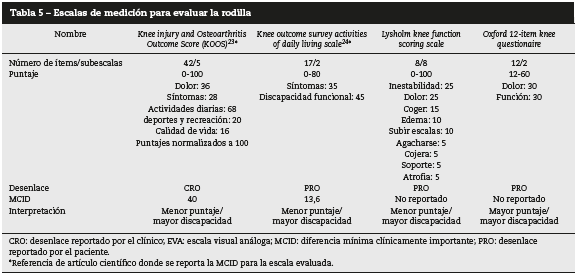
Las escalas que evalúan rodilla como la Knee injury and Osteoarthritis Score y Lysholm Knee Function scoring scale se puntúan de 0 a 100; la Oxford 12-item knee questionare se puntúa de 12 a 60, y la Knee outcome survey activities of daily living scale de 0 a 80; todas se interpretan según el desenlace reportado por el paciente excepto la Knee injury and Osteoarthritis Score, que se interpreta según el desenlace reportado por el clínico; y todas se analizan como a menor puntaje mayor discapacidad, excepto la Oxford 12 ítems knee questionare, que se analiza como a mayor puntaje, mayor discapacidad (tabla 5).
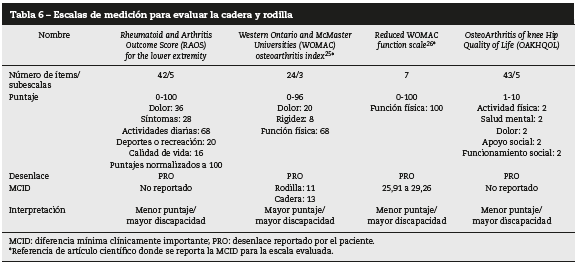
Las escalas que combinan la evaluación de cadera y rodilla como la Rheumatoid and Arthritis Outcome Score for the lower extremity y la Reduced WOMAC function scale se puntúan de 0 a 100; la WOMAC de 0 a 96 y la Osteo Arthritis of Knee Hip Quality of Life de 1 a 10; todas se interpretan según el desenlace reportado por el paciente y se analizan como a menor puntaje, mayor discapacidad, excepto la WOMAC, que se analiza como a mayor puntaje, mayor discapacidad ( tabla 6).
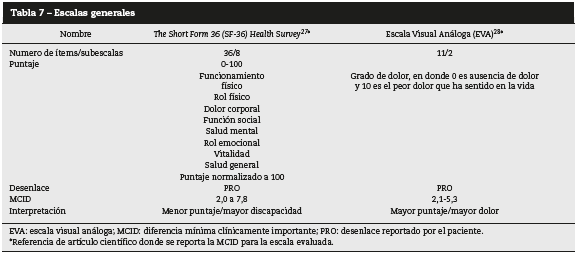
Las escalas generales como The Short Form 36 Health Survey y la escala visual análoga se interpretan según el desenlace reportado por el paciente; la The Short Form 36 se analiza como a menor puntaje, mayor discapacidad, mientras que la EVA se analiza como a mayor puntaje, mayor dolor (tabla 7).
Todos los valores del MCID se encuentran reportados en las tablas 2 a 7.
Discusión
Las enfermedades ortopédicas y reumatológicas son prevalentes, con gran tendencia a la cronicidad y con repercusiones en la actividad física, estado mental y calidad de vida de las personas29,30. Se estima que para 2020, más de 60 millones de personas en Estados Unidos tendrán alguna forma de enfermedad articular31,32. En Colombia, la artritis reumatoide en conjunto con otras enfermedades musculoesqueléticas están entre las primeras 5 causas de discapacidad en mujeres entre 15-44 años, y se estima que por cada 100 colombianos, 6,4 presentan limitaciones funcionales permanentes33,34.
Anteriormente, los objetivos en el manejo de los pacientes con trastornos musculoesqueléticos se limitaban a la reducción de los signos y síntomas; en los últimos años esto ha cambiado; en la actualidad hay una tendencia a la mejora del bienestar general de los pacientes, en lo que se incluye poder recuperar la funcionalidad perdida y mejorar la calidad de vida, lo que implica la integración de los desenlaces centrados en el paciente y la evaluación integral de los resultados de las intervenciones35,36. Los avances en nuevos medicamentos y estrategias terapéuticas en el abordaje del paciente con estos trastornos y sus complicaciones han requerido el uso de instrumentos como las escalas de medición que permiten evaluar objetivamente los resultados de las intervenciones en salud, dado que el propósito principal es estimar de forma válida y confiable aquellas condiciones y percepciones de los pacientes5,37.
La MCID reportada desde hace 25 años se ha convertido en una característica clave en la validación y aplicación de herramientas en la investigación clínica7,38. En los últimos años se han ido realizando diversos estudios para obtener la MCID en las diferentes escalas utilizadas en las enfermedades musculoesqueléticas y de esta manera lograr conocer el cambio numérico mínimo necesario en una escala para que el paciente note una mejoría clínica en su patología; la importancia de conocer la MCID de las escalas radica en que muchas de las intervenciones pueden demostrar diferencias estadísticamente significativas; sin embargo, esta diferencia puede ser clínicamente no significativa y, por consiguiente, desde la perspectiva del paciente el tratamiento no sería el adecuado8.
Hay varios métodos para hallar la MCID, entre los que se encuentran el método basado en distribución y el método basado en ancla; la elección específica del método se realiza con base en el tipo de cambio que se desea encontrar10.
En varios estudios se han reportado y seleccionado escalas de medición con su respectivo MCID, sin embargo, estas no fueron seleccionadas por su rigor metodológico y aplicabilidad como sí lo hacemos en este estudio14,16,19,27.
Una limitación que se debe tener en cuenta es que la mayoría de las escalas presentadas en el artículo no están validadas en nuestro medio, excepto la Short Form 36, y tampoco conocemos si el MCID es el mismo que el reportado en la literatura39.
En nuestro medio, quienes más aplican estas escalas de evaluación son fisiatras, que generalmente desconocen los valores MCID, y su conocimiento sería un aporte para la sociedad científica en términos de evaluación de discapacidades.
En este artículo se presenta un enfoque práctico y útil de las escalas más usadas en el área musculoesquelética que permita a los clínicos y fisiatras utilizar e interpretar correctamente las escalas y los hallazgos de los estudios clínicos. Igualmente, se quiere motivar a los investigadores para que se realice la validación en nuestro medio de las principales escalas utilizadas.
Conclusión
La MCID es una herramienta útil que permite a los clínicos en el área de enfermedades musculoesqueléticas utilizar e interpretar correctamente las escalas de medición y los efectos de las intervenciones medidas en los estudios clínicos.
Es necesario realizar más proyectos de investigación que permitan encontrar la MCID de todas las escalas que se usan en la actualidad y de esta manera poder impactar en la clínica de los pacientes.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes. Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Rekola KE, Keinänen-Kiukaanniemi S, Takala J. Use of primary health services in sparsely populated country districts by patients with musculoskeletal symptoms: consultations with a physician. J Epidemiol Community Health. 1993;47:153-7. [ Links ]
2. Miller ME, Rejeski WJ, Reboussin BA, Ten Have TR, Ettinger WH. Physical activity, functional limitations, and disability in older adults. J Am Geriatr Soc. 2000;48:1264-72. [ Links ]
3. Schmale GA. More evidence of educational inadequacies in musculoskeletal medicine. Clin Orthop Relat Res. 2005;(437):251-9. [ Links ]
4. Chopra A, Abdel-Nasser A. Epidemiology of rheumatic musculoskeletal disorders in the developing world. Best Pract Res Clin Rheumatol. 2008;22:583-604. [ Links ]
5. Alarcón AM, Muñoz S. Some methodological issues about measurements in health. Rev Med Chil. 2008;136:125-30. [ Links ]
6. Arribas M. Diseño y validación de cuestionarios. Matronas Profesión. 2004; 5:23-29. [ Links ]
7. Jaeschke R, Singer J, Guyatt GH. Measurement of health status. Ascertaining the minimal clinically important difference. Control Clin Trials. 1989;10:407-15. [ Links ]
8. Cook CE. Clinimetrics Corner: The Minimal Clinically Important Change Score (MCID): A Necessary Pretense. J Man Manip Ther. 2008;16:E82-3. [ Links ]
9. Copay AG, Subach BR, Glassman SD, Polly DW Jr, Schuler TC. Understanding the minimum clinically important difference: a review of concepts and methods. Spine J. 2007;7:541-6. [ Links ]
10. Guyatt GH, Osoba D, Wu AW, Wyrwich KW, Norman GR; Clinical Significance Consensus Meeting Group. Methods to explain the clinical significance of health status measures. Mayo Clin Proc. 2002;77:371-83. [ Links ]
11. Suk M, Hanson BP, Norvell DC, Helfet DL. Musculoskeletal outcomes measures and instruments. Volumen 1 y 2. 2.ª ed. Switzerland AO fundation: Thieme; 2009. [ Links ]
12. República de Colombia. Ministerio de Salud. Resolución N.º 008430 de 1993 (4 de octubre de 1993) - Universidad de La Sabana, Bogotá. Colombia [Internet] [acceso 23/04/2014]. Disponible en: http://www.unisabana.edu.co/fileadmin/Documentos/Investigacion/comite_de_etica/ Res_8430_1993_-_Salud.pdf. [ Links ]
13. Kukkonen J, Kauko T, Vahlberg T, Joukainen A, Aärimaa V. Investigating minimal clinically important difference for Constant score in patients undergoing rotator cuff surgery. J Shoulder Elbow Surg. 2013;22:1650-5. [ Links ]
14. Christie A, Dagfinrud H, Garratt AM, Ringen Osnes H, Hagen KB. Identification of shoulder-specific patient acceptable symptom state in patients with rheumatic diseases undergoing shoulder surgery. J Hand Ther. 2011;24:53-60; quiz 61. [ Links ]
15. Moser JS, Barker KL, Doll HA, Carr AJ. Comparison of two patient-based outcome measures for shoulder instability after nonoperative treatment. J Shoulder Elbow Surg. 2008;17:886-92. [ Links ]
16. Franchignoni F, Vercelli S, Giordano A, Sartorio F, Bravini E, Ferriero G. Minimal clinically important difference of the disabilities of the arm, shoulder and hand outcome measure (DASH) and its shortened version (QuickDASH). J Orthop Sports Phys Ther. 2014;44:30-9. [ Links ]
17. Roy JS, MacDermid JC, Woodhouse LJ. Measuring shoulder function: a systematic review of four questionnaires. Arthritis Rheum. 2009;61:623-32. [ Links ]
18. MacDermid JC, Holtby R, Razmjou H, Bryant D; JOINTS Canada. All-arthroscopic versus mini-open repair of small or moderate-sized rotator cuff tears: a protocol for a randomized trial [NCT00128076]. BMC Musculoskelet Disord. 2006;7:25. [ Links ]
19. Dawson J, Doll H, Boller I, Fitzpatrick R, Little C, Rees J, et al. Comparative responsiveness and minimal change for the Oxford Elbow Score following surgery. Qual Life Res. 2008;17:1257-67. [ Links ]
20. Murray J, Gross L. Optimizing the management of full-thickness rotator cuff tears. J Am Acad Orthop Surg. 2013;21:767-71. [ Links ]
21. Kemp JL, Collins NJ, Roos EM, Crossley KM. Psychometric properties of patient-reported outcome measures for hip arthroscopic surgery. Am J Sports Med. 2013;41:2065-73. [ Links ]
22. Impellizzeri FM, Mannion AF, Naal FD, Hersche O, Leunig M. The early outcome of surgical treatment for femoroacetabular impingement: success depends on how you measure it. Osteoarthritis Cartilage. 2012;20:638-45. [ Links ]
23. Ebert JR, Smith A, Wood DJ, Ackland TR. A comparison of the responsiveness of 4 commonly used patient-reported outcome instruments at 5 years after matrix-induced autologous chondrocyte implantation. Am J Sports Med. 2013;41:2791-9. [ Links ]
24. Roy JS, Esculier JF, Maltais DB. Translation, cross-cultural adaptation and validation of the French version of the Knee Outcome Survey-Activities of Daily Living Scale. Clin Rehabil. 2013;28:614-23. [ Links ]
25. Stratford PW, Kennedy DM, Maly MR, Macintyre NJ. Quantifying self-report measures' overestimation of mobility scores postarthroplasty. Phys Ther. 2010;90:1288-96. [ Links ]
26. Quintana JM, Escobar A, Bilbao A, Aróstegui I, Lafuente I, Vidaurreta I. Responsiveness and clinically important differences for the WOMAC and SF-36 after hip joint replacement. Osteoarthritis Cartilage. 2005;13:1076-83. [ Links ]
27. Angst F, Aeschlimann A, Stucki G. Smallest detectable and minimal clinically important differences of rehabilitation intervention with their implications for required sample sizes using WOMAC and SF-36 quality of life measurement instruments in patients with osteoarthritis of the lower extremities. Arthritis Rheum. 2001;45:384-91. [ Links ]
28. Parker SL, Adogwa O, Paul AR, Anderson WN, Aaronson O, Cheng JS, et al. Utility of minimum clinically important difference in assessing pain, disability, and health state after transforaminal lumbar interbody fusion for degenerative lumbar spondylolisthesis. J Neurosurg Spine. 2011;14:598-604. [ Links ]
29. Lawrence RC, Helmick CG, Arnett FC, Deyo RA, Felson DT, Giannini EH, et al. Estimates of the prevalence of arthritis and selected musculoskeletal disorders in the United States. Arthritis Rheum. 1998;41:778-99. [ Links ]
30. Furner SE, Hootman JM, Helmick CG, Bolen J, Zack MM. Health-related quality of life of US adults with arthritis: analysis of data from the behavioral risk factor surveillance system, 2003, 2005, and 2007. Arthritis Care Res (Hoboken). 2011;63:788-99. [ Links ]
31. Centers for Disease Control and Prevention (CDC). Prevalence and impact of arthritis among women-United States, 1989-1991. MMWR Morb Mortal Wkly Rep. 1995;44:329-34. [ Links ]
32. Centers for Disease Control and Prevention (CDC). Prevalence of disabilities and associated health conditions- United States, 1991-1992. MMWR Morb Mortal Wkly Rep. 1994;43:730-1, 737-9. [ Links ]
33. Carlos C. Artritis reumatoide como enfermedad de alto costo. Revista Colombiana de Reumatología. 2004;11:225-31. [ Links ]
34. Censo general 2005-estadísticas personas con limitaciones permanentes. [Internet]. [acceso 18/1/2014]. Disponible en: http://discapacidadcolombia.com. [ Links ]
35. Oh JH, Jo KH, Kim WS, Gong HS, Han SG, Kim YH. Comparative evaluation of the measurement properties of various shoulder outcome instruments. Am J Sports Med. 2009;37:1161-8. [ Links ]
36. Roh YH. Clinical evaluation of upper limb function: Patient's impairment, disability and health-related quality of life. J Exerc Rehabil. 2013;9:400-5. [ Links ]
37. Castellet Feliu E, Vidal N, Conesa X. Escalas de valoración en cirugía ortopédica y traumatología. Trauma Fund MAPFRE. 2010;21:34-43. [ Links ]
38. Rennard SI. Minimal clinically important difference, clinical perspective: an opinion. COPD. 2005;2:51-5. [ Links ]
39. Lugo A, García G, Gómez R. Confiabilidad del cuestionario de calidad de vida en salud SF-36 en Medellín, Colombia. Rev Fac Nac Salud Pública. 2006;24:37-50. [ Links ]