Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Médica de Risaralda
Print version ISSN 0122-0667
Revista médica Risaralda vol.22 no.1 Pereira Jan./June 2016
Reporte de Caso
Hashitoxicosis: a propósito de un caso.
Marta Elena Marín G1. Julián A. Villa-Perea2. Felipe Vera-Polanía2. Sivia Fernanda Urbano-Garzón2.
1 Endocrinóloga. Docente Facultad de Ciencias de la Salud Universidad Tecnológica de Pereira.
2 Estudiantes de Medicina de la Universidad Tecnológica de Pereira.
Correo: jualvilla@utp.edu.co.
Fecha de Recepción: 23/3/2015
Fecha de Evaluación: 26/5/2015
Fecha de Solicitud de Correcciones: 25/6/2016
Fecha de Aceptación: 26/2/2016
Resumen:
Se conoce como Hashitoxicosis a la Tiroiditis de Hashimoto que coexiste con episodios de hipertiroidismo; se debe a la liberación excesiva de hormona tiroidea en un paciente con diagnóstico previo de enfermedad de Hashimoto. Puede ser más común de lo que se pensaba, debido al aparente aumento de pacientes con Tiroiditis de Hashimoto y/o avances en su diagnóstico.
Se presenta el caso de un paciente femenino de 12 años de edad, que por hallazgos clínicos se le diagnostica un hipertiroidismo por enfermedad de Graves Basedow. Sin embargo, los estudios iniciales y la evolución posterior de la paciente, orientan el diagnóstico hacia una etiología diferente.
Palabras Clave: Hashitoxicosis, hipertiroidismo, hipotiroidismo.
Hashitoxicosis: a case report.
Abstract:
Known as Hashitoxicosis to Hashimoto’s thyroiditis coexisting with episodes of hyperthyroidism. It is caused by excessive release of thyroid hormone in a patient previously diagnosed with Hashimoto’s disease. It may be more common than previously thought, due to the apparent increase in patients with Hashimoto’s disease and / or developments in its diagnosis.
We report the case of a female patient 12 years of age, that clinical hyperthyroidism is diagnosed by Graves Basedow disease. However, initial studies and the subsequent evolution of the patient, the diagnosis oriented toward a different etiology.
Keywords: Hashitoxicosis, hyperthyroidism, hypothyroidism.
Introducción
El hipertiroidismo es un estado de hipermetabolismo causado por el aumento de las hormonas tiroideas. Las dos primeras causas son enfermedades autoinmunes, la enfermedad de Graves -Basedow (EG) en primer lugar (95%) y la Hashitoxicosis, que ocupa el segundo puesto en frecuencia (1); el presente artículo pretende resaltar esta última. La hashitoxicosis corresponde al aumento de secreción de hormonas tiroideas por la actividad inflamatoria inicial de la glándula, en respuesta a los anticuerpos antiperoxidasa y antitiroglobulina, generando un proceso destructivo glandular con liberación de hormonas tiroideas, características de la tiroiditis linfocitaria crónica, mejor conocida como Tiroiditis de Hashimoto (TH). Puede coexistir con la EG, por la tanto es un neologismo a veces referido como Hashi-Graves, que involucra a pacientes con hashitoxicosis e hipertiroidismo (2). Los pacientes fluctúan entre períodos de hiper e hipotiroidismo (tiroides en yo-yo), en general la evolución final es espontáneamente hacia el hipotiroidismo, aunque hay casos que requieren un tratamiento definitivo del hipertiroidismo por persistencia y dificultad en su control (3).
Característicamente el cuadro clínico del hipertiroidismo se debe a la sobre-expresión del sistema adrenérgico por la potencialización de la acción de las catecolaminas; presentándose intolerancia al calor, palpitaciones, ansiedad, labilidad emocional, fatiga, pérdida de peso a pesar de una dieta efectiva; también se presentan temblores distales, hiperquinecia, debilidad muscular proximal, taquicardia con aumento en la intensidad de los ruidos cardiacos, arritmias supraventriculares, fibrilación auricular (2%-20%), retraso palpebral, piel húmeda y caliente. En mujeres el intervalo intermenstrual puede prolongarse o acortarse, el flujo menstrual disminuye inicialmente y finalmente cesa con ciclos menstruales predominantemente anovulatorios con oligomenorrea, la fertilidad se puede reducir y si la concepción tiene lugar, existe un mayor riesgo de aborto espontáneo (4). Si la tirotoxicosis aparece en la vida temprana puede causar la maduración sexual tardía, aunque el desarrollo físico es normal y el crecimiento esquelético puede acelerarse (5).
Caso ClínicoPaciente de sexo femenino de 12 años edad, procedente y residente de Pereira (Risaralda-Colombia), con antecedentes familiares de hipo e hipertiroidismo, quién consulta al servicio de endocrinología en marzo 25 de 2010 con diagnóstico de hipertiroidismo de 2 años de evolución, tratada con tionamidas durante 1 año. Refiere que se le había indicado terapia radical con Yodo Radioactivo que la paciente rechazó. Al momento de la consulta refiere suspensión del medicamento 7 meses antes, observándose una paciente muy sintomática, con signos y síntomas evidentes de hipertiroidismo (taquicardia, leve exoftalmos, piel húmeda y caliente, temblor distal). Se palpa una glándula tiroides nodular, aumentada de tamaño, de consistencia cauchosa.
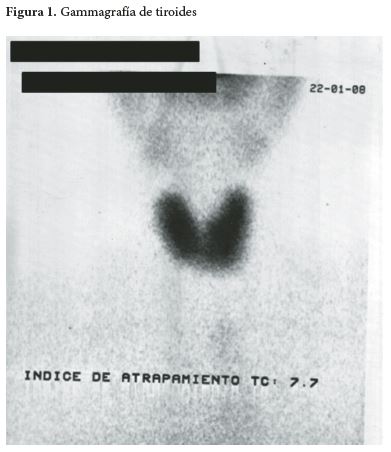
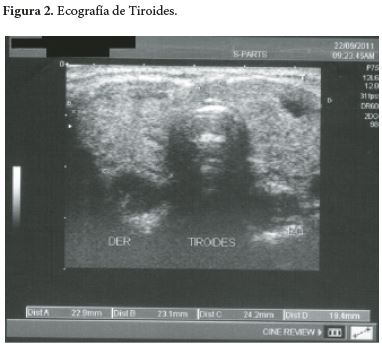
Los resultados de los exámenes de laboratorio tomados ese mismo mes, reportan: VSG de 8mm/h (<10mm/h); T3T 394.9ng/dL (80-220ng/dL); TSH 0.01mU/ml (2-10mU/ml); T4L 7.29 (0.73-1.95ng/ dL); anticuerpos antimicrosomales 535.8IU/mL (0.0-2.0 IU/mL), sin reporte de anticuerpos anti tiroglobulina y hemograma sin alteraciones. Una gammagrafía de enero del 2008 reporta bocio difuso hipercaptante (Figura 1) y una ecografía del 2011 reporta bocio difuso tóxico e hipovascularidad (Figura 2). Con base en lo anterior, el plan de manejo consistió en la administración de propanolol y metimazol, con sospecha diagnóstica de Reactivación de EG.
En la siguiente consulta, 2 meses después, la paciente refiere hipersomnia, exhibe un aumento de peso de 8,3 kg (alcanzando 48 kg) sin otras alteraciones al examen físico. En los exámenes de laboratorio solicitados se reporta: TSH 309.7 mU/ml y T4L 0.076ng/dL, por lo que se decide suspender el tratamiento. Se solicita un nuevo control 2 meses más tarde, en el cual la paciente refirió sentirse asintomática, con un peso de 45 kg, sin otras alteraciones al examen físico y con niveles de hormonas tiroideas en rango de hipotiroidismo subclínico, los cuales persistieron en los meses siguientes. Por lo anterior, además de la presencia de un bocio difuso y los altos títulos de anticuerpos antimicrosomales, se decide iniciar la administración de L- Tiroxina. Actualmente la paciente permanece asintomática y sus exámenes de laboratorio confirman que continua estable, sin embargo se siguen programando consultas cada 6 meses que permitan su adecuada vigilancia y seguimiento.
Discusión
El diagnóstico de hipertiroidismo en la paciente fue confirmado anterior a la consulta, aun así el cuadro clínico y hallazgos de laboratorio en ese momento eran característicos de la patología, con anticuerpos antimicrosomales positivos con títulos muy altos (535.8IU/mL), ratificando una base autoinmune. La paciente permaneció con éste diagnóstico durante tres años aproximadamente, después evidenció características clínicas, bioquímicas e imagenológicas de hipotiroidismo. Actualmente se considera que éste fenómeno se debe a alteraciones en los anticuerpos séricos contra el receptor de TSH, pero se desconoce los mecanismos exactos, ya que el cambio en las propiedades de los anticuerpos contra el receptor de TSH puede estimular en materia de desarrollo de hipertiroidismo o bloquear en caso de hipotiroidismo (6).
Tanto la tiroiditis de Hashimoto y la EG son los extremos de una misma entidad, conocida como tiroiditis autoinmunitaria que a su vez pertenece al grupo III de los síndromes poliendocrinos autoinmunes, cuya característica es la presentación de cualquier enfermedad tiroidea autoinmune sola o asociada a cualquier otro desorden autoinmune (6) (7). Según la literatura los primeros casos, empiezan a reportarse desde los años setenta como hipertiroidismo asociado con Hashimoto histológico (8), enfermedad de Graves tirotóxica después de hipotiroidismo primario (9), posteriormente en los años ochenta como hashitoxicosis (10) y también aparecen en la literatura asiática un gran número de reportes de caso de desarrollo de hipertiroidismo después de hipotiroidismo primario (11).
En la literatura actual correspondiente a nuestro país, no hemos encontrado reportes de casos que aborden el tema como tal, el más importante es el estudio de 100 casos de tiroiditis de Hashimoto por Escobar, Kattah y col, en Bogotá-Colombia, donde se encontró que 83% de los pacientes presentaban anticuerpos antimicrosomales (antiperoxidasa) positivos y 52% anticuerpos anti-tiroglobulina positivos que sugieren, junto con informes de 1986 que se debe hacer mayor estudio de esta patología, para determinar su prevalencia, ya que es una enfermedad más común de lo que se suponía(12) .También cabe destacar el estudio realizado en la capital del país por Escobar M. y cols., ya que según la literatura la tiroiditis de Hashimoto se presenta principalmente en la mediana edad.
Sin embargo, es muy importante diagnosticar a tiempo en la población joven los casos de hipotiroidismo subclínico, para darle así un tratamiento oportuno y evitar llegar a casos de hipotiroidismo con manifestaciones clínicas mayores. Según este estudio de 280 pacientes, se encontró una prevalencia de cerca del 5% de hipotiroidismo en personas entre 18 y 30 años de edad, de las cuales cerca de la mitad presentaron anticuerpos antiperoxidasa positivos y cerca del 20% de la población estudiada presentó antecedentes familiares de enfermedad tiroidea (13).
En nuestra región se han venido realizando estudios para confirmar el aparente aumento de casos de tiroiditis autoinmunitaria, ya que el déficit de yodo dejó de ser una causa importante para el desarrollo de hipotiroidismo, quedando principalmente las causas autoinmunitarias (tiroiditis de Hashimoto). Además de la elevada asociación con otras enfermedades autoinmunes (gastritis autoinmune, vitÍligo, síndrome de Sjögren, enfermedades autoinmunes sistémicas y diabetes mellitus tipo 1, entre otras), consumo de cigarrillo y la posible inducción de autoinmunidad en infecciones por retrovirus, inclusive, el aumento de yodo en la dieta (13) (14).
La importancia de saber diagnosticar estas patologías radica en que si no lo hacemos a tiempo, tendremos una disminución en la calidad de vida de quienes las padecen, pues el hipotiroidismo conlleva a un deterioro en las actividades, aumento de patologías psiquiátricas como el trastorno bipolar, entre otras (15). También aumenta el riesgo de desarrollar dislipidemias, enfermedad aterosclerótica, insuficiencia cardiaca congestiva (15) (16), embarazos complicados y abortos (17). Además de lo anterior, se debe tener en cuenta el incremento en la incidencia de los casos de tiroiditis de Hashimoto, pues lo que hasta hace algunos años se consideraban casos exóticos, ahora, como lo demuestra la literatura mundial, es muy común, por lo que se debe buscar con mayor insistencia, ya que estos casos podrían presentar cuadros de tirotoxicosis durante su evolución, que si no son bien diagnosticados, conllevan confusiones y tratamientos inadecuados que pueden complicar aún más la condición de los pacientes. En este sentido, es importante saber que a diferencia de muchas otras patologías, el enfoque y diagnóstico de estos pacientes no implica estudios muy especializados, que resulten costosos o inaccesibles, pues cualquier entidad prestadora de servicios de salud está en capacidad de asumirlos.
Bibliografía.
1. Godoy C. Claudia, Acevedo M. Marcela, Barrera N. Antonio, Yismeyián M. Anahí, Ugarte P. Francisca. Hipertiroidismo en niños y adolescentes. Rev. chil. pediatr. [revista en la Internet]. 2009 Feb; 80(1): 21-29. Disponible en: http:// www.scielo.cl/scielo.php?script=sci_arttext&pid=S0370-41062009000100003&lng=es. doi: 10.4067/S0370-41062009000100003. [ Links ]
2. Hayes Dorado JP, Montero Justiniano W Tiroiditis de Hashimoto en niños y adolescentes con bocio. Rev Soc Bol Ped. 2006; 45 (2): 95-7. [ Links ]
3. Rizzo Leonardo, Niepomniszcze Hugo. Tirotoxicosis: definición, etiología, clínica, enfoque diagnóstico. En: Gauna Alicia, Novelli José Luis, Sánchez Ariel. Hipertiroidismo. 1 ed. Rosario: UNR Editora - Universidad Nacional de Rosario (ARGENTINA); 2008. p 65-78. [ Links ]
4. Elizabeth N Pearce. Diagnosis and management of thyrotoxicosis. British Medical Journal 2006; 332:1369-73.
5. Kronenberg, Henry; Melbed, Shlomo; Polonsky, Kenneth; Reed Larsen P. Williams Tebook of Endocrinology. Edition 11.2008.
6. Yueh-Hua Chung, Horng-Yih Ou, Ta-Jen Wu. Development of hyperthyroidism following primary hypothyroidism: a case report. Kaohsiung J Med Sci. April 2004 Vol 20 No 4.
7. Marín M.E, Villegas C, Martínez JA. Síndromes Poliendocrinos Autoinmunes. Rev Med Risaralda 2008; 14(2): 3-8.
8. Penín M, Rodríguez R, Luna R. Hipertiroidismo subclínico inducido por yodo en una paciente con enfermedad de Hashimoto. Endocrinol Nutr. 2012; 59(1):72-3.
9. Fatourechi V, McConahey WM, Woolner LB. Hyperthyroidism associated with histologic Hashimoto’s thyroiditis. Mayo Clin Proc 1971;46:682-9
10. Olczak S, McCulloch AJ, Clark AF. Thyrotoxic Gravesdisease after primary hypothyroidism. Br Med J 1978;2:666
11. Fonseca V, Thomas M, Havard CW. Hashitoxicosis and autoantibody interference with thyroid function tests. J R Soc Med. 1988; 81(9):546-7.
12. Chung YH, Ou HY, Wu TJ. Development of hyperthyroidism following primary hypothyroidism: a case report. Kaohsiung J Med Sci. 2004; 20(4):188-91.
13. Escobar I, Kattah W, Niño A, Acosta E, Saavedra C, Ucrós A. Tiroiditis de Hashimoto: estudio de 100 casos. Acta Med Colomb 1991;16:18-29.
14. Escobar M, Villamil M, Ruiz O. Prevalencia de anticuerpos antiperoxidasa y antitiroglobulina en jóvenes con hipotiroidismo subclínico y clínico. Medicina & laboratorio.2011; 17:351-7.
15. Londoño ÁL, Gallego ML, Bayona A, Landázuri P Prevalencia de hipotiroidismo y relación con niveles elevados de anticuerpos antiperoxidasa y yoduria en población de 35 y más años en Armenia. 2009-2010. Rev. salud pública .2011; 13(6): 998-1009. Disponible en: http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S0124-00642011000600012&lng=en .
16. Rodondi N, Newman AB, Vittinghoff E, et al. Subclinical Hypothyroidism and the Risk of Heart Failure, Other Cardiovascular Events, and Death. Arch Intern Med. 2005; 165(21):2460-2466.
17. Vivas CA, Cárdenas JS, Cardozo SM, Carvajal K, Cifuentes JC. Hipotiroidismo y riesgo de aborto. Rev Colomb Obstet Ginecol. 2009 June; 60(2):179-187.Disponible en: http:// www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0034-74342009000200009&lng=en.