Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Médica de Risaralda
Print version ISSN 0122-0667
Revista médica Risaralda vol.23 no.2 Pereira July/Dec. 2017
Presentación de Caso
Sindrome de Hamman y anorexia nerviosa: presentación de un caso y revisión de la literatura
Cristhian Felipe Ramírez1 cristhianramos1989@hotmail.com, Ramírez Mónica2, Mendez Johan,3 Galindo-Dávila Juan Diego 4
1 Residente de Medicina Interna, Faculta de Ciencias de la Salud, Universidad Surcolombiana.
2 Médico Internista, Faculta de Ciencias de la Salud, Universidad Surcolombiana, Fellow de Cardiología Fundación Cardioinfantil - Instituto de Cardiología, Universidad del Bosque.
3 Médico Universidad Surcolombiana, Médica de Urgencias y Unidad de Cuidados Intensivos Uros. Neiva, Huila.
4 Médico Universidad Surcolombiana, Hospital universitario Hernando Monaleano Perdomo. Neiva, Huila.
Fecha de envío: 15/01/2017
Fecha de correcciones 30/01/2017
Fecha de aceptación 14/02/2017
Fecha de publicación 31/08/2017
Resumen
Presentamos el caso de una adolescente de sexo femenino quien cumple criterios clínicos de anorexia nerviosa y presenta dolor torácico, documentándose pneumomediastino espontáneo (PE). El PE se define como presencia de gas libre en el mediastino en ausencia de causa precipitante.
La incidencia es muy baja pero heterogénea. Se presenta principalmente en la población pediátrica en especial durante crisis asmáticas; es mayor en el sexo masculino. La anorexia es una causa inusual y han sido descritos únicamente 20 casos en la literatura hasta el momento.
Clínicamente, el síntoma principal es el dolor torácico, seguido de disnea y a la exploración física es importante reconocer signos específicos, de los cuales el más frecuente es el enfisema subcutáneo, así como el signo de Hamman considerado patognomónico.
Esta es una patología con un curso generalmente benigno y su manejo en la mayoría de los casos es conservador, aunque sigue siendo un tema controversial.
Palabras Claves: Neumomediastino, anorexia nerviosa, enfisema subcutáneo, dolor torácico, Hamman, desnutrición proteica.
Copyright © Facultad de Ciencias de la Salud de la Universidad Tecnológica de Pereira. 1995-2017. Todos los derechos reservados ®
Hamman's syndrome and anorexia nervosa: case report and literature review
Abstract
This is a case report of a severely malnourished young female patient, who met clinical criteria for anorexia nervosa and developed chest pain in whom spontaneous pneumomediastinum (SP) was documented. SP is defined as the presence of free air or any other gas in the mediastinum in the absence of an obvious precipitating cause.
The incidence is very low. Spontaneous pneumomediastinum occurs mainly in the pediatric population especially during asthma attacks, is greater in the male. Anorexia is an unusual cause and have been reported only 20 cases in the literature up to now.
The main symptom is chest pain, followed by dyspnea and in the physical examination is important to recognize specific signs, of which the most common is the subcutaneous emphysema and Hamman’s sign, considered pathognomonic.
This is a clinical entity with a generally benign course. Although it remains controversial in most cases its management is conservative
Keywords: Pneumomediastinum, anorexia nervosa, chest pain,
subcutaneous emphysema, Hamman, malnutrition.
Copyright © Facultad de Ciencias de la Salud de la Universidad Tecnológica de Pereira. 1995-2017. All rights reserved ®.
Introducción
El pneumomediastino espontaneo es definido como la presencia de aire u otro gas libre en el mediastino en ausencia de cualquier causa precipitante obvia; es una condición rara y benigna y debe distinguirse del pneumomediastino postraumático. Se clasifica en primario cuando no existe una patología pulmonar subyacente que predisponga a la fuga de aire o secundaria, cuando existe patología estructural de la vía aérea como fibrosis quística o asma.
La incidencia reportada tiene un rango muy amplio que varía de 1 en 800 a 1 en 42000 en población adulta y pediátrica admitida al hospital; esta incidencia es aún mayor en niños ingresados por asma, reportada entre 0.3 y 5%.
Los hallazgos clínicos son enfisema subcutáneo, ausencia de matidez cardiaca a la percusión y el signo de Hamman (ruido de crujido o burbujeo que se escucha sobre el precordio y es sincrónico con los latidos del corazón).
Una causa desencadenante se identifica generalmente, siendo las crisis asmáticas la más frecuente correspondiendo hasta un tercio de los casos; La anorexia es una causa inusual y han sido descritos únicamente 20 casos en la literatura hasta el año 2010.
Presentamos el caso de una paciente joven quien cumple criterios clínicos de anorexia nervosa y presenta pneumomediastino espontáneo durante hospitalización por desnutrición proteico calórica severa (Índice de Masa Corporal I.M.C 12.36). Dada la baja incidencia del pneumomediastino espontaneo, en especial en pacientes con anorexia nerviosa y sexo femenino es importante considerarlo como alternativa diagnóstica en pacientes que se presentan con dolor torácico y disnea.
Descripción del caso
Se trata de una paciente de sexo femenino de 16 años no fumadora, procedente del área rural de Garzón - Huila, quien ingresa a la clínica el 28 de mayo de 2015. Consulta por cuadro clínico de 2 años de evolución consistente en hiporexia marcada (ingesta 3 veces al día de porciones pequeñas y necesidad de esconder o botar la comida), sensación de plenitud gástrica, pérdida marcada de peso y amenorrea. Sin emesis, sin deposiciones diarreicas u otra sintomatología concomitante. Fue evaluada en hospital de segundo nivel donde le realizaron estudios de extensión en búsqueda de causa orgánica documentando hipermagnesemia, resto de paraclínicos fueron normales y fué remitida a nuestra institución para ampliar estudios.
A su evaluación inicial se encuentra paciente en regulares condiciones nutricionales con peso al ingreso de 26 Kg, talla 1.45 cm, para un I.M.C: 12.36Kg/m2, signos vitales TA 80/40 FC 65 FR 18 Sao2 96%. Examen de cabeza y cuello con mucosas normales, escleras anictéricas, cuello sin masas ni adenomegalias, cardiopulmonar normal. Abdomen excavado, sin masas, no visceromegalias. Extremidades con poca masa muscular, piel normal. Sin déficit neurológico aparente. Examen mental con afecto de fondo triste, hipoproxésica, introspección y prospección nula, sin alucinaciones visuales o auditivas. Paraclínicos se resumen en la tabla .
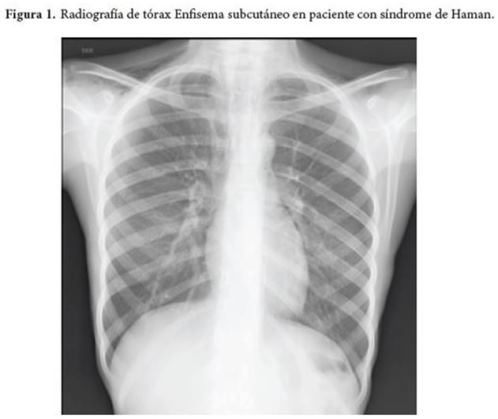
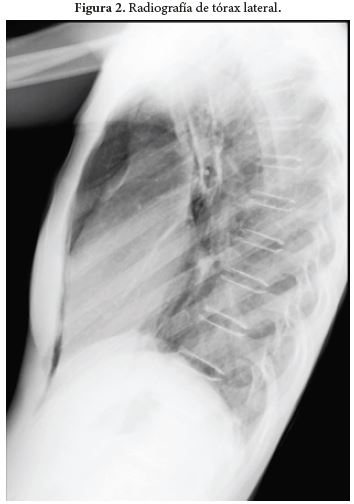
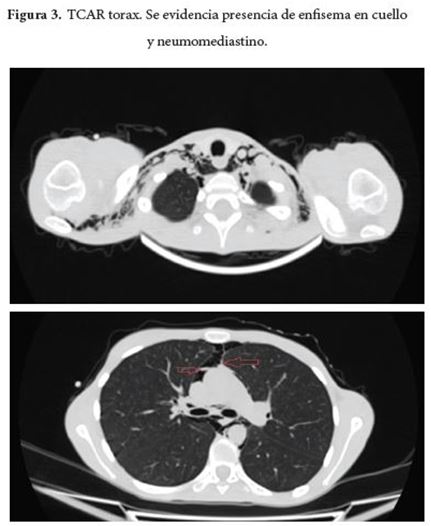
Al día siguiente de su ingreso presenta dolor cervical, sin disnea ni dolor torácico y se advierte presencia de enfisema subcutáneo en cuello y parte superior del tórax con evidencia de enfisema subcutáneo en radiografía de tórax (Figura 1 y 2) y se indica TCAR de tórax (Figura 3) en el cual se halla pneumomediastino sin pneumotórax. La paciente presenta durante días posteriores persistencia de cervicalgia y además asocia dolor torácico, sin disnea ni deterioro del patrón respiratorio ni alteración de las constantes vitales, como dato relevante al examen físico se advierte el signo de Hamman a la auscultación cardiaca. Se le realizan estudios de extensión en busca de la etiología del pneumomediastino con endoscopia de vías digestivas altas que reporta gastropatía eritematosa antrocorporal y fibrobroncoscopia con reporte normal.
Es evaluada por nutrición quienes consideran desnutrición proteico calórica severa e inicia soporte nutricional oral con 2000kcal/ día, proteínas 16%, grasa 30% y carbohidratos 54%. Psiquiatría evalúa el caso, pero sugiere descartar patología orgánica estructural que explique la desnutrición y síntomas gastrointestinales que limitan la ingesta de alimentos. Se indican entonces pruebas adicionales también encontradas como normales (ANAS, C3, C4, TC abdominal simple y contrastado). En evaluación posterior, psicología establece diagnóstico de anorexia nervosa basado en el cumplimiento de todos los criterios clínicos del DSM-5.
La evolución clínica de la paciente fué favorable con oxigenoterapia y manejo sintomático, con desaparición del dolor en cuello y tórax. Se descartó origen traumático, perforación esofágica y de vía aérea como etiología del cuadro. Es dada de alta ante ausencia de signos y síntomas de pneumomediastino y recuperación nutricional incipiente.
Ante lo mencionado se consideró pneumomediastino espontaneo (síndrome de Hamman) relacionado a desnutrición severa en contexto de trastorno de la conducta alimentaria de base tipo anorexia nervosa.
Discusión
El pneumomediastino (también conocido como enfisema mediastinal), se define como la presencia de aire en el mediastino y fue descrito por primera vez por Laennec en 1819[1]. A menudo esta condición se clasifica en dos categorías; si es el resultado de un evento traumático o asociado a procedimientos médicos (esofágicos, traqueales, cirugía de tórax, ventilación mecánica), en donde hay una causa clara se denomina como pneumomediastino secundario. En contraposición se designa como idiopático o espontaneo (PE) [2] los casos que se presentan en ausencia de cualquier causa precipitante; esta última es una condición rara, generalmente benigna y fue por primera vez Louis Hamman quien la reporto en la literatura médica mundial motivo por el cual también se designa como Síndrome de Hamman (SH) [3].
Un grupo diverso y amplio de condiciones patológicas han sido implicadas en el desarrollo del PE; sin embargo, en la literatura se presenta una confusión entre los factores predisponentes y los precipitantes. Los primeros son condiciones previas que favorecen el desarrollo de Pneumomediastino (asma, enfermedades pulmonares intersticiales, tabaco, uso de drogas inhaladas) mientras que los últimos son eventos estrechamente vinculados con el desarrollo de esta condición y por lo general relacionados a un aumento de la presión intratorácica (emesis, tos, exacerbación del asma, defecación, ejercicio intenso, llanto) [4]. Hay unas causas extremadamente raras e incluyen la utilización de instrumentos de vientos, la espirometria [4] y se ha descrito como complicación infrecuente de la anorexia nervosa [5].
Epidemiológicamente es una patología descrita generalmente en hombres jóvenes de contextura delgada; reportándose una relación de 8:1 con respecto al género femenino. La incidencia aproximada es de 1:44,000 personas y algunos autores estiman un rango de prevalencia de 0.001% a 0.01%.[6] Son pocos los casos descritos de PE relacionados con anorexia nerviosa, aproximadamente con 20 reportes en la literatura mundial [7].
Se describe el caso de una paciente adolescente de sexo femenino que ingresa por cuadro de alteración de la conducta alimenticia y síndrome constitucional, quien por hallazgos del examen físico se tuvo alta sospecha diagnostica de dicha enfermedad posterior a su hospitalización.
En la fisiopatología usualmente se presenta una ruptura de la pared alveolar en los alveolos terminales desencadenada por un aumento de la presión intratorácica y siguiendo una diferencia de gradiente de presión puesto que la presión en el mediastino es menor a la del parénquima pulmonar se acumula el aire en esta cavidad (efecto Maklin);[8] posteriormente se puede presentar un escape de aire que diseca el hilio y pasa por la fascia mediastinal hacia el tejido celular subcutáneo del tórax, el cuello y los miembros superiores. Hay estudios en animales que indican que la restricción en calorías genera pérdida de la membrana de intercambio gaseoso a nivel alveolar, con disminución del grosor de la misma, así como una baja de la producción de surfactante, situaciones que son la hipótesis en la aparición de pneumomediastino espontaneo en pacientes con anorexia nerviosa, así como del enfisema [9]; hay un caso reportando esta asociación junto con una complicación adicional (pneumotórax espontaneo). Igualmente, la presencia de conductas auto-destructivas en estas pacientes, en particul [10]ar el vómito (que aumenta la presión intraabdominal e intratorácica y que es un conocido evento precipitante) supone un riesgo importante para el desarrollo de PE. No obstante, de los casos logrados, en pocos se ha identificado la emesis como causa primaria.
Con respecto a la presentación clínica el dolor torácico (75%-88%) es el síntoma principal en la mayoría de los casos [2]. Menos frecuentes se reconocen la disnea (49%), disfagia (18%), tos (36%), odinofagia (23%), rinolalia (1%), dolor cervical (36%), dolor dorsal (3%), disfonía (4%) y dolor abdominal epigástrico (1%). Al examen físico es importante reconocer signos específicos, de los cuales el más frecuente es el enfisema subcutáneo (58%), así como el signo de Hamman considerado patognomónico (10-20%), un crujido en la región precordial sincrónico con los latidos del corazón. También se describe cianosis e ingurgitación yugular en general si se desarrolla un pneumomediastino a tensión.
Con relación a los signos y síntomas del PE, estos no tienen variación en los casos descritos de anorexia nerviosa teniendo siempre en mente los síntomas complejos autodestructivos de esta enfermedad mental lo cual puede generar dificultad para elevar la presunción clínica[7,10-13]. Vale la pena resaltar que en nuestra paciente no se encontraron los síntomas usuales, pero si los dos hallazgos más frecuentes al examen físico lo que hizo tener una alta sospecha diagnostica.
La mayoría de los casos probables, se pueden diagnosticar con una historia clínica y examen físico detallados, sumados a los exámenes diagnósticos paraclínicos complementarios (imágenes, estudios endoscópicos, electrocardiograma); y siempre es importante tener una sospecha clínica alta por lo vago de los síntomas y su amplio grupo de enfermedades que son su diagnóstico diferencial. En el enfoque inicial, la radiografía del tórax en proyección frontal y lateral (con una sensibilidad de 89,1%)[14] es la imagen de elección primaria, pues puede detectar más del 90% de los casos. Los signos radiológicos incluyen el signo de la vela por elevación del timo especialmente en la edad pediátrica; el signo del anillo por aire circundante a la arteria pulmonar o sus ramas, en especial cuando se rodea el segmento intramediastinal de la arteria pulmonar derecha. Si el diagnostico se puede realizar con la radiografía de tórax no se necesitan exámenes adicionales. La tomografía de tórax es más específica y detecta lesiones más pequeñas, se utiliza principalmente para el estudio de patología pulmonar subyacente y cuando no se detectan alteraciones en la radiografía de tórax o esta es no concluyente. Las pruebas adicionales como el esofagograma, la esofagoscopia y la broncoscopia solo están indicados en aquellos pacientes en los que se sospeche un origen secundario. Algunos autores sugieren que solo deberían realizarse si el paciente presenta disfagia, vomito, trauma previo, fiebre, leucocitosis, derrame pleural, pneumoperitoneo y enfermedad gastrointestinal[15].
En nuestro caso se realizaron estudios adicionales para descartar causa secundaria en la paciente incluyendo endoscopia de vías digestivas altas, fibrobroncoscopia y esofagograma cuyos resultados se encontraron dentro de la normalidad.
Como se mencionó previamente, el diagnóstico diferencial es amplio y está orientado a patologías gastrointestinales, respiratorias (tales como asma, fibrosis quística, reflujo gastroesofágico), enfermedades reumatológicas y en general todo lo que pueda generar dolor torácico.
Con lo citado y excluidas las causas secundarias y patologías orgánicas en esta paciente, se indicó valoración adicional de psicología clínica y psiquiátrica llegando a la conclusión que la paciente cursaba con anorexia nervosa como enfermedad de base presentando de manera concomitante un PE, para lo cual se inició su manejo respectivo.
Dada la asociación descrita entre estas dos entidades clínicas, PE y anorexia nerviosa, es también necesario revisar aspectos de la anorexia nerviosa como una enfermedad no sólo de la conducta alimentaria, de la esfera mental, sino también su gran impacto sobre todos los procesos metabólicos y fisiológicos con numerosas complicaciones médicas generales atribuibles directamente a la restricción calórica y la pérdida de peso.[16-17]
La anorexia nerviosa hace parte de los desórdenes alimentarios de acuerdo con el manual diagnóstico y estadístico de enfermedades mentales de la asociación americana de psiquiatría, edición quinta (DSM-5), y para su diagnóstico requiere que se cumplan todos los criterios que incluyen disminución de la ingesta calórica que conlleva a una pérdida marcada de peso con un IMC menor a 16,9Kg/m2 asociado a miedo a ganar peso y una alteración en la percepción de la imagen corporal propia [18]. La prevalencia reportada es de 0.6% en adultos con una edad media de 18 años, predominantemente en mujeres, con relación al sexo masculino de 3 a 10 veces [18-19]; mientras que en adolescentes la prevalencia es menor, reportada en 0.3% sin diferencias entre los géneros masculino o femenino20. Estos datos fueron obtenidos empleando criterios del DSM-4 que requiere un I.M.C. menor; y al aplicarse el DSM -5 aumenta la prevalencia y su pronóstico cambia [18].
La inanición induce catabolismo proteico y de las grasas que lleva a pérdida del volumen celular y atrofia del corazón, cerebro, hígado, intestinos, riñones y músculos. El desgaste muscular y tisular, que incluye al miocardio, sucede para abastecer la producción de glucosa a partir de aminoácidos. La cantidad de órganos y sistemas afectados aumenta con la severidad de la pérdida de peso y la cronicidad de la enfermedad. [20-21] La paciente de este caso, tenía un I.M.C: 12.36Kg/ m2 que la ubica en un grado de desnutrición extrema (I.M.C. <15Kg/ m2) y en alto riesgo de afección multisistémica.
Las complicaciones afectan la mayoría de los sistemas y órganos principales y frecuentemente se asocia a hipotensión arterial, bradicardia, hipotermia y amenorrea y son la causa de más de la mitad de las defunciones en las pacientes con anorexia nerviosa; reportándose una mortalidad del 5 -6% en relación 10 a 12 veces mayor que la población general.[22].
La anorexia nerviosa produce debilidad y desgaste de los músculos respiratorios y el diafragma, disnea, disminución de la capacidad aeróbica y disminución de la capacidad pulmonar que se recuperan muy lentamente tras la realimentación. Las alteraciones de la función pulmonar pueden empeorar progresivamente acorde a la duración de la anorexia nerviosa y se observa elongación de las unidades similares a los hallazgos propios de los pacientes ancianos y aun no se ha establecido si estos cambios con reversibles [23]. Se puede presentar también aspiración bien sea por vómito inducido o por disfagia secundaria a la disminución en el tono muscular y falta de coordinación al tragar. Así también se describe presencia de pneumotórax espontaneo y raros casos de pneumomediastino cuando el caso de anorexia nerviosa es severo como en la paciente presentada en este caso.
El pneumomediastino espontáneo es una patología con un curso generalmente benigno y su manejo en la mayoría de los casos es conservador. Se incluye analgésicos, reposo, oxigenoterapia, broncodilatadores y antibióticos dependiendo de las causas asociadas. [16]
Además de las complicaciones orgánicas derivadas directamente de la desnutrición, también se ha estudiado el comportamiento de las pacientes con desórdenes alimentarios con respecto al consumo de alcohol y otras conductas auto destructivas, hallándose coexistencia de abuso de alcohol inclusive después de superar el trastorno alimentario, describiéndose mayor prevalencia en la adolescencia y las etapas tempranas de la edad adulta [24].
En un intento de encontrar alteraciones microestructurales de la sustancia blanca que explique la fisiopatología de la anorexia nerviosa, se han realizado múltiples estudios clínicos con imágenes de difusión, resultando alteraciones en la sustancia blanca en el sistema límbico, el forniz y el cíngulo donde se generan las emociones, la ansiedad y la percepción corporal, sin embargo, no es posible concluir que existe una causalidad directa con estos hallazgos.[25]
Con lo anteriormente expuesto surge la necesidad de detectar tempranamente los casos de anorexia nerviosa adoptando una búsqueda activa desde la atención médica primaria por el médico general, ya que la detección y la intervención tempranas predicen mejor recuperación y evita las complicaciones multisistémicas y la mortalidad asociada [25].
Igualmente, la búsqueda de afecciones intercurrentes como el abuso de alcohol y la participación del grupo familiar son estrategias asociadas a recuperación tanto conductual como física en relación a ganancia de peso, siendo este un punto álgico en un grupo etario muy joven donde la presión social a un ideal de figura sigue siendo un paradigma.
Conflictos de interés: Los autores declaran no tener conflictos de interés.
Referencias
1. Laënnec rt. De l'auscultation médiate ou traité du diagnostic des maladies des poumon et du coeur. 1st ed. paris: brosson & chaudé; 1819. [ Links ]
2. Sonu S, Sameer V, Jinette G, Anthony E, Purvesh P, Arunabh T. Spontaneous pneumomediastinum: time for consensus. North American Journal of medical sciences 2013; 5: 460-464 [ Links ]
3. Hamman L. Spontaneous mediastinal emphysema. Bull johns hopkins hosp 1939; 64:1e21 [ Links ]
4. Meireles J, Neves S, Castro A, França M. Spontaneous pneumomediastinum revisited. Respiratory Medicine CME 4 (2011) 181-183. [ Links ]
5. Erdur L, Kallenbach-Dermutz B, Lehmann V, Zimmermann-Viehoff F, Kópp W, Weber C and Deter H-C. Somatic comorbidity in anorexia nervosa: First results of a 21-year follow-up study on female inpatients. Erdur et al. Biopsychosocial Medicine 2012, 6:4 [ Links ]
6. Ho AS, Ahmed A, Huang JS, Menias CO, Bhalla S. Multidetector computed tomography of spontaneous versus secondary pneumomediastinum in 89 patients: can multidetector computed tomography be used to reliably distinguish between the 2 entities? J Thorac Imaging. 2012;27(2):85-92. [ Links ]
7. Veelen I, Hogeman P, van Elburg A, Nielsen-Abbring F, Heggelman B, Mahieu H. Pneumomediastinum: a rare complication of anorexia nervosa in children and adolescents. A case study and review of the literature. Eur J Pediatr (2008) 167:171-174 [ Links ]
8. Macklin CC. Transport of air along sheaths of pulmonic blood vessels from alveoli to mediastinum: Clinical implications. Arch Intern Med 1939;64:913-26. [ Links ]
9. Massaro D, Massaro GD, Baras A, Hoffman EP, Clerch LB. Calorie-related rapid onset of alveolar loss, regeneration, and changes in mouse lung gene expression. Am J Physiol Lung Cell Mol Physiol. 2004;286:L896-906. [ Links ]
10. Danzer G, Mulzer J, WeberG, Lembke A, Kocalevent R, Klapp B. Advanced Anorexia Nervosa, Associated with Pneumomediastinum, Pneumothorax, and Soft-Tissue Emphysema without Esophageal Lesion. Int J Eat Disord 2005; 38:281-284) [ Links ]
11. Pier Luigi Filosso, MD,a Domenica Garabello. Spontaneous pneumomediastinum: A rare complication of anorexia nervosa. Thorac Cardiovasc Surg 2010;139:e79-80 [ Links ]
12. Dr J R Rees, Spontaneous pneumomediastinum complicating anorexia nervos. british medical journal 9 december 1978. 1604 -1605 [ Links ]
13. Harvey O. Coxson, Ida H. T. Chan, John R. Mayo. Early Emphysema in Patients with Anorexia Nervosa. Am J Respir Crit Care Med Vol 170. pp 748-752, 2004 [ Links ]
14. Kaneki T, Kubo K, Kawashima A, Koizumi T, Sekiguchi M, Sone S. Spontaneous pneumomediastinum in 33 patients: Yield of chest computed tomography for the diagnosis of the mild type. Respiration 2000;67:408-11 [ Links ]
15. Tronco G, Vinícius de Andrade R, Missel JR, Minussi C, Minussi H, Pereira C. Spontaneous pneumomediastinum (Hamman's syndrome). J Bras Pneumol. 2012;38(3):404-407 [ Links ]
16. Okadaa M, Adachi A, Shibuya Y, Ishikawad S, Hamab Y. Diagnosis and treatment of patients with Spontaneous pneumomediastinum. respiratory investigation 52(2014)36-40 [ Links ]
17. Mehler PS. Diagnosis and care of patients with anorexia nervosa in primary care settings. Ann Intern Med 2001; 134:1048. [ Links ]
18. Mustelin L, Silen Y, Raevuori A, Hoek HW, Kaprio J, Keski-Rahkonen A.. The DSM-5 diagnostic criteria for anorexia nervosa may change its population prevalence and prognostic value. J Psychiatr Res. 2016 Mar 10;77:85-91. [ Links ]
19. Hudson JI, Hiripi E, Pope HG Jr, Kessler RC. The prevalence and correlates of eating disorders in the National Comorbidity Survey Replication. Biol Psychiatry 2007; 61:348. [ Links ]
20. Swanson SA, Crow SJ, Le Grange D, et al. Prevalence and correlates of eating disorders in adolescents. Results from the national comorbidity survey replication adolescent supplement. Arch Gen Psychiatry 2011; 68:714. [ Links ]
21. Miller KK, Grinspoon SK, Ciampa J, et al. Medical findings in outpatients with anorexia nervosa. Arch Intern Med 2005; 165:561. [ Links ]
22. Steinhausen HC. The outcome of anorexia nervosa in the 20th century. Am J Psychiatry 2002; 159:1284. [ Links ]
23. Birmingham CL, Tan AO. Respiratory muscle weakness and anorexia nervosa. Int J Eat Disord 2003; 33:230. [ Links ]
24. Mustelin L, Latvala A, Raevuori A, Rose RJ, Kaprio J, Keski-Rahkonen A. Risky drinking behaviors among women with eating disorders-A longitudinal community-based study. Int J Eat Disord. 2016 Apr 1. [ Links ]
25. Martin Monzon B, Hay P, Foroughi N, Touyz S. White matter alterations in anorexia nervosa: A systematic review of diffusion tensor imaging studies. World J Psychiatry. 2016 Mar 22;6(1):177-86 [ Links ]
26. Cadwallader JS, Godart N, Chastang J, Falissard B, Huas C. Detecting eating disorder patients in a general practice setting: a systematic review of heterogeneous data on clinical outcomes and care trajectories.. Eat Weight Disord. 2016 Apr 4. [ Links ]