Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Médica de Risaralda
versión impresa ISSN 0122-0667
Revista médica Risaralda vol.24 no.1 Pereira ene./jun. 2018
Artículo original
Factores asociados a la lactancia materna en mujeres de un municipio colombiano
Mateo Flórez-Salazar1, Orrego-Celestino Luisa María1, luisamariaorrego@hotmail.com Revelo-Moreno Santiago 1, Sánchez-Ortiz Geraldine1, Duque-Palacio Laura\ Montoya-Martínez Juan José2, Agudelo-Ramírez Alexandrai
1 Fundación Universitaria Autónoma de las Américas. Grupo de Investigación en Salud y Comunidad (GISCO).
2 Medico y Cirujano. Magister en Epidemiología. IPS Ambulatoria Comfamiliar Risaralda.
Fecha de envío: 12/09/2016 Fecha de correcciones: 15/09/2017 Fecha de aceptación: 30/09/2017 Fecha de publicación: 31/01/2018
Resumen
Introducción: la lactancia materna es una de las estrategias más costo-efectivas para disminuir la morbimortalidad infantil. UNICEF afirma que la lactancia materna exclusiva en la población infantil mundial fue 38%. La Encuesta Nacional de Demografía y Salud reportó que Caldas-Risaralda-Quindío tienen la menor duración de Lactancia materna en Colombia, y la Lactancia materna Exclusiva en Risaralda es de 2.1 meses. Identificar los factores que determinaron la adherencia y el abandono de la lactancia materna en madres de dos comunidades de Dosquebradas, Colombia y el papel del profesional de la salud.
Métodos: estudio de corte transversal sobre una muestra de 117 madres a quienes se aplicó una encuesta que indagó por aspectos biopsicosociales que impactan sobre la lactancia materna.
Resultados: la duración de la lactancia materna exclusiva tuvo una mediana de 5 meses y la complementaria una mediana de 10 meses La principal causa de adherencia fue “es el alimento ideal” (27,9%) y de abandono fue “poca producción de leche” (58,1%). Los factores que impactaron significativamente la duración la lactancia materna exclusiva fueron la ocupación de la madre, incomodidad al lactar, uso de sucedáneos de la leche y tiempo de lactancia materna complementaria. El rol del profesional de salud no impactó la duración de la lactancia materna.
Conclusiones: existe una amplia brecha entre lo recomendado por la Organización Mundial de la Salud y lo practicado por las comunidades.
Palabras claves: lactancia materna, Factores Epidemiológicos. Prevención Primaria.
Breastfeeding determinants in women of a Colombian municipality
Abstract
Introduction: breastfeeding is one of the most cost-effective strategies to decrease infant morbidity and mortality. UNICEF affirms that exclusive breastfeeding is 38 % for infant world population. The Encuesta Nacional de Demografía y Salud reported that Caldas-Risaralda-Quindío have the shortest breastfeeding periods in Colombia, and exclusive breastfeeding periods averaging 2.1 months in Risaralda. Identify the factors that influence adherence and abandonment of breastfeeding, and the role of health care professionals, in mothers of two Colombian communities.
Methods: it is a cross-sectional study on a representative sample of 117 mothers who completed a survey of biopsychosocial aspects that have an impact on breastfeeding.
Results: a median of 5 months of exclusive breastfeeding and a median of 10 months of total breastfeeding was found. The main adherence reason was “it’s the ideal food” (27,9 %) and the main abandonment reason was “low milk supply” (58,1 %). It became clear that mother’s occupation, breastfeeding discomfort, use of breast-milk substitutes and complementary feeding duration, significantly impacts on exclusive breastfeeding duration. The role of health care professional didn’t impact on the breastfeeding time.
Conclusions: there is a huge gap between the World Health Organization recommendations and the practice of the community.
Key words: breast Feeding, Epidemiologic Factors, Primary Prevention.
Introducción
La Organización Mundial de la Salud (OMS) define la lactancia materna como una forma ideal, suficiente, adecuada e insustituible de proporcionar los nutrientes necesarios para el crecimiento y desarrollo de los lactantes, de manera exclusiva durante los primeros seis meses [1,2], y como lactancia materna complementaria hasta los dos años [3]. El Fondo de las Naciones Unidas para la Infancia (UNICEF) señala en 2009 que entre los años 2000-2007 el 38 % de los bebés menores de seis meses de edad recibieron lactancia materna exclusiva [4].Desde 1993 la OMS ha puesto en marcha la estrategia de Atención Integrada de Enfermedades Prevalentes de la Infancia (AIEPI), la cual ha sido implementada en más de 75 países [5], entre ellos Colombia desde 1998, donde además actualmente se está ejecutando el Plan decenal de lactancia materna 2010-2020 [6]. La actual situación desfavorable de la lactancia materna repercute tanto en la salud del binomio madre e hijo, como en el ámbito económico de la sociedad y el Estado [7].
Un estudio chileno indica que el motivo de cese de lactancia materna exclusiva más frecuente fue hipogalactia, seguido por enfermedad de la madre, indicación médica, motivos laborales y enfermedad del niño [8]. Un estudio Marroquí señala que existe una relación inversa entre las tasas de lactancia materna y la hospitalización del recién nacido en unidades de neonatología [9]. En Argentina la edad materna influye en la prolongación de la lactancia materna, al evidenciarse que el 25 % de las madres menores de 20 años mantuvo la lactancia materna exclusiva hasta el sexto mes, cifra que ascendió al 75 % en madres mayores de 20 años de edad [10].
En Colombia, un estudio realizado en cuatro ciudades entre poblaciones de estrato socioeconómico bajo y medio bajo identifica que dentro de los motivos de suspensión de lactancia materna se encuentran la creencia de efectos perjudiciales para los niños o para las madres, asociado a la falta de educación y la mala información por parte del personal de salud [11]. Londoño et al. hallan que las causas de suspensión de lactancia materna fueron inicio de la alimentación complementaria, rechazo o enfermedad del niño o la madre, cantidad o razones de índole laboral.[2].
La Encuesta Nacional de Demografía y Salud (ENDS) 2010 reporta que la duración total de lactancia fue de 14,9 meses y para la región de Caldas-Risaralda-Quindío, zona donde se llevó a cabo el presente estudio, la duración fue de 10,5 meses. De igual manera, la lactancia materna exclusiva tiene una media nacional de 1,8 meses [12].
La trascendencia de la lactancia materna está dada por la disminución de la morbimortalidad infantil [2] determinada por la prevención de condiciones clínicas de tipo infeccioso [13], alérgico y carencial, hematológico, metabólico y respiratorio [14, 15], entre otros.
La lactancia materna presenta un impacto positivo con los Objetivos de Desarrollo del Milenio (ODM) al reducir la mortalidad infantil [16] y mejorando la salud materna gracias a la protección contra enfermedades crónicas [17-20].
Con base en lo anterior se identificaron los factores que determinan la adherencia y el abandono de la lactancia materna, y el papel del profesional de la salud en torno a esta práctica.
Materiales y métodos
Estudio de corte transversal. Se realizó en los hogares comunitarios del Instituto Colombiano de Bienestar Familiar (ICBF) de los barrios La Graciela e Inquilinos, municipio de Dosquebradas, departamento de Risaralda, Colombia, durante el primer semestre del año 2015 [21]. Para los intereses de este trabajo se solicitó a la madre que la información a diligenciar correspondiera únicamente al hijo menor, siempre y cuando cumpliese con los criterios de inclusión.
Se tomó una población de 154 madres de niños con edades entre 2 y 5 años que recibieran atención en los hogares comunitarios previamente enunciados. Se realizó un muestreo probabilístico a partir de la estimación del tamaño muestral obteniendo una muestra de 117 madres (nivel de confianza 95 %, error alfa 4,5 %).
Las participantes cumplieron los siguientes criterios de inclusión: tener un hijo biológico entre dos y cinco años de edad, que el (la) hijo(a) recibiera atención en uno de los 11 hogares comunitarios de las comunidades mencionadas, que hubieran diligenciado adecuadamente tanto el consentimiento informado como la encuesta.
Se utilizó una encuesta compuesta por 45 preguntas con opciones únicas o múltiples o abiertas, que indagaron aspectos biopsicosociales y demográficos, conocimientos, acciones y circunstancias que afectaron la práctica de la lactancia materna exclusiva y lactancia materna complementaria.
La recolección de información se efectuó a través de 11 visitas a los hogares comunitarios -previa autorización y socialización con el ente regulador de los hogares comunitarios- y las madres/agentes comunitarias encargadas de cada hogar.
El estudio fue avalado por el Comité de Ética en Investigación de la Fundación Universitaria Autónoma de las Américas. Se utilizó el consentimiento informado avalado por el Comité, en consonancia con la Declaración de Helsinki y la resolución 8430 de 1993 del Ministerio de Salud y Protección Social de Colombia, categorizando el estudio como investigación sin riesgo [22]. Adicionalmente, la identidad de los sujetos de estudio se mantiene en confidencialidad.
Los datos obtenidos en la aplicación de las encuestas fueron organizados en tablas dinámicas usando el programa Microsoft Excel 2011 y exportados al programa STATA ® Versión 9.0 para la ejecución del análisis univariado y bivariado. Las variables fueron resumidas de acuerdo con su naturaleza -medias y medianas para variables continuas; proporciones y razones de proporción para variables categóricas- y los procedimientos de inferencia causal se llevaron a cabo usando las pruebas de hipótesis respetando dicha naturaleza: t student para comparar medias y chi-cuadrado para comparar proporciones.
Resultados
Se incluyeron un total de 117 madres, con un rango de edad entre 14-41 años y un promedio de edad de 23,4 ± 5,6 años, al momento de nacer el último hijo. El estado civil más frecuente fue unión libre (48,7 %), seguido por soltera (33,3 %), casada (12,8 %) y viuda (1,7 %).
Se encontró que ama de casa (25,6 %) y auxiliar/operaria (24,8 %) fueron los oficios más frecuentes, seguido por oficios varios (14,5 %), independiente (6 %), estudiante (6 %), servicio doméstico (3,4 %), comerciante (3,4 %), estilista (3,4 %), vendedora (3,4 %), auxiliar de enfermería (1,7 %) y docente (1,7 %). Únicamente se presentó un caso de desempleo (0,9 %).
La edad promedio del hijo al realizar la investigación era de 3,2 ± 1,9 años, con predominio del sexo femenino (51,3 %). El 73,5 % de las madres lactó a su hijo mínimo por seis meses, mientras el 25,5 % restante refirió no hacerlo.
Para la lactancia materna exclusiva (LME) se evidenció una mediana de 5 meses. Para la lactancia materna total (LMT) se identificó una mediana de 10 meses.
El 79 % de las madres refirieron conocer que la lactancia materna exclusiva se debe brindar hasta los seis meses, el 12,3 % por más de seis meses y el 8,8 % menos de seis meses. El conocimiento acerca del tiempo de lactancia total tuvo una mediana de 9,5 meses.
La madre se enteró de los beneficios de la lactancia materna a través de: médicos (64,1 %), familiares (63,2 %), personal de enfermería (33,3 %), medios de comunicación (20,5 %), personal no médico (18,8 %) y otros (6,8 %). El 88,9 % afirmó que se le brindó información y explicación de la técnica de la lactancia materna dentro del hospital o centro de salud.
Además el 1,7% indicó conocer efectos negativos de la lactancia sobre el niño como “Agresividad y altanería” (0,85 %) o “Se vuelven dependientes y no reciben otros alimentos” (0,85 %); de igual manera, el 6,8 % reveló conocer efectos negativos sobre la madre como pérdida de peso (3,4 %) y pérdida del volumen mamario (2,6 %), mastitis (1,7 %) y descalcificación ósea (0,9 %).
El tiempo de inicio de lactancia materna tuvo una mediana de dos horas, presentándose dos casos donde sólo se inició lactancia materna hasta ocho y 20 días después. Al 25,6 % de las madres le resultó incómodo lactar a su hijo.
El 24,8 % de las madres manifestó lactar “a libre demanda”, mientras que el 8,6 % no reportó número de veces. Entre las dificultades para lactar al hijo(a) figuraron: dolor en los senos (24,4%), poca cantidad de leche (19,5 %) y problemas del pezón (17 %), mastitis (14,6 %), rechazo del niño(a) (7,3 %), enfermedad del niño(a) (4,9 %), enfermedad de la madre (4,9 %), situación laboral (4,9 %) y desconocimiento de la técnica (2,4 %).
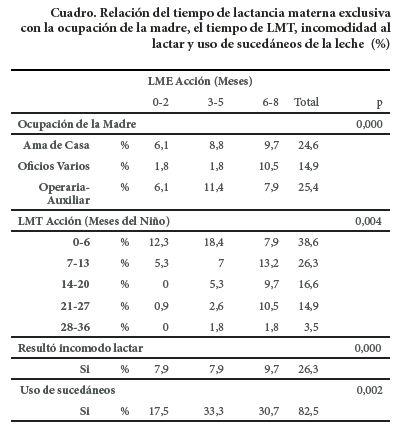
Se encontraron algunas asociaciones estadísticas en las que se aceptaron aquellas con significancia de p < 0,02. Se estableció que la ocupación de la madre (p 0,000), la incomodidad al lactar (p 0,000) y el uso de sucedáneos de la leche (p 0,002) impactan directamente la duración de la lactancia materna exclusiva. Además se evidenció que la duración de la lactancia materna exclusiva guarda relación con la duración de la lactancia materna total (p 0,004) (cuadro).
Discusión
En el presente estudio se encontró que a pesar de las recomendaciones y esfuerzos llevados a cabo las madres no están lactando durante el tiempo necesario.
Al comparar los resultados de esta investigación con otros hallazgos regionales [2], nacionales [11,12] y de Suramérica [8] de similares características metodológicas, se demostró que aunque la muestra estudiada no alcanzó el tiempo ideal de lactancia materna exclusiva (seis meses), sí logró lactar casi el doble del tiempo (4,7 meses) comparado con el promedio de duración referido en otros trabajos [12].
La ocupación de la madre impactó la duración de la lactancia materna exclusiva, toda vez que las amas de casa representaron el grupo que más cumplió con el tiempo ideal planteado por la OMS [1], a diferencia de las operarias-auxiliares. Dicha variable también influyó en otros estudios [11], que advierten que trabajar en el hogar fue un factor protector para la duración de la lactancia materna exclusiva. Otras investigaciones [23] identifican que las actividades fuera del hogar repercuten negativamente en la duración de la lactancia materna exclusiva [24,25].
Las madres que más se acercaron al tiempo ideal de lactancia fueron quienes más cumplieron la meta de tiempo de lactancia materna exclusiva. Aquí es importante señalar que aunque las madres no están brindando lactancia materna exclusiva durante el tiempo adecuado, el 79 % de los casos sabían que debía brindarse exclusivamente por seis meses.
Otra variable que influenció la duración de la lactancia materna exclusiva fue la incomodidad de la madre al lactar. El estudio de Rodríguez-García et al. [11], halló que uno de los perjuicios más declarados por las madres fue el de molestias y dolor con el amamantamiento. Además, otra investigación en California-Estados Unidos, encuentra que la incomodidad o el dolor al lactar se asociaban con uso de leche artificial o alimentación complementaria [26].
El uso de sucedáneos de la leche materna impactó de manera significativa y tiene semejanza con el estudio de Zapana y Oliveira [24] en el que el 61,5 % de los niños con menos de seis meses de edad ya recibían otro tipo de leche. Otras investigaciones también han reportado que la duración de la lactancia materna se reduce por el uso de leche artificial o entera [2], y en 2014, en Estados Unidos, se reportó que a partir de los cuatro meses, dos de cada cinco bebes recibe suplementos de la leche materna [27].
No se logró identificar una asociación entre lactancia materna y el número de controles prenatales, el nivel educativo y la edad de la madre, así como la vía del parto, el tiempo de inicio de la lactancia materna en el postparto, ni sobre planeación del embarazo.
Es posible recibir información general acerca de la lactancia materna y no generar un impactó en la duración de la lactancia materna exclusiva y lactancia materna con dieta complementaria como ha establecido Pino et al. [8] que concluye que recibir información o instrucciones referentes a la lactancia materna no es un determinante en la prolongación de la práctica, y contrasta con el estudio de Machado, en el que las personas que en el puerperio no recibieron orientación sobre la lactancia materna presentaron mayor abandono de la misma al cuarto mes [28] y con otro estudio que plantea que haber informado sobre la técnica y los beneficios de la lactancia materna, impacta favorablemente la lactancia materna [2931].
En lo relacionado con los sesgos y limitaciones del estudio se destaca el de memoria ya que se indagaba acerca de los detalles de una práctica ejecutada hasta cinco años antes. Igualmente se identificó que si bien una de las ocupaciones de las madres que más impacto la duración de lactancia materna exclusiva fue “oficios varios”, no se ha logrado establecer claramente a qué tipo de labor se refiere esta frecuente expresión social, ya que puede sugerir tanto trabajos formales e informales, así como dependientes e independientes.
Conflictos de interés: Los autores declaran no tener conflictos de interés.
Referencias
1. Organización Mundial de la Salud. Nutrición: Lactancia materna exclusiva; 2015. [ Links ]
2. Londoño AL, Mejía MS. Factores relacionados con lactancia materna exclusiva e introducción temprana de leche entera en comunidades de estrato socioeconómico bajo Calarcá-Colombia. Rev Gerenc Polit Salud 2010; 9 (19): 124-137. [ Links ]
3. Kramer MS, Kakuma R. Optimal duration of exclusive breastfeeding. Cochrane Database of Systematic Reviews 2012; (8): 1-131. [ Links ]
4. UNICEF. Estado Mundial de la Infancia: Salud Materna y Neonatal; 2009. [ Links ]
5. Organización Mundial de la Salud. Atención Integrada a las Enfermedades Prevalentes de la Infancia (AIEPI) La alimentación del lactante y del niño pequeño; 2010. [ Links ]
6. Ministerio de la Proyección Social, Acción Social, UNICEF, Programa Mundial de Alimentos. Plan Decenal de Lactancia materna 2010-2020; 2010. Ago: 19-121. [ Links ]
7. Ajetunmobi OM, Whyte B, Chalmers J, Tappin DM, Wolfson L, Fleming M, et al. Breastfeeding is Associated with Reduced Childhood Hospitalization: Evidence from a Scottish Birth Cohort (1997-2009). The Journal of Pediatrics 2015; 166 (3): 620625. [ Links ]
8. Pino JL, López MA, Medel AP, Ortega A. Factores que inciden en la duración de la lactancia materna exclusiva en una comunidad rural de Chile. Rev Chil nutr 2013; 40 (1): 48-54. [ Links ]
9. Berrani H, Mdaghri Alaoui A, Kasouati J, Alaoui K, Thimou Izgua A. Allaitement maternel chez le nouveau-né prématuré à l'âge de six mois au Maroc : prévalence et facteurs associés. Archives de Pédiatrie 2015; 22(2): 141-145. [ Links ]
10. Gonzales IA, Huespe MS, Auchter MC. Lactancia materna Exclusiva Factores De Exito Y/O Fracaso. Revista de Posgrado de la Via Cátedra de Medicina 2008; (177): 1-4. [ Links ]
11. Rodríguez-G arcía J, Acosta-Ramírez N. Factores Asociados a la Lactancia materna Exclusiva en Población Pobre de Áreas Urbanas de Colombia. Revista de Salud 2008; 10 (1): 71-84. [ Links ]
12. Ministerio de la Protección Social, Profamilia, Instituto Colombiano de Bienestar Familiar, United States Agency. Lactancia materna y estado nutricional In: Encuesta Nacional de Demografía y Salud, Colombia 2010; 269-304. [ Links ]
13. Duijts L, Jaddoe VW, Hofman A, Moll HA. Prolonged and exclusive breastfeeding reduces the risk of infectious diseases in infancy. Pediatrics 2010; 126(1). [ Links ]
14. Sánchez Ruiz-Cabello J. Prevención del síndrome de la muerte súbita del lactante. Prev Infad 2013; 1-13. [ Links ]
15. Hauck FR, Thompson JM, Tanabe KO, Moon RY, Vennemann MM. Breastfeeding and reduced risk of sudden infant death syndrome: a meta-analysis. Pediatrics 2011; 128(1):103-110. [ Links ]
16. Gaffey MF, Das JK, Bhutta ZA. Millennium Development Goals 4 and 5: Past and future progress. Seminars in Fetal and Neonatal Medicine 2015; 20(5):285-92. [ Links ]
17. González-Jiménez E, Garcia PA, Aguilar MJ, Padilla CA, Alvarez J. Breastfeeding and the prevention of breast cancer: a retrospective review of clinical histories. Journal of Clinical Nursing 2014; 23(7): 2397-2403. [ Links ]
18. Aune D, Norat T, Romundstad P, Vatten LJ. Breastfeeding and the maternal risk of type 2 diabetes: A systematic review and dose-response meta-analysis of cohort studies. Nutrition, Metabolism and Cardiovascular Diseases 2014; 24(2): 107-115. [ Links ]
19. Canal-Macias ML, Roncero-Martin R, Moran JM, Lavado-Garcia JM, Costa-Fernandez MC, et al. Increased bone mineral density is associated with breastfeeding history in premenopausal Spanish women. Arch Med Sci 2013; 9 (4): 703-708. [ Links ]
20. Neville CE, McKinley MC, Holmes VA, Spence D, Woodside JV. The relationship between breastfeeding and postpartum weight change: a systematic review and critical evaluation. Int J Obes (Lond) 2014; 38(4): 577-590. [ Links ]
21. Departamento Administrativo Nacional de Estadísticas. Estimaciones de población 1985-2005 y proyecciones de población 2005-2020 total municipal por área. Colombia. 2011. [ Links ]
22. Ministerio de Salud. Resolución número 8430 de 1993. Bogotá, República de Colombia 1993; 1-15. [ Links ]
23. Félix JA, Martínez E, Sotelo EI. Prevalencia y factores biosociales asociados al abandono de la lactancia materna exclusiva. Pediatr Mex 2011; 13 (2): 47-56. [ Links ]
24. Zapana PM, Oliveira MN, Taddei JA. Factors determining the breastfeeding in children attending public and not-for-profit daycare centers in Sâo Paulo, Brazil. Arch Latinoam Nutr 2010; 60(4): 360-367. [ Links ]
25. López BE, Mártinez LJ, Zapata NJ. Motivos del abandono temprano de la lactancia materna exclusiva: un problema de salud pública no resuelto en la ciudad de Medellin. Rev. Fac. Nac. Salud Pública 2013; 31(1):117-126. [ Links ]
26. Wojcicki JM, Gugig R, Tran C, Kathiravan S, Holbrook K, Heyman MB. Early Exclusive Breastfeeding and Maternal Attitudes Towards Infant Feeding in a Population of New Mothers in San Francisco, California. Breastfeed Med 2010; 5(1):9-15. [ Links ]
27. National Institute of Statistics, Directorate General for Health, The DHS Program. Cambodia Demographic and Health Survey 2014. Country Office. [ Links ]
28. Machado MCM, Assis KF, Oliveira F de CC, Ribeiro AQ, Araújo RMA, Cury AF, et al. Determinantes do abandono do aleitamento materno exclusivo: fatores psicossociais. Rev Saúde Pública 2014; 48(6):985-994. [ Links ]
29. Camargo FA, Latorre JF, Porras JA. Factores Asociados al Abandono de la Lactancia materna Exclusiva. Hacia promoc Salud 2011; 16(1):56-72. [ Links ]
30. Su L-L, Chong Y-S, Chan Y-H, Chan Y-S, Fok D, Tun K-T, et al. Antenatal education and postnatal support strategies for improving rates of exclusive breast feeding: randomised controlled trial. BMJ 2007; 335(7620):574-5. [ Links ]
31. Muñoz-Sánchez LP, De Las Mercedes-Mora B, Cubides-Arias M, Rodríguez-Duque KV, Tapasco-Hernández C, Marin GA, et al. Aportes a la seguridad alimentaria a través de la lactancia materna en comunidades rurales. Revista Médica de Risaralda 23(2): Articulo en prensa. [ Links ]