Introducción
La mielitis transversa es una enfermedad inflamatoria, desmielinizante aguda o subaguda, generalmente monofasica (20% recurrencia) [1,2] que se desarrolla en ausencia de enfermedad neurológica previa y compromete las vías sensitiva y motora además del control autónomo de la medula espinal.[3,4] Puede afectar por igual a hombres y mujeres de todas las razas pero tiene dos periodos de mayor incidencia que son entre los 10 y 19 años y un segundo pico entre los 30 y 39 años.[5]Los signos y síntomas clinicos se presentan de acuerdo al sitio comprometido en la médula espinal y dado a su naturaleza de transversalidad, puede tener compromiso neuroanatomico ascendente o descendente del cordon espinal[6] El cuadro se presenta como un dolor lumbar localizado, parestesia de inicio súbito en miembros inferiores con pérdida de la sensibilidad y paraparesia que puede evolucionar a paraplejia a lo que se suma comúnmente la disfunción vesical e intestinal.[7,8] La coordinación y la sensibilidad de los miembros superiores también puede verse comprometida (tabla 1).[9,10]
Tabla 1 Criterios diagnosticos de MT «International Transverse Myelitis Consortium Working Group»
| Disfunción sensitiva, motora, o autonómica atribuible a la medula espinal |
| Signos y síntomas bilaterales |
| Nivel sensitivo claramente definido |
| Inflamación medular definido por pleocitosis en el LCR o hiperproteinorraquia o |
| Hipercaptacion de gadolinio |
| Progresión al punto más alto, entre 4h y 21 dias |
Abreviaviones: LCR, Liquido cefaloraquideo
En muchas ocasiones es dificil establecer la etiologia dado que varios grupos de enfermedades podrian ser causa de esta; aquellas asociadas a algún proceso causante, o al menos predisponente, como son algunas infecciones (polio, herpes zoster, VIH), procesos sistémicos y/o multifocales (inmunizaciones), inmunológicos (LES, enfermedades del colageno), enfermedades vasculares e incluso tumorales, en menor frecuencia enfermedades vasculares y parasitarias; sin embargo incluso con una evaluación exaustiva entre 15 a 30% de los casos no podriamos conocer el factor desencadenante (idiopaticas).[11,12,13,14,15]
Se estima una incidencia anual de 1.3 a 8 casos por millon de habitantes en estados unidos, para las causas idiopaticas o postinfecciosas y puede aumentar hasta 24.6 casos por millon anual si se tienen en cuenta las causas desmielinizantes adquiridas (especialmente esclerosis múltiple).[16]
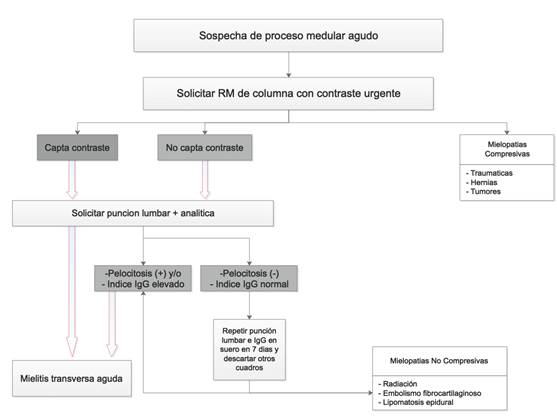
El diagnostico se basa en la presunción clínica ante la cual se debe solicitar una resonancia magnética de columna contrastada urgente (señal de hiperintensidad central con 3 a 4 segmentos vertebrales de extensión en secuencias T2), punción lumbar para estudio de LCR (pleocitosis leve con aumento de linfocitos y proteínas, indice de IgG y albúmina) (tabla 2). Los potenciales somatosensoriales y motores evidencian bloqueo de la conducción central.[3,17,18,19]
El diagnostico diferencial incluye síndrome de Guillain-Barré, compresión de la medular por tumores, mielopatias de origen vascular, esclerosis múltiple, neuromielitis óptica entre otros.
El tratamiento de la MT va encaminado hacia la resolución del proceso inflamatorio a nivel medular y la detección del avance del mismo. El tratamiento inmunomodulador involucra uso de metilprednisolona, ciclofosfamida o plasmaferesis.
Caso clínico
Mujer de 17 años de edad sin enfermedades previas, quien consultó por dificultad para la marcha y disnea. 48 horas de inicio de síntomas, con progresión paulatina. Dolor torácico opresivo en reposo, asociado con disnea de medianos esfuerzos con irradiación retroesternal. Durante la hospitalización presentó disestesias en miembros inferiores que progresan al abdomen, arreflexia en miembros inferiores, nivel sensitivo T4; posteriormente presenta paraparesia, retención urinaria, incontinencia fecal.
Se realizó cuadro hemático, Proteína C reactiva, azoados, electrolitos, tiempos de coagulación, Anticuerpos (ANAS, ENAs), pruebas no treponemicas, VIH, HTLV-I, velocidad de sedimentacion globular, anticoagulante lupico, anticardiolipina, uroanalisis, anticuerpos antifosfolipidos entre otros, todo en rangos de normalidad. Dentro de los diagnósticos diferenciales de este cuadro se consideró parálisis flácida aguda, esclerosis múltiple, síndrome de Guillain-Barré, además de trastornos autoinmunes o procesos neoplásicos.
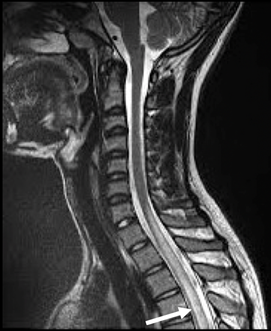
Se realizó TC de cráneo simple que no evidencia alteraciones. Posteriormente se realizó resonancia magnética (RM) de columna contrastada (figura 1) que encuentra en medula espinal alteración en la intensidad de señal desde C7 hasta T7-T8, comprometiendo el aspecto anterolateral derecho, el cual es hiperintenso en las secuencias, con información T2 y stir, discretamente hipointensa en las secuencias con información T1 y tras la administración de medio de contraste no presentaba realce. No se identifican áreas de sangrado, ni elementos de degradación de la hemoglobina, no masas, no compresion extrinseca ni alteración en la morfología. Estos hallazgos sugieren mielopatia de segmento largo compatible con mielitis transversa. No existe alteración en la intensidad de la medula espinal en la región lumbar observando fillum terminal a altura de L1-L2.
Se realizó punción lumbar con citoquímico de características linfociticas, serología en líquido cefalo raquideo (LCR) no reactiva, cultivo de LCR negativo para bacterias, reporte de herpes simplex por reacción en cadena de polimerasa de LCR no detectables en la muestra.
Recibe tratamiento inicial con bolos de metilprednisolona, y luego mantenimiento de 1mg/kg/día con mejoría clínica significativa. Se evidencia recuperación de la sensibilidad en ambos miembros, con secuela anestesia en parches, se logró control de esfínter anal, sin recuperación completa del esfinter vesical. La evolución en el tiempo de la paciente ha sido favorable, con rehabilitación física, recuperación de la fuerza y sensibilidad de miembros inferiores, marcha independiente.
Discusión
La principal etiología de la mielitis trasversa está relacionada con procesos autoinmunes sistémicos o localizados específicamente en sistema nervioso central que lleven a compromiso de la vaina de mielina. Sin embargo como lo hemos establecido previamente, la etiologia en muchos casos es dificil de definir por lo que se tratan como idiopaticos. Ademas de ser útil al momento de establecer el diagnostico, la RM es necesaria para descartar lesiones compresivas extrinsecas que simulen síntomas a los de MT.[6] El hecho que la resonancia sea negativa no descarta lesion por MT, siendo necesario repetir el estudio entre 2 a 7 días despues porque podria tratarse de cambios de mielopatia agudos no detectables. La RM con cambios de mielitis, pleocitosis en LCR, incremento del indice de IgG en LCR, establecen el diagnostico y debe incentivar la busqueda etiologica que determine la causa de la mielitis. En los hallazgos de la RM, si hay cambios parciales de MT asociado a desmielinizacion cerebral por RM, incremento de bandas oligoclonales o índice de IgG elevado en LCR y anormalidad en potenciales evocados visuales, se debe descartar esclerosis múltiple. Apoya mas el hecho que haya cambios longitudinales grandes visibles en RM para el diagnostico de MT. A nuestra paciente se le realizo el abordaje clinico descrito, con hallazgos caracteristicos de MT. No hubo relación con antecedentes patologicos ni infecciosos que se pudieran considerar causa directa de la enfermedad por lo que se trato como idiopatica.
El tratamiento de la mielitis transversa va encaminado hacia la resolución del proceso inflamatorio a nivel medular y la detección del avance del mismo. La terapia hasta ahora mas utilizada y de primera línea son los corticoides. La respuesta al tratamiento con glucocorticoides ha sido variable. Aproximadamente 50 a 70% de los pacientes tienen una recuperación parcial o completa y son ambulatorios. Debe también considerarse que el tratamiento debe incluir rehabilitación para la recuperación de algunas funciones perdidas, situación que se hace imprescindible a la hora de realizar un adecuado tratamiento.
El tratamiento de elección suele ser metilprednisolona (1.000 mg/día, generalmente para 3 a 5 días), los efectos adversos potenciales de la terapia con corticosteroides suelen ser síntomas gastrointestinales, aumento de la tensión arterial, insomnio, desbalances hidroelectrolíticos, cefalea, ansiedad e hiperglucemia. El tratamiento de rescate con plasmaferesis puede beneficiar a los pacientes que no tienen respuesta adecuada con los corticosteroides.
Suelen tratarse igualmente los síntomas y complicaciones características del cuadro clínico con el uso de antiinflamatorios y analgésicos, empleo de sonda vesical para el control de la disfunción urinaria e implementación de medidas para abordar la incontinencia fecal. Si el paciente esta expuesto ante complicaciones que amenacen su vida, deben tomarse todas las medidas necesarias para garantizar la seguridad del mismo, una de ella es la intubación orotraqueal si cursa con lesiones medulares cervicales. Debe tenerse en cuenta los posibles trastornos psiquiátricos que acarrea esta cuadro al ser de inicio súbito e irrumpir la capacidad funcional del paciente.
Nuestra paciente recibio tratamiento con bolos de metilprednisolona y luego mantenimiento de 1mg/kg/día con mejoría clínica significativa. Hubo recuperación de la sensibilidad en ambos miembros, con secuela anestesia en parches. Se logró control de esfínter anal, sin recuperación completa del esfinter vesical. Continua plan de rehabilitación que mejore su limitación residual.