Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cancerología
Print version ISSN 0123-9015
rev.colomb.cancerol. vol.17 no.3 Bogotá July/Sep. 2013
Original
Barreras para la implementación de la prueba ADN-VPH como técnica de tamización primaria para cáncer de cuello uterino en un área demostrativa en Colombia
Barriers for implementing the HPV-DNA test as a primary cervical cancer-screening technique in a demonstrative area of Colombia
Carolina Wiesneraa,b,*, Lina Rincónaa, Óscar Gamboac, Marion Piñerosd, Mauricio Gonzáleze, Natascha Ortizf, Gustavo Hernándezg, Mónica Molanoh y Ruth Roblesi
a Grupo de Prevención y Detección Temprana de Cáncer, Instituto Nacional de Cancerología (INC), Bogotá, D. C., Colombia
b Facultad de Ciencias Sociales, Universidad Externado de Colombia, Bogotá, D. C., Colombia
c Unidad de Análisis, Subdirección de Investigaciones, INC, Bogotá, D. C., Colombia
d Subdirección de Investigaciones, INC, Bogotá, D. C., Colombia
e Grupo de Ginecología Oncológica, INC, Bogotá, D. C., Colombia
f Fundación Universitaria de Ciencias de la Salud (FUCS), Bogotá, D. C., Colombia
g Grupo de Investigación Epidemiológica, INC, Bogotá, D. C., Colombia
h Grupo de Biología del Cáncer, INC, Bogotá, D. C., Colombia
i Secretaría de Salud de Boyacá, Tunja, Colombia
* Autor para correspondencia. Correo electrónico: cwiesner@cancer.gov.co (C. Wiesner).
Recibido el 9 de mayo de 2012; aceptado el 4 de junio de 2013
Resumen
Objetivo: Describir las barreras para la implementación de un programa de tamización para cáncer de cuello uterino basado en la prueba de virus del papiloma humano (VPH) en Colombia.
Métodos: Se aplicó el modelo de planeación Precede-Procede en cuatro municipios de Cundinamarca y dos de Boyacá; se realizó análisis de fuentes secundarias y primarias obtenidas de 74 encuestas a instituciones de salud, 18 grupos focales (GF), con líderes comunitarios, gerentes y profesionales de la salud y 12 entrevistas (autoridades locales).
Resultados: Se identificaron las siguientes barreras: 1) la infección por VPH se asocia a una enfermedad venérea; 2) barreras epidemiológicas: la ausencia de un adecuado registro de diagnóstico definitivo de lesiones preneoplásicas; 3) barreras del comportamiento del sistema, tales como la no centralización de la lectura de citologías, laboratorios no habilitados que prestan servicios y la no estandarización de la colposcopia ni el tratamiento; 4) barreras educacionales: los profesionales de la salud sobreestiman la sensibilidad de la citología y les preocupa demasiado la infección por VPH en mujeres menores de 30 años, y 5) barreras administrativas de acceso a la colposcopia y a la biopsia de lesiones preneoplásicas.
Conclusiones: Colombia presenta barreras que impiden el funcionamiento de un programa organizado de tamización, las cuales hacen difícil lograr los objetivos esperados con el cambio tecnológico de citología a pruebas moleculares.
Palabras clave: Neoplasia de cuello uterino; Cribado; Virus papiloma humano; Modelos teóricos; Colombia; Pruebas ADN-VPH; Modelo PRECEDE-PROCEDE.
Abstract
Objective: To identify the barriers for the implementation of a cervical cancer-screening program based on human papillomavirus (HPV) testing in Colombia.
Methods: The Precede-Proceed model was applied in four municipalities of Cundinamarca and two of Boyacá. Secondary and primary data were analyzed from 74 institutional surveys, 18 focus groups (with community leaders and health professionals), and 12 interviews (health authorities).
Results: The most relevant barriers were identifi ed as follows: 1) Social barriers: in Duitama, the municipality with a religious tradition, HPV infection is represented as a venereal disease. 2) Epidemiological barrier: the absence of a register fordefinitive diagnosis of pre-neoplasic lesions. 3) Behavioral barriers: Pap smear laboratories are not centralized, some are not accredited and colposcopies are not standardized. 4) Health professionals overestimate Papsmear sensitivity and they are over worried about HPV infection among women younger than 30 years. 5) Administrative barriers: positive screened women need to have an authorization from Health Insurance Enterprises in order to access the diagnosis and treatment of cervical lesions.
Conclusions: Colombia presents barriers to the operation of an organized screening program that make it diffi cult to achieve the expected objectives with the technological change from the use of cytology to molecular testing.
Keywords: Uterine Cervical Neoplasms; Screening; Human papillomavirus; Theoretical Models; Colombia; DNA-HPV probes; PRECEDE-PROCEDE model.
Introducción
El cáncer de cuello uterino es en la actualidad la segunda causa de muerte por cáncer entre las mujeres en Colombia. Durante el periodo 2002-2006 se estimó una tasa de incidencia de 28,2 por 100.000 y una tasa de mortalidad de 10,0 por 100.0001. En el último atlas de mortalidad se registró una tendencia al descenso de la mortalidad en la mayoría de los departamentos del país, con una disminución del 3,7% anual a lo largo del periodo 1985-20062. A pesar de la disminución, esta patología sigue siendo un problema de salud pública, con altas tasas de mortalidad y departamentos con tasas muy por encima de las metas planteadas en el país3.
Dada la baja sensibilidad de la citología4, en el mundo se han discutido otras alternativas de tamización, dentro de las cuales han ocupado un lugar importante las pruebas moleculares que permiten la identificación del virus del papiloma humano (VPH); entre ellas, a su vez, se incluyen las pruebas de ADN-VPH5. Actualmente se hallan en curso estudios aleatorizados6-10 comparando la citología convencional con la prueba ADN-VPH, y se cuenta con evidencia de la capacidad de dicha prueba para reducir la mortalidad por cáncer11. Con base en los estudios de eficacia, la Food and Drug Administration (FDA), en Estados Unidos, aprobó el uso de la prueba ADN-VPH combinada con citología como técnica de tamización primaria para mujeres mayores de 30 años12. En Colombia, esta prueba fue aprobada para ser incluida en los planes de beneficios del sistema general de seguridad social a partir de 201113.
El Instituto Nacional de Cancerología (INC), ente asesor del Ministerio de la Protección Social, recomendó introducir las pruebas de detección del ADN del VPH en células del cuello uterino como base de la tamización para cáncer de cuello uterino en Colombia14. Para ello se recomendó una transición gradual en escenarios de demostración que permitieran valorar los requerimientos del sistema de salud, de las instituciones, de los programas, del recurso humano y de las mujeres, para la introducción organizada de esta nueva tecnología en el país. Dentro de este contexto, en 2009 el INC decidió implementar un programa de tamización basado en pruebas de ADN-VPH, como un proyecto piloto para realizarse en un escenario demostrativo que permitiera adquirir experiencia en este campo y evaluar los resultados, con el fin de, posteriormente, hacer recomendaciones específicas para su implementación dentro del Sistema General de Seguridad Social en Salud Colombiano (SGSSS).
Implementar unas recomendaciones basadas en la evidencia es un hecho complejo, particularmente cuando ello involucra múltiples actores15. La implementación implica identificar y superar las dificultades o las barreras del entorno local, con el fin de garantizar que las recomendaciones realmente se pongan en práctica16; implica generar cambios de comportamiento en los individuos17, en las instituciones y en el contexto social18.
Dentro de las teorías y los modelos de planeación se encuentra el modelo Precede-Procede, ampliamente descrito en la literatura internacional16-19. Este artículo presenta las barreras que se identificaron mediante la aplicación del modelo Precede-Procede en seis municipios de Colombia, seleccionados como área piloto para la implementación de la prueba ADN-VPH como técnica de tamización primaria para cáncer de cuello uterino, según recomendaciones basadas en la evidencia14.
Métodos
El proyecto fue aprobado por el Comité de Ética e Investigaciones del INC, y constituye la primera fase del proyecto Estudio de implementación de un programa alternativo para la tamización de cáncer de cuello uterino en Colombia basado en la prueba de ADN de VPH, a realizarse en un área demostrativa de 2009 a 2012.
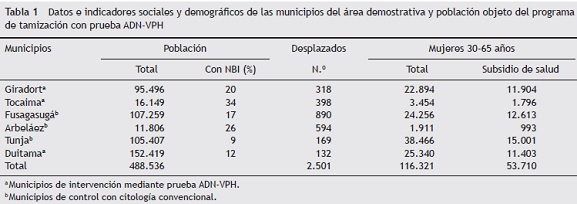
Se desarrolló un estudio descriptivo mediante la aplicación del modelo Precede-Procede en cuatro municipios de Cundinamarca y dos municipios de Boyacá (tabla 1). Tales municipios se seleccionaron por conveniencia geográfica, por la voluntad política de las secretarías departamentales de salud y porque reunían a población desplazada y de bajos recursos económicos, cuyos miembros reciben subsidio para la atención a los servicios de salud y tienen mayor riesgo de presentar cáncer de cuello uterino.
El modelo Precede-Procede plantea realizar cinco evaluaciones: social, epidemiológica, del entorno y del comportamiento, educacional y ecológica, y político-administrativa, antes de realizar una intervención19, que, a su vez, para este caso se define como la tamización con pruebas moleculares de VPH. En el proceso de las diferentes evaluaciones se identificaron las barreras más relevantes para la implementación de un programa organizado de tamización.
Entre septiembre y octubre de 2009 se realizaron 12 entrevistas a los secretarios de salud, o en su ausencia, a los al caldes de los municipios seleccionados; así mismo, se reunieron 18 grupos focales con 179 personas, distribuidas así: 94 líderes comunitarios, 28 funcionarios administrativos (de las instituciones aseguradoras y gerentes de hospitales), 41 funcionarios asistenciales (enfermeras, médicos generales, citotecnólogos y auxiliares de enfermería) y 16 especialistas (ginecólogos y patólogos) de los seis municipios seleccionados. A los funcionarios asistenciales se les aplicó un test de conocimientos sobre técnicas de tamización antes del desarrollo de los grupos focales.
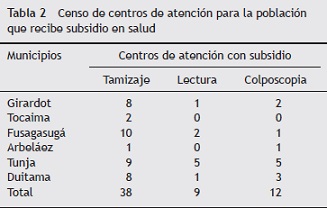
Se realizó un censo de empresas aseguradoras que afilian a población que recibe subsidio para la atención (N = 15), así como un censo de los centros de tamización, colposcopia y laboratorios de histología y citología (tabla 2). Se aplicó una encuesta auditada a las instituciones aseguradoras, que incluía variables relacionadas con el programa de tamización, y otras a los centros asistenciales, que incluían variables de estructura (física y humana), procesos, flujos de información y resultados.
La información cualitativa se grabó en medio magnético y se hizo transcripción de todo el material. Para los grupos focales se hizo análisis de contenido20. Para el análisis de las entrevistas se llevó a cabo un análisis del discurso en tres etapas: codificación, selección y reagrupación de categorías en campos o dominios enunciativos21,22. Se clasificaron como «factores predisponentes, facilitadores y reforzadores del cambio tecnológico» los enunciados expresados por los profesionales de la salud durante los grupos focales.
La captura de los datos cuantitativos, correspondientes a las encuestas auditadas, se hizo en Teleform, y el procesamiento de los datos se realizó con el paquete SPSS (Statistical Package for Social Science, versión 11.0). Se llevó a cabo un análisis de frecuencias simples, proporciones para las variables categóricas y mediante totales para las variables numéricas. Los resultados se utilizaron para hacer un análisis de la situación de salud antes de la intervención; se identificaron las necesidades operativas y se analizaron las barreras para implementar la tecnología de tamización propuesta.
Resultados
A continuación se presentan las barreras que se identificaron de acuerdo con las evaluaciones definidas en el modelo Precede-Procede.
Evaluación social
En Boyacá los participantes se describen a sí mismos como gente buena, «de origen campesino y con una alta religiosidad que todavía mantiene los valores». Cuando describen sus municipios siempre hacen referencia a las iglesias y a su devota actitud:
En Tunja tenemos un sitio muy especial, el Topo, que es un sitio muy visitado por los feligreses. La Virgen del Topo es muy venerada, con gran devoción por todos los Tunjanos […]. Por este sector hubo una aparición de una imagen del Sagrado Corazón y la Virgen ahí. (GF comunitario Tunja)
En contraste con este espíritu religioso, los hombres reconocen que:
Aunque nosotros los hombres la verdad es que sí, somos muy solapados […]. No somos, digámoslo así, no somos fieles y es cuando acudimos o vamos a las casas a donde no debemos ir. (GF comunitario Tunja)
Estas situaciones convergen en los cuerpos del hombre y la mujer en expresiones como la de esta mujer:
En Tunja es la ciudad de más muchachos jóvenes EMO. EMO son unas personas que cada vez que tienen una tristeza, cada vez que tienen un problema en su casa, se cortan cortarse hasta lo más profundo casi llegando a las venas, y hacen, estilo una cruz. (GF Comunitario, Tunja)
Hombres y mujeres se sienten insertos en una dinámica industrial que los sobrepasa, pues enfrentan problemas tales como:
La drogadicción, alcoholismo: violencia intrafamiliar; pues si hay cien casas, en cuarenta se presenta este tipo de abuso de violencia intrafamiliar, pues Tunja, a nivel Colombia, es la primera ciudad en consumir alcohol.
Frente a estos hechos, los miembros de las organizaciones comunitarias expresan sentimientos de resignación e impotencia.
En relación con estas problemáticas sociales, el cáncer de cuello uterino no es un tema prioritario, pero es bien conocido. Las mujeres reconocen los problemas que tiene la citología, así como la desconfianza que les genera el resultado:
Yo por ejemplo cada vez que tengo la oportunidad me tomo varias citologías en diferentes instituciones, igual yo tengo mi seguro y lo hago facturar; porque todas tienen que coincidir, si estoy bien todas tienen que coincidir o si estoy mal tienen que coincidir todas, entonces yo lo que hago es hacerme exámenes en diferentes partes. (GF Comunitario Duitama)
En Cundinamarca, por otra parte, el turismo genera desarrollo económico y de servicios; particularmente, en las zonas de baja altitud, donde se presenta un flujo de personas sin sentido de pertenencia. En estas zonas preocupan la prostitución y el consumo de alcohol. Para los participantes de los grupos focales las cuencas hidrográficas de los ríos Magdalena y Bogotá, así como los centros agroindustriales, son expresiones de contaminación y de manejo inadecuado de los recursos naturales. Así lo expresó un líder comunitario:
Yo manejo un grupo de 65 familias que viven en cambuches a la orilla del río Bogotá, donde desemboca el río Magdalena: allí esta pobre gente sufre mucho porque hay muy malos olores, porque allí es donde desembocan todas las aguas hervidas de los barrios altos. Al otro lado está el río Magdalena, allí hay muchas basuras acumuladas. (GF Comunitario, Girardot)
Los participantes de Fusagasugá y Arbeláez se centraron en la contaminación generada por la actividad avícola y porcina, y sus dinámicas agroindustriales. Las repercusiones ecológicas que ellos perciben incluyen:
Cuando sacan los pollos traen pesticidas y algunos insecticidas. La alimentación de los cerdos es con base de lo que salen de los galpones de los pollos, con eso alimentan el cerdo, el cerdo solo pues absorbe solo el 20%, ¿no?, el resto lo bota y todo eso va a quebradas, de las quebradas va al río, es una contaminación. (GF Comunitario Fusagasugá)
Los participantes de Cundinamarca conocen la problemática del cáncer de cuello uterino:
Yo me hacía la citología pero tuve mi experiencia de cáncer de cuello uterino; yo me tomé la citología el 17 de diciembre y yo el 25 de diciembre ya sabía que tenía cáncer; a uno le dicen normal, dicen tómese la citología en un año. (GF Comunitario Arbeláez)
En los municipios de intervención (Duitama, Girardot y Tocaima) se encontró una gran aceptabilidad para la prueba ADN-VPH. Los participantes estuvieron atentos ante el reconocimiento de las ventajas que tiene este examen, cuyo resultado de infección asociaron a «tener una enfermedad venérea». Las mujeres en Girardot manifestaron conocer la prueba del VPH en sangre por investigaciones previas realizadas en la región, y habrían preferido que la toma de la muestra se hiciera en sangre. Sin embargo, también manifestaron: «Ya estamos acostumbradas al examen para la toma de citología».
Evaluación epidemiológica
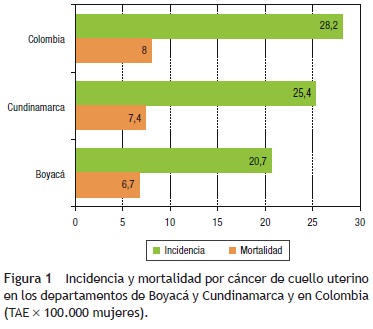
Durante el periodo 2002-2006 las tasas estandarizadas (TAE) de incidencia estimadas para Cundinamarca fueron mayores que las estimadas para Boyacá, pero menores que en Colombia1 (fig. 1). Cada año se estiman 267 casos nuevos de cáncer de cuello uterino en Cundinamarca y 131 en Boyacá. Las tasas de mortalidad se comportaron de forma similar a las de incidencia1 (fig. 1). Las tendencias en la mortalidad por cáncer de cuello uterino para el periodo 2002-2006 muestran un descenso significativo en Colombia, con un cambio promedio anual del −3,7% en Cundinamarca; en Boyacá también se reportaron descensos del −2,7 y el −2,2% anual, aunque no fueron significativos2.
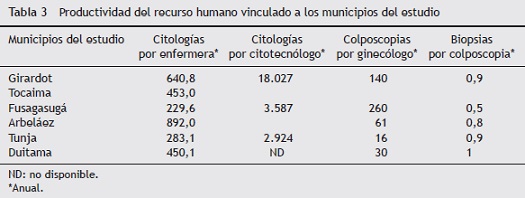
Gracias a las encuestas realizadas se encontró que la mayoría de los centros registran manualmente las actividades de toma de citología, sin que se hallen estandarizadas las variables en todas las instituciones. Se registra de manera sistemática la toma, pero no la lectura de citologías (tabla 3).
Los patólogos no están obligados a generar los registros de información de prestación de servicios (RIPS) y, por lo tanto, no hay acceso a la información sobre biopsias; por tal razón, para poder estimar la prevalencia de lesiones preneoplásicas y neoplásicas de cuello uterino es necesario rescatar la información de los libros y los reportes en los archivos. Los ginecólogos generan RIPS de la consulta y del tratamiento, pero tal información no siempre incluye el resultado de las biopsias tomadas; los RIPS no son analizados por las aseguradoras para generar indicadores.
Evaluación del entorno y del comportamiento
Los resultados de esta evaluación provienen de las encuestas realizadas a las instituciones prestadoras de servicios de salud y de los grupos focales realizados a los profesionales de la salud.
En relación con los grupos focales, los participantes hicieron énfasis en que las instituciones subcontratan la lectura de citologías dentro del marco de una dinámica caracterizada como «la guerra del centavo entre muchos laboratorios o entre muchas citotecnólogas» (GF funcionarios de salud). Estos contratos se celebran sin exigir el cumplimiento de indicado-res de calidad, garantía en el transporte de láminas ni entrega de informes. Por otra parte, los laboratorios no habilitados entran en competencia por los contratos, y por no estar habilitados no se les incluye en el sistema de control de calidad.
Respecto a los datos obtenidos mediante encuesta, se hallaron evidentes deficiencias en la infraestructura, tales como la dotación de insumos (kits de citología), falta de equipos de colposcopia en tres municipios y la no estandarización de procedimientos.
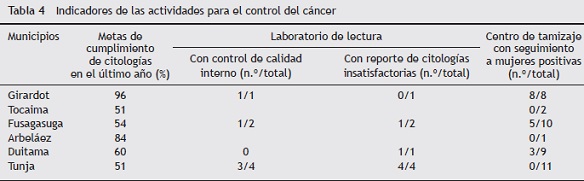
En la tabla 4 se observan los indicadores de las actividades para el control del cáncer, generados a partir de los datos. Se puede apreciar que en Girardot y en Fusagasugá hay un adecuado cumplimiento de metas programáticas para la toma de citología, comparados con los otros cuatro municipios de Cundinamarca y de Boyacá. No todos los laboratorios realizan control de calidad interno ni reportan el porcentaje de citologías insatisfactorias.
El seguimiento a mujeres positivas realizado por los centros de tamizaje solo se lleva a cabo en el 100% de los centros de Girardot. Según la normatividad vigente, todas las mujeres con reporte en la citología de atipias escamosas de significado indeterminado (ASCUS) o más deben ser remitidas a colposcopia.
En los datos recogidos de los centros de patología cervicouterina se hallaron grandes diferencias en el promedio de colposcopias realizadas por ginecólogo. Duitama, que tiene cerca de 11.000 mujeres pobres sin capacidad de pago -población afiliada al régimen subsidiado- solo registra un promedio de 30 colposcopias por ginecólogo al año, y Girardot, con una población similar (tabla 1), registra un promedio de 140 colposcopias por ginecólogo al año (tabla 3).
De acuerdo con la información obtenida en los grupos focales, los profesionales de la salud afirmaron que un alto porcentaje de mujeres no se realizan la colposcopia en la red pública debido a la carencia de equipos o a la mala condición de estos; por tal razón, las pacientes son remitidas a los servicios privados, donde la oportunidad para la realización del procedimiento es mayor; sin embargo, no se registran los procedimientos.
Por otra parte, se mencionó el problema de las autorizaciones. Si durante la colposcopia se hace necesario realizar una biopsia, la mujer debe conseguir la autorización y solicitar una nueva cita. En Duitama la autorización de la colposcopia incluye la de la biopsia; por eso, a menudo se hacen biopsias innecesarias. Así lo confirmaron los propios médicos:
Para cada uno de estos pasos requiere autorización por aseguradores que no son siempre de Boyacá sino, por ejemplo, del Huila. Y como no tienen, tiene uno que prestarle su celular para que llamen a Comfamiliar del Huila, o a una que es de Pasto. (GF especialistas, Duitama)
El tratamiento de las lesiones preneoplásicas de cuello uterino en el régimen subsidiado no es de obligatorio cumplimiento por parte de los planes de beneficios. Tal hecho sigue generando demoras o pérdidas para el acceso al tratamiento.
Evaluación educacional y ecológica
Entre los factores predisponentes que constituyen dificultades para el paso de la tamización con citología a las pruebas de biología molecular se destacan tres:
- Los profesionales consideran que «la mayoría de las mujeres no se hacen la citología». Esta afirmación contrasta con los resultados sobre lo registrado en el cumplimiento de metas programáticas de tamización, y que muestran lo contrario (tabla 4).
- A los profesionales de la salud les preocupa el sobretratamiento en mujeres jóvenes cuando se hacen hallazgos compatibles con VPH en citología, como afirma un profesional de la salud: «Mujeres muy jóvenes les proponen tratamientos cuando le sale VPH o NIC 1 en la citología».
- Una sobreestimación de la sensibilidad de la citología. «Ahora la citología es de muy buena calidad, pues el porcentaje de los falsos negativos es muy bajo, es menor del 3%».
En relación con factores facilitadores para el cambio, se encontró una alta aceptabilidad para la prueba ADN-VPH entre los actores del sistema, con excepción de los citotecnólogos y los patólogos de los municipios que ven afectado su quehacer:
Yo veo que las barreras organizacionales son las citotecnólogas. (GF especialistas Girardot)
Sobre los factores reforzadores para el cambio de tecnología, los profesionales de la salud identificaron los siguientes:
- Contar con una clara rectoría por parte del sistema:
Necesitamos contar además con el respaldo del Ministerio y del Instituto Nacional de Salud, que son entes rectores. (GF aseguradores Tunja). - Contar con una capacitación continua del recurso humano:
Los médicos generales rotan mucho, cambian con frecuencia los contratos, las personas no saben. (GF profesionales de salud, Fusagasugá) - La estandarización de procesos:
Uno no tiene formatos establecidos, sino que la persona que llega dice: no es mejor llenar este formato de tal y tal forma, o yo me invento otra columna. (GF especialistas Duitama) - Lograr un trabajo integrador de las distintas partes interesadas:
El primer nivel no sabe qué le pasó o a dónde la mandaron, a dónde finalmente se hizo el tratamiento, se hizo, no se hizo, entonces eso es un trabajo que tiene que ser un trabajo articulado. (GF de Girardot) - Contar con un sistema de información:
Hay muchísimos subregistros, es alarmante que se le hayan muerto 5 señoras de cáncer de cérvix y nosotros aquí en la secretaria no entendemos qué pasa. (GF de Girardot)
Evaluación político-administrativa
En todos los planes de desarrollo de los municipios se encontró claramente planteada la meta de la reducción de la mortalidad por cáncer de cuello uterino. Las preocupaciones expresadas por los alcaldes y los secretarios de salud coinciden con las manifestadas por la comunidad. Las autoridades locales reconocen la importancia de controlar el cáncer de cuello uterino y las otras condiciones sociales que son su mayor prioridad, como el embarazo en adolescentes y la violencia intrafamiliar. Se identificaron proyectos como Transformando la vida, en Duitama, y Yo sí me tomo en serio la vida, en Tunja, orientados a modificar factores de riesgo social.
En la tabla 5 se muestra el porcentaje de empresas aseguradoras del régimen subsidiado que tienen barreras para atender a las mujeres que participan en los programas de tamización para el control del cáncer de cuello uterino. En la misma tabla se pueden apreciar las barreras de acceso a la colposcopia y biopsia generadas por las exigencias de las autorizaciones para los procedimientos; la mayoría de las aseguradoras exigen que dichos procedimientos se lleven a cabo personalmente y, muy a menudo, por fuera del lugar de residencia de las pacientes.
Discusión
Este artículo presenta las principales barreras para la implementación de la prueba ADN-VPH como técnica de tamización primaria para cáncer de cuello uterino en dos municipios de Boyacá (Tunja y Duitama) y cuatro de Cundinamarca (Girardot, Tocaima, Fusagasugá y Arbeláez), seleccionados como área demostrativa del estudio piloto para Colombia. Con el fin de identificar dichas barreras se utilizó el modelo de planeación Precede-Procede, el cual ha sido recomendado en la literatura17-19, pues permite caracterizar el contexto donde se va a proponer un cambio de comportamiento. El presente estudio permitió identificar las barreras que pueden dificultar el logro de los objetivos de un programa organizado de tamización con pruebas moleculares de VPH.
En primer lugar, y en términos sociales, merecen discusión las percepciones que tienen los habitantes de las zonas objeto de estudio respecto a la realidad observada y a sus prioridades en salud. En Boyacá los dominios simbólicos más relevantes fueron la religión y el machismo, legados socio-culturales fuertemente arraigados en el departamento. En Cundinamarca los dominios enunciativos más relevantes fueron el turismo y la contaminación del agua.
Los líderes comunitarios, particularmente los de Duitama, manifestaron un cierto desencanto respecto a las ilusiones del progreso, e hicieron evidentes las contradicciones del desarrollo premoderno e industrial; dichas contradicciones crearon un ambiente de escepticismo frente a la introducción de nuevas tecnologías.
Otros problemas sociales y de salud, como el alcoholismo, la drogadicción, la violencia y el embarazo en adolescentes, hacen que los boyacenses encuentren en la religión el significado y la fuerza simbólica para afrontar las dificultades cotidianas. En el contexto del machismo y la religiosidad, la presencia de un virus de transmisión sexual ubica al VPH entre las «enfermedades venéreas». Tal como se describió en otro artículo23, las representaciones sociales del VPH están construidas sobre una estructura de valores y prejuicios que deben deconstruirse para lograr una adecuada participación de las mujeres entre los 30 y los 65 años, independientemente del nivel educativo.
La evaluación social realizada en el presente estudio permitió, en ambos departamentos, la discusión sobre el cáncer de cuello uterino dentro del marco de una problemática más amplia sobre el desarrollo, y facilitó un mejor conocimiento de los valores y los intereses de los habitantes. Otros autores han afirmado que es necesario abordar el problema del cáncer de cuello uterino desde modelos sociales en los cuales se reconozcan las prioridades manifestadas por la comunidad24.
En el país los líderes comunitarios se identifican como actores con capacidades para lograr cambios en la salud; aún más cuando se trata de una enfermedad cuya mortalidad se considera un indicador de inequidad en el acceso al desarrollo económico y social24. Sin embargo, aún son insuficientes los espacios institucionales de apertura democrática que permitan la discusión de sus propuestas25.
A pesar de la identificación de otras prioridades sociales y de salud, el cáncer de cuello uterino no era un tema desconocido; la prueba ADN-VPH se constituyó entre la comunidad en un nuevo aporte a los conocimientos previos sobre la enfermedad, y se la valora como una importante alternativa; además, restablece la confianza para detectar las lesiones preneoplásicas, confianza que se había visto disminuida con la citología, por el reconocimiento del alto número de falsos negativos y por la difusión que se hizo a través de los medios de comunicación masiva sobre las deficiencias en la calidad de las citologías26.
La evaluación epidemiológica mostró un descenso poco significativo en la reducción de las tasas de mortalidad en los departamentos objeto de estudio. En tal sentido, con la introducción de nuevas tecnologías de tamización se espera lograr un mayor impacto. Al respecto, en Latinoamérica dicha propuesta constituye el foco central de discusión; por una parte se encuentran quienes consideran necesario continuar la tamización con citología y, por otro, quienes enfrentan los dilemas y retos que implica la introducción de nuevas tecnologías27.
La resistencia al cambio es una de las barreras que más a menudo se describen en la literatura cuando se evalúan los logros15. Es así como en Chile, por ejemplo, aún no se han implementado programas de tamización basados en pruebas de VPH; en ese país se ha registrado un descenso significativo en la mortalidad por cáncer de cuello uterino, lo cual algunos explican por el uso de la citología, y otros, por los cambios alcanzados en el desarrollo económico y social de la población27.
Dentro de la evaluación de comportamiento del sistema se encontró la no centralización de los laboratorios de citología y el funcionamiento de laboratorios no habilitados. Un aspecto importante para introducir las pruebas moleculares para tamización de cáncer de cuello uterino en Colombia es que el algoritmo recomendado utiliza la citología como técnica de clasificación de las mujeres positivas; este hecho constituye en la actualidad un punto central de investigación en el mundo entero28,29.
La citología ha sido reconocida como técnica para la clasificación de mujeres positivas, dado que tiene una alta especificidad y en todo el mundo se cuenta con amplia experticia e infraestructura en su práctica9,10,30,31. En la medida en que la citología solo se les realiza a las mujeres positivas, disminuye la carga de lecturas de láminas negativas y se supone que tal situación mejora la calidad de la citología32. Sin embargo, en el momento en que se inicie la tamización con VPH y sea necesario leer las citologías de las mujeres positivas en laboratorios no centralizados, los problemas operativos se incrementarán. Es claro, además, que la tamización con VPH añade un paso más al mismo proceso, lo cual puede generar a las mujeres dificultades en el acceso a los servicios. Igualmente, resulta necesario identificar los factores preanalíticos, analíticos y postanalíticos, para un adecuado control de calidad de las pruebas de VPH, todo lo cual está actualmente en proceso dentro del marco del estudio.
La efectividad de utilizar pruebas de tamización está relacionada con la posibilidad operativa de procesar un mayor número de pruebas al día; para el caso de las pruebas moleculares, significa la introducción de sistemas automatizados que pueden procesar hasta 325 muestras cada 5 horas. Es probable que en Colombia el procesamiento de las pruebas de tamización no se realice de manera centralizada mediante el uso de robots o plataformas automáticas, sino que se introduzcan métodos de procesamientos manuales o semiautomáticos con capacidad de analizar un bajo número de pruebas. En esta situación los laboratorios entran en competencia en el mercado mediante ofertas de bajo precio; ello podría afectar la oportunidad y la calidad de los programas. En tal contexto se considera necesario establecer una normatividad que incentive la centralización de los laboratorios, antes que promover la guerra de precios, como sucede actualmente con las citotecnólogas y los laboratorios de citología en Colombia33.
El proceso de transición a tamización con pruebas moleculares es ya un hecho irreversible, dada la inclusión de dichas pruebas en el plan de beneficios del país, la alta sensibilidad que muestran las pruebas moleculares del VPH y la introducción de la vacunación masiva contra el VPH, que implica, a su vez, un cambio en la estrategia de tamización.
En la región, Estados Unidos fue el país que más tempranamente introdujo la tamización con VPH de manera simultánea con la citología (co-testing) y con intervalo de cada tres años; sin embargo, allí ha sido descrito el uso inadecuado de las pruebas de VPH, al recomendarse intervalos menores e, incluso, su utilización en mujeres menores de 30 años34. México, por su parte, cuenta con una política nacional que recomienda como prueba primaria las pruebas de VPH, y la citología, como técnica de clasificación de mujeres positivas; en ese país se han introducido, además, laboratorios automatizados35. Argentina ha iniciado la introducción de pruebas moleculares mediante el desarrollo de un programa piloto de tamización.
Con base en las experiencias, y según la evidencia disponible, las ventajas de la tamización con VPH son evidentes siempre y cuando se realicen dentro de un programa organizado y con el establecimiento de políticas claras36.
Para lograr con éxito la transición de una tecnología a otra es importante disponer de un sistema de educación permanente para el recurso humano, pero que no sea excluyente, como lo identificado en el presente estudio. El INC ha desarrollado estrategias pedagógicas en tal sentido, tales como el material impreso de tamización con prueba ADN-VPH para profesionales37 y una estrategia virtual. En Argentina el Instituto Nacional de Cáncer ha desarrollado estrategias impresas similares38, cuyos resultados también se hallan en proceso de evaluación. El Instituto Catalán de Oncología ofrece en la actualidad una plataforma virtual para educación en cáncer de cuello uterino que ha hecho presencia en Latinoamérica.
Uno de los mayores retos de los programas de tamización en Colombia es superar las barreras administrativas generadas por las dinámicas de funcionamiento de las empresas administradoras de planes de beneficios.
Entre las características del sistema de salud del país se destaca, particularmente, la mirada no geográfica que tiene la lógica del aseguramiento en Colombia, es decir, la población residente dentro de un mismo territorio se fragmenta según el tipo de afiliación al sistema de salud39. Es así como en el presente estudio se halló que 53.710 mujeres entre 30 y 65 años se encuentran afiliadas a 15 aseguradoras diferentes. Tal situación hace difícil consolidar un programa organizado de tamización, con procedimientos estandarizados y donde se garantice a las mujeres positivas el acceso al diagnóstico y al tratamiento.
Como limitación del presente estudio se encuentra que la población objeto incluyó a las mujeres que reciben subsidio del Estado para la atención en salud, a través de empresas aseguradoras y su red de prestación de servicios. El hecho de no incluir a la población, las aseguradoras y la red de prestación de servicios que hacen aportes al sistema (régimen contributivo) hace que los resultados presentados tengan un posible sesgo de selección. Sin embargo, la población incluida es la que tiene un mayor riesgo de desarrollar cáncer de cuello uterino, y en la cual los problemas de organización de los servicios, la alta rotación de personal, los recursos insuficientes y las diferencias entre los planes de beneficios constituyen un reto para la salud pública.
Las barreras identificadas en los municipios objeto de estudio reflejan la situación de Colombia, lo cual muestra las limitaciones para implementar un programa organizado de tamización con pruebas moleculares y, por consiguiente, la dificultad de lograr el impacto esperado con el cambio tecnológico.
Financiación
Este proyecto ha sido financiado con recursos de inversión nación del INC, Colciencias, las secretarías departamentales de salud de Boyacá y de Cundinamarca, y la Universidad Externado de Colombia, Centro de Investigaciones sobre Dinámica Social.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
El equipo a cargo de esta investigación agradece a las autoridades locales de salud, a los gerentes de los hospitales y las Empresas Sociales del Estado (ESE), a los profesionales de la salud y a la comunidad participante en el estudio en los municipios de Girardot, Tocaima, Fusagasugá, Arbeláez, Tunja y Duitama; a los laboratorios de salud pública y las secretarías departamentales de salud de los departamentos de Cundinamarca y de Boyacá; a Catalina González, Kelly Acendra, Carlos Espinosa y Yeimy Montañez, por el trabajo realizado en el año social obligatorio; a Diana Parra, por el apoyo en el análisis de la información cualitativa, y a Qiagen, por el soporte técnico.
Bibliografía
1. Pardo C, Cendales R. Incidencia estimada y mortalidad por cáncer en Colombia, 2002-2006. Bogotá: Instituto Nacional de Cancerología; 2010. [ Links ]
2. Piñeros M, Pardo C, Gamboa O, Hernández G. Atlas de mortalidad por cáncer en Colombia. Bogotá: Instituto Nacional de Cancerología, Instituto Geográfico Agustín Codazzi; 2010. [ Links ]
3. República de Colombia, Ministerio de la Protección Social (MPS). Plan Nacional de Salud Pública 2007-2010. Bogotá: MPS; 2007. [ Links ]
4. Davey E, Barratt A, Irwig L, Chan SF, Macaskill P, Mannes P, et al. Effect of study design and quality on unsatisfactory rates, cytology classifications, and accuracy in liquid-based versus conventional cervical cytology: a systematic review. Lancet. 2006;367:122-32. [ Links ]
5. Koliopoulos G, Arbyn M, Martin-Hirsch P, Kyrgiou M, Prendiville W, Paraskevaidis E. Diagnostic accuracy of human papillomavirus testing in primary cervical screening: a systematic review and meta-analysis of non-randomized studies. Gynecol Oncol. 2007;104:232-46. [ Links ]
6. Franco EL. Primary screening of cervical cancer with human papillomavirus tests. J Natl Cancer Inst Monogr. 2003;(31): 89-96. [ Links ]
7. Ronco G, Segnan N, Giorgi-Rossi P, Zappa M, Casadei GP, Carozzi F, et al. Human papillomavirus testing and liquid-based cytology: results at recruitment from the new technologies for cervical cancer randomized controlled trial. J Natl Cancer Inst. 2006;98:765-74. [ Links ]
8. Ronco G, Giorgi-Rossi P, Carozzi F, Dalla PP, Del MA, De ML, et al. Human papillomavirus testing and liquid-based cytology in primary screening of women younger than 35 years: results at recruitment for a randomized controlled trial. Lancet Oncol. 2006;7:547-55. [ Links ]
9. Mayrand MH, Duarte-Franco E, Coutlee F, Rodríguez I, Walter SD, Ratnam S, et al. Randomized controlled trial of human papillomavirus testing versus Pap cytology in the primary screening for cervical cancer precursors: design, methods and preliminary accrual results of the Canadian cervical cancer screening trial (CCCaST). Int J Cancer. 2006;119:615-23. [ Links ]
10. Kotaniemi-Talonen L, Nieminen P, Anttila A, Hakama M. Routine cervical screening with primary HPV testing and cytology triage protocol in a randomised setting. Br J Cancer. 2005;93:862-7. [ Links ]
11. Flores Y, Bishai D, Lazcano E, Shah K, Lorincz A, Hernández M, et al. Improving cervical cancer screening in México: results from the Morelos HPV Study. Salud Pública Mex. 2003;45(Suppl 3): S388-98. [ Links ]
12. Wright TC, Jr., Schiffman M. Adding a test for human papillomavirus DNA to cervical-cancer screening. N Engl J Med. 2003; 348:489-90. [ Links ]
13. República de Colombia, Ministerio de Salud (Minsalud). Acuerdo 028 del 30 de Noviembre del 2011. Por la cual se define, aclara y actualiza integralmente el Plan Obligatorio de salud. Bogotá: Minsalud; 2011. [ Links ]
14. Instituto Nacional de Cancerología (INC). Estrategia óptima en Colombia para la tamización de neoplasias de cuello uterino en mujeres sin antecedente de patología cervical (preinvasiva o invasiva). Bogotá: INC; 2007. [ Links ]
15. Grol R, Wensing M. What drives change? Barriers to and incentives for achieving evidence-based practice. Med J Aust. 2004; 180(6 Suppl):S57-S60. [ Links ]
16. Feder G, Eccles M, Grol R, Griffiths C, Grimshaw J. Using clinical guidelines. BMJ. 1999;318:728-30. [ Links ]
17. Wilson P, Richardson R, Sowen A, Evans D. Effective Health Care: Getting evidence into practice. Reporting and Dissemination. Toronto: Universidad de York, 1999. [ Links ]
18. Grimshaw JM, Thomas RE, MacLennan G, Fraser C, Ramsay CR, Vale L, et al. Effectiveness and efficiency of guideline dissemination and implementation strategies. Health Technol Assess. 2004;8:iii-iv, 1-72. [ Links ]
19. National Cancer Institute. Theory at a glance: A guide for health promotion practice (second edition). Washington, DC: US Department of Health and Human Services, National Institutes for Health, NIH Publication No. 05-3896; 2005. Disponible en: http://www.cancer.gov/PDF/481f5d53-63df41bc-bfaf-5aa48ee1da4d/TAAG3.pdf. [ Links ]
20. Piñuel JL. Epistemología, metodología y técnicas del análisis de contenido. Universidad Complutense de Madrid. Estudios de Sociolingüística. 2002;3:1-42. [ Links ]
21. Ruiz JR. Análisis sociológico del discurso: métodos y lógicas. FQS. 2009;10:26. [ Links ]
22. Martínez MM. Hermenéutica y análisis del discurso como método de investigación social [internet]. 2010 [consultado 4 Nov 2011]. Disponible en: http://miguelmartinezm.atspace.com/hermenyanalisisdisc.html. [ Links ]
23. Wiesner C, Acosta J, Az Del CA, Tovar S. Social representations of human papillomavirus in Bogotá, Colombia. Med Anthropol. 2012;31:77-92. [ Links ]
24. Lazcano Ponce EC, Onso de RP, López CL, Hernández AM. Cancer of the uterine cervix. Historical perspective. Ginecol Obstet Mex. 1994;62:40-7. [ Links ]
25. Delgado-Gallego ME, Vázquez ML. Users' and community leaders' perceptions of their capacity to influence the quality of health care: case studies of Colombia and Brazil. Cad Saude Publica. 2009;25:169-78. [ Links ]
26. República de Colombia, Periódico el Espectador. 10% de las citologías se realizan mal [internet]. 2008 [consultado 15 Nov 2011]. Disponible en: http://www.elespectador.com/impreso/citologia/articuloimpreso-10-de-citologias-se-realizan-mal. [ Links ]
27. Ferrecio C. Should cytology-based screening programs continue in Latin America? Lessons from Chile. HPV Today Latin America Special Issue. 2012;27:6. [ Links ]
28. Herrero R. Editorial: A new era begins for Cervical Cancer Control. HPV Today Latin America Special Issue. 2012;27:2. [ Links ]
29. Lazcano-Ponce E. Cervical cancer in Mexico and the nationwide application of new technologies for its control. HPV Today Latin America Special Issue. 2012;27:1-3. [ Links ]
30. Instituto Nacional de Cancerología (INC). Recomendaciones para la tamización de neoplasias del cuello uterino en mujeres sin antecedentes de patología cervical (preinvasora o invasora) en Colombia. Bogotá: INC; 2007. [ Links ]
31. Rijkaart D, Berkhof J, Van Kemenade F, Coupe V, Rozendaal L, Heideman D, et al. HPV DNA testing in population-based cervical screening (VUSA-Screen study): results and implications. Br J Cancer. 2012;106:975-81. [ Links ]
32. Franco EL, Tsu V, Herrero R, Lazcano-Ponce E, Hildesheim A, Munoz N, et al. Integration of human papillomavirus vaccination and cervical cancer screening in Latin America and the Caribbean. Vaccine. 2008;19;26(Suppl 11):L88-95. [ Links ]
33. Cendales R, Wiesner C, Murillo R, Piñeros M, Tovar S, Mejía JC. La calidad de las citologías para tamización de cáncer de cuello uterino en cuatro departamentos de Colombia: un estudio de concordancia. Biomédica. 2010;30:107-15. [ Links ]
34. Castle P, Sanjosé S, Qiao Y, Belinson J, Lazcano Ponce E, Kinney W. Introduction of Human Papillomavirus DNA Screening in the Worls: 15 years of Experience. Vaccine. 2012;30(Suppl 5): 117-22. [ Links ]
35. Lazcano-Ponce E, Lorincz AT, Salmerón J, Fernández I, Cruz A, Hernández P, et al. A pilot study of HPV DNA and cytology testing in 50,159 women in the routine Mexican Social Security Program. Cancer Causes Control. 2010;10:1693-700. [ Links ]
36. Arbyn M, Ronco G, Anttila A, Meijer CJ, Poljak M, Ogilvie G, et al. Evidence regard in human papilloma testing in secondary prevention of cervical cancer. Vaccine. 2012;(Suppl 5):88-99. [ Links ]
37. Wiesner C, González, Ortiz N, Acosta C, Rincón L, Espinosa C, et al. Manual para la prevención y tamización de cáncer de cuello uterino. Estrategia ADN-VPH. Bogotá: Instituto Nacional de Cancerología; 2011. [ Links ]
38. República Argentina, Ministerio de Salud, Instituto Nacional de Cáncer. Prevención del cáncer cérvico-uterino. Guía para la utilización de la prueba VPH. Buenos Aires: Instituto Nacional de Cáncer; 2011. [ Links ]
39. Wiesner-Ceballos C, Murillo Moreno RH, Piñeros Petersen M, Tovar-Murillo SL, Cendales Duarte R, Gutiérrez MC. Control del cáncer cérvico-uterino en Colombia: la perspectiva de los actores del sistema de salud. Rev Panam Salud Pública. 2009;25:1-8. [ Links ]