Introducción
El cáncer de ovario es una neoplasia ginecológica de alto impacto. Para 2018 se estimaron en el mundo 295.414 nuevos casos (tasa ajustada por edad de 6, 6 por 100.000 mujeres-año) con 184.799 muertes (tasa ajustada por edad de 3,9 por 100.000 mujeres-año). En Suramérica es la octava causa de incidencia de cáncer en mujeres 1.
El INC determinó para Colombia en el periodo 2007-2011 que el número anual de casos nuevos de cáncer de ovario fue alrededor de 1.279 (tasa ajustada por edad de 5,6 por 100.000 mujeres-año), con 712 muertes anuales (tasa ajustada por edad de 3,2 por 100.000 mujeres-año). La incidencia estuvo por encima del promedio nacional (5,6 por 100.000 mujeres-año) en el Distrito Capital y los departamentos de Risaralda, Huila y Caldas 2.
Esta patología presenta un pronóstico diferencial respecto a otros cánceres femeninos. Primero, tiene una alta letalidad; según datos del Instituto Nacional de Cáncer de Estados Unidos (NCI) se anticipó una pérdida de 1.094 personas-años de vida por cada 100 casos nuevos de cáncer de ovario 3. Segundo, solo un 14,9% de los casos son diagnosticados en estadios localizados, donde la supervivencia relativa a 5 años alcanza un 92,3% y hasta un 50% de los casos son detectados con enfermedad distante, disminuyendo esta supervivencia a 29,2% 4.
Los tumores de ovario se han dividido en epiteliales y no-epiteliales. Los tumores epiteliales corresponden al 90% de los casos de cáncer de ovario 5,6. La supervivencia global a cinco años para los tumores epiteliales varía entre el 20% y 70% a nivel mundial 6.
La literatura indica que el tipo histológico, el estadio clínico, la edad, el manejo del paciente (citorreducción óptima, terapia basada en taxanos) y las comorbilidades son importantes factores que afectan el pronóstico 7.
Para la población colombiana en el 2017 la cobertura del sistema de aseguramiento en salud obligatorio y universal de Colombia fue de 94,4%. Este sistema consiste básicamente en dos tipos de afiliación y cada uno cubre menos del 50% de la población, asignado en función de los ingresos: al régimen contributivo se afilian las personas con vínculo laboral y capacidad de pago, además de sus familias; mientras que el régimen subsidiado cubre a las personas sin capacidad de pago. El 4,2% de la población, correspondiente a trabajadores de la industria del petróleo, maestros, miembros del ejército y la policía, hacen parte del régimen de "excepción y especial"; y un grupo restante de la población no está cubierto por el sistema (representó el 5,6% en 2017, según el Ministerio de Salud). Los paquetes y los métodos de aseguramiento son parecidos entre los distintos regímenes, pero no entre las entidades de aseguramiento que proveen la atención en cada uno de ellos 8.
El INC tiene un sistema de vigilancia basado en vínculos con bases de datos gubernamentales, para realizar estimaciones de supervivencia global comparables de sus pacientes sobre una base anual; esto con el fin de: evaluar cambios en el pronóstico a lo largo del tiempo, mejorar la comprensión de las diferencias en la patología y contribuir en la calidad del tratamiento en la institución y a nivel nacional, a través de la comparación de datos.
Considerando que el cáncer de ovario aporta una carga de enfermedad importante entre las neoplasias ginecológicas en Colombia, que el INC es un centro de referencia nacional para el manejo de esta patología y que el tipo histológico epitelial es el más prevalente, el objetivo de este artículo es proporcionar las características demográficas y clínicas de las pacientes con cáncer epitelial de ovario (CEO) tratadas en el INC en tres periodos (2005-2008, 2009-2011, 2012-2014) y estimar la supervivencia global (SG) a tres años, así como la identificación de los factores que afectan esta supervivencia.
Materiales y métodos
Se seleccionaron todas las mujeres con cáncer invasivo epitelial de ovario (C56), tratadas por primera vez en el INC en el periodo 2005-2014, a partir del registro hospitalario 9. Solo se consideró el primer cáncer primario invasivo; se excluyó el 3% (N=32) de los casos con más de un tumor, dado que el tumor previo puede afectar la probabilidad de morir. La mitad de estos casos excluidos correspondieron a un diagnóstico previo de cáncer de endometrio (31,3%), cáncer de cuello uterino (18,8%) y cáncer de mama (15,6%).
Los casos registrados en cada periodo (2005-2008, 2009-2011, 2012-2014) se consideraron cohortes fijas. La información de los casos del registro hospitalario del INC se verificó y completó con la información de las historias clínicas y se vinculó con la base de datos de mortalidad hospitalaria y con fuentes de información gubernamentales, como el Registro Nacional del Estado Civil (RNEC), para determinar el estado vital a 31 de diciembre de 2017 y la fecha de defunción en aquellas pacientes fallecidas fuera del INC. Este procedimiento permite la verificación del estado vital y la notificación de las muertes en RNEC con el número de identificación personal y la fecha de expedición de la identificación 10. La fecha de fallecimiento se especificó de acuerdo con el certificado de defunción, en caso de que este certificado estuviera disponible. Para las pacientes reportadas como fallecidas en el RNEC, sin una fecha exacta de la muerte, se determinó la fecha esperada de muerte como la fecha de reporte del fallecimiento en la RNEC menos un factor de corrección, descrito en el punto [c]. Los métodos utilizados en este estudio han sido publicados anteriormente 11,13. Este factor de corrección disminuyó con el tiempo en los tres períodos (78 días en 2005-2008, 75 días en 2009-2011 y 17 días en 2012-2014) revelando una importante mejora en los sistemas de reporte de la RNEC. Los pasos detallados para determinar la fecha del último contacto o la fecha de la muerte se resumen a continuación.
a) Para las pacientes que fallecieron en INC se asignó la fecha exacta de la muerte conocida (N= 196).
b) Para pacientes con estado vital desconocido, se utilizó el número de identificación personal colombiano (cédula) para verificar el estado vital en las bases de datos de la RNEC, que tiene información sobre personas fallecidas. Si las pacientes no aparecieron como fallecidas en la RNEC, se asignó como última fecha de seguimiento el 31 de diciembre de 2017, estado vital "vivo" (N= 300).
c) Para los casos reportados como fallecidos en la RNEC, pero sin información del certificado de defunción (N= 235), se estimó la fecha de muerte con base en la fecha de notificación o registro de la muerte en la RNEC, corregida por la mediana diferencia en días entre la fecha de defunción y la fecha de notificación de muerte en la RNEC, de las muertes conocidas en el INC, como se describió anteriormente 11. Si esta fecha causó tener tiempos negativos de supervivencia, se asignó la fecha informada en la RNEC como fecha de muerte. Este procedimiento generó la variable: fecha calculada de muerte.
d) Para aquellos casos fallecidos según la RNEC, pero con solo el dato del año de fallecimiento conocido (sin mes o día disponible en la RNEC, (N= 35), se asignó el 30 de junio del año provisto como fecha de fallecimiento para las pacientes con fecha de entrada en el primer semestre del año y el 31 de diciembre si ellas ingresaron al INC en el segundo semestre.
e) Para aquellos casos en que no se pudo aplicar alguno de estos métodos o que no se identificaron en las bases de datos mencionadas, la última fecha de seguimiento se asignó como la fecha de la última visita a la institución de acuerdo con la historia clínica del INC, con estado vital en esa fecha como "vivo" (N= 17).
Se conformaron variables agrupadas para el período de ingreso (2005-2008; 2009-2011; 2012-2014) y edad en tres categorías (<40; 40-59; >59 años). Los tumores se agruparon por subtipo histológico según la clasificación mundial de tumores de los órganos reproductivos de la mujer 14 y se codificaron según la Clasificación Internacional de Enfermedades para Oncología (CIE-O-3) 15. Se definieron seis subtipos histológicos: tumores serosos, mucinosos, endometrioide, células claras, otros epiteliales y los indiferenciados, que se detallan en la tabla 1. Además, se especificaron seis regiones según: el lugar de residencia, el estadio clínico (Clasificación FIGO), la modalidad de tratamiento inicial y el tipo de afiliación al sistema de seguridad social que se registraron, tal como estaban en el momento de ingreso al INC.
Tabla 1 Clasificación tumores epiteliales de ovario
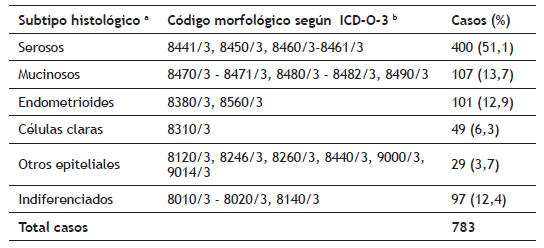
a Fuente: WHO Classification of tumours of females reproductive organs. In: WHO Classification of tumours, 4th Edition, volume 6. Lyon: International Agency for Research on Cancer, 2014.
b ICD-O-3: International Classification of Diseases for Oncology, 3rd edition
Análisis estadístico
Se calculó la supervivencia global a tres años para las cohortes de mujeres que ingresaron al INC en 2005-2014, con la fecha de ingreso como fecha de inicio del seguimiento. El tiempo de supervivencia se calculó como la diferencia entre la fecha de ingreso en el INC y la fecha de cierre del seguimiento (31 de diciembre de 2017), la fecha del último contacto o la fecha calculada de la muerte. La probabilidad de sobrevivir 36 meses desde el ingreso en el INC se calculó con el análisis de Kaplan-Meier, y las diferencias en la supervivencia de las distintas variables se evaluaron mediante la prueba de log-rank. Se realizaron análisis univariados para el período de ingreso (2005-2008; 2009-2011; 2012-2014) y la edad en tres categorías (<40; 40-59; >59 años).
Se calcularon las razones de hazard (HR) y los correspondientes intervalos de confianza (IC) del 95% por factores pronósticos utilizando el modelo de riesgo proporcional de Cox para las variables de: edad, estadio clínico, subtipo histológico y primer tratamiento.
Se ajustó un modelo de riesgos proporcionales de Cox, tomando como variables explicativas: edad categorizada (<40 años, 40-59 años, >59 años), tipo de tratamiento (cirugía, quimioterapia, cirugía más quimioterapia, otros, sin tratamiento), estadio clínico (I-IV, sin información) y subtipo histológico (seroso, mucinoso, endometrioide, células claras, otros e indiferenciados). El supuesto de riesgos proporcionales se verificó a partir de los residuales de Schoenfeld para cada variable y en el modelo definitivo. El supuesto de hazard proporcionales (no significativo) no se cumplió para subtipo histológico, por lo cual se ajustó un modelo multivariable sin incluir esta variable. No se encontraron evidencias que apunten a una violación del supuesto de proporcionalidad de hazard para las variables incluidas en el modelo (baja correlación entre el tiempo y los residuales Schoenfeld) (tabla 2).
Tabla 2 Correlación entre el tiempo y los residuales Scho-enfeld del modelo multivariado de regresión de Cox
Rho: coeficiente de correlación
Los resultados se obtuvieron de los paquetes "survival" y "survminer" del software R Project 16.
Resultados
Datos demográficos y características clínicas de las pacientes
Las 783 pacientes con cáncer epitelial de ovario ingresaron al INC con una media de edad de 54 ± 13 años. La tabla 3 describe las características generales y las estimaciones de SG. La mayoría de las pacientes con CEO estaban entre los 40-59 años (54% del total de pacientes), el 38,3% pertenecían al régimen contributivo y el 18,8% estaban sin aseguramiento. La proporción de pacientes no afiliadas al sistema de seguridad social disminuyó de 61,2% para el periodo 2005-2008 al 4,8% en el 2012-2014. Más de la mitad de las pacientes ingresaron al INC en estadios III-IV; la distribución por estadio y grupo histológico se muestra en la figura 1. Hubo una proporción importante de casos con residencia en Bogotá (59%) y sin información de estadio clínico (13%). El 51,1% de los casos correspondían histológicamente al subtipo seroso y un 37,3% (292 casos) no recibieron tratamiento (tabla 3). De este total de pacientes sin tratamiento inicial, 75,7% ingresaron al INC con un tratamiento previo.
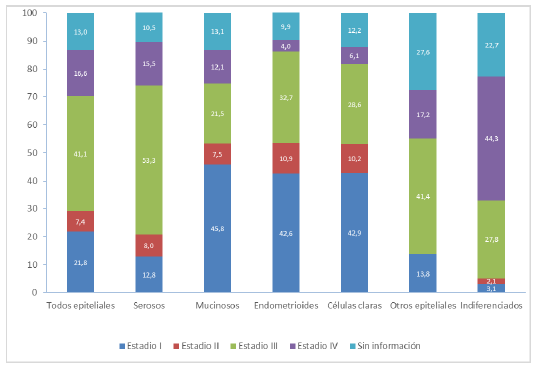
Figura 1 Distribución cáncer epitelial de ovario (%) por grupo histológico/estadio clínico 2005-2014
Supervivencia global cáncer epitelial de ovario (SG)
Las pacientes acumularon un total de 39.921 meses de seguimiento, con una media de 51 meses por mujer (IC 95% 48,0-54,0). A los 36 meses de seguimiento, 339 habían fallecido (43,3%) y los 444 casos restantes fueron censurados en el seguimiento. La mediana de supervivencia global fue de 49,7 meses (IC 40,5-58,9) (tabla 3).
La SG a tres años de la población con CEO fue de 56,5% y se mantuvo estable con el tiempo (tabla 4). Hubo diferencias claras en la supervivencia entre los grupos de edad, con la supervivencia más alta para el grupo con menos de 40 años (65,7%) y peor para las mayores de 59 años (49,5%). La SG a tres años para las pacientes en estadio I fue alta (90%), con una disminución a 21,9% para estadio IV. Al examinar las diferencias por subtipo histológico, la supervivencia a tres años fue más baja para las pacientes con tumores serosos (56,3%), otros epiteliales (51,7%) e indiferenciados (22,7%). En relación con el tratamiento inicial, la mayor supervivencia a tres años fue para las pacientes tratadas con cirugía (73,5%) y cirugía más quimioterapia (67,2%) (tabla 3, fig. 2).
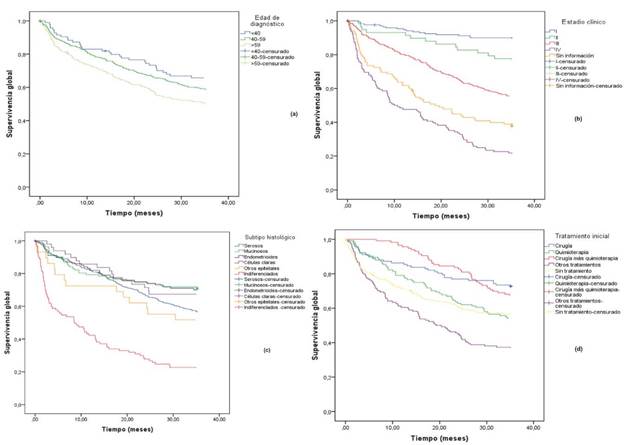
Figura 2: Cáncer epitelial de ovario. Curvas de supervivencia (Kaplan-Meier), estratificadas por (a) edad (b) estadio clínico (c) subtipo histológico y (d) tratamiento inicial
Tabla 4 Estimaciones supervivencia global según periodos de tiempo, cáncer epitelial de ovario en el INC
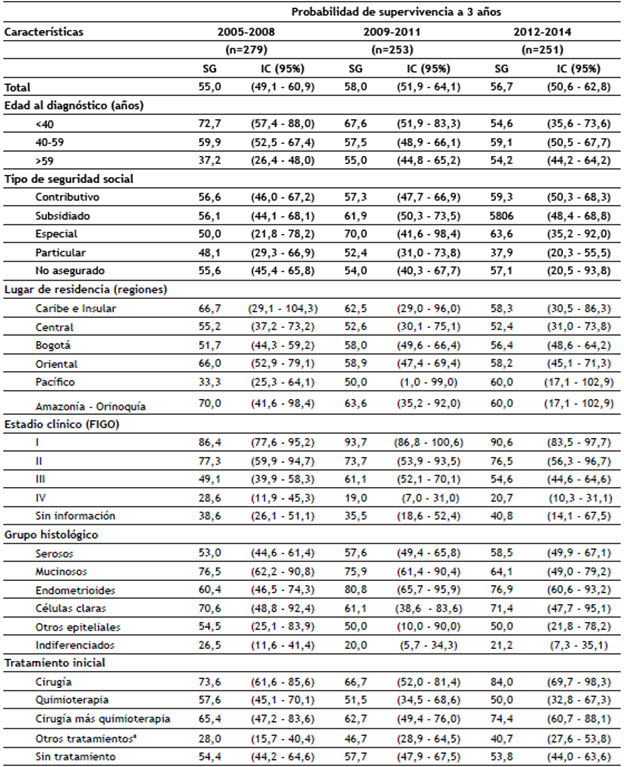
*N/A, no aplica
IC, intervalo de confianza. INC, Instituto Nacional de Cancerología
Combinación de otros tratamientos
El modelo multivariado (excluyendo la variable subtipo histológico) demuestra estadísticamente que la edad categorizada, el tipo de tratamiento y el estadio clínico influyen en la supervivencia de manera significativa (tabla 5).
Tabla 5 Razones de peligro obtenidas mediante el modelo multivariado de regresión de Cox en pacientes con cáncer de ovario - INC
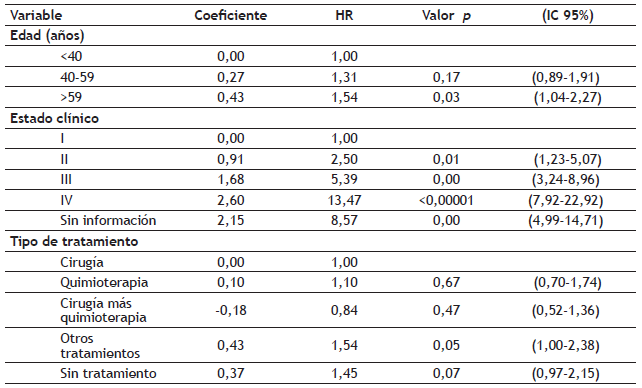
HR: Hazard Ratio (Razón de peligro) IC 95%: Intervalo de confianza al 95%
Con respecto a la edad la estimación del hazard se incrementa a medida que la edad fue mayor; es así como las mujeres entre 49 y 59 años tienen un 31% más de riesgo que las mujeres con menos de 40 años. Algo similar ocurre con el estadio clínico, a mayor estadio mayor riesgo; el estadio II es más del doble del riesgo del estadio I, mientras que el riesgo del estadio IV es un poco más de 13 veces el riesgo del I. El tipo de tratamiento con menor riesgo es "Cirugía más quimioterapia", seguido por "Cirugía" y "Quimioterapia" (tabla 5). En resumen: el tener una edad avanzada, presentan un estadio clínico avanzado y al no recibir ningún tratamiento aumenta el riesgo de morir por cáncer de ovario.
Discusión
Este estudio proporciona las estimaciones comparables sobre la supervivencia global de cáncer epitelial de ovario (C56 - CIEO-3) en el INC, para un período de diagnóstico de 10 años. Entre 2004 y 2014, la SG a tres años se mantuvo estable. Las diferencias en la supervivencia observada por grupos de edad fueron las esperadas 6. La supervivencia global a tres años en el INC fue de 56,5%,lo cual es relativamente alta comparada con las SG poblacional a cinco años reportadas para CEO en los países de América Central y Suramérica (24-54%); en Europa y Asia la variación es más amplia 6. En entornos hospitalarios, algunos estudios mostraron una supervivencia global a cinco años de 36,2% - 63,8% 17,19. Esto indica que la supervivencia en el INC está relativamente alta, aunque el estadio clínico al ingreso es avanzado; si bien no se tiene información para cerca de la cuarta parte de las pacientes, la mitad de ellas llegaron al INC con enfermedad en estadio III/IV. El hecho de censurar 17 pacientes (2,2%) con su fecha de último contacto antes de la fecha de cierre del estudio, puede haber aumentado el estimado de supervivencia 20, pero el porcentaje de estas censuras es baja y no debería tener mayor influencia.
Los tumores serosos fueron el subtipo histológico más común (51,1%), seguido de los mucinosos (13,7%), comportamiento similar con otros reportes 17,21 lo que sugiere que la población era parecida a la de pacientes con cáncer de ovario en general. La SG de los subtipos mucinosos y endometrioide a tres años fue sustancialmente mejor que la de los serosos (70% vs 56%), en concordancia con la literatura 6,7,19,22.
La población de estudio fue diagnosticada con una edad mediana de 54 años, lo cual concuerda con la edad al momento diagnóstico reportado para cáncer de ovario epitelial (mediana 50-54 años) 23.
Una limitación de este estudio fue la información incompleta sobre el estadio clínico en el momento del diagnóstico (13%), que se debe parcialmente al hecho de que una proporción de pacientes ingresaron al INC con un pre-tratamiento y al llenado incompleto de la historia clínica. Otra limitación radica en la dificultad del seguimiento activo, debido al tratamiento fragmentado de las pacientes en el sistema de salud de Colombia. Es frecuente que una mujer sea tratada en dos o más instituciones distintas y esto crea la necesidad de la determinación indirecta de fecha de muerte en una proporción importante de los casos (35,4%), a través de bases de datos del gobierno. En cuanto al análisis, no se calculó la supervivencia por causa específica ya que el vínculo sólo proporciona información de la fecha de muerte y no dispone de información sobre la causa de la muerte por restricciones de acceso.
Algunos estudios han asociado el volumen hospitalario de pacientes y la adherencia a las guías de atención (alta calidad) con la supervivencia del cáncer de ovario 18. Resultados similares se han obtenido en algunos países europeos y han demostrado como la centralización y la integralidad del tratamiento mejora la supervivencia (supervivencia relativa a 3 años aumentó de 40% a 61%) 24. En este sentido, el INC como centro de referencia manejó para el periodo de estudio un volumen promedio de 783 pacientes con CEO, con un mayor ingreso en etapas tardías y una SG a tres años de 56,5%.
La supervivencia del cáncer epitelial de ovario en el INC fue estable en los 10 años y más baja en mujeres >59 años, con estadio clínico IV y en tumores serosos e indiferenciados. La variación se presentó en factores como la edad, el estadio clínico y el primer tratamiento instaurado.