Introducción
Los tumores del timo representan la patología tumoral más frecuente del mediastino anterior y se encuentran: lesiones benignas como quistes tímicos, hyperplasias tímicas o timolipomas y lesiones malignas como tumores neuroendocrinos, tumores estromales y timomas, siendo estos últimos los más comunes y correspondiendo del 20% al 50% de las tumores mediastinales y con una incidencia de 0,13 casos por 100.000 habitantes por año en Estados Unidos 1.
Los tumores del timo no tienen signos clínicos patog-nomónicos, lo cual hace difícil su identificación clínica y hasta el 30% de los pacientes pueden ser asintomáticos 2. La lesión por estos tumores es hallada por medio de la tomografía axial computarizada (TAC) de tórax en un 50% de los casos de forma incidental. La biopsia no está indicada de rutina, a menos que existan dudas diagnósticas y se esté sospechando un tumor de otro origen (metástasis pulmonares, tumor de células germinales, linfomas y/o bocio intratorácico, entre otros) 3.
El tratamiento con intención curativa consiste principalmente en la resección quirúrgica del tumor en su totalidad e incluso en algunos casos puede ser necesario la resección de tejidos vecinos como pericardio, vena cava y nervios, entre otros 4. El procedimiento se puede llevar a cabo por diferentes vías, siendo la cirugía asistida por videotoracoscopia (CAVT) la que mejores resultados en reducción de morbilidad posoperatoria ha demostrado frente a técnicas abiertas 5.
En esta serie de casos se describe la experiencia institucional entre 2006 y 2017, que incluye: una caracterización de los pacientes, los tipos histológicos con base en las clasificaciones internacionalmente aceptadas, los esquemas de tratamiento que fueron utilizados en estos pacientes, los abordajes quirúrgicos más frecuentes y sus complicaciones; así como los desenlaces clínicos de los pacientes que fueron llevados a timectomía, incluidos aquellos con miastenia gravis, los casos de recurrencia de la enfermedad, un cálculo de la supervivencia global y el periodo libre de enfermedad.
Materiales y métodos
Se realizó un estudio tipo series de casos, tomando como fuente de información los registros clínicos electrónicos de pacientes atendidos en el INC entre 2006 y 2017, con diagnóstico de tumores del timo que incluyeran diagnóstico histológico de: quiste tímico, hiperplasia del timo, timoma, carcinoma tímico y tumores neuroendocrinos del timo. Se excluyeron aquellos pacientes que no completaron el tratamiento.
La búsqueda de casos incluyó el registro institucional de cáncer del Grupo de Vigilancia Epidemiológica del Cáncer y la selección correspondió aquellos casos identificados con código CIE-10. La información obtenida de las historias clínicas se registró en un formulario de captura creado por la unidad de análisis en el aplicativo de RedCap e incluyó variables sociodemográficas y clínicas de los pacientes, los abordajes quirúrgicos y las complicaciones; así como los desenlaces clínicos, el tiempo de supervivencia global y libre de enfermedad. Esta investigación fue aprobada por el Comité de Ética e Investigación Institucional y tuvo control y seguimiento por parte del grupo de monitoría clínica.
Se realizó un análisis descriptivo de las variables cualitativas y cuantitativas. Se describió la supervivencia global (SG) de forma gráfica y con funciones de tiempo al evento clínico estimadas mediante la función de Kaplan-Meier. El tiempo para los cálculos de sobrevida fue definido desde la fecha del diagnóstico histopatológico hasta el último control realizado o el fallecimiento del paciente. La verificación del estado de supervivencia se realizó mediante contacto telefónico. El tiempo libre de enfermedad se calculó para los pacientes que cumplieran criterios de estar libres de enfermedad por parámetros radiológicos y correspondió a la sumatoria en meses desde la fecha de la erradicación clínica del tumor por cualquier método terapéutico, hasta la fecha de su reaparición. Todos los análisis estadísticos fueron realizados en SPSS® Versión 19.
Resultados
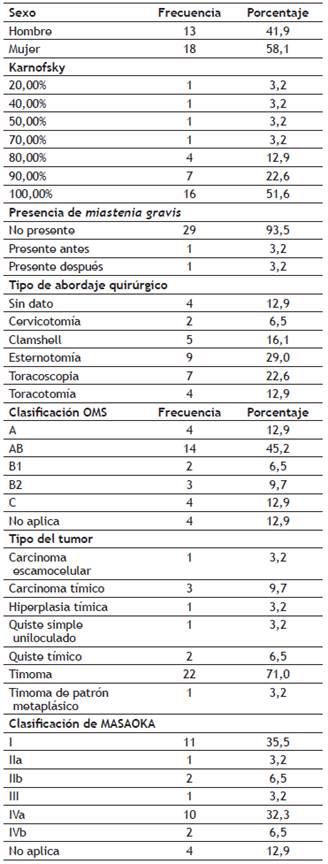
En el periodo comprendido entre el 1 de enero de 2006 y el 31 de mayo de 2017 se seleccionaron 31 pacientes quienes cumplieron con los criterios de selección de este estudio. La mediana de edad fue de 62 años (edades entre 20 años - 84 años), de los cuales 18 pacientes (58%) eran mujeres. Según el estado funcional, 27 pacientes (86,8%) tuvieron un índice de Karnofsky por encima del 80% y 16 pacientes (51,6%) tuvieron el 100%. La miastenia gravis estaba presente en 2 de los 31 pacientes (6,5%).
El método diagnóstico fue la biopsia de masa mediastinal en 30 de los pacientes (96,8%); según la Clasificación de la Organización Mundial de la Salud: 14 pacientes fueron AB (45,2%); según el tipo de tumor se presentaron 22 timomas (71%) y por la clasificación de MASAOKA se presentaron 10 (32,3%) de grado IVa y 11 de grado I. El tamaño tumoral fue mayor a 5 cm en 19 pacientes y 9 tuvieron un tamaño superior a 10 cm, el tipo de tumor fue timomas en 8 de ellos y 1 carcinoma tímico.
En cuanto al tratamiento, 27 pacientes (87,1%) fueron llevados a resección quirúrgica, a 19 pacientes se les practicó cirugía R0 (61,3%) y a 5 pacientes R2. Los tipos de abordajes quirúrgicos más frecuentes fueron: esternotomía en 9 pacientes (29%) y videotoracoscopia en 7 pacientes (22,6%); 4 pacientes recibieron tratamiento neoadyuvante con quimioterapia, 7 pacientes recibieron tratamiento adyuvante (5 con radioterapia y 2 con quimioterapia) y 4 pacientes recibieron tratamiento paliativo con quimioterapia (tabla 1).
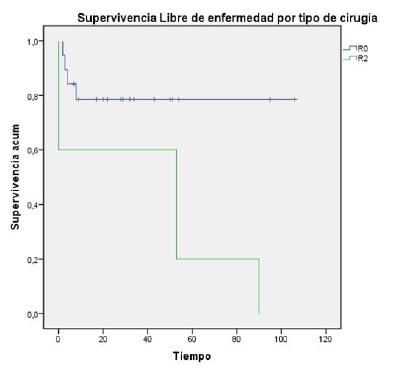
El tiempo máximo de observación de la supervivencia fue de 112 meses, con una mediana de 32 meses, y durante este tiempo se registraron 5 muertes (3 mujeres y 2 hombres) y 1 dato perdido. A los 5 años la supervivencia fue del 90% (fig. 1). La mediana para el periodo libre de enfermedad fue de 30,5 meses en los 19 pacientes llevados a resección completa R0 (fig. 2).
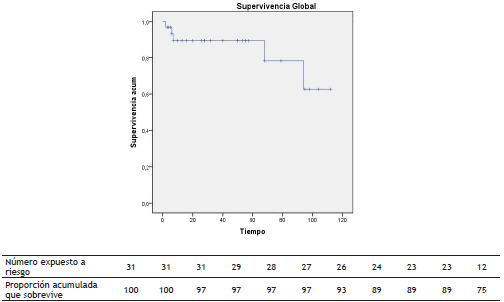
Figura 1 Supervivencia global. Mediana estimada 32 meses; el tiempo total de observación fue de 120 meses y se presentaron 5 fallecimientos. Sobrevive el 83,9%.
Discusión
En Colombia la presencia de estas patologías tiene baja frecuencia y muestra de ello es este estudio que se realiza en un centro de experiencia de Bogotá y que evidencia que en un periodo de 11 años solo se trataron 31 pacientes. Las características de los pacientes se especifican en la tabla 1.
En la población estudiada se encontró una frecuencia mayor de los tumores de timo en las mujeres, con una mediana de 62 años de edad, a diferencia de los resultados reportados en RARECAREnet projects en Europa (entre 2000 y 2007), donde no hubo diferencia entre géneros con respecto a su incidencia y la edad con mayor incidencia fue 65 años. El timoma fue el más común al igual que en lo hallado en estos pacientes 3.
Aproximadamente el 60% de los pacientes no suelen presentar síntomas asociados al timoma 6 y en los pacientes de este estudio el síntoma más común fue el dolor generado por el efecto de masa, lo que implicó la realización de una tomografía de tórax que evidenció una lesión mediastinal altamente sugestiva de tumor dependiente del timo y con tamaños no mayores a 10 cm en el 50% de los casos. El diagnóstico definitivo es histológico en el estudio de la pieza quirúrgica, la realización de biopsias solo está indicada en casos donde exista dudas diagnósticas como en tumores germinales y bocio, entre otros tumores epiteliales del mediastino 7.
La miastenia gravis estuvo presente en dos casos (6,5%), siendo estos de tipo AB, a diferencia de lo reportado por el International Thymic Malignancy Interest Group (ITMIG), el cual corresponde al 28% aproximadamente y hasta un 71% siendo este el de mayor frecuencia en los tipo B2 y menos frecuente en el tipo A 2,8. No se observaron en este estudio otras patologías como la hipogamaglobulinemia o la anemia aplásica.
La timectomía es el tratamiento ideal con intención curativa en los tumores del timo y de los 31 pacientes, el 61,3% de ellos fueron llevados a resección completa y solo el 16,1% a resección incompleta tipo R2. La timectomía ha demostrado importantes supervivencias, incluso en algunos casos donde se realiza una resección extendida o en bloque, involucrando estructuras como pericardio, nervio frénico, vena cava, pleura y pulmón, y que se encuentran comprometidos por tumor con el objetivo de prolongar la supervivencia global 4,9.
Existen diferentes abordajes quirúrgicos para la timectomía, como: la cervicotomía 10, mínimamente invasivos como la cirugía asistida por videotoracoscopia (CAVT) 11 y técnicas abiertas, como la esternotomía media o la toracotomía unilateral o tipo clamshell. Estos abordajes dependerán de la preferencia y la experiencia del cirujano. Todas ellas con el objetivo de reducir la morbimortalidad y mejorar la supervivencia 12,13.
En este estudio se encontraron resultados comparables para periodo libre de enfermedad a los 6 meses de la intervención en los grupos de toracoscopia y esternotomía cada uno con 6 pacientes, lo que muestra que son técnicas que pueden asegurar una adecuada resección tumoral. Como se mencionó anteriormente, lo importante es estar familiarizados con la técnica quirúrgica a emplear para garantizar la remosión completa de la lesión, es decir cirugía R0.
Siwachat et al. compararon 53 y 45 pacientes llevados a timectomía por CAVT vs. esternotomía encontrando diferencias significativas entre sangrado y tiempo de estancia hospitalaria, siendo mayores en el grupo de cirugía abierta 5. El impacto en la supervivencia, según el abordaje quirúrgico, ha demostrado mayor beneficio en el abordaje toracoscópico; así lo demuestra una revisión sistemática con 1.061 pacientes con timomas llevados a timectomía por CAVT vs. cirugía abierta en la que se evaluó la supervivencia a 5 años (CAVT 83%-100% vs. abierta 79%-98%) y a 10 años (CAVT 89%-100% vs. abierta 80%-93%)14,15). Basados en la misma premisa, cada día es más usada la resección video-toracoscópica dado que la supervivencia global que se encontró a 5 años y 10 años del estudio es de 90,2% y 83,87%, respectivamente en la población general, donde incluimos timomas con Masaoka IVa en el 32,3% de los casos y carcinomas tímicos (figs. 1 y 3); sin embargo, entendemos las limitaciones de nuestro estudio al ser una serie de casos.
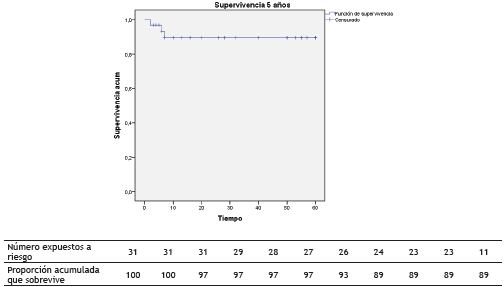
Figura 3 Supervivencia 5 años. Mediana estimada 32 meses y en este periodo de tiempo se presentaron 3 fallecimientos. El 90,3% sobrevive a los 5 años.
El manejo conjunto con quimioterapia neoadyuvante puede permitir que el paciente sea sometido a una resección R0 posteriormente, como lo es en los casos de timomas con un Masaoka III o incluso mayor, que se observó en 2/3 de los casos donde se alcanzó una supervivencia global de 113 meses en uno de ellos al momento del cierre del estudio. No obstante, se obtuvo un caso de carcinoma tímico con extenso compromiso peritumoral que impedía una resección completa teniendo como resultado una evidente menor supervivencia, lo cual demuestra claramente el gran impacto de lograr una resección R0 incluso en los casos más graves 16. Se hallaron cuatro casos de carcinomas, todos ellos Masaoka IVa-b, esto revela el mayor compromiso y severidad de los carcinomas independientemente del tipo histológico, dado que la mayoría suelen ser avanzados al momento del diagnóstico. Leuzzi et al. encontraron en una cohorte retrospectiva de 370 pacientes con timomas Masaoka III, de los cuales el 20,4% se sometieron a quimioterapia neoadyuvante permitiendo alcanzar R0 en el 74,1%. También se observó una mejora en la supervivencia global en aquellos pacientes que fueron llevados a quimioterapia, radioterapia o combinadas como terapia adyuvante obteniendo una supervivencia global estadísticamente significativa a favor de la terapia adyuvante (p=0,003) 17. Lim et al. identificaron resultados similares al implementar radioterapia adyuvante en timomas estadios III y IV (p=0,04), no así en estadios II (p=0,2) 18.
Las tasas de recurrencia son bajas, según el ITMIG son inferiores al 2% para el caso de los timomas, en algunos casos puede requerir terapia neoadyuvante o adyuvante con quimioterapia y/o radioterapia según el compromiso de estructuras anatómicas vecinas como el pericardio, los nervios frénicos, los pulmones y los grandes vasos del mediastino, entre otros 19. No existe en el momento guías de manejo que permitan estandarizar o protocolizar las opciones de tratamiento neoadyuvante o adyuvante, por el bajo nivel de evidencia encontrado. Por ejemplo, en las guías de The European Society for Medical Oncology (ESMO) de 2016 donde su nivel más alto de evidencia es III-A, que corresponde a estudios de cohortes prospectivos y en su mayoría series de casos y The National Comprehensive Cancer Network (NCCN) con nivel 2a, que corresponde a consensos uniformes por este grupo 4,20; sin embargo, se determinó que los resultados presentados son comparables con los reportados en la literatura mundial.
En este estudio se identificaron 31 pacientes con timomas, carcinomas tímicos, quistes tímicos e hyperplasias tímicas, tratados principalmente con timectomía. Los diagnosticados con timoma mostraron una supervivencia global considerablemente superior a los carcinomas tímicos 75% vs. 26% aproximadamente. Los tumores de tipo quiste e hiperplasia tímica dado su indiscutible curso más benigno, su supervivencia es del 100% en los más de 4 años de seguimiento a estas lesiones (fig. 4). Huang et al. en un estudio con 120 pacientes (23 carcinomas tímicos y 97 timomas) hallaron que los timomas y carcinomas tímicos tienen dos diferencias significativas en cuanto a supervivencia global (timomas 89%, carcinomas tímicos 53% p=0,01) y periodo libre de enfermedad (timomas 75%, carcinomas tímicos 36% p<0,01) 21.
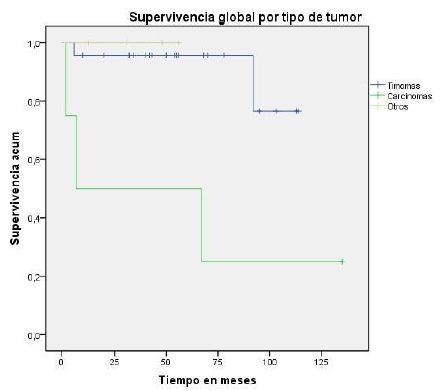
Figura 4 Supervivencia timoma y carcinoma. Total casos incluidos: 23 timomas y 2 eventos, mediana de supervivencia 40,1 meses, sobrevive el 91,3%. 4 carcinomas y 3 eventos, mediana de supervivencia 50, 3 meses, sobrevive el 25%. 4 otros tipos y ningún evento, mediana de supervivencia 50, 2 meses, sobrevive el 100%
Los resultados obtenidos en este estudio muestran la importancia de un diagnóstico temprano de los tumores del timo basado en la sospecha clínica de pacientes con dolor torácico y el importante papel que juega la TAC de tórax en la identificación de una masa a nivel de mediastino anterior sugestiva de tumor del timo, dado que esto impactará de manera positiva en la posibilidad de alcanzar una resección temprana y con mayor probabilidad de alcanzar una cirugía R0 ya sea por CAVT o métodos abiertos según criterio del cirujano de tórax que aborda el caso.