Introducción
En general, durante los últimos años el tratamiento del cáncer ha tenido un limitado impacto en la mejoría de la supervivencia global 1, la cual sigue siendo determinada mayoritariamente por el estado clínico al diagnóstico. El progreso observado durante las últimas décadas en el manejo de la enfermedad se debe principalmente al tratamiento multimodal mediante la combinación de la cirugía, la radioterapia y el tratamiento sistémico 2.
Estos hechos promovieron la conformación de equipos interdisciplinarios, los modelos de atención basados en el concepto de unidades funcionales y el fortalecimiento de centros integrales de tratamiento 3. A su vez, la determinación del abordaje terapéutico por el estado clínico de la enfermedad indujo dinámicas de salud pública orientadas a la detección temprana del cáncer, esfuerzo que sigue en desarrollo tanto en países de altos ingresos como en países de ingresos medios y bajos.
En el mismo periodo de tiempo, la secuenciación del genoma humano generó un gran auge investigativo en torno al entendimiento de la biología tumoral, y ligado a ello, la búsqueda de alternativas terapéuticas. En el año 2000 se propone un resumen de las alteraciones en la fisiología celular común a la vasta variedad de tipos de cáncer 4, aporte que constituye un hito en el entendimiento del proceso evolutivo de la célula tumoral. La propuesta de estas alteraciones como condición común a diversos tipos de cáncer genera entusiasmo ante la posibilidad de intervenir los procesos anómalos a nivel molecular, como base de un abordaje común a diferentes formas de la enfermedad.
A partir del mejor entendimiento de los mecanismos moleculares de la carcinogénesis, se desarrollaron medicamentos dirigidos a blancos moleculares siendo los primeros el trastuzumab, dirigido al receptor HER2/neu mutado en cáncer de mama, y el imatinib, primer inhibidor selectivo de tirosina quinasa dirigido a la fusión de la proteína BCR-ABL en pacientes con leucemia mieloide crónica y leucemia linfoide aguda cromosoma-Filadelfia positivos 5. Los prometedores resultados iniciales propiciaron la entrada al mercado de un gran número de moléculas que actúan en diferentes vías de señalización celular; no obstante, la ganancia en supervivencia global ha sido modesta 6, lo cual coincide con la implementación de estrategias con gran impacto en la práctica clínica y la dinámica de servicios por parte de la industria farmacéutica como el uso de indicadores alternos a la supervivencia global (cambio del objetivo terapéutico centrado en el paciente por objetivos centrados en la neoplasia), el foco en tumores de baja frecuencia y estados avanzados de la enfermedad (aumento del gasto e incremento del encarnizamiento terapéutico), y la búsqueda de licenciamientos tempranos para la introducción al mercado de productos en proceso de investigación 6-8.
A inicios de la presente década se aprueban nuevos anticuerpos monoclonales dirigidos hacia antígenos tumorales o receptores de células T, con el fin de generar un bloqueo de los mecanismos de control y estimular la respuesta inmune contra las células cancerosas 9. Estos medicamentos representan un nuevo abordaje al tratamiento sistémico del cáncer y se definen como inhibidores de puntos de control inmunitario (IPCI), siendo los primeros el ipilimumab, un anticuerpo dirigido contra el antígeno 4 del linfocito T citotóxico (anti-CTLA4)10, y el nivolumab, anticuerpo dirigido contra la proteína programada de muerte celular (anti PD-1)11.
A diferencia de lo predominantemente observado con los tratamientos dirigidos a blancos moleculares, las nuevas moléculas de inmunoterapia logran un incremento sustancial de la supervivencia global en tumores con alta letalidad como el cáncer de pulmón 11. El éxito de este nuevo abordaje se ha extendido a varios tipos de cáncer y ha generado un gran auge frente al desarrollo de otras formas de manipulación de la respuesta inmune como forma básica del tratamiento de las neoplasias malignas, dentro de las que se cuentan las vacunas basadas en neoantígenos.
A diferencia de los antígenos asociados a tumor, los neoantígenos están ausentes en las células sanas y se distinguen de las líneas germinales, por lo que constituyen un blanco ideal para tratamientos con inmunoterapia como la transferencia adoptiva de linfocitos T y las vacunas antitumorales 12-14. Este tipo de vacunas representan, en teoría, varias ventajas frente a otras formas de inmunoterapia incluyendo mejores tasas de respuesta dada su independencia de la carga mutacional y la inestabilidad microsatelital, menores efectos secundarios debido a la especificidad y el carácter no autólogo de los neoantígenos, y la posibilidad de mejor control en el tiempo basada en la memoria funcional del sistema inmune 15.
A pesar de su reciente desarrollo, su gran potencial para el tratamiento del cáncer podría, al igual que olas tecnológicas previas, tener impacto significativo en la práctica clínica y en la respuesta de los sistemas de salud al control de la enfermedad; por ello, basado en sus principios biológicos y el estado del arte, se propone en este documento una discusión acerca del efecto potencial de las vacunas basadas en neoantígenos sobre estos aspectos.
Para soportar la redacción del manuscrito se realizó una búsqueda de información no estructurada en PubMed y GoogleScholar. La búsqueda se hizo como respaldo de los argumentos presentados incluyendo publicaciones a favor y en contra de los mismos y priorizando los artículos de revisión que resumen la evidencia disponible. La revisión de referencias en los artículos inicialmente seleccionados llevó a la identificación de nuevas fuentes de información.
Principios biológicos de las vacunas basadas en neoantígenos
La capacidad de evadir la respuesta inmune como característica de la célula tumoral se da por múltiples mecanismos moleculares y celulares en el proceso de inmunoedición que acompaña la carcinogénesis 16-17. La función de vigilancia ejercida por el sistema inmune elimina células tumorales de forma permanentemente; sin embargo, las células con bajo potencial inmunológico escapan a este control, y además independientemente de su capacidad inmunogénica, la célula tumoral en su proceso evolutivo adquiere capacidad de evadir su destrucción inhabilitando diferentes componentes del sistema inmune 17. En este escenario, el éxito de la inmunoterapia depende del potencial intrínseco de la neoplasia para generar la respuesta inmune, de su capacidad para establecer un microambiente tumoral inmunosupresivo y de su sensibilidad a los mecanismos efectores inmunes 18.
La evidencia de modelos preclínicos muestra un mayor desarrollo de tumores en ausencia del componente adaptativo del sistema inmune; los estudios en humanos han evidenciado respuesta antitumoral tras la infusión de linfocitos tumorales infiltrantes y bloqueo de puntos de control inmunitario. Estos hallazgos develan la relevancia de los linfocitos T en el control tumoral a partir del reconocimiento de epítopes por el complejo mayor de histocompatibilidad (CMH) 14,19.
En el proceso de transformación maligna, el epítome de péptidos que se presentan en la superficie celular por el CMH se modifica en donde las alteraciones acumuladas de la célula tumoral pueden llevar a la generación de tramos nuevos de secuencias de aminoácidos que adhieren al CMH induciendo la activación del sistema inmune 20. En efecto, diversos estudios han mostrado para diferentes tipos de cáncer una asociación entre mayor carga de neoantígenos, una respuesta de células T más fuerte y mejores resultados clínicos 14. Adicionalmente, las poblaciones de células T se encuentran expandidas en escenarios de actividad inmune antitumoral efectiva y varios estudios muestran cómo las células T ligadas a neoantígenos específicos inducen citolosis en las células tumorales que presentan los péptidos mutados 12.
En general existen tres plataformas sobre las que se han desarrollado vacunas antitumorales (tabla 1)14,15,21. Dentro de estas, diferentes vacunas basadas en ácidos nucleicos han sido evaluadas como medio para codificar proteínas antigénicas y proveer una función adyuvante. La inmunogenicidad y la respuesta clínica de las vacunas terapéuticas basadas en ADN han sido hasta el momento limitadas, hecho relacionado quizás con las dificultades para su entrega al interior del núcleo celular, lo que limita la eficiencia de su absorción y en consecuencia la transcripción y presentación del antígeno 15. Las vacunas de ARN evitan la integración en el genoma de la célula huésped reduciendo de esta forma riesgos potenciales; adicionalmente no requieren entrega en el núcleo sino en el citoplasma celular 13,21, y su evaluación ha mostrado reducción en la aparición de metástasis y respuesta tumoral objetiva en pacientes con melanoma 22.
Tabla 1 Vacunas antineoplásicas
| Tipo de vacuna | Principio activo | Ventajas/Desventajas |
|---|---|---|
| Basadas en células | ||
| Células tumoral completa | Las células pueden ser autólogas o alogénicas (derivadas de líneas celulares). Para su uso como antígenos las células tumorales se inactivan por calor, tratamiento químico o radiación. | No requieren la identificación de péptidos. Pueden usarse en múltiples pacientes. Son inespecíficas pero las de células autólogas pueden producir una respuesta específica y las de células dendríticas podrían basarse en antígenos específicos. Pueden inducir tolerancia central. Alto costo y tiempos prolongados para desarrollo y manufactura |
| Células dendriticas | Son células autólogas estimuladas con antígenos tumorales de diferentes maneras incluyendo productos de lisis tumoral, proteínas purificadas, pptidos, ADN o ARN. | |
| Basadas en proteínas | ||
| Antígenos tumorales | Pueden utilizar cualquiera de los antígenos tumorales: asociados a tumor, de células de línea germinal, de oncoproteínas virales, o antígenos tumorales específicos (neoantígenos) | Síntesis fácil, alta estabilidad, alta seguridad por su elevada especificidad. No inducen tolerancia central. Requieren de la identificación de péptidos con alto potencial inmunogénico. La producción de vacunas personalizadas (por paciente) tiene elevado costo |
| Péptidos sintéticos | Usualmente compuestas de 20-30 aminoácidos dirigidos a epítopes específicos de antígenos tumorales. Pueden modificar los antígenos para fusionar citoquinas, anticuerpos y otros péptidos inmunogénicos | |
| Basadas en material genético | ||
| ADN | Utilizan el ADN como plásmido y el ARN como ARN mensajero, los que pueden ser captados por la célula presentadora de antígenos y traducidos en péptidos como antígenos tumorales específicos que estimulan la respuesta inmune | Pueden codificar múltiples proteínas. Pueden estimular el sistema inmune innato y de esta forma actuar como adyuvante. Dificultad para la entrega del material al interior de la célula, particularmente las basadas en ADN que deben entregarlo a nivel del núcleo. Los métodos para favorecer una entrega mas eficiente (electroporesis o vectores virales) tienen limitado uso en la práctica clínica |
| ARN | ||
Las vacunas basadas en péptidos pueden dirigirse a antígenos asociados a tumor, antígenos de línea germinal cancerígena, antígenos asociados a virus o antígenos tumorales específicos (neoantígenos) 15. Similar a las vacunas de ARN, un estudio reciente mostró buena respuesta polifuncional de linfocitos T CD4 y CD8 y respuesta clínica en pacientes con melanoma para una vacuna dirigida a 20 neoantígenos por paciente 23. Adicionalmente, dos reportes recientes de estudios de fase I mostraron una elevada respuesta de linfocitos T CD4 y CD8 en pacientes con glioblastoma, lo que indica el potencial de las vacunas basadas en neoantígenos para el manejo de tumores con baja inmunogenicidad y elevada supresión inmune en el microambiente tumoral 12.
Las vacunas dirigidas a neoantígenos tienen la ventaja de utilizar únicamente los componentes antigénicos necesarios para despertar la respuesta inmune; estos antígenos, como proteínas no-autólogas generadas por mutaciones somáticas no sinónimas son altamente específicas 13. Sin embargo, al momento las vacunas no han logrado por sí mismas una completa eliminación de los tumores y en algunos casos como en el tratamiento de glioblastoma multiforme, todos los pacientes en los estudios clínicos fallecieron en progresión a pesar de la buena respuesta al tratamiento 24. Estos resultados se relacionan con los retos que imponen la heterogeneidad tumoral, la variabilidad en la carga mutacional y la actividad inmunosupresora en el microambiente tumoral 12-15,20.
En este contexto, la adecuada identificación de neoantígenos y la predicción de su capacidad inmunogénica (afinidad por el CMH) son críticas para el desarrollo de vacunas terapéuticas. En términos teóricos, el neoantígeno ideal debería estar formado de epítopes codificados por mutaciones compartidas por varios pacientes y debería provenir de mutaciones localizadas en genes conductores, lo cual reduciría el riesgo de escape inmunológico; no obstante, la mayoría de neoantígenos identificados en cánceres con alta carga mutacional como el melanoma provienen de mutaciones únicas al tumor del paciente en estudio (genes pasajeros) 25. Adicionalmente, neoepítopes derivados de mutaciones conductoras de elevada frecuencia como BRAF en melanoma y tumores de tiroides no necesariamente muestran un nivel elevado de afinidad por el CMH 26.
El privilegio de mutaciones conductoras y el uso de múltiples neoantígenos como blanco terapéutico comprenderían entonces los principales mecanismos para superar las limitaciones descritas 13; sin embargo, la diversidad de mutaciones somáticas en diferentes tipos de tumor y en diferentes individuos limitan el uso extendido de las vacunas, por lo que de momento parece crucial una adecuada selección de pacientes y la combinación con otras modalidades de tratamiento, además de la selección y predicción de neoantígenos como ya se expresó 27.
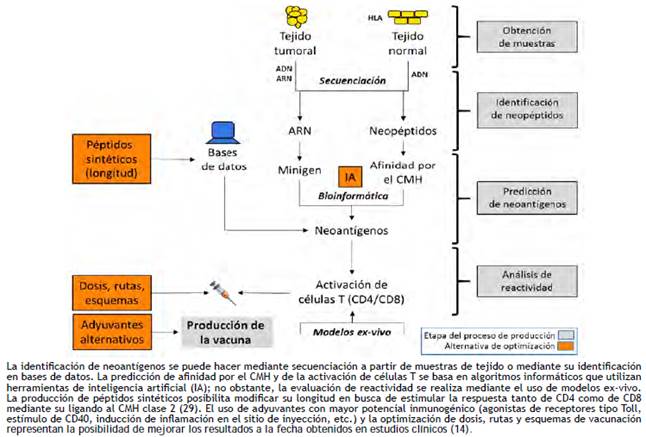
La secuenciación de nueva generación del exoma completo y el uso de bioinformática y algoritmos de inteligencia artificial constituyen los mecanismos esenciales para la identificación y predicción de neoepítopes, los cuales, una vez identificados, deben analizarse en pruebas ex-vivo para evaluar su capacidad inmunogénica (fig. 1).A pesar del desarrollo tecnológico, la identificación de neoantígenos sigue siendo un reto y, en general, los métodos actuales llevan a una baja tasa de validación para su uso en la producción de vacunas personalizadas (1%-3%) 12,28, situación que induce la búsqueda de alternativas para optimizar su inmunogenicidad y eficacia más allá de la identificación y predicción de neoantígenos como base de las mismas (fig. 1).
Vacunas basadas en neoantígenos y carga de enfermedad
Los logros obtenidos con la inmunoterapia y los mecanismos de su vía efectora plantean la posibilidad de su extensión a un número importante de neoplasias malignas. Sin embargo, su evaluación ha privilegiado tumores con alto potencial inmunogénico (melanoma, cáncer de pulmón, inestabilidad microsatelital) 14, que no necesariamente son los más prevalentes.
La extensión de la inmunoterapia genera incertidumbre frente a la sostenibilidad de los sistemas de salud, pero a su vez da luces sobre la probabilidad de tener mayor impacto en la reducción de la mortalidad, la cual hasta el momento se determina mayoritariamente por intervenciones preventivas sobre tumores como los asociados a infección y a tabaco, y como se anotó, por la detección temprana del cáncer 29.
Las intervenciones preventivas han mostrado hasta el momento ser más costo-efectivas que las intervenciones terapéuticas; sin embargo, quizás con excepción de la vacunación contra el virus del papiloma humano, su potencial impacto en la reducción de la mortalidad no ha avanzado mayoritariamente en los últimos años 30. De forma similar, la tamización como herramienta de detección temprana solo se ha consolidado para tres tipos de cáncer (cuello uterino, mama y colon), y su implementación genera controversia frente a la necesidad de una elevada inversión de recursos (asequibilidad) y la capacidad de los sistemas de salud para implementar programas efectivos 31. En consecuencia, el desarrollo de alternativas terapéuticas con alta eficacia, reducidos efectos secundarios y potencial uso extendido en un número amplio de tumores resulta de alto valor para el control del cáncer, ya que contrasta con herramientas disponibles como los medicamentos dirigidos a blancos moleculares, los que en la mayoría de casos benefician a una proporción minoritaria de pacientes dada la baja prevalencia de las mutaciones blanco, la limitada respuesta a tratamiento 32, y como se anotó, su moderado impacto en la supervivencia global. Además, es conocido que aun entre tumores con alto potencial inmunogénico las tasas de respuesta a los IPCI no superan el 30% 14.
El potencial descrito en el caso de las vacunas basadas en neoantígenos se contrabalancea por la dificultad para identificar antígenos candidatos, ya que solo alrededor del 10% de las mutaciones no sinónimas en las células tumorales podrían generar péptidos mutantes con gran afinidad por el CMH, pero solo alrededor del 1% de dichos péptidos podría ser reconocido por las células T 13,19. De allí que los tumores con gran carga mutacional resulten mejores candidatos para el tratamiento con este tipo de vacunas, aún cuando es posible inducir una respuesta adecuada en los tumores sin dicha condición como ya se describió.
En términos generales, los tumores de mayor prevalencia corresponden a neoplasias con bajo potencial inmunogénico que escapan al proceso de inmunoedición, durante el cual tumores con alto potencial inmunogénico tienden a ser eliminados (fig. 2)12,25,26; adicionalmente, algunos de estos tumores tienen diagnósticos elevados de neoplasias indolentes (mama, próstata, tiroides)33, los cuales coinciden con la más baja expresión de neoantígenos en diversos estudios 34.
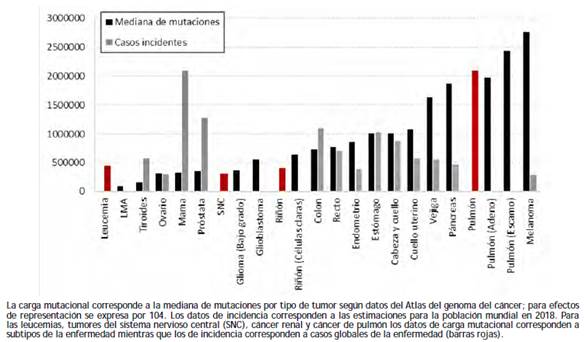
Fuentes: Castle JC et al. 26 - Globocan 2018 35 .
Figura 2 Relación entre carga mutacional e incidencia de cáncer
La exposición a ciertos factores de riesgo puede también jugar un papel relevante en la identificación de neoantígneos asociada a la carga mutacional. En el caso del cáncer de pulmón (un tumor con elevada prevalencia derivada de la exposición a tabaquismo), se observa una relación directa entre la exposición a tabaco y la carga mutacional. Por el contrario, la presencia de VPH de alto riesgo en los tumores de cabeza y cuello se asocia con menor carga mutacional, sugiriendo que en este caso la infección podría reducir la necesidad de mutaciones en ciertos genes conductores para inducir el daño celular 26.
El tipo de cáncer parecería entonces un determinante del éxito terapéutico. De hecho, terapias como la de células T con receptor de antígeno quimérico han mostrado resultados promisorios en neoplasias hemato-linfoides, pero su extensión a tumores sólidos ha sido limitada 15. De otra parte, un análisis del microambiente tumoral para 14 tipos de cáncer mostró que la carga mutacional no tuvo relación con la presencia de neoantígenos en carcinoma hepático, cáncer de próstata y cáncer de tiroides, y que la relación entre carga de neoantígenos, expresión de PD-L1 y actividad citolítica es cambiante entre tipos de cáncer sin asociación clara entre estas variables para tumores como el glioblastoma multiforme y los cánceres de próstata, cabeza y cuello, y pulmón de células no pequeñas 34.
El mejor entendimiento de las implicaciones de la variabilidad en la carga mutacional y la expresión de neoantígenos frente al éxito terapéutico de las vacunas y otras formas de inmunoterapia permitirá una mejor selección de tumores y pacientes, reduciendo de esta forma la incertidumbre frente a los efectos de las nuevas tecnologías en la carga de enfermedad y la sostenibilidad de los sistemas de salud. De momento, la menor probabilidad de identificar y predecir neoantígneos en tumores de alta prevalencia relaja la incertidumbre sobre la carga económica; sin embargo, la respuesta al tratamiento en tumores con bajo potencial inmunogénico y la posibilidad de transformar tumores fríos en tumores calientes generan de nuevo alarmas frente a los costos del tratamiento del cáncer asociados al desarrollo de vacunas basadas en neoantígenos, a pesar de que, desde otra perspectiva, estas representen un futuro promisorio en el control de la enfermedad.
Las vacunas basadas en neoantígneos en la práctica clínica
El incremento en la supervivencia global observado con los IPCI representa un punto de quiebre en la tendencia al uso de desenlaces centrados en la neoplasia y no en el paciente para la evaluación de tecnologías. A la fecha, los estudios de fase temprana para las vacunas basadas en neoantígenos han utilizado como desenlaces objetivo la supervivencia libre de progresión, la supervivencia libre de recaída y las tasas de respuesta 22-24; no obstante, sería deseable que en fases subsiguientes se apunte como objetivos primarios la medición de la supervivencia global y la calidad de vida, toda vez que las bases biológicas descritas apuntan a un control más efectivo del tumor con menos efectos adversos dada la especificidad y condición no autóloga de los neoantígenos 15.
De otra parte, la combinación de las vacunas basadas en neoantígenos con IPCI ha mostrado mejor control tumoral y respuesta completa en tumores refractarios como producto de una mayor potenciación de la respuesta inmunológica 14, pero la posibilidad de combinar las vacunas con otras formas de tratamiento más allá de la inmunoterapia tiene interesantes potencialidades. Su combinación con radioterapia y quimioterapia podría mejorar la respuesta de las células T por diferentes mecanismos como la mayor producción de antígenos, la reducción de la inmunosupresión en el microambiente tumoral, el incremento en el transporte de células T al tejido y la mayor actividad funcional de células T no ligadas a neoantígenos específicos 13. Adicionalmente, de obtenerse una mejoría en la respuesta terapéutica, podría reducirse la dosificación de otras terapias sistémicas disminuyendo de esta forma su toxicidad.
Un área con poca discusión a la fecha es el uso combinado con cirugía. En la actualidad, el tratamiento multimodal es la elección en enfermedad localmente avanzada, pero a pesar de las ventajas de este abordaje, los resultados observados son disímiles entre tipos de cáncer debido a la eficacia variable de los tratamientos sistémicos, la toxicidad asociada que limita su uso más extendido y las variaciones en el orden de administración de los tratamientos (neoadyuvancia, adyuvancia, concomitancia) 36,37. La posibilidad de utilizar las vacunas en esquemas combinados con cirugía, particularmente en adyuvancia, podría no solo lograr mejores resultados en el control local sino además extender el tiempo libre de enfermedad, visión que se podría ampliar al manejo de la enfermedad temprana en tumores con alta letalidad como el cáncer de páncreas, dada la alta especificidad y bajos efectos secundarios de las vacunas basadas en neoantígenos.
Los efectos potenciales en la práctica clínica del uso de las vacunas en abordajes combinados incluyen no solo la variación en la frecuencia de uso de las intervenciones terapéuticas, sino además la conformación de equipos interdisciplinarios y la relación de los mismos con la industria de tecnología biomédica. Como se anotó, los tratamientos multimodales han inducido la acción interdisciplinaria, lo que comprende las especialidades básicas para el diagnóstico y tratamiento de la enfermedad, y en una visión más integral, los servicios de soporte oncológico 3. Desde el desarrollo de terapias dirigidas a blancos moleculares se vislumbra la necesidad de incluir en el equipo multidisciplinario la visión de la biología molecular, hecho que se ha surtido en gran medida con el entrenamiento del patólogo; sin embargo, el uso de vacunas basadas en neoantígenos y su combinación potencial con otras terapias sistémicas requeriría una participación más activa de biólogos y bioinformáticos a fin de tomar la mejor decisión terapéutica (número y longitud de neoantígenos a utilizar, vía de suministro, tipo de combinaciones) y tener mayores garantías en el desarrollo de las vacunas.
De otra parte, la mayor eficacia y seguridad derivada de la identificación de neoantígenos únicos al tumor de cada paciente se contrapone con los retos de producir una vacuna única para cada caso, situación que genera un relacionamiento diferente de los servicios oncológicos con las compañías de tecnología biomédica con una cadena de suministro de mayor complejidad, en donde el tiempo, la comunicación permanente durante el proceso de producción y la coordinación logística son factores críticos.
Acceso a las vacunas basadas en neoantígenos en los servicios oncológicos
Paradójicamente, la medicina de precisión (tratamientos personalizados) ha basado su introducción en la rutina de servicios, en gran medida, en una evidencia de menor precisión que las tecnologías precedentes para el manejo sistémico del cáncer. Más allá del modesto efecto sobre desenlaces relacionados con el paciente, esto concierne a las dificultades que impone al diseño de estudios clínicos la naturaleza de intervenciones altamente específicas para el individuo y por tanto no generalizables a un grupo amplio de pacientes, a la imposibilidad de incluir en un estudio todas las combinaciones terapéuticas que darían mejores resultados de acuerdo con los perfiles moleculares de cada paciente, y a la toma de decisiones basada en la mirada restringida que otorga una muestra simple de tejido (biopsia) frente a la vasta heterogeneidad tumoral existente 38.
Las vacunas basadas en neoantígenos tienen mayor especificidad que las terapias dirigidas a blancos moleculares, por lo que su evaluación en estudios aleatorizados de fase 3 representa un reto, que se traduce en incertidumbre para los procesos de evaluación tecnológica, su licenciamiento y su introducción en los servicios oncológicos, e induce la justificación de aprobaciones y prácticas basadas en estudios pequeños de fases tempranas (tabla 2), con constitución de cohortes post-licenciamiento en donde se verifiquen los resultados previos; procedimiento que ha generado serios cuestionamientos por la baja correlación observada en los resultados pre y post-licenciamiento en el caso de las terapias dirigidas a blancos moleculares 6.
Tabla 2 Estudios clínicos de vacunas basadas en neoantígenos registrados en clinicaltrials.gov
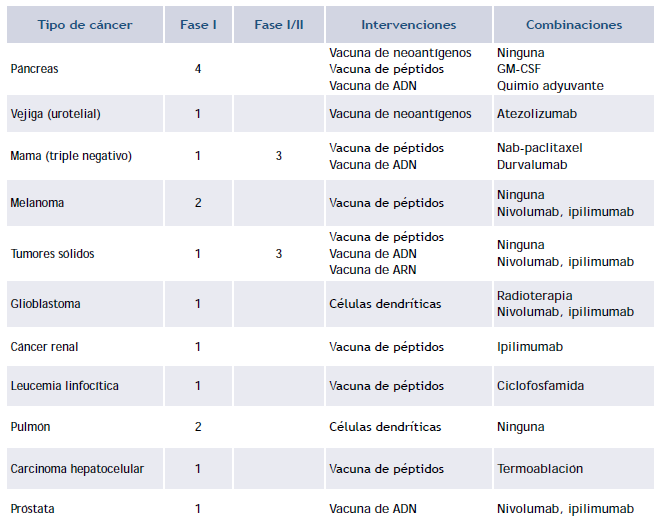
Adaptado de: Jiang T et al., J Hematol Oncol; 2019 12.
De otra parte, la selección de neoantígenos para la producción de vacunas se basa, igual que las terapias dirigidas a blancos moleculares, en el análisis de una muestra de tejido que se complementa con pruebas funcionales ex-vivo (fig. 1) 20. A este respecto, la disponibilidad de tejido para los múltiples análisis que requeriría su combinación con otras terapias puede resultar un reto ante tumores con baja accesibilidad anatómica, y a su vez, la disponibilidad de tecnologías para el análisis resulta determinante para el acceso al tratamiento no solo entre individuos (por su costo) sino además entre poblaciones.
Como se anotó, la identificación y predicción de neoepítopes se realiza mediante secuenciación de nueva generación y el uso de algoritmos de inteligencia artificial (fig. 1). A la fecha existen varias herramientas para la predicción con algoritmos construidos sobre grandes bases de datos, algunas de ellas con información de epítopes experimentalmente validados 12; sin embargo, la tasa de validación de neoantígenos sigue siendo muy baja, situación que podría ser aun más deficiente en poblaciones diferentes a aquellas que aportaron la información para las bases de datos existentes, y particularmente crítica para países en desarrollo en donde la recolección de dicha información es poco probable en el corto y mediano plazo.
La última etapa en la producción de vacunas basadas en neoantígnos es su formulación, proceso que a la fecha toma de 3 a 5 meses 13. Para un uso extendido, la producción de vacunas personalizadas requiere una mirada diferente a las prácticas de manufactura actuales que basan su optimización en la producción a gran escala 14. Esto no ocurre aún en países de altos ingresos y su introducción en países de menores ingresos se ve poco factible, lo que incrementa la brecha existente en el control de la enfermedad.
Conclusiones
Las vacunas basadas en neoantígenos son una alternativa promisoria para el tratamiento del cáncer dada su potencial eficacia y la seguridad derivada de su especificidad. La información disponible sugiere efectos positivos en el control de la enfermedad y en la práctica clínica, mientras que su introducción plantea retos a los sistemas de salud en torno a su reglamentación y sostenibilidad.
La promesa de tratar los pacientes como individuos únicos buscando su mayor beneficio y menor riesgo contribuiría a reducir las diferencias en la obtención de resultados con el tratamiento del cáncer generando mayor equidad. Sin embargo, debido a la complejidad de su proceso de producción, es posible que las vacunas basadas en neoantígenos tarden más que otros medicamentos dirigidos a blancos moleculares en ingresar a mercados de poblaciones de ingresos medios y bajos, a lo que se suma el hecho de que la información de epítopes disponible en bases de datos no es representativa de estas poblaciones, lo que genera una menor posibilidad de predicción de epítopes ante la falta de información estructurada.
En consecuencia, trabajar con visión de futuro en el establecimiento de marcos regulatorios y operativos apropiados para su investigación, desarrollo y manufactura resulta fundamental a fin de buscar el máximo aprovechamiento de estas tecnologías y reducir las barreras de acceso por nivel de ingreso.