Introducción
El cáncer de pulmón se diagnosticó en 2,1 millones de pacientes y causó 1,8 millones de muertes en el 2018 en todo el mundo, representando aproximadamente 1 de cada 5 muertes por cáncer y ocupando el primer lugar en letalidad por cáncer a nivel mundial 1. La prevalencia en Colombia de cáncer de pulmón, según la cuenta de alto costo (CAC) a enero del 2018, fue de 7,9 por 100.000 habitantes; la proporción de casos nuevos reportados entre enero del 2017 y enero del 2018 fue de 2,5 por 100.000 habitantes y la mortalidad fue de 2,5 por 100.000 habitantes 2. La incidencia estandarizada por edad del cáncer de pulmón en Colombia descrita por GLOBOCAN es de 10,1 por 100.000 habitantes 3.
A pesar de que la CAC reportó que a enero del 2018 el cáncer de pulmón ocupa la octava posición en frecuencia incluyendo hombres y mujeres 2, el Ministerio de Salud y Protección Social, en su guía de práctica clínica para la detección temprana, diagnóstico, estadificación y tratamiento del cáncer de pulmón reportó que es la segunda causa de muerte en hombres y la cuarta en mujeres 4.
El diagnóstico temprano del cáncer de pulmón está claramente relacionado con su pronóstico y mortalidad 5. La detección temprana a través de programas de cribado con el uso de tomografías de baja dosis (LDCT, por sus siglas en inglés) ha sido ampliamente estudiado y recientemente los reportes preliminares del estudio europeo de cribado de pulmón NELSON en pacientes fumadores y exfumadores pesados, con un seguimiento de 10 años, encontró una reducción del 26% en la mortalidad de cáncer de pulmón en hombres (riesgo relativo 0,74. 95% CI: 0,60-0,91) y 39% en mujeres (riesgo relativo 0,61. 95% CI: 0,35-1,04) en el brazo de LDCT vs el control 6.
A pesar de estos datos, en Colombia aún no existe un programa de cribado de cáncer de pulmón, que claramente es necesario para el diagnóstico temprano y el manejo oportuno.
El objetivo de este estudio es describir las características demográficas, histopatológicas, biología molecular tumoral y estadificación de los pacientes con cáncer de pulmón de célula no pequeña (CPCNP) atendidos en el Instituto Nacional de Cancerología (INC) en un periodo de 5 años.
Materiales y métodos
Estudio descriptivo de corte transversal, donde se describieron diferentes variables clínicas, demográficas, histopatológicas, biología molecular tumoral y estadificación, basado en la recolección de datos de historias clínicas de pacientes con diagnóstico de CPCNP en un grupo poblacional tratado en el INC entre 01 de diciembre de 2013 y 31 de diciembre 2018. Los criterios de inclusión fueron pacientes mayores de 18 años con confirmación patológica en el INC de CPCNP tratados en el periodo descrito, que se encontraron en los registros de la consulta externa de oncología clínica y cirugía de tórax. Los criterios de exclusión fueron pacientes con historias clínicas cuya calidad no permitía recopilar la información necesaria para el diligenciamiento de la herramienta de captura, variantes de tumores neuroendocrinos, sarcomas y carcinosarcomas. Se utilizó la 7° y 8a edición del TNM según lo descrito en la historia clínica para la estadificación clínica y patológica de los pacientes incluidos. Los porcentajes de pacientes con mutación del receptor de factor de crecimiento epidérmico (EGFR) y los reordenamientos de la cinasa de linfoma anaplásico (ALK) se describen con respecto a la población general y no con respecto al número de pacientes a quienes se les realizó la prueba.
El proyecto fue presentado y aprobado en el comité de ética e investigación del INC; posteriormente, la información se recopiló en un formulario electrónico de la plataforma RedCap, los datos fueron revisados y validados por el grupo de monitoría del INC.
Resultados
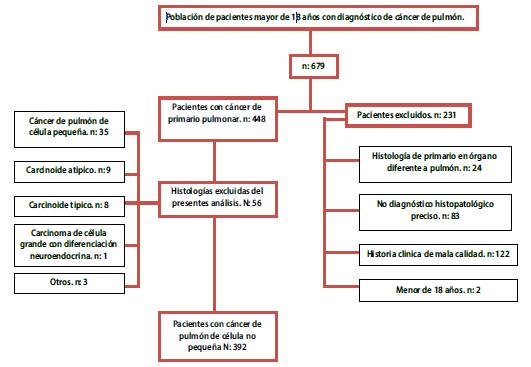
Desde diciembre 2013 a diciembre 2018 se evaluaron 679 historias clínicas con diagnóstico de cáncer de pulmón, 448 pacientes tenían patologías revisadas en el INC e historias clínicas completas, ver Figura 1. De estos 448 pacientes, 392(87,5%) correspondieron a CPCNP, 35 (7,8%) tenían cáncer de pulmón de célula pequeña (CPCP) y 21 (4,6%) tenían otras histologías.
La mediana de edad de los 392 pacientes con CPCNP fue 65.9 años (rango, 28,9 a 88,9 años). 198 (50,5%) pacientes fueron mujeres, obteniendo una relación hombre mujer 1:1, ver Tabla 1. En la distribución por grupo etario, se encontró que el 90.6% de los casos eran mayores de 50 años. En mujeres, el grupo etario de 70 a 74 años fue aquel con la mayor cantidad de casos reportados y en hombres fue el grupo etario de 65 a 69 años, ver Figura 2.
Tabla 1 Datos demográficos, histología y estadificación clínica.
| Género | n(%) |
|---|---|
| Mujeres | 198(50,5) |
| Hombres | 194(49,5) |
| Tabaquismo | |
| Si | 211(53,8) |
| No | 157(40,1) |
| No dato | 24(6,1) |
| ECOG* | |
| 0 | 55(14) |
| 1 | 192(49) |
| 2 | 92(23,5) |
| 3 | 46(11,7) |
| 4 | 7(1,8) |
| Histología | |
| Adenocarcinoma | 293(74,7) |
| Carcinoma escamocelular | 73(18,6) |
| Carcinoma de célula grande | 12(3,1) |
| Carcinoma tipo NOS** | 11(2,8) |
| Carcinoma adenoescamoso | 3(0,8) |
| Estadificación clínica***: | |
| I | 12(3,1) |
| IA1 | 6 |
| IA2 | 1 |
| IB | 5 |
| II | 14(3,6) |
| IIA | 6 |
| IIB | 8 |
| III | 37(9,4) |
| IIIA | 18 |
| IIIB | 17 |
| IIIC | 2 |
| IV | 309(78,8) |
| IV | 212 |
| IVA | 42 |
| IVB | 55 |
| No dato | 20(5,1) |
* Eastern Cooperative Oncology Group (ECOG) **No especificado de otra manera (NOS). ***Se utilizó la 7a y 8a edición del TNM según lo descrito en la historia clínica.
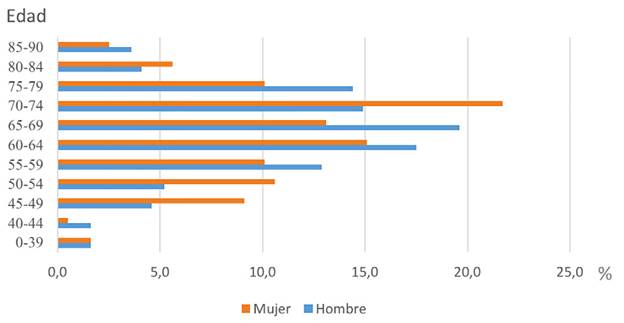
Figura 2 Porcentaje de pacientes con cáncer de pulmón de célula no pequeña según grupo etario y género.
Antecedente de tabaquismo se presentó en 211 (53,8%) pacientes, 157 (40,1%) no fumadores y no hubo dato en 24 (6,1%). 147 de los pacientes fumadores eran hombres, lo que equivale al 75.8% de la población masculina. 64 eran mujeres, lo que equivale a 32,3% de la población femenina. El consumo de tabaco por grupo etario y género se describe en la Figura 3.
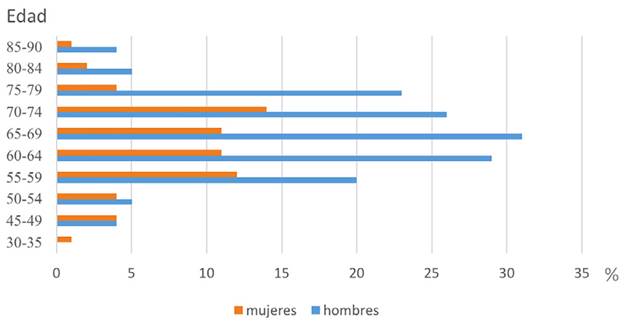
Figura 3 Porcentaje de pacientes con cáncer de pulmón de célula no pequeña y antecedente de tabaquismo según grupo etario y género.
Antecedente neoplásico se presentó en 33 (8,4%) pacientes. Dentro de los principales antecedentes neoplásicos se encontró el de cáncer de piel, no melanoma en 7 (1,8%) pacientes, mama en 7 pacientes, próstata en 4 pacientes, colon en 3 pacientes y tiroides en 2 pacientes, entre otros. El Eastern Cooperative Oncology Group (ECOG) de los pacientes, según la primera consulta de oncología clínica o cirugía de tórax, se describe en la Tabla 1.
El adenocarcinoma fue la histología más frecuente de los CPCNP, con 293 (74,7%) pacientes, lo que equivale a 65,4% de los 448 pacientes con cáncer de pulmón. El carcinoma escamocelular ocupó el segundo lugar de los CPCNP con 73 (18,6%) pacientes, ver Tabla 1. Al revisar los 157 pacientes no fumadores, se encontró que 136 (86,7%) tenían adenocarcinomas, 11 (7%) tenían carcinomas escamocelulares, 6 (3,8%) tenían carcinomas de célula grande y 4 (2,5%) eran no especificados de otra manera (NOS, por sus siglas en inglés).
La estadificación clínica inicial se muestra en la Tabla 1. No hubo dato del TNM clínico inicial en 20 (5,1%) pacientes. La estadificación patológica mostró que 16 (80%) de estos 20 pacientes tenían CPCNP en estadios I y II, ver Tabla 2.
Tabla 2 Estadificación patológica* de los pacientes sin dato en estadificación clínica.
| n(%) | |
|---|---|
| I | 8(2) |
| IA1 | 3 |
| IA3 | 1 |
| IB | 4 |
| II | 8(2) |
| IIA | 5 |
| IIB | 3 |
| III | 1(0,2) |
| IIIA | 1 |
| IV | 2(0,5) |
| IV | 1 |
| IVA | 1 |
| No dato | 1(0,2) |
*Se utilizó la 7a y 8a edición del TNM según lo descrito en la historia clínica.
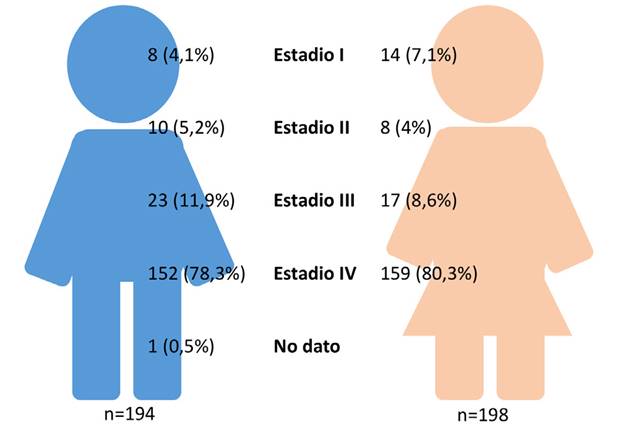
La estadificación patológica de los pacientes con CPCNP se describe en la Tabla 3 y según el género, en la Figura 4. De los 40 pacientes que tenían un estadio patológico I o II, 16 pacientes tenían antecedente neoplásico, lo que equivale al 40%.
Tabla 3 Estadificación patológica*
| n(%) | |
|---|---|
| I | 22(5,6) |
| IA1 | 8 |
| IA2 | 2 |
| IA3 | 2 |
| IB | 10 |
| II | 18(4,6) |
| IIA | 9 |
| IIB | 9 |
| III | 40(10,2) |
| IIIA | 21 |
| IIIB | 17 |
| IIIC | 2 |
| IV | 311(79,3) |
| IV | 213 |
| IVA | 43 |
| IVB | 55 |
| No dato | 1(0,3) |
Tabla 4 Biología molecular y características clínicas.
| Mutación EGFR | n | % |
|---|---|---|
| Presente | 83 | 21,2 |
| Ausente | 149 | 38,0 |
| Sin información | 160 | 40,8 |
| Total | 392 | |
| Genero de pacientes EGFR positivos | ||
| Femenino | 53 | 63,9 |
| Masculino | 30 | 36,1 |
| Total | 83 | |
| Antecedente de tabaquismo en pacientes EGFR positivos | ||
| Fumadores | 26 | 31,3 |
| No fumadores | 53 | 63,9 |
| Sin información | 4 | 4,8 |
| Total | 83 | |
| Edad de pacientes EGFR positivos | Mediana: 67,2 años (rango 40,1-85,9) | |
| Reordenamientos de ALK | n | % |
| Presente | 18 | 4,6 |
| Ausente | 67 | 17,1 |
| Sin información | 307 | 78,3 |
| Total | 392 | |
| Género de pacientes con reordenamientos para ALK | ||
| Femenino | 10 | 55,6 |
| Masculino | 8 | 44,4 |
| Total | 18 | |
| Antecedente de tabaquismo en pacientes con reordenamientos para ALK | ||
| Fumadores | 6 | 33,3 |
| No fumadores | 9 | 50,0 |
| Sin información | 3 | 16.7 |
| Edad de pacientes con reordenamientos para ALK | Mediana: 53,3 años (rango 33,6-76,5) | |
| PDL 1 | n | % |
| <1% | 19 | 4,8 |
| 1-50% | 14 | 3,6 |
| >50% | 2 | 0,5 |
| Sin información | 357 | 91,1 |
| Total | 392 | |
*Se utilizó la 7a y 8a edición del TNM según lo descrito en la historia clínica.
Desde el punto de vista molecular se realizó la prueba para identificar mutaciones en EGFR a 232 pacientes, de los cuales 83 tenían EGFR positivo; de esta forma se detectó la mutación en el 21,2% del total de la población. Los reordenamientos de ALK se identificaron en 4,6% de los pacientes. Un paciente presentaba concomitantemente EGFR y ALK positivos. PDL 1 solo se midió en el 9% de la población. Las variables clínicas de estos pacientes se describen en la Tabla 4.
Discusión
A nivel mundial, el cáncer de pulmón es el cáncer diagnosticado con mayor frecuencia (11.6%) y la principal causa de muerte por cáncer (18.4%) 1. El tipo histológico más frecuente en los pacientes con cáncer de pulmón es el CPCNP, correspondiendo al 85% 1,7. En nuestra serie, el 87,5% de los pacientes con cáncer de pulmón tenían CPCNP, porcentaje similar al descrito en la literatura.
La mediana de edad de nuestros pacientes fue de 65,9 años, por debajo de lo reportado en el registro SEER (Surveillance, Epidemiology, and End Results) en Estados Unidos, el cual describe una mediana de edad al momento del diagnóstico de 70 años 8.
En los últimos 40 años, en Estados Unidos, la tasa de incidencia del cáncer de pulmón ha disminuido constantemente en los hombres (de 90 por 100,000 en 1975 a 71 por 100,000 en 2010-2015), mientras que tuvo una tendencia creciente en las mujeres (de 25 por 100,000 en 1975 a 52,3 por 100.000 en 20102015), comenzando a disminuir solo desde mediados de la última década, por lo que la proporción hombre: mujer viene equiparándose 9. La CAC reportó que el total de las personas con cáncer de pulmón de acuerdo con su sexo fue de 1995 hombres y 1997 mujeres, con una relación 1:1 hombre:mujer 2. En nuestra serie, 50,5% de los pacientes fueron mujeres, obteniendo una relación similar a la descrita por la CAC.
El tabaquismo, como el agente etiológico único, es el factor de riesgo más importante del cáncer de pulmón y en el mundo se estima que 80% de los casos de cáncer de pulmón en hombres y 50% en las mujeres cada año son causados por fumar 10. En nuestro estudio, el antecedente de tabaquismo se presentó en 75,8% de los hombres y en 32,3% de las mujeres. En Estados Unidos, aproximadamente 1015% de los casos de CPCNP ocurren anualmente en no fumadores, más comúnmente en mujeres que en hombres (17,5% vs 6,9%, respectivamente; P<.001). En contraste, en Asia, más del 50% de las mujeres con cáncer de pulmón nunca han fumado 11. Esto último se acerca más a lo encontrado en nuestra serie.
Aunque se desconoce la causa de la alta tasa de cáncer de pulmón en los no fumadores asiáticos, la exposición a los humos de calentamiento de aceites de cocina y la quema de carbón en áreas mal ventiladas se ha visto implicada 11. Costumbres frecuentes, especialmente en la población rural colombiana, pero que no fueron parte de las variables evaluadas en el presente estudio.
El antecedente neoplásico se encontró en 8,4% de nuestros pacientes y a pesar de que se ha descrito como un factor facilitador para la presentación de cáncer de pulmón 12, en nuestro estudio no hubo una relación clara. El 40% de los pacientes con estadio patológico I o II, tenían antecedente neoplásico, lo que hace pensar que gran parte de los pacientes con estadios tempranos en nuestra institución fueron pacientes diagnosticados durante la estadificación o seguimiento de otras neoplasias.
La variante histológica más frecuente fue el adenocarcinoma, con un 74,7% de los pacientes con CPCNP, lo que corresponde a 65,4% de los pacientes con cáncer de pulmón. Este porcentaje fue mucho mayor al reportado en Estados Unidos, donde se estima que el adenocarcinoma corresponde al 50% de todos los canceres de pulmón 13. Sin embargo, en poblaciones de latinoamericanos ya se había ratificado que dicho valor era mayor al reportado globalmente y se había descrito que el adenocarcinoma correspondía al 76-86% de los CPCNP 14,15. El adenocarcinoma también fue el tipo histológico más frecuente en los pacientes no fumadores, correspondiendo al 86,7% de los CPCNP. Este porcentaje es aún mayor al descrito previamente en la población general, hallazgo similar a lo descrito en la literatura en la población nunca fumadora 11.
El carcinoma escamocelular se presentó en el 18,6%, de los CPCNP, un valor mucho menor al reportado en algunos países de Europa donde se pueden observar porcentajes de 32% para este tipo histológico 16.
En nuestra serie, la mayoría de los pacientes consultaron en estadios clínicos avanzados de la enfermedad. 88,2% tenían estadio clínico III o IV y solo 6,7% de los pacientes se encontraban en estadio clínico I y II. En el registro SEER se describe que el cáncer de pulmón en Estados Unidos se presenta como una enfermedad localizada en 16% de los pacientes, con compromiso regional en 22% y compromiso a distancia en 57% de los pacientes 8. En Méjico los pacientes en estadio I y II son considerados casi anecdóticos, 98 a 99% de los pacientes son diagnosticados en estadios tardíos de la enfermedad, por lo que en agosto del 2018 el gobierno anunció el lanzamiento del programa nacional de cribado de cáncer de pulmón 17. En Brasil, el 70% de los casos de cáncer de pulmón son diagnosticados como localmente avanzados o metastásicos, mientras que solo el 8% son diagnosticados en estadio I 18. En Perú, en un estudio realizado en el Instituto Nacional de Enfermedades Neoplásicas (INEN) entre el 2010 y el 2014, se diagnosticaron 9,2% de los pacientes en estadio III y 85,5% de los pacientes en estadio IV. Sin embargo, en un estudio en un hospital privado en el mismo periodo de tiempo se encontró que 20% de los pacientes se hallaban en estadio III y 64% en estadio IV 19.
No se encontraron datos de estadificación clínica inicial en 20 pacientes (5,6%), pero posteriormente a la realización de estudios para su estadificación patológica, se encontró que el 80% de estos 20 pacientes tenían CPCNP en estadios tempranos. En nuestra serie, 89,5% de los pacientes se encontraban en estadios patológicos III o IV, negando la posibilidad de ser candidatos a manejos quirúrgicos curativos. La baja proporción de pacientes con estadios tempranos de la enfermedad, resalta la necesidad de continuar la búsqueda de estrategias en niveles de atención inicial que permita una captación más temprana de estos pacientes, así como mejorar el acceso a centros especializados de pacientes con sospecha de cáncer de pulmón.
Desde el punto de vista molecular, la mutación EGFR se detectó en el 21,2% del total de la población, lo cual es concordante con otros trabajos que reportan una proporción similar en Colombia 20. Es de resaltar que el 63,9% de los pacientes en quienes se identificó mutación del EGFR eran mujeres y en el mismo porcentaje no tenían antecedente de tabaquismo.
En nuestra serie, se identificaron reordenamientos de ALK en 4,6% del total de la población, similar al 4,1% descrito en la población colombiana, reportada en una reciente publicación que incluyo 9 países latinoamericanos 21. El 55% de los pacientes con reordenamientos ALK eran mujeres, la proporción de no fumadores fue del 50% y la mediana de edad fue de 53,3 años (rango 33,6-76,5). Lo cual coincide con la tendencia de pacientes más jóvenes sin antecedente de tabaquismo a portar dichas mutaciones que los hacen susceptibles de terapia dirigidas. Cabe resaltar que a la gran mayoría de nuestros pacientes con CPCNP no se les realizó el perfil mutacional completo, lo anterior podría ser explicado porque en general las mutaciones conductoras reconocidas tienen medicamentos cuya aprobación es relativamente reciente en nuestro país; en ese sentido, la carencia de fármacos presenta limitaciones en el adecuado abordaje de diagnóstico molecular y consecuentemente en el tratamiento de la época. Lo descrito, en primer lugar nos invita a continuar la lucha por tratar de acercarnos a un mejor conocimiento de la enfermedad para estar a la vanguardia en el tratamiento de nuestros pacientes y de forma adicional, se plantea la necesidad de un trabajo complementario que nos permita conocer mejor esta información por lo que a futuro se podrían realizar dichos estudios moleculares en esta cohorte y mejorar la comprensión del cáncer de pulmón en nuestra población.
Reconocemos las limitaciones de nuestro estudio, propias de un estudio retrospectivo, entre ellas la dificultad en la recolección completa de todas las variables clínicas, un porcentaje alto de pacientes excluidos por no tener historias clínicas de buena calidad o un diagnóstico histopatológico preciso. Pero sin duda se sientan las bases para una mejor comprensión del cáncer de pulmón en nuestro país, lo que nos permitirá diseñar nuevos trabajos para continuar construyendo dicho conocimiento e idear estrategias que nos lleven a un diagnóstico oportuno, abordajes terapéuticos actualizados y concordantes con los progresos en el manejo de esta enfermedad.
Conclusiones
Nuestro estudio incluye una cohorte con un número significativo de pacientes que nos permiten dibujar un panorama inicial del cáncer de pulmón de célula no pequeña, el cual nos muestra una gran proporción de pacientes con estadios avanzados de la enfermedad y pone en perspectiva la necesidad de idear nuevas estrategias para la detección temprana y el acceso rápido a un abordaje especializado y multidisciplinario.
Se deben ampliar los estudios de factores de riesgo, pues la relación con el hábito tabáquico es menor a la reportada previamente y se requieren trabajos observacionales que nos permitan contemplar otros factores que pueden estar impactando en la incidencia de esta enfermedad para continuar ideando estrategias de prevención.
Finalmente, recalcar la importancia de detallar el perfil mutacional de esta patología, pues aún son escasos los datos y esto debe impulsar la realización de nuevos trabajos que completen este aspecto, así como en la práctica clínica velar por realizar dichas pruebas que nos permitan brindar tratamientos efectivos que estén a la vanguardia y de esta manera impactar en la supervivencia de nuestros pacientes