Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.11 no.1 Bogotá Jan./Mar. 2007
ARTÍCULO ORIGINAL
Tuberculosis en pacientes con infección por VIH en el Hospital Universitario de San Ignacio, 2002-2006
Tuberculosis in patients with HIV infection at the Hospital Universitario de San Ignacio, 2002-2006
JORGE ALBERTO CORTÉS1,2, PATRICIA HIDALGO3, DIANA LUCÍA REY SÁNCHEZ4 GUSTAVO ADOLFO PARRA SERRANO4, IVÁN FELIPE GUTIÉRREZ4
1Infectología Hospital Universitario de San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia.
2Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C., Colombia.
3 Unidad de Neumología, Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia.
4Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia.
Fecha de recepción: 07/11/2006; fecha de aceptación; 09/11/2006
RESUMEN
Introducción. La prevalencia de coinfección por VIH y tuberculosis es alta en los países en vías de desarrollo. El objetivo del estudio fue describir la incidencia, las características clínicas, el tratamiento y el resultado del mismo en pacientes con coinfección por tuberculosis y VIH/sida en el Hospital Universitario de SanIgnacio en Bogotá, Colombia, durante los años 2002 a 2006.
Materiales y métodos. Se seleccionaron pacientes con coinfección VIH/sida y tuberculosis. La revisión de las historias clínicas se hizo mediante un instrumento diseñado para la recolección de variables demográficas, clínicas, radiográficas y de la respuesta al tratamiento antituberculoso y antirretroviral.
Resultados. Se identificaron 24 pacientes en el programa, de los cuales, 79% eran hombres, con una edad promedio de 30 años. La incidencia anual osciló entre 0,62% y 3,5%. La principal forma de diagnóstico fue por anatomía patológica, en 63% de los casos. Se identificó tuberculosis pulmonar en 37%, extrapulmonar en 42% y diseminada en 21%. El recuento de CD4 en el momento del diagnóstico fue inferior a 200 en 79% de las ocasiones, con un promedio de 113 por mm3. A todos los pacientes se les suministró tratamiento antituberculoso con cuatro medicamentos y se registró una mortalidad de 20% en el grupo de pacientes con seguimiento completo. La mortalidad no se modificó sino a partir del segundo mes de tratamiento (p < 0,04).
Discusión y conclusiones. La mortalidad en pacientes con coinfección por tuberculosis y VIH fue alta, con un diagnóstico complicado debido a la baja sensibilidad de la baciloscopia de esputo y del cultivo. Es posible que se requieran medidas de quimioprevención en pacientes con recuentos de CD4 menores de 200
Palabras clave: tuberculosis, infecciones por VIH, infecciones por VIH/tratamiento, infecciones por VIH/complicaciones, agentes antituberculosos.
ABSTRACT
Background HIV and tuberculosis coinfection prevalence is high in developing countries. The objective of the present study was to describe the incidence, clinical characteristics, treatment and the clinical outcomes in patients with HIV/aids and tuberculosis coinfection at the Hospital Universitario de San Ignacio in Bogotá Colombia, between the years 2002 and 2006.
Materials and methods.We selected patients with HIV/aids and tuberculosis coinfection and reviewed the medical charts. Data was collected using a sheet for demographic, clinical and radiographical information, and outcomes of the antituberculous and antiretroviral treatment.
Results 24 patients were identified, 79% were male, with an average age of 30 years. Annual incidence had a range between 0.62% and 3.5%. The main diagnostic method was pathological results in 63% of the cases. The anatomical localization was pulmonary in 37%, extrapulmonary in 42% and milliary in 21%. The CD4 count was less than 200 in 79% of the cases, and the average CD4 count was 113 cells per mm3. All the patients had antituberculous treatment with four drugs and the mortality was 20% for the group of patients with a complete follow up. Mortality was not modified until the second month of treatment ( p < 0.04).
Discussion and conclusions. Mortality in patients with tuberculosis was high and the diagnosis was difficult due to the low sensitivity of sputum smear and Mycobacterium culture. Patients with CD4 count less than 200 may require chemoprophylaxis.
Key words: tuberculosis, HIV infections, HIV infections/treatment, HIV infections/complications, antituberculous agents.
INTRODUCCIÓN
Según la Organización Mundial la Salud (OMS) y ONUSIDA, en el 2002 el número estimado de casos de infección por VIH a nivel mundial fue de 42 millones aproximadamente, con un acumulado de más de 20 millones de muertes, de las cuales, 3 millones ocurrieron durante el ultimo año (1,2). Se estima que el número de casos de infección por el virus de la inmunodeficiencia humana (VIH) en Colombia en el 2005 estuvo entre 170.000 y 220.000 personas y 4.000 de ellos eran menores de 15 años (1). La situación de infección VIH/sida en Colombia está relacionada con la situación de pobreza, desempleo, conflicto armado y desplazamiento forzado, y su impacto sobre la falta de educación sexual, la temprana edad de inicio de relaciones sexuales y la baja tasa de uso de condón (3). Teniendo en cuenta la ausencia de un esfuerzo nacional de gran magnitud para su prevención, es de esperarse que la epidemia siga en incremento durante los próximos años.
Concomitantemente, se ha incrementado el número de casos de tuberculosis; se estima que hay 2.210 millones de infectados por tuberculosis en el mundo, equivalente a un tercio de la población mundial, con una incidencia anual de la enfermedad de más de 7 millones de personas y una mortalidad cercana a los 3 millones al año (4). En pacientes sin infección por VIH, el riesgo de desarrollar tuberculosis es de 0,4% al año, en comparación con 8% al año en pacientes con infección por VIH, con un riesgo relativo entre 20 y 170, según el grado de inmunosupresión. La presencia de VIH favorece la reactivación de la tuberculosis en personas con infección latente y la progresión a enfermedad diseminada en aquéllas con primoinfección o reinfección (5). En presencia de tuberculosis activa, la mortalidad puede llegar a ser hasta de 40% (6,7); estas cifras se ven afectadas por la alta mortalidad en los países en vías de desarrollo de Asia y África subsahariana. Se calcula que la tuberculosis puede causar el 30% de las muertes de pacientes con infección por VIH/sida y que el 10% de los casos de tuberculosis se relacionan con infección por VIH (7-9).
La mayoría de datos sobre coinfección VIH/ tuberculosis disponibles en el momento, provienen de estudios realizados en poblaciones diferentes a la nuestra. No obstante, se ha estimado que en Latinoamérica la prevalencia de VIH en pacientes diagnosticados con tuberculosis es de 5,9% y que las muertes por tuberculosis atribuibles al VIH se calculan alrededor de 6,5% (10). Los estudios hechos en Colombia muestran que la frecuencia de la infección por Mycobacterium tuberculosis en pacientes con VIH fluctúa entre 8% y 30%, y que es más frecuente la tuberculosis extrapulmonar (11). Este estudio pretende describir la asociación de tuberculosis y VIH/ sida en pacientes vinculados al programa de atención de VIH del Hospital Universitario de San Ignacio en Bogotá entre 2002 y 2006, los cuales tienen acceso a tratamiento antirretroviral y antituberculoso.
MATERIALES Y MÉTODOS
El estudio fue descriptivo y retrospectivo de los casos de coinfección VIH/sida y tuberculosis en el Hospital Universitario de San Ignacio.
Se seleccionaron los pacientes de la base de datos del programa de tuberculosis de la Unidad de Neumología con coinfección por VIH/sida y tuberculosis, con diagnóstico entre marzo de 2002 y junio de 2006. Este programa es sitio de referencia para pacientes con tuberculosis, con un total de 160 pacientes atendidos entre 2002 y 2006. El Hospital Universitario de San Ignacio también es sitio de referencia para los pacientes con VIH/sida, quienes son manejados por la Unidad de Infectología, la cual actualmente cuenta con cerca de 700 pacientes vinculados, con acceso al tratamiento antirretroviral y antituberculoso, y seguimiento médico especializado mensual.
Los datos recolectados se obtuvieron mediante la revisión de la historia clínica de los pacientes, con un formato diseñado para tal fin. Se incluyeron variables demográficas, clínicas, radiográficas y de la respuesta al tratamiento antituberculoso y antirretroviral.
El diagnóstico de VIH/sida se hizo al tenerse dos muestras positivas por la técnica de ELISA o el equivalente para VIH, y confirmación por Western Blot. El número de pacientes atendidos anualmente se tomó de los datos del Programa de VIH o del Departamento de Estadística del hospital.
Las definiciones de caso de tuberculosis corresponden a las descritas en los protocolos de vigilancia de salud pública de la Secretaría Distrital de Salud de Bogotá (12); se considera como "caso probable de tuberculosis pulmonar" a aquella persona que presente síntomas respiratorios por más de 15 días de duración, o la presencia de pérdida de peso, sudoración nocturna y fiebre de origen no claro; y, "caso probable de tuberculosis, el paciente con sintomatología crónica de algún órgano o sistema sin explicación establecida. El caso se confirma como tuberculosis pulmonar por la observación del bacilo en la baciloscopia de esputo o cultivo positivo para M. tuberculosis o con fibrobroncoscopia; y para tuberculosis extrapulmonar con histopatología, baciloscopia o cultivo positivo para Mycobacterium En el estudio se definió " tuberculosis diseminada" a la presencia de dos o más sitios comprometidos por la tuberculosis.
Se consideró la posibilidad de administrar tratamiento empírico en los casos en los que no se logró identificar por ningún método la presencia del bacilo tuberculoso o por la imposibilidad de practicar una prueba diagnóstica en el momento; se inició el tratamiento antituberculoso con mejoría clínica posterior al mismo
Se determinó que había curación de tuberculosis en aquellos pacientes que habían completado el tratamiento antituberculoso con evolución clínica favorable o en quienes habían tenido una muestra negativa al final del mismo y, al menos, en una ocasión anterior.
Se consideró que había intolerancia al tratamiento antituberculoso cuando se presentó cualquier efecto adverso que hubiera llevado a la suspensión temporal o definitiva del tratamiento antituberculoso. Se definió como interacción medicamentosa la administración concomitante de inhibidores de proteasa y rifampicina, y se consideró que no había interacción medicamentosa, si el antirretroviral administrado era efavirenz a una dosis diaria de 800 mg.
Los datos se analizaron por medio del programa Excel (Microsoft, versión 7,3). Para evaluar las diferencias entre medias o tasas se aplicó la prueba exacta de Fisher.
RESULTADOS
Se identificaron 24 pacientes con infección por VIH y diagnóstico de tuberculosis entre marzo de 2002 y junio de 2006. Diecinueve (79%) pacientes eran hombres, con un rango de edad entre 20 y 59 años y promedio de 30 años. De los 24 pacientes, 4 se encontraban en tratamiento antituberculoso en el momento del estudio, por lo cual sus datos no se incluyeron en el análisis de curación y mortalidad.
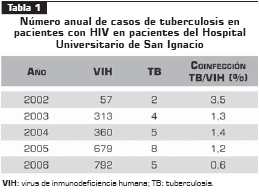
Los datos sobre la incidencia anual de tuberculosis de marzo de 2002 a junio de 2006 en el grupo de pacientes con VIH del Hospital Universitario de San Ignacio se presentan en la tabla 1, con un porcentaje anual que osciló entre 0,63% y 3,5%. Es posible que la incidencia esté subestimada para el 2006, teniendo en cuenta que se sólo se incluyeron los datos del primer semestre. El porcentaje anual promedio fue de 1,47%.
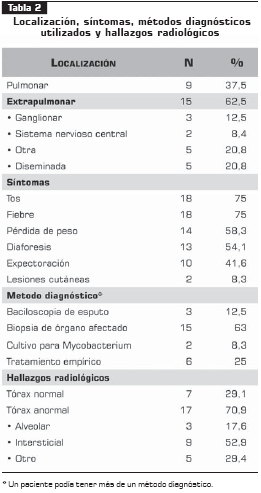
En la tabla 2 se listan los hallazgos clínicos, la localización de la tuberculosis, el método diagnóstico empleado y los hallazgos radiológicos. Se observó que la tuberculosis extrapulmonar fue el diagnóstico más frecuente en este grupo de pacientes. En 20,8% de los casos la presentación extrapulmonar se identificó en más de dos órganos y se consideró diseminada.
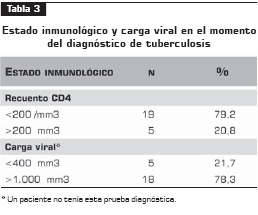
En la tabla 3 se describe el estado inmunológico de los pacientes. El recuento de CD4 fue 113 células por mililitro, en promedio, con un rango entre 7 y 364. El 79,2% de los pacientes ( n = 19) tenían un recuento de CD4 menor de 200. La carga viral en el momento del diagnóstico fue menor de 400 en 21,7% de los pacientes ( n = 5) y mayor en los restantes. Se documentó intolerancia al tratamiento antituberculoso en 13,6% ( n = 3), aunque en ningún caso llevó a retirar de forma permanente alguno de los medicamentos antituberculosos. En un solo paciente se documentaron interacciones medicamentosas con el tratamiento antirretroviral.
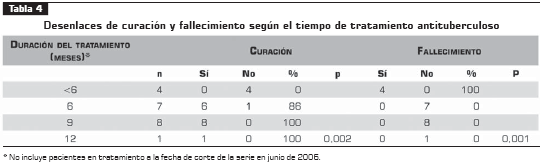
En la tabla 4 se presentan los desenlaces de curación y fallecimiento según el tiempo de tratamiento. De los 20 pacientes que terminaron el tratamiento antituberculoso (4 se encuentran actualmente en tratamiento), 4 pacientes fallecieron y 1 tuvo fracaso al tratamiento. Todos los fallecimientos se encontraron entre los pacientes con menos de 5 meses de tratamiento. Entre los pacientes con seis meses de tratamiento se documentó un fracaso y ninguno en aquéllos con 9 meses de tratamiento. Se encontró una diferencia estadísticamente significativa en la mortalidad de aquéllos que habían recibido menos de dos meses de tratamiento, con respecto a los que habían recibido un tratamiento más prolongado (p = 0,04).
DISCUSIÓN
En este estudio se describen las características clínicas, sociodemográficas y los desenlaces de 24 pacientes con coinfección de tuberculosis y VIH/sida del programa de tuberculosis y VIH del Hospital Universitario de San Ignacio, entre los años 2002 a 2006.
El rendimiento de la baciloscopia de esputo y del cultivo como técnicas diagnósticas fue pobre. Karstaedt et al. documentaron tuberculosis pulmonar mediante baciloscopia de esputo positivo en 68% en pacientes con VIH positivo comparado con 79% en pacientes sin infección por VIH, diferencia estadísticamente significativa (13). Lo anterior se explica por la falta de respuesta inflamatoria que se traduce en menores posibilidades de formación de cavernas y ruptura hacia los bronquios (14,15). Debido al déficit de la inmunidad celular, los pacientes con recuentos de CD4 más bajos suelen no ser bacilíferos y se favorece la diseminación de la tuberculosis por vía linfática o hematógena, hallazgos corroborados en la pequeña serie de pacientes colombianos. Un estudio previo realizado en nuestro medio (16) mostró una baja sensibilidad de estas pruebas (aunque sólo la cuarta parte de los pacientes tenían una prueba para VIH), lo que arroja dudas sobre la efectividad de estas técnicas en nuestros laboratorios.
La forma de presentación clínica de la tuberculosis en pacientes con infección por VIH es inespecífica.
Los síntomas que predominaron fueron la fiebre y la tos en 75% de los pacientes; la pérdida de peso, la diaforesis y la expectoración se presentaron en la mitad de los pacientes. Las lesiones cutáneas en 8% de los pacientes, todos con CD4 menor de 200. Este cuadro clínico es inespecífico y en pacientes con sida podría ser la manifestación clínica de muchas enfermedades, incluso la misma progresión del sida (9). Dado lo inespecífico de los síntomas, la tuberculosis debe considerarse en el diagnóstico diferencial de pacientes con infección por VIH o sida y sin causa etiológica identificada.
En la radiografía de tórax la imagen más común encontrada fue el infiltrado intersticial. Como se mencionó previamente, las alteraciones inmunológicas explican estos hallazgos. Un punto que se debe resaltar es que se debe seguir considerando la tuberculosis en pacientes con radiografía de tórax normal, la cual se encontró en 29% de los casos de nuestra serie.
Aunque en nuestro estudio la mortalidad fue elevada (20%), fue inferior a la identificada en los realizados en otros países, donde llegó a ser hasta de 40% (7). Estos resultados pueden deberse a la posibilidad de acceso al tratamiento antituberculoso y a la implementación del tratamiento antirretroviral en la segunda fase de la mayoría de los pacientes. Con respecto a los datos nacionales de mortalidad, es similar a la encontrada en pacientes ancianos sin inmunosupresión (17) y mucho más elevada a la esperada en individuos de edad similar a la reportada previamente para individuos con coinfección VIH y tuberculosis, la cual fue de 16% en el estudio de Bogotá (5) y entre 9,9% y 12% de las muertes en los pacientes con VIH (18). Nuestro estudio no indica si la mortalidad fue secundaria a la tuberculosis o a algún otro patógeno oportunista.
El tratamiento recomendado para la tuberculosis con inmunosupresión o sin ella es, por lo menos, de 6 meses. Con este tratamiento la tasa de recaída es hasta de 5%, la cual disminuye al aumentar la duración del tratamiento a 12 meses (19,20). En nuestra serie de casos encontramos una pequeña diferencia entre aquéllos que habían recibido 6 meses con respecto a los que habían recibido más de 9 meses. Sin embargo, este estudio no está diseñado para evaluar el tratamiento antituberculoso.
La incidencia anual de tuberculosis entre 2002 y 2006 en el programa de VIH tuvo un rango entre 0,63% y 3,5%, lo que difiere con las estadísticas a nivel mundial, en las cuales se menciona una incidencia anual entre 8% y 10% en este grupo de pacientes (7, 21). Es posible que la incidencia sea menor en nuestro estudio porque se dispone de la posibilidad de iniciar el tratamiento antirretroviral de forma efectiva, se enfatiza en el cumplimiento del tratamiento y el grupo de pacientes pertenece en su totalidad al régimen contributivo del Sistema General de Seguridad Social en Salud. Sin embargo, aun en esta población con buenas posibilidades de acceso a salud, el riesgo de tuberculosis entre los pacientes con VIH es cerca de 50 veces superior al de la población general si tenemos en cuenta que la incidencia esperada en los últimos años en Colombia se acerca a 26 por 100.000 habitantes (17). Los datos encontrados en este estudio son similares a los descritos en un estudio realizado en Malasia, un país con un desarrollo económico y tecnológico ligeramente superior al nuestro, en pacientes con coinfección VIH/sida y tuberculosis (22).
Un estudio llevado a cabo en Medellín sugiere que el uso de isoniacida en el tratamiento de la tuberculosis latente tendría alguna utilidad en nuestro medio (23). Sin embargo, teniendo en cuenta la baja incidencia encontrada no es claro que haya un beneficio de tal terapia. La efectividad esperada sería de 50% y, con una incidencia menor al 2%, se requeriría tratar cerca de 100 pacientes para evitar un episodio de tuberculosis; pero, al mismo tiempo, se generaría un número similar de hepatitis tóxicas, especialmente entre los pacientes mayores de 50 años.Por tanto, en nuestra población el uso de isoniacida para tuberculosis latente podría limitarse a los pacientes con menor recuento de CD4 y edad inferior a 50 años (20, 24-27).
Entre las limitaciones de nuestro estudio se encuentran el número pequeño de pacientes, la falta parcial de seguimiento de algunos de ellos y, dado que el estudio es retrospectivo y las variables descritas se obtuvieron de las historias clínicas realizadas en dicho momento, las limitaciones en la precisión de los datos. Sin embargo, el Programa de VIH del Hospital de San Ignacio es uno de los más grandes de Bogotá y esta serie de casos incluye datos clínicos de los cuales adolecemos en nuestro país (5). Es prudente considerar que este tipo de estudios debe ser multicéntrico para mejorar la calidad de la información y la validez y aplicabilidad de la misma.
De acuerdo con los resultados obtenidos en este estudio, es importante continuar con el esfuerzo de obtener un diagnóstico temprano de las infecciones por VIH, las infecciones por tuberculosis y la identificación de aquellos pacientes con la coinfección de VIH/sida y tuberculosis para disminuir su probabilidad de muerte, mediante una búsqueda activa de ambas enfermedades. En aquéllos con VIH y un cuadro febril inespecífico, se debe incluir una agresiva estrategia diagnóstica que incluya muestras para el estudio anatomopatológico. De igual forma, se debe incentivar el seguimiento estricto y un adecuado sistema de información sobre el tratamiento de los pacientes y sus desenlaces, con el fin de obtener datos más cercanos a la realidad.
Correspondencia:
Jorge Alberto Cortés, Departamento de Medicina, Oficina 317, Facultad de Medicina, Ciudad Universitaria, Bogotá, D.C., Colombia. Teléfono: (571) 316 5000, extensiones 15011 y 15012
REFERENCIAS
1. García R, Luque R, McDouall J, Moreno L. Infección por VIH y SIDA en Colombia. Estado del arte, 2000-2005. Bogotá: Programa conjunto de las Naciones Unidas sobre el VIH/sida (ONUSIDA), Grupo temático para Colombia y Ministerio de la Protección Social de Colombia- Dirección General de Salud Pública; 2006. p.33-80. [ Links ]
2. Narain JP, Lo YR. Epidemiology of HIV-TB in Indian. J Med Res. 2004;120:277-89. [ Links ]
3. Ceballos GA, Campos-Arias A. Prevalencia del uso de condón en la primera relación sexual en adolescentes de Santa Marta, Colombia: diferencias por género. MedUNAB. 2005;8:59-64. [ Links ]
4. Dye C. Global epidemiology of tuberculosis. Lancet. 2006; 367:938-40. [ Links ]
5. García I, Merchan A, Chaparro P, López L. Panorama de la coinfección TB/VIH en Bogotá, 2001. Biomédica 24(Supl.1):132-7. [ Links ]
6. Thwaites GE, Bang ND, Dung NH, Quy HT, Tuong Oanh DT, Cam Thoa NT, et al. The influence of HIV infection on clinical presentation, response to treatment, and outcome in adults with tuberculous meningitis. J Infect Dis. 2005; 192:2134-41. [ Links ]
7. Zumla A, Malon P, Henderson J, Grange M. Impact of HIV infection on tuberculosis. Postgrad Med J. 2000; 76:259-68. [ Links ]
8. Centers for Disease Control and Prevention. Guidelines for the investigation of contacts of persons with infectious tuberculosis. Morb Mort Weekly Rep. 2005; 54(RR-15):1-47. [ Links ]
9. Keshinro B, Diul MY. HIV-TB: epidemiology, clinical features and diagnosis of smear-negative TB. Trop Doct. 2006; 36:68-71. [ Links ]
10. Corbett E, Watt C, Walker N, Maher D, Williams B, Raviglioni M, Dye C. The growing burden of tuberculosis: global trends and interactions with the VIH epidemic. Arch Intern Med. 2003; 163:1009-21. [ Links ]
11. Yáñez W, Campo A, De la Hoz F, León C, Guerrero MI. Comportamiento epidemiológico de la tuberculosis y el sida, Colombia, 1981-1995. Inf Quinc Epidemiol Nac. 1997;2:74-8. [ Links ]
12. Secretaría Distrital de Salud de Bogotá, D.C. Protocolos de vigilancia de la salud pública: tuberculosis. Bogotá: Secretaría Distrital de Salud; 2001. [ Links ]
13. Karstaedt AS, Jones N, Khoosal M, Crewe-Brown HH. The bacteriology of pulmonary tuberculosis in a population with high human immunodeficiency virus seroprevalence. Int J Tuberc Lung Dis. 1998;2:312-6. [ Links ]
14. Kehinde AO, Obaseki FA, Cadmus SI, Bakare RA. Diagnosis of tuberculosis: urgent need to strengthen laboratory services. J Natl Med Assoc. 2005; 97:394-6. [ Links ]
15. Mohammed A, Ehrlich R, Wood R, Cilliers F, Maartens G. Screening for tuberculosis in adults with advanced HIV infection prior to preventive therapy. Int J Tuberc Lung Dis. 2004; 8:792-5. [ Links ]
16. Díaz ML, Muñoz S, García L. Tuberculosis en el Hospital Universitario San José, Popayán, 1998-2000. Biomédica. 2004; 24 (Supl.1):92-101. [ Links ]
17. Chaparro P, García I, Guerrero M, León C. Situación de la TB en Colombia, 2002. Biomédica. 2004;24 (Supl.1):102-14. [ Links ]
18. Castiblanco CA, Ribón W. Coinfección de tuberculosis en pacientes con VIH/SIDA: un análisis según las fuentes de información en Colombia. Infectio 2006;10:232-42. [ Links ]
19. El-Sadr WM, Perlman DC, Matts JP, Nelson ET, Cohn DL, Salomon N, et al. Evaluation of an intensive intermittent-induction regimen and duration of short course treatment for human immunodeficiency virus related pulmonary tuberculosis. Clin Infect Dis 1998; 26:1148-58. [ Links ]
20. Blumberg HM, Burman WJ, Chaisson RE, Daley CL, Etkind SC, Friedman LN, et al. American Thoracic Society/Centers for Disease Control and revention/ Infectious Diseases Society of America: treatment of tuberculosis. Am J Respir Crit Care Med. 2003; 167:603-62. [ Links ]
21. Kimerling ME, Schuchter J, Chanthol E, Kunthy T, Stuer F, Glaziou P, Ee O. Prevalence of pulmonary tuberculosis among HIV-infected persons in a home care program in Phnom Penh Cambodia. Int J Tuberc Lung Dis. 2002 ;6:988-94. [ Links ]
22. Nissapatorn V, Kuppusamy I, Sim BLH, Quek QF, Anuar K. Tuberculosis in HIV/AIDS patients: a Malaysian experience. Southeast Asian J Trop Med Public Health. 2005; 36:946-53. [ Links ]
23. Arbeláez MP, Arbeláez A, Gómez RD, Vélez L, Arias SL, Nagles J, et al. Efectividad de la profilaxis para enfermedad tuberculosa en pacientes coinfectados por virus de inmunodeficiencia humana y Mycobacterium tuberculosis, Medellín, 2003-2005. Infectio;10:123-4. [ Links ]
24. Petri WA. Drugs used in the chemotherapy of tuberculosis, Mycobacterium avium complex disease, and leprosy. En: Hardman JG, Limbird LE, Goodman A, editors. The pharmacological basis of therapeutics.Tenth edition.New York: McGraw-Hill; 2001. p.1273-94. [ Links ]
25. Girardi E, Palmieri F, Zaccarelli M, Tozzi V, Trotta MP, Selva C, et al. High incidence of tuberculin skin test conversion among HIV-infected individuals who have a favorable immunological response to highly active antiretroviral therapy. Aids. 2002:16;1976-9. [ Links ]
26. Cohn DL. Treatment of latent tuberculosis infection: renewed opportunity for tuberculosis control. Clin Infect Dis. 2000;31:120-4. [ Links ]
27. Payam N, Daley CL. Prevention of tuberculosis in HIV-infected patients. Curr Opin Infect Dis. 2006; 19:189-93. [ Links ]