Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.11 no.3 Bogotá July/Sept. 2007
ARTÍCULO ORIGINAL
Relación entre el virus humano herpes 8 y el sarcoma de Kaposi en pacientes positivos y negativos para el VIH
Relationship between human herpes virus 8 and Kaposi sarcomain HIV positive and negative patients
BEATRIZ OROZCO1, LUZ MARINA GÓMEZ1,
SANTIAGO ESTRADA2, BLANCA NELLY RESTREPO3, JUAN CARLOS CATAÑO4
1 Universidad Pontificia Bolivariana, Medellín, Colombia.
2 Laboratorio Clínico Congregación Mariana, Medellín, Colombia.
3 Instituto de Medicina Tropical Antonio Roldán Betancur, Medellín, Colombia.
4 Universidad de Antioquia, Medellín, Colombia.
Fecha de recepción: 25/06/2007; fecha de aceptación; 15/08/2007
Resumen
Introducción. Parece existir una relación de causalidad entre la infección por el virus humano herpes 8 ( human Herpesvirus 8, HHV-8) y el desarrollo de sarcoma de Kaposi, especialmente en la población positiva para virus de inmunodeficiencia humana (VIH). Objetivo. Fue determinar la relación entre los resultados serológicos positivos para HHV-8 y el sarcoma de Kaposi en pacientes positivos y negativos para VIH de Medellín, buscando la relación con distintas variables. Materiales y métodos. Es un estudio descriptivo, de cohorte, prospectivo, del suero de 98 pacientes de diferentes instituciones de salud de Medellín, los cuales se dividieron en cuatro grupos para determinar por inmunofluorescencia su seropositividad frente a HHV-8 y poder asociar en forma univariada y bivariada con diferentes variables. Resultados. Se estudiaron 98 sueros. En el grupo de pacientes con sarcoma de Kaposi y VIH, 83,3% fueron positivos para HHV- 8, en el grupo sin sarcoma de Kaposi pero con sífilis, 20,8% fueron positivos para HHV-8, en el grupo sin sarcoma de Kaposi pero VIH positivos, 8% fueron positivos para HHV-8 y en el grupo de sueros de banco de sangre, 4% fueron positivos para HHV-8. La presencia de sarcoma de Kaposi no tuvo relación con la evolución de la enfermedad por VIH ni con el recuento de CD4/ml. Conclusiones. El HHV-8 circula en nuestro medio y existe una relación entre la infección por este virus y el desarrollo de sarcoma de Kaposi, especialmente en pacientes con enfermedades de transmisión sexual y VIH positivos.
Palabras clave: sarcoma de Kaposi, inmunofluorescencia, VIH, virus herpes humano 8, neoplasia, anticuerpos
Abastract
Background: Apparently, there is a relationship between human Herpesvirus 8 (HHV-8) infection and Kaposi´ sarcoma, especially in HIV-positive population. Objectives: To define the relationship between seropositivity against HHV- 8 and Kaposi´ sarcoma in an HIV positive and negative population from Medellín, looking for its relationship with different variables. Methods: It is a descriptive, cohort, prospective study which included sera from 98 HIV-positive and negative patients from different health institutes in Medellín. Sera were divided in 4 groups to determinate, by immunofluorescence, their seropositivity against HHV-8 and look for univariate and bivariate association with different variables. Results: We studied 98 sera. In patients with Kaposi´ sarcoma and HIV 83.3% were positive for HHV-8, in patients without Kaposi´ sarcoma but with syphilis 20.8% were positive for HHV-8, in patients without Kaposi´ sarcoma but HIV-positive 8% were positive for HHV-8, and in blood donors 4% were positive for HHV-8. The presence of KS did not have any relationship with HIV evolution and CD4 cells count. Conclusions: We have HHV-8 in our city, and there is a relationship between this virus infection and Kaposi´ sarcoma, especially in people with sexually transmitted diseases and HIV-positive patients.
Key words: Kaposi´ sarcoma, immunofluorescence, HIV, human herpes virus 8, neoplasm, antibodies.
INTRODUCCIÓN
Entre las múltiples manifestaciones dermatológicas asociadas con el síndrome de inmunodeficiencia adquirido se encuentra el sarcoma de Kaposi que, junto con la neumonía por Pneumocystis jiroveci (antes P. carinii), proporcionaron los primeros indicios sobre la existencia de la infección por el virus de la inmunodeficiencia humana (VIH) en 1981 (1).
El sarcoma de Kaposi había sido descrito desde 1872 por el médico húngaro Moriz Kaposi; en ese entonces, se utilizó el nombre de hemangiosarcoma idiopático múltiple pigmentado (2) que, posteriormente, recibió el nombre de sarcoma de Kaposi en su honor. Desde entonces, se ha descrito la forma clásica de la enfermedad, la cual consiste en lesiones nodulares, violáceas, localizadas preferentemente en extremidades y que afecta, principalmente, las poblaciones del este de Europa y de Norteamérica (3). Antes de la epidemia del sida, la aparición de esta enfermedad había sido esporádica y, a pesar de ello, se informaron tres brotes históricos en Suiza (4), la península del Peloponeso y la isla mediterránea de Cerdeña (5).
Posteriormente, entre 1950 y 1960, se observó en Uganda un grupo de pacientes con una forma más agresiva del sarcoma de Kaposi, que se constituyó en 9% de todos los cánceres de ese país africano. Las manifestaciones eran de dos tipos: 1) linfadenopatías, más frecuentes en niños y adultos jóvenes (6), y 2) la forma diseminada, en hombres adultos en relación de 10 a 1 con respecto a las mujeres (7). Esta forma de presentación, con múltiples casos en un área geográfica determinada, se considera una forma endémica de sarcoma de Kaposi.
Durante la década de los 70, con el inicio de los trasplantes de órganos sólidos y la inmunosupresión concomitante (corticosteroides, ciclofosfamida, azatioprina y ciclosporina A), se observó la reaparición de varios casos de este cáncer en este tipo de pacientes, el cual se denominó sarcoma de Kaposi iatrogénico (8). Sin embargo, se ha informado una mayor incidencia de sarcoma de Kaposi (2,5%) entre los pacientes con trasplante renal que provienen de Israel, lo cual apoya la hipótesis de cierta predisposición genética (9).
El sarcoma de Kaposi asociado al sida fue descrito en hombres que tienen sexo con hombres en Estados Unidos, lugar en donde el 95% de todos los casos informados corresponde a esta población específica. Por el contrario, la incidencia de sarcoma de Kaposi-sida en otros grupos de pacientes infectados por VIH es muy baja, y se distribuye de la siguiente manera: 3% en pacientes adictos a drogas intravenosas, 3% en pacientes con transfusión sanguínea, 3% en niños, 3% en mujeres con sida y 1% en pacientes hemofílicos (10). De los pocos casos informados de mujeres con sarcoma de Kaposisida, se sabe que sostenían relaciones sexuales con hombres bisexuales; hasta ahora no se han informado casos en mujeres que adquirieron la infección a través del contacto exclusivamente heterosexual o por transfusión sanguínea (11).
Teniendo en cuenta que en la etiología del sarcoma de Kaposi se ha involucrado al virus herpes humano 8 (VHH-8) (12), nos propusimos demostrar la presencia de este virus en pacientes positivos para VIH, determinando su papel etiológico y comparándolo con otros grupos de pacientes.
MATERIALES Y MÉTODOS
Se llevó a cabo un estudio descriptivo, de cohorte y prospectivo, en el cual se incluyeron 98 muestras de sueros que se recolectaron en diferentes instituciones de salud de Medellín, las cuales se distribuyeron en cuatro grupos, como sigue:
grupo 1: sueros de pacientes con lesiones de sarcoma de Kaposi, confirmados por clínica e histopatología;
grupo 2: sueros de pacientes con pruebas serológicas no treponémicas (VDRL) y treponémicas (FTA-abs) reactivas, sin sarcoma de Kaposi;
grupo 3: sueros de pacientes positivos para VIH sin sarcoma de Kaposi, y
grupo 4: suero de donantes de banco de sangre con pruebas serológicas negativas para sífilis y VIH.
A los pacientes con sarcoma de Kaposi, previo consentimiento informado, se les diligenció una encuesta que contenía variables de sexo, edad, preferencia sexual (homosexual, bisexual o heterosexual), tiempo de evolución de la infección por VIH, recuento de células CD4, tiempo de evolución y número de lesiones del sarcoma de Kaposi, apariencia clínica (mácula, pápula, nódulo, placa, mixto), tipo de compromiso (cutáneo, mucoso, visceral o mixto) y localización anatómica.
A los 98 sueros se les realizó inmunofluorescencia para evaluar la presencia de anticuerpos anti- HHV8 líticos y latentes ( Virology Research Clinic of Washington University) y una prueba serológica se consideró positiva cuando cualquiera de los anticuerpos era reactivo (13-15).
En el análisis univariado se calcularon medidas de frecuencia absoluta y relativa (proporciones) para las variables cualitativas; para las variables cuantitativas se calcularon medidas de tendencia central, como el promedio, y medidas de posición, como el percentil 50. En el análisis bivariado se compararon variables cuantitativas por medio de la prueba de ji al cuadrado (x2) y, como medida de fuerza de asociación, se usaron odds ratios (OR) con sus correspondientes intervalos de confianza del 95% y p < 0,05. Además, se aplicó un modelo de regresión logística exploratoria tomando como variable dependiente tener sarcoma de Kaposi o no tenerlo y, como variables independientes, la presencia o ausencia de anticuerpos contra el HHV-8, la presencia o ausencia de VIH, el sexo y la edad.
El procesamiento de la información se realizó en Epi-info 6.04 ( Centers for Disease Control and Prevention. Atlanta, Georgia, USA 1994) y para el modelo de regresión logística exploratorio se utilizó el paquete estadístico SSPS.
RESULTADOS
Grupo 1: pacientes con sarcoma de Kaposi (24 sueros). En este grupo, 22 pacientes eran positivos para VIH y sólo 2 eran negativos. El promedio de edad fue de 38,5 años, el menor de 24 años y el mayor de 80. Cincuenta por ciento de los pacientes tenía más de 36 años, uno sólo del sexo femenino, y dos de los pacientes tenían trasplante renal.
En cuanto al comportamiento sexual, la mujer y los dos pacientes con antecedentes de trasplante renal eran heterosexuales; los otros 18 pacientes (75%) eran homosexuales. En el momento del ingreso al estudio, llevaban en promedio 9,5 meses de evolución del sarcoma de Kaposi, con un mínimo de 1 mes y un máximo de 36 meses. Cincuenta por ciento de los pacientes tenía 6 meses o más de evolución de la enfermedad. El número de las lesiones varió de 1 a 50 elementos, con un promedio de 14,2.
En la apariencia clínica de las lesiones, se encontró: pápula en 33,3%, placa en 20,8%, mácula en 16,7% y mixta en 25%; en un paciente no se obtuvo información. El 91,7% de los pacientes presentaron compromiso exclusivamente cutáneo; los dos restantes presentaron compromiso cutáneo y mucoso. El 33,3% de las lesiones se localizaron en la mitad superior del cuerpo y el 12,5%, en la mitad inferior; en dos personas falta el dato.
El tiempo transcurrido entre el diagnóstico de VIH y el de sarcoma de Kaposi fue, en promedio, 118 meses, oscilando entre 8 y 347 meses. El recuento de células CD4 se obtuvo en 18 pacientes, con un promedio de 163 CD4/ml, un mínimo de 15 y un máximo de 555.
Al analizar los sueros se encontraron anticuerpos anti-HHV8 en 83,3%. Los 4 pacientes con serología negativa eran de sexo masculino y la evolución de su enfermedad era muy corta: en 3 de ellos sólo 1 mes y en el otro, 3 meses de evolución (tabla 1).
Grupo 2: pacientes sin sarcoma de Kaposi ni VIH pero con serología positiva para sífilis (24 sueros). En este grupo el promedio de edad fue de 36,6 años, con un rango entre los 16 y los 69 años. El 72% eran mujeres. Los anticuerpos anti-HHV8 fueron positivos en 20,8% de los sueros (tabla 1).
Grupo 3: pacientes VIH positivos sin sarcoma de Kaposi (25 sueros). El promedio de edad era de 30,3 años, con un mínimo de 18 y un máximo de 46. Cincuenta por ciento estaba por encima de los 34,5 años y todos eran hombres. La serología para anticuerpos anti-HHV8 fue positiva en 8% de los casos (tabla 1).
Prevalencia de anticuerpos anti-VHH8
Grupo 4: pacientes sin sarcoma de Kaposi, VIH o sífilis, procedentes de un banco de sangre (25 sueros). En este grupo se encontró una sola muestra con serología positiva para anticuerpos anti-HHV8 (tabla 1).
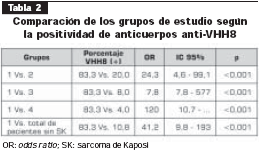
La prevalencia de anticuerpos anti-HHV8 en pacientes con sarcoma de Kaposi fue mayor que la prevalencia encontrada en cada uno de los grupos estudiados sin sarcoma de Kaposi, independientemente de su estado positivo frente al VIH y la presencia de otras enfermedades de transmisión sexual, como la sífilis. Estas diferencias fueron estadísticamente significativas, más acentuadas en el grupo de donantes (tabla 2).
También se observó que la prevalencia de anticuerpos anti-HHV8 en pacientes positivos para VIH (42,5%), fue mayor que la prevalencia en pacientes negativos para VIH (15,6%), con una diferencia estadísticamente significativa (OR = 3,98; IC 95% = 1,40-11,5; p = 0,000).
DISCUSIÓN
Se ha determinado que la incidencia de sarcoma de Kaposi-sida es mayor en personas comprometidas en relaciones sexuales promiscuas que incluyen contacto oral-anal o con historia de otras enfermedades de transmisión sexual asociadas (12,16-18). Se ha observado una disminución en la incidencia del sarcoma de Kaposi a partir de la mitad de la década de los 80, lo cual parece obedecer a un cambio en las prácticas sexuales de riesgo y al inicio de la terapia antirretroviral, lo que representó una disminución en la incidencia de 13% a 9% en los Estados Unidos (18-20), reconociendo a San Francisco y Nueva York como las ciudades con mayor número de casos (21).
Al analizar la distribución por sexo de las personas afectadas por este sarcoma, se evidencia una gran diferencia en los casos de sarcoma de Kaposi endémico africano, cuya frecuencia es igual en hombres y en mujeres, mientras que, en los casos de sarcoma de Kaposi-sida hay un claro predominio en hombres, específicamente en el grupo de homosexuales, con una relación hombre a mujer de 8:1 (19,22,23). No existe una clara correlación entre el sarcoma de Kaposi y el grado de inmunosupresión aunque sí es claro que es 300 veces más frecuente en pacientes con sida que en aquéllos que tienen inmunosupresión de otro tipo, como sucede en los que han recibido un trasplante (24). De hecho, no se requiere de una inmunodeficiencia profunda para desarrollar sarcoma de Kaposi-sida, se encuentran casos con diferentes valores de CD4.
Todos estas observaciones llevan a pensar que existe otro factor, posiblemente de transmisión sexual, responsable del inicio y de la estimulación de los factores de crecimiento y las citocinas que favorecen el desarrollo de la neoplasia (25). El HHV- 8 ha sido implicado como el posible agente de transmisión sexual que se asocia con el posterior desarrollo de sarcoma de Kaposi (26). Es un virus que tiene una gran homología con los virus herpes gamma, responsables de linfomas en los monos y con el virus de Epstein-Barr, asociado con el linfoma de Burkitt y la enfermedad de Hodgkin (12).
Para tratar de aclarar la asociación del HHV-8 con el sarcoma de Kaposi, se han realizado múltiples investigaciones tratando de evidenciar la presencia de este virus herpes en diferentes tejidos; se ha logrado identificarlo en tejido linfoide y en células mononucleares de sangre periférica en 7% de los pacientes positivos para VIH y en 9% de los negativos para VIH, lo cual confirma la premisa de una infección latente que, debido al estado de inmunosupresión, puede llegar a reactivarse (27,28). También se ha detectado HHV-8 en el semen de 91% de los hombres homosexuales y en 23% del semen de donantes sanos (29).
En el presente estudio se encontró relación entre el sarcoma de Kaposi y el sexo masculino (95,8%), el comportamiento sexual de riesgo, la homosexualidad y la historia de infecciones de transmisión sexual (VIH y sífilis), lo cual coincide con lo reportado en la literatura (12,18-21). Con respecto a la presencia de HHV-8, se encontró el más alto porcentaje de sueros positivos en los pacientes con sarcoma de Kaposi (83,3%), seguido del grupo con sífilis (20,8%), luego el de los positivos para VIH (8%) y, finalmente, el grupo de donantes de sangre (4%); se demuestra así que el HHV-8 circula en nuestro medio y que está fuertemente asociado, no sólo con el posterior desarrollo de sarcoma de Kaposi, sino, también, con un mecanismo de transmisión sexual.
La población estudiada, a excepción del grupo de sueros de bancos de sangre, era de riesgo para contraer enfermedades de transmisión sexual, como HHV-8, y sin embargo, no todos fueron positivos para HHV-8 ni sufrieron sarcoma de Kaposi. Esto sugiere que se requiere la infección previa por HHV-8 para desarrollar posteriormente sarcoma de Kaposi, al igual que sucede en otras partes del mundo.
CONCLUSIÓN
Toda la información actual que existe en la literatura sugiere una fuerte asociación entre HHV-8 y el desarrollo de sarcoma de Kaposi; sin embargo, no hay aún una prueba definitiva de causalidad. El avance en el descubrimiento del HHV-8 como agente causal tendría implicaciones muy importantes en cuanto al pronóstico y el tratamiento. Existen pruebas para detectar la presencia de anticuerpos contra el HHV-8, lo que permitiría saber quiénes están en riesgo de desarrollar sarcoma de Kaposi para vigilarlos en forma prospectiva y poder detectar formas tempranas de la enfermedad que sean mas fácilmente tratables que las formas avanzadas y diseminadas (30) Además, una vez establecida la enfermedad, la utilización de antivirales específicos favorecería la disminución en la progresión del sarcoma de Kaposi, como ya ha sido informado previamente por Humphrey et al. (28), quienes obtuvieron mejoría al tratar los pacientes con foscarnet o ganciclovir.
Ahora que sabemos que el virus circula entre nosotros y que la asociación con el sarcoma de Kaposi es real en nuestro medio, queda por Investigar cuál es el comportamiento de este virus en nuestro medio y cómo se distribuye entre los pacientes infectados con el VIH, con el fin de poder establecer programas de detección temprana y tratamiento oportuno.
Declaración de conflicto de intereses
Todos los autores declaramos no tener ningún conflicto de interés.
Fuente de financiación
Este proyecto fue patrocinado y realizado por el Laboratorio de la Congregación Mariana de Medellín.
Correspondencia: Beatriz Orozco, Torre Médica Las Américas, Diagonal 75B Nº 2A-80. Teléfono: 341-70-70, extensión 107 beatrizorozco@une.net.co
REFERENCIAS
1. CENTERS FOR DISEASE CONTROL AND PREVENTION. Kaposi´s sarcoma and Pneumocystis pneumonia among homosexual men - New York and California. Morb Mortal Wkly Rep. 1981;30:305-7. [ Links ]
2. BRAUN M. Classics in oncology: idiopathic multiple pigmented sarcoma of the skin by Kaposi. CA Cancer J Clin. 1982;32:340-7. [ Links ]
3. DIGIOVANNA JJ, SAFAI B. Kaposi´s sarcoma: retrospective study of 90 cases with particular emphasis on the familial occurrence, ethnic background and prevalence of the other diseases. Am J Med. 1981;71:779-83. [ Links ]
4. DICTOR M, ATTEWEELL R. Epidemiology of Kaposi´s sarcoma in Sweden prior to the acquired immunodeficiency syndrome. Int J Cancer. 1988;42:346-51. [ Links ]
5. COTTONI F, MASALA MV, PATTARO C, ET AL. Classic Kaposi sarcoma in northern Sardinia. J Am Acad Dermatol. 2006;55:990-5. [ Links ]
6. DUTZ W, STOUT AP. Kaposi´s sarcoma in infants and children. Cancer. 1960;13:684-94. [ Links ]
7. TAYLOR JF, TEMPLETON AC, VOGEL CL, ET AL. Kaposi´s sarcoma in Uganda: a clinico-pathological study. Int J Cancer. 1971;8:122-35. [ Links ]
8. PENN I. The changing pattern of post-transplant malignancies. Transplant Proc. 1991;23:1101-3. [ Links ]
9. GARCIA-ASTUDILLO LA, LEYVA-COBIAN F. Human herpesvirus-8 infection and Kaposis sarcoma after liver and kidney transplantation in different geographical areas of Spain. Transpl Immunol. 2006;17:65-9. [ Links ]
10. LENNETTE ET, BLACKBOURNE DJ, LEVY JA. Antibodies to human herpesvirus type 8 in the general population and in Kaposis sarcoma patients. Lancet. 1996;348:858-61. [ Links ]
11. ENGELS EA, EASTMAN H, ABLASHI DV, ET AL. Risk of transfusion associated transmission of human herpesvirus 8. J Natl Cancer Inst. 1999;91:1773-5. [ Links ]
12. MOORE PS, CHANG Y. Detection of herpesvirus-like DNA sequences in Kaposis sarcoma in patients with and without HIV infection. N Engl J Med. 1995;332:1181-5. [ Links ]
13. GAO SJ, KINGSLEY L, LI M, ET AL. KSHV antibodies among Americans, Italians and Ugandans with and without Kaposis sarcoma. Nat Med. 1996;2:925-8. [ Links ]
14. SITAS F, CARRARA H, BERAL V, ET AL. Antibodies against human herpesviurs 8 in black South African patients with cancer. N Engl J Med. 1999;340:1863-71. [ Links ]
15. WOJCICKI JM, NEWTON R, URBAN MI, ET AL. Risk factors for high anti-HHV-8 antibody titers in black, HIV-1 negative South African cancer patients: a case control study. BMC Infect Dis. 2003;3:21-3. [ Links ]
16. MARTRO E, ESTEVE A, SCHULZ TF, ET AL. Risk factors for human Herpesvirus 8 infection and AIDS-associated Kaposis sarcoma among men who have sex with men in a European multicentre study. Int J Cancer. 2007;120:1129-35. [ Links ]
17. PAUK J, HUANG ML, BRODIE SJ, ET AL. Mucosal shedding of human herpesvirus 8 in men. N Engl J Med. 2000;343:1369-1377. [ Links ]
18. O´BRIEN TR, KEDES D, GANEM D, ET AL. Evidence for concurrent epidemics of human herpes virus 8 and human immunodeficiency virus type 1 in US homosexual men: rates, risk factors, and relationship to Kaposi´s sarcoma. J Infect Dis. 1999;180:1010-7. [ Links ]
19. MELBYE M, COOK PM, HJALGRIM H, ET AL. Risk factors for Kaposi´s sarcoma-associated herpes virus seropositivity in a cohort of homosexual men, 1981-1996. Int J Cancer. 1998;77:543-8. [ Links ]
20. SELIK RM, BYERS RH JR, DWORKIN MS. Trends in diseases reported on U.S. death certificates that mentioned HIV infection, 1987-1999. J Acquir Immune Defic Syndr. 2002;29(4):378-87 [ Links ]
21. CLARKE CA. Changing incidence of Kaposis sarcoma and non- Hodgkins lymphoma among young men in San Francisco. AIDS. 2001;15:1913-5. [ Links ]
22. BERAL V, BULL D, DARBY S, ET AL. Risk of Kaposis sarcoma and sexual practices associated with faecal contact in homosexual or bisexual men with AIDS. Lancet. 1992;339:632-5. [ Links ]
23. ENGELS EA, ATKINSON JO, GRAUBARD BI, ET AL. Risk factors for human herpes virus 8 infection among adults in the united states and evidence for sexual transmission. J Infect Dis. 2007;196:199-207. [ Links ]
24. WEIGERT AL, PIRES A, ADRAGAO T, ET AL. Human herpes virus-8 serology and DNA analysis in recipients of renal allografts showing Kaposis sarcoma and their respective donors. Transplant Proc. 2004;36:902-4. [ Links ]
25. REZAEE SA, CUNNINGHAM C, DAVISON AJ. Kaposis sarcomaassociated herpesvirus immune modulation: an overview. J Gen Virol. 2006;87:1781-804. [ Links ]
26. MARTIN JN, GANEM DE, OSMOND DH, ET AL. Sexual transmission and the natural history of human herpes virus 8 infection. N Engl J Med. 1998;338:948-54. [ Links ]
27. ENGELS EA, BIGGAR RJ, MARSHALL VA, ET AL. Detection and quantification of Kaposi´s sarcoma-associated herpes virus to predict AIDS-associated Kaposi´s sarcoma. AIDS. 2003;17:1847-51. [ Links ]
28. HUMPHREY RW, OBRIAN TR, NEWCOMB FM, ET AL. Kaposis sarcoma-asssociated herpes virus-like DNA sequences in peripheral blood mononuclear cells: association with KS and persistence in patients receiving anti-herpes virus drugs. Blood. 1996;88:297-301. [ Links ]
29. PELLET PE, SPIRA TJ, BAGASRA O, ET AL. Multicenter comparison of PCR assays for detection of human herpes virus 8 DNA in semen. J Clin Microbiol. 1999;37:1298-301. [ Links ]
30. ENGELS EA, BIGGAR RJ, MARSHALL VA, ET AL. Detection and quantification of Kaposis sarcoma-associated herpesvirus to predict AIDS-associated Kaposis sarcoma. AIDS. 2003;17:1847-51. [ Links ]