Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.11 no.4 Bogotá Oct./Dec. 2007
1. Asociación Colombiana de Infectología
2. Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá
3. Departamento de Medicina Interna, Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá
4. Fundación CardioInfantil, Bogotá
5. Grupo de Inmunología Molecular, Facultad de Ciencias de la Salud, Universidad del Quindio, Armenia
6. Laboratorio de Virología, Universidad El Bosque
7. Unidad de Epidemiología Clínica, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá
8. Asociación Nacional de Enfermeras de Colombia
9. Asociación de Médicos Generales
10. Unidad de Infectología, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá
11. Sociedad Colombiana de Pediatria
12. Hospital Militar Central, Bogotá
13. Sociedad de Neumología Pediátrica
14. Hospital de San José, Bogotá
15. Asociacion Colombiana de Especialistas en Medicina de Urgenicas y Emergencias
16. Asociación Nacional de Internos y Residentes
Fecha de recepción;08/12/2007;fecha de aceptación;15/12/2007
1 OBJETIVOS GENERALES DE LA GUÍA
Proveer a los médicos generales y especialistas de las definiciones para identificar los casos de enfermedad similar a la influenza, y de las pautas de manejo de estos casos y los contactos. Para estas guías se define como «enfermedad similar a la influenza» a las patologías que pudieran considerarse como casos probables de influenza, en caso de que la Organizaci;n Mundial de la Salud (OMS) declare que la pandemia se encuentre en fase 5 o 6 (ver mas adelante).
2 ASPECTOS CUBIERTOS POR ESTA GUÍA
Los aspectos cubiertos en esta guía comprenden:
2.1. Definición de casos de enfermedad similar a influenza en pacientes adultos y pediátricos
2.2. Muestras que se deben tomar para el diagnóstico
2.3. Manejo clínico que incluye las indicaciones del manejo ambulatorio, las indicaciones del manejo hospitalario, los criterios para el ingreso a la Unidad de Cuidado Intensivo (UCI) y las recomendaciones del cuidado en la casa.
2.4. Manejo de los contactos
3 GRUPOS DE PACIENTES EN QUIENES TIENE APLICACIÓN ESTA GUIA
Esta guía puede aplicarse a cualquier paciente que acuda al servicio de urgencias o a cualquier centro de salud durante una pandemia de influenza declarada como fase 5 o 6 por la OMS, o en el caso de detección de casos de influenza aviar en Colombia. Esta guía se ha diseñado para el manejo de pacientes pediátricos y adultos, de ambos sexos, sin importar la morbilidad asociada.
4 USUARIOS DE LA GUIA
Los usuarios de esta guía serían los médicos generales y los médicos especialistas de salas de urgencias y centros hospitalarios de salud, incluidos todos los niveles de atención (I-III nivel).
5 BÚSQUEDA SISTEMÁTICA DE LA LITERATURA
La revisión de la literatura se estructura de acuerdo con las preguntas principales de la guía sobre el diagnóstico y el manejo de la enfermedad similar a la influenza; se hizo una revisión orientada a la identificación de publicaciones secundarias (guías de practica clinica y revisiones de la literatura) y publicaciones primarias en algunos aspectos puntuales.
5.1. Sensibilidad y especificidad
Los términos de búsqueda se trabajaron en bases de datos y motores de búsqueda convencionales y se hizo un balance entre sensibilidad y especificidad; aunque no se dispone de un adecuado estandar para evaluar este comportamiento, creemos que se logra una buena sensibilidad evaluada por la consecuci;n de guías de práctica clínica después referenciadas en artículos relevantes.
5.2. Horizonte temporal
No se estableció una fecha de inicio para la búsqueda en las bases de datos; sin embargo, la literatura se restringe en su mayoría a estudios publicados en los últimos tres años. En la búsqueda inicial se incluyeron publicaciones hasta marzo de 2007, posteriormente, se actualizó a abril de 2007 y se encontró un cuerpo total de 1.315 artículos en Medelline.
6. PROCESO DE BUSQUEDA
En cada base se probaron términos de búsqueda que arrojaran la mayor cantidad de evidencias relevantes, y se usaron filtros según las herramientas disponibles en cada base. La búsqueda se dividió en dos fases, una de búsqueda en Medline y Embase y la otra en motores convencionales para identificar documentos procedentes de autoridades sanitarias y organismos productores de lineamientos y guías.
Medline
Es la base más importante de literatura médica se accedió a ella a través del buscador PubMed, disponible en el enlace electrónico http://www.pubmed.com/ Inicialmente, se exploraron los terminos relacionados con la condición de intereses y se procedió a encontrar su rendimiento de mayor sensibilidad; para ello se realizaron búsquedas con expresiones textuales y se encontró que la expresión (H5N1) se utilizara en las búsquedas respectivas. Este término arrojo igual rendimiento en todas las bases de datos.
Embase
En la base de publicaciones europeas Embase se hizo la búsqueda usando los términos de búsqueda reconocidos -previa validación, y se obtuvo una alta concordancia entre las referencias encontradas en esta base y las de Medline.
Otras estrategias de búsqueda
Se hicieron búsquedas en motores convencionales para identificar guías de practica clínica que pudieran no estar publicadas en artículos científicos, asi como búsqueda de referencias cruzadas en las publicaciones ya encontradas en la fase previa. De igual forma, se exploraron las bases de datos de las principales agencias evaluadoras de tecnologicas o con experiencia en desarrollo de directrices sanitarias en el Reino Unido, los Estados Unidos, Canadá y Australia, o en oficinas sanitarias como la Organización Mundial de la Salud (OMS) y los Centers for Disease Control and Prevention (CDC) de los Estados Unidos. Se utiliza el buscador «tripdatabase» de alto rendimiento, disponible en http://www.tripdatabase.com/, para la identificación de los estudios relevantes con el fin de cruzar la información con las búsquedas anteriormente realizadas. Finalmente, se consultó la base de revisiones sistemáticas de la Biblioteca Cochrane.
7. RESULTADOS DE LA BÚSQUEDA Y EVALUACIÓN DE LA EVIDENCIA
7.1. Selección de guías de prácticas clínica
En la tabla 1se presentan los resultados de la búsqueda inicial en las bases de datos.
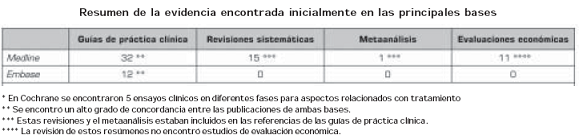
hallaron en las bases de datos médicas las referencias indexadas como guute;as, complementado con 8 documentos encontrados en los motores convencionales. Durante todo el proceso dos revisores, uno con experiencia clínica (JCG) y otro con experiencia metodológica (JSC), calificaron la evidencia, inicialmente, su relevancia de acuerdo a la lectura de resúmenes y a la naturaleza real como guías o directrices de práctica y a su pertinencia al objeto de esta guía. De los 48 documentos encontrados se seleccionaron 18.
7.2. Evaluación de las guías de práctica clínica
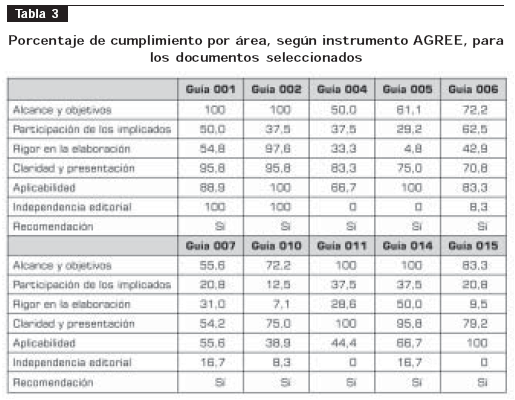
Cada uno de los 18 documentos seleccionados (vease tabla 2)

se califico; de manera independiente usando el instrumento para la evaluación de guías de práctica clínica de la colaboración AGREE. Este instrumento está dirigido a los aspectos de calidad metodológica y de reporte, sus dominios evalúan el alcance y el objetivo, la participación de los implicados en el desarrollo de la guía, el rigor científico en la elaboración, la claridad en la presentación, la aplicabilidad de las recomendaciones y la independencia editorial. A pesar de estar dirigido a la evaluación global de una guía, el instrumento AGREE tiene un alto grado de concordancia con la evaluación individual de la calidad de la evidencia sobre las que están sustentadas las recomendaciones.
Esto sustenta la alternativa de creación del presente documento sobre las recomendaciones de un grupo de guias de práctica clínica. Para un análisis mas detallado de esta herramienta se puede visitar la página www.agreecollaboration.org/. De los 18 documentos calificados se seleccionaron las diez referencias de la tabla 3; esta selección se basó en la calidad evaluada por el instrumento y la relevancia a las preguntas de la guía en desarrollo. Las áreas con mejor calificación de los documentos aceptados fueron, en orden descendente, claridad y presentación, alcance y objetivo, aplicabilidad, rigor en la elaboración, participación de los implicados e independencia editorial. Se descartaron dos documentos por falta de pertinencia y los cinco restantes por no corresponder a un documento guía, en el sentido estricto de la palabra. Se observo un acuerdo moderado entre los dos evaluadores, representado por un valor de kappa de 0,55.
7.3 Análisis del contenido y organización de las recomendaciones
Una vez seleccionados los documentos definitivos, se extractó de ellos la evidencia necesaria para cubrir los diez aspectos inicialmente planteados en una reunión de expertos realizada en febrero de 2007; además, se identificaron algunos tópicos que no habían sido considerados previamente. Previo acuerdo entre los calificadores se organizó la evidencia obtenida la cual fue presentada de nuevo al panel de expertos en plenaria de discusión, de la cual se derivaron las recomendaciones finales.
7.4 Estrategia de actualización de la búsqueda
Es necesario hacer referencia a que el conocimiento actual del tema esta en pleno desarrollo, de alli que gran parte de las recomendaciones sean publicadas como provisionales a la espera de los resultados de los estudios en curso y a los que se realicen mas adelante. Por tal motivo, se plantea la actualización de la guía con una estrategia de búsqueda similar a la utilizada; esta actividad debe hacer especial énfasis en lo relacionado con la terapéutica para sustentar mejor las recomendaciones.
A pesar de registrarse referencias en la búsqueda inicial, no se dispone de estudios sobre la economia del tema los que sera necesario considerar en el futuro, asi como algunos planteamiento . Para la actualización se recomienda incluir estudios primarios. Esta actividad debe llevarse a cabo en un plazo no mayor a 2 años después de la publicación de estas recomendaciones, y para complementar el sistema AGREE se recomienda usar el sistema de evaluación de la evidencia GRADE.
8. INTRODUCCIÓN
Los virus de la influenza corresponden a virus ARN de cadena sencilla y de distribución mundial, que son capaces de afectar diferentes clases de especies de animales, incluido al hombre. Hay tres virus de la influenza: A, B y C. De ellos, el más importante por su circulación y patogenicidad es el A. Los virus se pueden clasificar según los cambios en la secuencia de aminoacidos de dos proteínas fundamentales para el virus, la hemaglutinina (H) y la neuroaminidasa (N). Estas proteínas son importantes para la adherencia del virus a los tejidos.
Estas proteínas tienen una gran posibilidad de variabilidad genética que se traduce en diferentes serotipos (H1N1, H2N1, H3N2, etc). Algunos de estos serotipos circulan entre los humanos con una variabilidad geografica y temporal. Estos serotipos son reconocidos y, a partir de ellos, se formula una vacuna estacional que tiene posibilidades de inducir una respuesta inmunológica en los individuos vacunados para prevenir la infección estacional. Por otro lado, algunos virus tienen una circulación mas amplia entre las aves, y ocasionan la influenza aviar. El riesgo para los humanos sucede cuando virus altamente prevalentes entre las aves tienen el riesgo de transmitirse a los humanos y, eventualmente, de transmitirse entre los humanos. En estos casos, una especie viral nueva introducida en los humanos se comporta con una alta patogenicidad y virulencia, lo que se refleja en una alta tasa de complicaciones, como neumonía y infecciones bacterianas asociadas, y una alta tasa de mortalidad. Esto es precisamente lo que se cree que ocurrió a principios del siglo XX con la pandemia de influenza, conocida como la gripa española. Entre 1918 y los años posteriores, oleadas de virus sacudieron muchas partes del mundo, configurando la pandemia, con una mortalidad elevada en niños,ancianos e, incluso, en personas jóvenes (1). En los Últimos años, los virus de influenza aviar, especialmente aquellos tipificados como H5N1, se han extendido por buena parte del mundo, especialmente en Asia, Africa y Europa. En estas condiciones, los casos de influenza en humanos producida por este virus de influenza aviar han crecido hasta alcanzar la cifra de 291 casos y 172 muertes para el 11 de abril de 2007, según los datos de la OMS (2). Hasta el momento no se ha documentado la transmisión de estos virus entre los seres humanos, hecho, fundamental para considerar el riesgo de pandemia pero, en la medida en que los virus están ampliamente distribuidos y existan relaciones cercanas entre humanos y aves, el potencial de diseminación a los humanos crece.
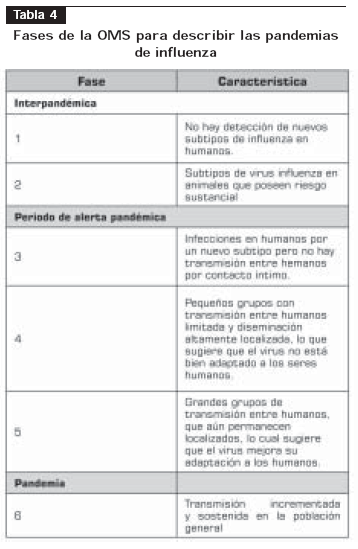
La OMS ha establecido 6 fases de la pandemia que se describen en la tabla 4 (3). Teniendo en cuenta los datos disponibles en el momento, la alerta declarada se encuentra en fase 3. Como se menciono previamente, las siguientes recomendaciones deben ponerse en práctica en caso de que la OMS declare una pandemia en fase 5 ; 6 o en caso de identificación de influenza aviar en Colombia.
9. RECOMENDACIONES
Una reunión de consenso con expertos y grupos de usuarios de la guía se realiza en Cajica durante los días 24 de febrero y 14 de abril de 2007. Durante los días previos a la reunión de los expertos y los miembros del panel de consenso, se hizo una revisión sistemática de la literatura. Las recomendaciones se hicieron con la revisión de la literatura de la influenza estacional, opiniones de expertos, revisiones de otras guías de práctica clínica y el desarrollo del consenso. No se hizo una calificación de la fuerza de las recomendaciones ya que no se consider; que hubiera evidencia suficiente.
9.1. Definición de caso
¿Cuales son las características clínicas (sintomas y signos) que podrían definir la enfermedad similar a la influenza?
¿Cuales son los criterios epidemiológicos (geográficos o de exposición) para sospechar enfermedad similar a la influenza?
Se define como caso sospechoso al paciente con fiebre igual o mayor de de 38 °C de aparición súbita, y un criterio mayor o dos o mas criterios menores (1):
Criterios mayores:
· tos
· dificultad respiratoria
· sospecha de neumonía Criterios menores:
· dolor faringeo u odinofagia
· cefalea conjuntivitis
· dolor muscular
· dolor abdominal
· diarrea
· Vómito Más uno o más de los siguientes criterios epidemiológicos:
· actividad ocupacional con aves
· contacto en los ultimos 10 días con personas con sintomas respiratorios con fiebre, sospecha de neumonía o fallecimiento por enfermedad febril aguda, o
· viaje a región con casos documentados de influenza aviar (pandémica).
Nota: en menores de seis meses puede no presentarse tos ni conjuntivitis, y manifestarse como un sndrome similar a una sepsis (lactante febril sin foco, letargia, apneas, irritabilidad y aspecto tóxico).
9.2. DIAGNÓSTICO MICROBIOLÓGICO
¿Cuales son las muestras que se deben tomar en casos de sospecha de infección similar a la influenza? Se deben tomar las muestras de acuerdo con la disponibilidad y la complejidad del cuadro clínico del paciente (1-3). Las muestras se toman de la siguiente manera: Hasta los dos años de edad se toma una muestra de sangre para estudio serológico y una de las siguientes:
· hisopado faríngeo
· aspirado nasofaringeongeo
· lavado bronquioalveolar aspirado bronquial (muestra que solo se recolectaron; cuando el paciente se encuentre con respiración mecánica) secreciones traqueales (muestra que soló se recolectaron; cuando el paciente se encuentre con respiración mecánica). En mayores de 2 años y en adultos se toma una muestra de sangre para estudio serológico y una de los siguientes:
· hisopado nasal
· hisopado faringeo
· aspirado nasofaringeo
· lavado bronquioalveolar (muestra que solo se recolectaron; cuando el paciente se encuentre con respiración mecánica)
· aspirado bronquial (muestra que solo se recolectará cuando el paciente se encuentre con respiración mecánica)
· secreciones traqueales (muestra que solo se recolectará; cuando el paciente se encuentre con respiración mecánica) Del paciente fallecido se toma una muestra de tejido del tracto respiratorio más una muestra de sangre para estudio serológico. ¿Como se deben tomar las muestras? La manera adecuada de obtener y conservar las muestras se describe en el anexo 1. Se debe usar hisopo de dacrón con mango de plástico; no se recomienda el uso de hisopos de algodón con mango de madera. ¿Que precauciones se deben tener para la tomar, transporte y manipulación de las muestras? La toma de muestras debe ser practicada por el personal de salud que esta; entrenado en medidas de bioseguridad y en la toma de muestras respiratorias. El personal que toma las muestras y transporta los especimenes debe estar entrenado en las practicas de manejo seguras, que incluya experiencia previa en la manipulación de patógenos humanos, precauciones necesarias para evitar exposiciones y procedimientos de descontaminaci;n en caso de un derrame. Los trabajadores de la salud que toman muestras de pacientes infectados deben utilizar elementos de protecci;n personal de barrera completa: Artículos de uso obligatorio para el personal de salud encargado de la toma de muestras:
· guantes limpios,
· mascarilla número 95 (95% de eficacia para partículas menores de 5,
· batas desechables,
· anteojos de protección,
· polainas y
· gorros desechables.
Para la toma de muestras y procedimientos de rutina, el personal de laboratorio y los establecimientos de salud deben observar las medidas de bioseguridad establecidas por la sección de laboratorios.
Todos los especímenes deben ser vistos como potencialmente infecciosos y el personal que toma o transporta especímenes clínicos debe observar rigurosamente las precauciones de control de infecciones recomendadas para minimizar la posibilidad de exponerse a la infección. Ver manual de bioseguridad. ¿Cómo se transportan las muestras y a donde se deben enviar? Las muestras deben ser recolectadas tan pronto como se sospeche la enfermedad, pues la probabilidad de detectar los virus disminuye con los días de evolución de la enfermedad. El formulario que acompañe la muestra debe estar claramente marcado como «(sospechoso) INFLUENZA AVIAR» y el laboratorio debe ser notificado telefónicamente de que el especimen ha sido enviado. El laboratorio al cual se remitirán las muestras será designado por el Instituto Nacional de Salud y corresponde a los laboratorios seccionales de salud pública. Para el manejo de la muestra se debe llevar un termo para el transporte de la muestra, que contenga material refrigerante para garantizar una temperatura de 4 ºC, tubos vacutainers y envases con medio de transporte viral. Toda muestra remitida al laboratorio debe ir correctamente embalada, de forma que se evite el riesgo de difusi;n del virus por el transporte. El embalaje conlleva tres fases sucesivas: primario, secundario y terciario, las cuales se describen en el Anexo 2.
Que otros laboratorios deben solicitarse a los casos sospechosos? A todo paciente se le debe solicitar radiografía de t;rax y hemograma, y en menores de seis meses, ceñirse a los protocolos de manejo de sepsis en este grupo etário. De acuerdo con las condiciones de cada paciente, el médico debe solicitar los exámenes pertinentes (CPK, transaminasas, creatinina, hemocultivos, cultivos de esputo, etc.).
¿Se deben tomar muestas para estudio serológico?
No se deben tomar muestras para estudio serológico, si se ha identificado pandemia de influenza en fase 5 ; 6.
9.3. MANEJO CLINICO
¿Cuáles son los criterios de hospitalización?
Criterios de hospitalización en adultos:
Caso sospechoso con uno ó más de los siguientes:
· Dificultad respiratoria dada por:
o aleteo nasal
o retracciones supraclavicular o intercostales,
uso de músculos accesorios
o cianosis peribucal
o saturación O2 menor de 90% con FI O2 de 21% en adultos
o saturación de 02 menor de 88% con FI de 21% en niños
o Presencia de sepsis grave, definida por dos o más de los siguientes:
o taquicardia (frecuencia cardíca mayor de 90 latidos por minuto)
o taquipnea (frecuencia respiratoria mayor de 20 respiraciones por minuto)
o leucocitosis (más de 12.000 leucocitos por ul)
o leucopenia (menos de 4.000 leucocitos por ul)
o fiebre (temperatura mayor de 38ºC)
o hipotermia (temperatura inferior a más disfunción de un órgano que puede corresponder a uno de los siguientes:
- hipotensión
- alteraciones neurológicas (obnubilación, confusión, etc.)
- falla renal (oliguria o elevación de creatinina)
- falla cardiovascular
Radiografía de tórax que muestre lesión lobar o multilobar
Motivos socioeconómicos o geográficos que imposibiliten su seguimiento.
Criterios de hospitalización en pacientes pediátricos:
· Caso sospechoso más una o más de las siguientes:
o dificultad respiratoria (taquipnea según la edad y retracciones)
o vómito incoercible o incapacidad para alimentarse
o deshidratación
o alteraciones neurológicas (letargia, confusión, o coma, convulsiones, fontanela abombada, rigidez de nuca)
o apariencia tóxica
o palidez y mala perfusión distal
Todo paciente hospitalizado DEBE ESTAR en aislamiento de gotas y de contacto.
¿Cuáles son los criterios de hospitalización en la unidad de cuidados intensivos (UCI)?
Los criterios de hospitalización en UCI para pacientes adultos y pediátricos incluye alguno de los siguientes o de acuerdo con la consideración del equipo de la UCI:
· Falla multiorgánica
· Falla repiratoria o inminencia de tal
· Paciente con deterioro neurológico progresivo.
¿Cuales son los fundamentos del manejo de los pacientes?
Los pilares del manejo son: aislamiento, soporte vital y manejo antiviral en quienes esté indicado. Se debe insistir en que se cumplan las recomendaciones generales de bioseguridad. Aislamiento y medidas de manejo de los pacientes por parte del personal de salud.
El virus de la influenza se transmite a través de secreciones que son expedidas en gotas (mayores de 10 mm) al toser o estornudar, por contacto (que puede ser directo o indirecto) (1) o por pequeñas partículas de menos de 5 pm. La formación de aerosoles es más eficiente para efectos de la transmisión del virus (2,3).
Los pacientes sintomáticos respiratorios deben contar con un área de espera diferente con aislamiento de gotas y los casos sospechosos deben contar con un área diferente de hospitalización. ecomienda que los pacientes considerados como casos sospechosos sean atendidos con guantes limpios y bata de aislamiento (aislamiento de contacto), además de tapabocas en todas las áreas de hospitalización (aislamiento por gotas).
Teniendo en cuenta lo anterior se recomienda para el manejo de casos:
1. Designación de áreas de espera y de hospitalización de pacientes con enfermedad similar a la influenza para que no estén en contacto directo con otros grupos de pacientes.
2. Designación de grupos de personal de salud para el manejo de casos sospechosos
3. Uso de tapabocas para el manejo de pacientes con cualquier sintoma respiratorio (aislamiento por gotas)
4. Lavado de manos antes y después de entrar en contacto con el paciente o con superficies tocadas por el paciente (4).
5. Usar guantes para el examen físico o cualquier contacto directo con el paciente; el uso de tapabocas de tela para el contacto a menos de un metro.
6. Para el personal la unidad de cuidados intensivos o de terapia respiratoria o que realice procedimientos, como intubación orotraqueal, nebulización o broncoscopia, se recomienda el aislamiento de contacto para el manejo de estos pacientes y, además, el uso de máscara de alta eficiencia (mayor de 95% de filtración de partículas menores a 5 mm).
7. Los casos sospechosos deben usar pañuelo de tela o tapabocas durante su estancia en el hospital.
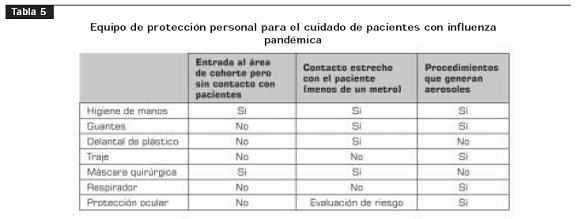
La tabla 5 muestra un resumen de las recomendaciones.
Soporte vital
Las medidas de soporte se administración de acuerdo con la condición clínica, guías existentes (neumonía adquirida en la comunidad, etc.) y criterio médico.
Manejo antiviral
Las indicaciones para el uso de antivirales en adultos incluyen cualquiera de los siguientes, de acuerdo con la disponibilidad de los medicamentos y los criterios médicos:
· rápida progresión de la enfermedad por influenza
· paciente previamente sano con criterio de hospitalización en UCI
· EPOC o patología pulmonar previa
· falla cardiaca o patología cardiaca previa terapia inmunosupresora o sida
· gestante en 2º y 3º trimestre
Las indicaciones para el uso de antivirales en niños incluyen cualquiera de los siguientes, de acuerdo con la disponibilidad de los medicamentos y los criterios médicos:
Pacientes en grupos de riesgo que tienen alto riesgo de presentar influenza grave y complicada:
o fibrosis quística o displasia broncopulmonar
o cardiopatía congénita compleja
o neumopatía crónica
o IRC
o inmunosuprimidos y sida
· Pacientes en quienes se considera benéfica la disminución de los síntomas y la reducción del periodo sintomático:
o niños previamente sanos con enfermedad severa y criterios de hospitalización en la unidad de cuidados intensivos pediátricos (UCIP)
· Pacientes con circunstancias sociales, personales o familiares en quienes la enfermedad implica un riesgo alto para el paciente o su entorno.
El tratamiento debe iniciarse en las primeras 48 horas de aparición de los sintomas y continuarse 24 a 48 horas después de su resolución (máxima duración de la terapia, 5 a 7 días).
Las opciones terapéuticas dependen del tipo de medicamentos disponibles: Si hay inhibidores de neuroaminidasa disponibles:
· Se prefiere el oseltamivir al zanamivir.
· No administre amantadina o rimantadina solos como primera línea.
Si no hay inhibidores de neuroaminidasa disponibles:
· puede usarse la amantadina o la rimantadina como primera línea, si la cepa local es probablemente susceptible.
Efectos adversos de los medicamentos
¿Qué medicamentos no se deben administrar?
Los siguientes medicamentos están contraindicados en algunas situaciones:
· salicilatos (aspirina) en menores de 18 años
· Ribavirina
· oseltamivir en los menores de un año de edad
· rimantadina en menores de 7 años
· zanamivir en menores de 13 años
¿Qué recomendaciones se hacen para los pacientes ambulatorios y como se hará el seguimiento?
Recomendaciones para cuidado personal en la casa:
· Acetaminofen o ibuprofeno para tratar mialgias y artralgias
· Tratamiento antiviral (según criterio normativo)
· Líquidos apropiados y abundantes
· Reposo y permanencia en casa
· No fumar y evitar la exposición al humo
· No usar aspirina en menores de 18 años
· Incapacidad para laborar o estudiar (aislamiento social) por 7 días
Recurrir al médico si:
· Deshidratación
· Aparece dificultad respiratoria
· Dolor torácico
· Esputo purulento
· Vómito persistente
· Deterioro neurológico
· Aparición de algún criterio de hospitalización anotado anteriormente (véase sección previa).
¿Cúal es el seguimiento del paciente hospitalizado?
El seguimiento del paciente hospitalario o en UCI se individualiza y se realiza de acuerdo con el criterio del médico tratante y las guías específicas.
9.4. Manejo de contactos
¿Como se definen epidemiológicamente los contactos de pacientes con enfermedad similar a influenza?
Se define como contacto a toda persona que ha cuidado, vivido o tenido contacto íntimo con el caso sospechoso o ha estado compartiendo algún riesgo laboral, o ha tenido contacto directo con sus secreciones respiratorias o fluidos corporales. Se incluye el personal de salud.
Contactos de alto riesgo: familiares de casos sospechosos, trabajadores de la salud con contacto de pacientes sospechosos sin protección. Contactos de bajo riesgo: trabajadores que no están en contacto estrecho (menos de un metro) ¿Cuál es el manejo de estos pacientes?
Manejo de contactos:
· Deben vigilarse por 7 días haciendo énfasis en la toma de la temperatura dos veces al día y búsqueda de síntomas respiratorios.
· No es necesario aislar en un centro médico a las personas en estas condiciones. Se les recomienda evitar la presencia en sus lugares de trabajo, escuelas, centro académico u otro tipo de lugar público.
· Se extenderá una incapacidad si laboran o estudian.
· Ante la aparición de síntomas respiratorios en los 7 días siguientes, se debe acudir al centro asistencial mas cercano y solicitar la evaluación correspondiente; es obligatorio notificar previamente al personal de salud el antecedente de exposición a personas con influenza. No se requiere solicitar estudios microbiológicos a los contactos asintomáticos.
10. ACTUALIZACIÓN DE LA GUIA
Teniendo en cuenta los cambios que se pueden presentar en la epidemiologica de la influenza por H5N1 u otros virus de influenza aviar, la potencial aparición de vacunas, la accesibilidad a nuevos medicamentos y la disponibilidad de evidencia al respecto de estos típicos en la literatura científica, estas recomendaciones pueden ser sujetas a cambios. El consenso recomienda que se haga una revisión anual y se establezcan nuevas estrategias de búsqueda de acuerdo con la evidencia disponible.
11. BARRERAS IDENTIFICADAS PARA LA IMPLEMENTACIÓN DE LA GUÍA
El grupo de consenso reconoce como barreras para la implementación de las guías las siguientes:
· La falta de disponibilidad extendida de tapabocas o respiradores con nivel N95.
· La falta de disponibilidad de medicamentos antivirales, como el oseltamivir o el zanamivir en nuestro medio.
· El potencial impacto que tuviera la epidemia sobre el sistema de salud, con Limitación de la disponibilidad de recursos médicos.
12. COSTOS ASOCIADOS CON LA IMPLEMENTACIÓN DE LA GUIA
El grupo de consenso evalua la evidencia disponible en las guías encontradas de la literatura. No se encontró una evaluación formal de los costos de implementación de este tipo de guía en los pacientes que la poseen y la guía británica concluyó que tal evaluación no es posible hacerla en este momento.
Teniendo en cuenta que no se dispone en el país de los medicamentos recomendados, no se conoce el riesgo real de pandemia en el momento, su potencial impacto en la mortalidad o la potencial disponibilidad de vacuna, se concluy; que no se tienen elementos para hacer un análisis económico.
13. INDICADORES PARA REALIZAR SEGUIMIENTO O AUDITORIA DE LA GUIA
Los indicadores permitierón hacer un seguimiento del cumplimiento de las recomendaciones de las guías. Estos indicadores se encuentran en la versión disponible en internet: http://www.infectio.org.
14. Conflicto de intereses
Esta guía fue desarrollada bajo la coordinación de la Asociación Colombiana de Infectología bajo financiación del Instituto Nacional de Salud en los términos del contrato 231 de 2006. Se diseño un formato de conflicto de intereses que se encuentra en el anexo disponible en internet. Jorge Alberto Cortés fue consultor de Wyeth. Ninguno de los otros participantes declar; tener conflicto de interés.
Correspondencia:
Jorge Alberto Cortes,MD Dirección: Oficina 317, Facultad de Medicina, Ciudad Universitaria, Bogotá;, Colombia. Teléfono: (1) 3165000 Ext. 15011 Fax: (1) 3165000 Ext. 15012 Correo electrónico jorgecortes@yahoo.com
REFERENCIAS
Resultados de la búsqueda y evaluación de la evidencia
1. http://www.agreecollaboration.org/.Appraisal of guidelines research and evaluation
2. http://www.nice.org.uk/.National Institute for Health and Clinical Excellence
3. http://www.tripdatabase.com/index.html. Turning Research Into Practice
4. Egger M, Davey G, Altman D. Systematic reviews in health care: meta-analysis in context. Second edition. London: BMJ Publishing Group. 2001. p. 400 – 428.
5. MEDLINE: a guide to effective searching. San Francisco: Ashbury Press; 1999.
6. Graham ID, Harrison MB, Lorimer K. Adapting national and international leg ulcer practice guidelines for local use: the Ontario Leg Ulcer Community Care Protocol. Adv Skin Wound Care 2005;18:307-78.
Introducción
1. Morens DM, Fauci AS. The 1918 influenza pandemic: insights for the 21st century. Clin Infect Dis. 2007;195:1018-29.
2. Organización Mundial de la Salud. Consultado 11 de abril de 2007 en www.who.int/crs/disease/avian_influenza/country/en/
3. Instituto Nacional de Salud.Enfermedad similar a influenza. Protocolos de Vigilancia en Salud Pública, 2007. Disponible en:www.ins.gov.co
Recomendaciones
1 Yuen KY, Chan PKS, Peiris M, Tsang DN, Que TL, Shortridge KF, et al. Clinical features and rapid viral diagnosis of human disease associated with avian influenza A H5N1 virus. Lancet 1998;351:467-71.
Diagnóstico microbiológico1. Dwyer DE, Smith DW, Catton MG, Barr IG. Laboratory diagnosis of human seasonal and pandemic influenza virus infection. Med J Aust. 2006;185:S48-S53.
2. Majury A, Ash J, Toye B, Evans G, Mazzulli T, Winter AL, Gamble G. Laboratory diagnosis of human infection with avian influenza. Can Med Ass J. 2006;175:1371-2.
3. Demmler GJ. Laboratory diagnosis of influenza: recent advances. Semin Pediatr Infect Dis. 2002;13:85-90>
Manejo clínico
1. Bean B, Moore BM, Sterner B, Petersen LR, Gerding DN, Balfour HHSurvival of influenza viruses on environmental surfaces. J Infect Dis 1982; 146: 47-51.
2. Alford RH, Kasel JA, Gerone PJ, Knight V.Human influenza resulting from aerosol inhalation. Proc Soc Exp Biol Med 1966; 122: 800-4.
3. Tellier R.Review of aerosol transmission of influenza A virus. Emerg Infect Dis 2006; 12: 1657-62.
4. Ryan MAK, Christian RS, Wohlrabe J.Handwashing and respiratory illness among young adults in military training. Am J Prev Med 2001; 21: 79-83.














