Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.12 no.4 Bogotá Oct./Dec. 2008
Revisión de tema
1 Especialista en Microbiología y Parasitología Médicas. Laboratorio Clínico, Congregación Mariana, Medellín, Colombia.
Fecha de recepción: 14/4/2008 Fecha de aceptación: 7/11/2008
Resumen
Se presenta una corta revisión sobre el impacto que pueden tener las pruebas rápidas en el diagnóstico, promoción y prevención de la sífilis y se mencionan algunos aspectos clínicos y de diagnóstico de la sífilis y de la sífilis congénita.
Palabras clave: pruebas rápidas, sífilis, sífilis congénita, diagnóstico.
Summary
A short review about the potential impact of rapid tests in the diagnosis, promotion and prevention of syphilis is presented. Some clinical and laboratory aspects of postnatal and congenital syphilis are mentioned as well.
Key words: rapid test, syphilis, congenital syphilis, diagnostic.
Introducción
La sífilis es una enfermedad infectocontagiosa curable, producida por Treponema pallidum, de transmisión predominantemente sexual, aunque puede también transmitirse de madre a hijo durante el embarazo. Su forma de presentación clínica es variada y se acompaña de compromiso multisistémico.
La Organización Mundial de la Salud (OMS) estima que, aproximadamente, 12 millones de casos nuevos de sífilis sexualmente transmitida ocurren anualmente en el mundo, distribuidos así: 100.000 casos en Norteamérica, 3 millones en Latinoamérica y el Caribe, 140.000 en Europa del este, 370.00 en África del norte y del medio este, 4 millones en el África subsahariana, 100.000 en el este de Europa y Asia central, 240.000 en el este de Asia y el Pacífico, 4 millones en el sur y sureste asiáticos y 10.000 en Australia y Nueva Zelanda (1,2) . Aun en regiones como la Europa del este, donde se consideraba que la sífilis había sido controlada, se encontró que su incidencia había aumentado, especialmente en el grupo de hombres que tiene sexo con hombres (3). En muchos países en desarrollo la sífilis permanece como la principal causa de complicaciones durante el embarazo (4-7).
En casi todos los países existe una política de ofrecer tamización para sífilis a toda mujer embarazada, pero la realidad es muy diferente. Se calcula que menos del 30% de las mujeres embrazadas en el Africa subsahariana son tamizadas para sífilis (4,8). Un estudio en Bolivia demostró que, aunque el 76% de la población recibía cuidado prenatal, sólo el 17% había sido tamizada para sífilis durante el embarazo (7). Todas estas cifras demuestran claramente el impacto de la sífilis como una enfermedad vigente y su gran dimensión en todo el mundo.
Definiciones clínicas de la sífilis
La sífilis pasa por varios estadios clínicos conocidos y definidos como (9, 10):
Sífilis primaria: es un estadio de la infección por T. pallidum, caracterizado por uno o más chancros. Los chancros pueden diferir considerablemente en apariencia clínica. Sin embargo, el chancro clásico de la sífilis se define como una lesión ulcerosa, indolora, de bordes levantados y fondo limpio, acompañada generalmente de adenopatía satelital.
Sífilis secundaria: es otro estadio clínico de la sífilis con manifestaciones generalizadas que comprometen la piel y las mucosas, a menudo asociada a linfadenopatía generalizada. El chancro primario puede estar aún presente.
Sífilis latente: se define como un paciente con serorreactividad, sin evidencia clínica de la enfermedad. La sífilis latente se subdivide en temprana, tardía y de duración desconocida.
Sífilis latente temprana: es una subcategoría de la sífilis latente; cuando la infección inicial ha ocurrido en los 12 meses previos, esta sífilis se clasifica como latente temprana.
Sífilis latente tardía: es una subcategoría de la sífilis latente; cuando la infección inicial ha ocurrido y lleva más de un año.
Sífilis latente de duración desconocida: es una subcategoría de la sífilis latente; cuando no es posible conocer los datos de la infección inicial, la edad del paciente oscila entre 13 y 35 años, y tiene títulos no treponémicos iguales o mayores de 1:32.
Neurosífilis: evidencia del compromiso del sistema nervioso central atribuibles a T. pallidum.
Sífilis tardía con manifestaciones clínicas diferentes de la neurosífilis: las manifestaciones de esta sífilis tardía incluyen lesiones inflamatorias del sistema cardiovascular, piel y hueso. Pocas veces compromete otras estructuras como el sistema respiratorio superior o inferior, la boca, los ojos, los órganos abdominales, los ganglios linfáticos o el sistema músculo-esquelético. La sífilis tardía usualmente se manifiesta después de un periodo de 15 a 30 años de una sífilis no tratada.
Sífilis congénita: es la que ocurre durante el embarazo.
Mortinato sifilítico: una muerte fetal que ocurre después de la semana 20 de gestación o en la cual el feto pesa más de 500 g y la madre tuvo una sífilis no tratada o inadecuadamente tratada.
Diagnóstico de la sífilis
Para el diagnóstico de la sífilis existen varios tipos de pruebas que se utilizan según el estadio clínico de la enfermedad y para las cuales se deben tener en cuenta las características de sensibilidad y especificidad. Dentro de este grupo de pruebas existen varias técnicas (11-14), como las siguientes.
Examen microscópico directo: es una prueba que permite la observación directa del treponema, la cual se recomienda cuando hay lesiones presentes y se asume que es posible observar la bacteria, como en el chancro, los condilomas y las lesiones tempranas de la sífilis congénita. Esta prueba se considera confirmatoria de sífilis.
De esta prueba existen dos técnicas:
Campo oscuro: con esta técnica se puede observar el treponema con forma y movimientos característicos, razón por la cual el informe se presenta de la siguiente manera: “Se observó o no se observó T. pallidum con forma y movimientos característicos”. Es importante que cuando se vaya a practicar la técnica del campo oscuro se utilice un raspado gingival como control positivo, el cual permite observar treponemas no patógenos llamados T. denticola; por esta razón, el campo oscuro no está indicado en lesiones de la cavidad oral, las cuales se deben estudiar por inmonofluorescencia directa. Se considera que el campo oscuro tiene una sensibilidad del 80%. Para poder observar treponemas en el campo oscuro se requiere un microscopio con un condensador de campo oscuro.
Inmunofluorescencia directa contra T pallidum (IFD-TP): la técnica de IFD-TP detecta y diferencia los treponemas patógenos de los no patógenos, mediante una reacción antígeno-anticuerpo. Debido a que el conjugado que se usa en esta técnica es específico para cepas patógenas, la prueba se puede realizar en muestras tomadas de lesiones orales, rectales e intestinales. Las muestras se colorean con inmunoglobulina anti-T. pallidum preparada en seres humanos o en conejos con sífilis, y marcada con isotiocianato de fluoresceína. Cuando se observan treponemas, el laboratorio debe informar: “Se observaron por IFD treponemas inmunológicamente específicos para T. pallidum”. Esta técnica alcanza una sensibilidad cercana al 100% y es útil en lugares donde no es posible practicar el campo oscuro. Para la realización de esta prueba se requiere un microscopio de fluorescencia.
Pruebas no treponémicas: estas pruebas detectan anticuerpos no treponémicos de tipo inmunoglobulina M (IgM) y anticuerpos IgG contra el material lipídico liberado de la célula huésped. Su principal uso es como pruebas diagnósticas de tamización y seguimiento del tratamiento. Las más usadas son la Venereal Disease Research Laboratory (VDRL) y la Rapid Plasma Reagin (RPR).
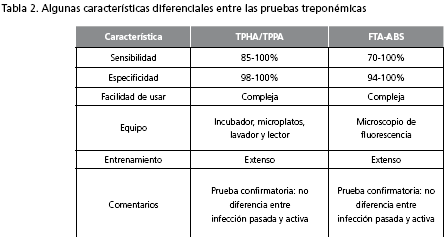
Características propias de estas pruebas: aunque fáciles de usar y con sensibilidad y especificidad variables y aceptables de acuerdo con el estadio clínico de la enfermedad (11), para su uso se requiere de un laboratorio con personal entrenado, los reactivos deben conservarse refrigerados, se debe contar con electricidad para el refrigerador y la centrífuga para separar el suero de la sangre de los pacientes y un agitador para llevar a cabo la prueba; la de VDRL, además, requiere de microscopio (14).
En la tabla 1 se observan las diferentes características de la VDRL y RPR.

Pruebas treponémicas: usan como antígeno T. pallidum y detectan anticuerpos contra los componentes celulares del treponema; su mayor utilidad es distinguir los falsos positivos y negativos de las pruebas no treponémicas y establecer el diagnóstico. Se usan como pruebas confirmatorias.
Características propias de estas pruebas: su sensibilidad y especificidad también varían según el estadio clínico de la enfermedad. Sus limitaciones son la complejidad de la técnica, los equipos requeridos, especialmente para el Fluorescent Treponemal Antibody-Absorption (FTA-ABS), el cual requiere microscopio de fluorescencia. Las técnicas Treponema pallidum particle agglutination (TPPA) y Treponema pallidum hemagglutination assay (TPHA), aunque no requieren microcopio de fluorescencia, sí requieren de otros equipos adicionales que necesitan electricidad (11,14). En la tabla 2 se pueden ver las características de las pruebas treponémicas.
Pruebas rápidas
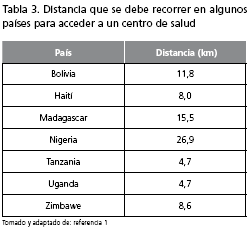
Puesto que el acceso a los laboratorios generalmente no es posible en muchas áreas remotas de los países en desarrollo debido a la distancia que se debe recorrer para llegar a ellos y, además, el transporte de la sangre o el suero se hace también difícil, no sólo por la distancia que se debe recorrer, sino por el embalaje a una temperatura que garantice su conservación (15) (tabla 3), se realizaron varios estudios que demostraron que las pruebas rápidas para el diagnóstico de sífilis se pueden recomendar teniendo en cuenta sus características (1,2,14-17):
rapidez: resultados en menos de 30 minutos,
fácil montaje: se realizan en 3 a 4 pasos,
mínimo entrenamiento y equipo,
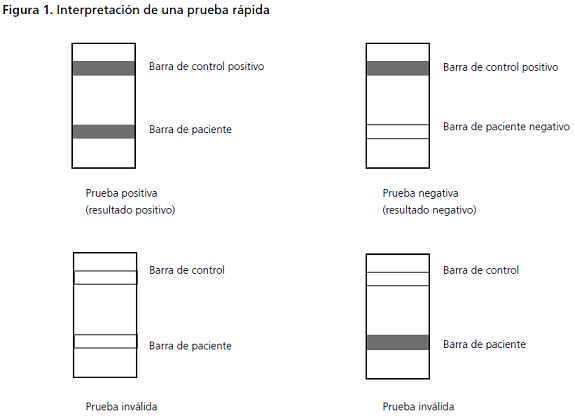
de fácil interpretación: formato de tarjeta o tirilla con reacción visual (figura 1).
conservación: se pueden mantener a menos de 30 °C y no requieren refrigeración.
Teniendo en cuenta estas características, se evaluaron algunas marcas comerciales y se compararon sus sensibilidades y especificidades con TPHA/TPPA (14,15); los resultados se pueden ver en la tabla 4.
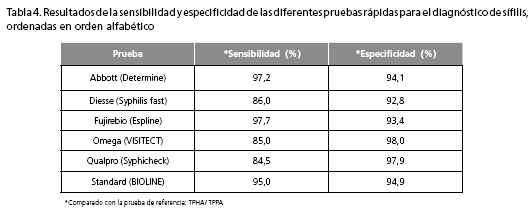
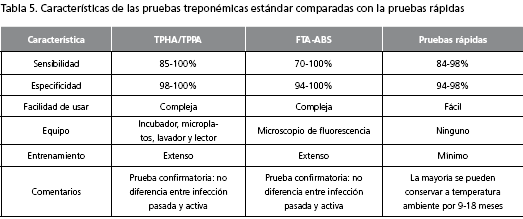
Las pruebas rápidas para sífilis pertenecen al grupo de las pruebas treponémicas y, al compararlas con las pruebas treponémicas están-dar, FTA-ABS y TPHA/TPPA, se puede observar que su sensibilidad y especificidad, aunque están casi en los mismos rangos, muestran una leve diferencia frente a la especificidad que no alcanza el 100%, lo que las colocan en leve desventaja como pruebas confirmatorias; no obstante, por su facilidad de uso, el no requerir equipo especial, el poco entrenamiento que se requiere, la facilidad para conservar los reactivos, su bajo costo y su alta sensibilidad, las presentan como una muy buena alternativa para su uso como prueba diagnóstica inicial (tabla 5). Sin embargo, en algunos lugares donde se cuenta con una prueba como la RPR, se puede utilizar la prueba rápida como prueba inicial para definir el seguimiento del paciente sin necesidad de realizar primero la RPR. En caso de que no se cuente con la RPR, se puede utilizar una de estas pruebas rápidas y, de esta forma, causar un impacto desde el punto de vista epidemiológico en la diseminación de esta enfermedad. Uno de los grandes impactos es su utilidad en lugares donde el acceso a los servicios de salud es imposible y el costo de pruebas no treponémicas no permite su uso (1,2,14,18).
La OMS recomienda claramente las pruebas rápidas para la sífilis para mujeres en embarazo (prevención de la sífilis congénita), realizando la tamización al comienzo y al final del embarazo, en personas con riesgo de padecer una infección de transmisión sexual (ITS), en trabajadores sexuales, clientes de trabajadores sexuales, hombres que tiene sexo con hombres y usuarios de drogas inyectables (1).
En este mismo documento se dan algunas recomendaciones que se deben tener en consideración cuando se van a implementar estas pruebas, las cuales se basan en varios puntos, a saber:
Accesibilidad: ¿cuántas de las personas con riesgo y de mujeres en embarazo tienen acceso a las pruebas de sífilis? Las pruebas rápidas permiten claramente la tamización antenatal, independientemente de la facilidad de acceso a los servicios de salud.
Calidad de la prueba: ¿cuál es la calidad de su prueba? ¿Se cuenta con un programa de control de calidad que garantice que los resultados son confiables? Este control se evidencia simultáneamente con el montaje de las pruebas rápidas (figura 1).
Tratamiento del paciente reactivo: ¿cuántas de las personas que se hacen la prueba reciben el resultado y el tratamiento de forma inmediata (idealmente en la misma visita)? Esto se puede conseguir con la utilización de las pruebas rápidas.
Rapidez: ¿la introducción de las pruebas rápidas ayudaría a mejorar las coberturas y el acceso a programas eficientes? Pregunta que nos debemos hacer para montar las pruebas rápidas teniendo en cuenta sus características y costos.
¿Qué aspectos se deben tener en cuenta cuando se va a escoger una prueba rápida?
Cuando se va escoger una prueba rápida se deben tener en cuenta los cinco aspectos que se describen y, de acuerdo con el análisis que se haga, se escoge la prueba que se requiera.
Características de la prueba: debido a las consecuencias que puede traer un error diagnóstico y los escasos efectos de un tratamiento excesivo, es mejor escoger una prueba de mejor sensibilidad que especificidad. Si el uso que se le va a dar a la prueba rápida es como prueba confirmatoria, es mejor una prueba más específica.
Facilidad de uso: se refiere al número de pasos de la prueba, si se puede usar la sangre total y la facilidad de realizar la prueba.
3. Condiciones de uso: se deben evaluar las condiciones de humedad. Lo recomendado es seleccionar pruebas rápidas que vengan empacadas de forma individual y con empaques a prueba de humedad.
Condiciones de almacenamiento: la mayoría de las pruebas rápidas para sífilis se pueden conservar entre 4 °C y 30 °C. Si la temperatura del ambiente es mayor de 30 °C, se debe controlar periódicamente la prueba para garantizar el resultado.
Vida media: se recomiendan pruebas con una muy buena vida media, especialmente en lugares donde se deben recorrer grandes distancias para llegar a un centro de salud. La vida media de 18 meses es la recomendada.
La sífilis congénita y el papel de las pruebas rápidas
El impacto de la sífilis materna en el embarazo: T. pallidum en la sangre de una mujer embarazada puede ser trasmitido al feto, particularmente en el estadio temprano de la infección (sífilis menor de un año). La mayoría de las mujeres con sífilis de menos de un año de duración transmitirán la infección a su niño por nacer (9, 19). Aunque la mujer en embarazo puede transmitir la infección al feto tan temprano como a las nueve semanas de gestación, la transmisión normalmente toma lugar entre las semanas 16 y 28 del embarazo. La probabilidad de infección está directamente relacionada con el estadio clínico de la sífilis materna durante el embarazo o el estado del embarazo cuando se adquiere la infección. En la sífilis temprana materna, la tasa de transmisión materno-fetal puede alcanzar tasas de transmisión hasta de 80%, mientras que en la sífilis tardía la transmisión disminuye considerablemente (20). La concentración de espiroquetas en la sangre es más alta en los dos primeros años después de la infección y disminuye lentamente como resultado de la inmunidad adquirida. Por lo tanto, el riesgo de infección al compañero sexual es más alto en los dos primeros años y luego disminuye, aunque el riesgo de infección materno-fetal persista. El curso de la infección materna no parece alterarse con el embarazo (20).
Como se sabe, la detección en sangre de la infección de sífilis puede demorarse entre 10 a 45 días después de la exposición; por lo tanto, una prueba negativa inicial no garantiza la ausencia de infección. La mujer embarazada cuya prueba inicial sea negativa, debe tamizarse nuevamente durante el embarazo o al momento del parto. Los datos de incidencia de sífilis congénita entre infantes nacidos vivos son limitados por muchas razones, incluyendo dificultad en el diagnóstico, casos de infección asintomática y un sistema de vigilancia ineficiente tanto en los diagnósticos (oportunidad de tamización y su eficacia) como en el reporte de casos. Es claro que durante el embarazo la sífilis causa una considerable variedad de efectos, entre los cuales se mencionan: aborto espontáneo, muerte perinatal, niños con bajo peso al nacer (incluyendo prematuros) e infección neonatal con sífilis (21-25), lo que obliga, sin ninguna duda, a tener un buen sistema de vigilancia y control que detecte y prevenga todas estas posibles complicaciones, a sabiendas de que se trata de una enfermedad curable.
Carga de la sífilis y su impacto durante el embarazo: como se mencionó antes, la OMS estima que se presentan 12 millones de casos de sífilis anualmente en el mundo
(1,24). En países en desarrollo, 3% a 15% de las mujeres en edad reproductiva tienen sífilis. Cerca de 30% de las mujeres embarazadas con sífilis tendrá un bebe muerto a causa de la sífilis (mortinato por sífilis) y otro 30% tendrá un bebe vivo, pero nacerá con sífilis congénita, una complicación con una mortalidad de hasta 50% (1).
Las pruebas rápidas juegan un papel clave en el diagnóstico y tratamiento de la mujer embarazada (25). Toda mujer en embarazo con una prueba positiva debe ser tratada independientemente de su historia de tratamiento en embarazos anteriores. Esto es importante debido al riesgo potencial de una nueva infección y las consecuencias que ésta traería (1).
Conclusiones
Las pruebas rápidas para sífilis son una excelente alternativa para impactar la pandemia de sífilis, especialmente en regiones o países don-de no se cuenta con los recursos adecuados para hacer el diagnóstico y el manejo propios de la enfermedad.
Nuestro país, y especialmente las áreas rurales, cumplen con las condiciones ideales para su implementación y adopción como estrategia gubernamental, especialmente enfocados a hacia la eliminación de la sífilis congénita y el diagnóstico rápido en grupos considerados como “reservorios” de la infección, tales como: trabajadores sexuales y sus clientes, hombres que tienen sexo con hombres y usuarios de drogas intravenosas, en los cuales el impacto de un diagnóstico y un tratamiento acertados no deja la menor duda de su utilidad.
Es hora, pues, de que se adopten estas pruebas y se implementen sin ninguna reserva.
Correspondencia: Santiago Estrada. Laboratorio Clínico, Congregación Mariana, Medellín, Colombia. sestrada@congregacionmariana.org.co Calle 52 Nº 42 - 30 Medellín, Colombia. Teléfono: 2 29 17 10
Bibliografía
1. World Health Organization/Special Programme for Research and Training in Tropical Diseases (WHO/TDR/SDI/06.1). The Use of Rapid Syphilis Tests. TDR/SDI/2006. [ Links ]
2. Herring AJ, Ballard RC, Pope V, Adegbola RA, Changa-lucha J, et al. A multi-centre evaluation of nine rapid, point of care syphilis test using archived sera. Sex Transm Infect. 2006;82(Suppl.V):7-12. [ Links ]
3. Buchacz K, Greenberg A, Onorato I. Syphilis epidemics and human immunodeficiency virus (HIV) incidence among men who have sex with men in the United States: implications for HIV prevention. Sex Transm Dis. 2005;32:573-9. [ Links ]
4. Glayd S, Chai S, Mercer MA. Antenatal syphilis in sub-Saharan Africa. Missed opportunities for mortality reduction. Health Policy Plan. 2001;16:29-34. [ Links ]
5. Schmid G. Economic and programmatic aspects of congenital syphilis prevention. Bull World Health Organ. 2004;82:402-9. [ Links ]
6. Fitzgerald DW, Best FM, Lucet C. Prevalence burden, and control of sífilis in Haitis rural Artibonite region. Int J Infect Dis. 1998;2:127-31. [ Links ]
7. Southwick KL, Blanco S. Maternal and congenital syphilis in Bolivia, 1996: prevalence and risk factors. Bull World Health Organ. 2001;79:33-42. [ Links ]
8. Temmerman M, Mohamedali F, Fransen L. Syphilis prevention in pregnancy: an opportunity to improve reproductive and child health in Kenya. Health Policy Plan. 1993;8:122-7. [ Links ]
9. Center for Diseases an Control Prevention. Case definitions1996. http://www.cdc.gov/ncphi/ disss/nndss/casedef/syphiliscurrent.htm [ Links ]
10. Orozco B. Úlceras genitales. En: Betancur J, Correa AL, Estrada S, Orozco B, editores. Manual de VIH/sida y otras infecciones de transmisión sexual. 2ª edición. Medellín; Corporación para Investigaciones Biológicas; 2007. p. 228-40. [ Links ]
11. Estrada S, Guevara J, Gallego M. El laboratorio en el diagnóstico de sífilis. Medicina y Laboratorio. 1998;8:191-208. [ Links ]
12. Estrada S, Ceballos MT. Espiroquetas. En: Díaz FJ, Estrada S, Franco L, Jaramillo JM, Maestre AE. Microbilogía de las infecciones humanas. Medellín: Corporación para Investigaciones Biológicas; 2007. p. 168-78. [ Links ]
13. Larsen SA, Stainer B, Rudolph A. Laboratory diagnosis and test for syphilis. Clinical Microbiol Rev. 1995;8:1-17. [ Links ]
14. Mabey D, Peeling RW, Ballard R, Benzaken AS, Galbán E, et al. Prospective, multi-centre clinic based evaluation of four rapid diagnostic test for syphilis. Sex Transm Infect. 2006;82(Suppl.V):13-16. [ Links ]
15. World Health Organization/Special Programme for Research and Training in Tropical Diseases (WHO/TDR/SDI/DE/03.1) Laboratory-based evaluation of rapid syphilis diagnostic. TDR/ SDI/2003. [ Links ]
16. Peeling RW, Holmes KK, Mabey D, Ronald A. Rapid test for sexually transmitted infections (STI): the way forward. Sex Transm Dis. 2006;82(Suppl.V):1-6. [ Links ]
17. López C, Estrada S. Comparación de la técnica de inmunocromatografía con la prueba de aglutinación de partículas contra T. Palidum (TP-PA). Para el diagnóstico de sífilis. Medicina UPB. 2005;24:159-63. [ Links ]
18. Blandford JM, Gift TL, Vasaikar S, Kayongo-DM, Dlali P. Cost-effectiveness of on-site antenatal screening to prevent congenital syphilis rural Eastern Cape Province, Republic of South Africa. Sex Transm Dis. 2007;83(Suppl. 34):S61-6. [ Links ]
19. Connor N, Roberts J, Nicoll A. Strategic options for antena-tal screening for syphilis in the Unated Kingdom: a cost effectiveness analysis. J Med Screen. 2000;7:7-13. [ Links ]
20. Berman SM. Maternal syphilis: pathophysiology and treatment. Bull World Health Organ. 2004;82:433-8. [ Links ]
21. Hira SK, Bhat GJ, Chikamata DM, Nkowane B, Tembo G, Perine PL, et al. Syphilis intervention in pregnancy: Zambian demonstration project. Genitorium Med. 1990;66:159-64. [ Links ]
22. Schulz KF, Cates W Jr., O´Mara PR. Pregnancy loss, infant death, and suffering: legacy of syphilis and gonorrhoeae in Africa. Genitorium Med. 1987;63:320-5. [ Links ]
23. Watson-Jones D, Gumodoka B, Weiss H, Changalucha J, Todd J, Mugeye K, et al. Syphilis in pregnancy in Tanzania. II. The affectiveness of antenatal syphilis screening and single-dose benzathine penicillin treatment for the prevention of adverse pregnancy outcomes. J Infect Dis. 2002;186:948-57.[/vcitat] [ Links ]
24. World Health Organization. The global elimination of congenital syphilis: rationale and strategy for action. Geneve: WHO; 2007. [ Links ]
25. Bronzan RN, Mwesigwa-Kayongo DC, Narkunas D, Schmid GP, Neilsen GA, et al. Onsite rapid antenatal syphilis screening with an immunochromatographic strip improves case detection and treatment in rural South African clinics. Sex Transm Diseases. 2007;34(Suppl.):s55-60. [ Links ]














