Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.14 suppl.2 Bogotá Dec. 2010
1 Grupo Investigador de Problemas en Enfermedades Infecciosas (GRIPE), Universidad de Antioquia, Medellín, Colombia.
2 Sección de Enfermedades Infecciosas, Universidad de Antioquia y Hospital Universitario San Vicente de Paúl, Medellín, Colombia.
3 Grupo de Epidemiología, Facultad Nacional de Salud Pública, Universidad de Antioquia.
Recibido: 07/08/2010; Aceptado: 17/11/2010
Resumen
Introducción: la histoplasmosis es una micosis endémica en nuestro país y una complicación relativamente frecuente de los pacientes con sida. El objetivo del estudio era identificar las características clínicas, epidemiológicas y los factores de riesgo asociados a la mortalidad en pacientes con sida coinfectados con histoplasmosis.
Materiales y métodos: se realizó un estudio de cohorte retrospectivo en el Hospital Universitario San Vicente de Paúl, en Medellín, con 1177 pacientes con VIH atendidos en un programa especializado de sida. Se identificaron los pacientes con histoplasmosis confirmada por aislamiento del hongo, o identificaci&oacut compatibles con Histoplasma capsulatum, mediante microscopía. Se analizaron variables demográficas, clínicas, de laboratorio, comorbilidad, tratamiento recibido y mortalidad.
Resultados: La histoplasmosis afectó a 44 de 709 pacientes con sida (6,2%). Entre éstos, el 95,4% tuvo fiebre, el 54,5% enfermedad diseminada e;n de levaduras intracelulares y el 61,3% compromiso pulmonar. El cultivo fue positivo en el 89,3% y la histopatología en el 93,3%. Se encontró tuberculosis concomitante en el 15,9% y neumocistosis en el 11,4%. La mortalidad fue del 22,7%. El riesgo de morir fue mayor en pacientes con formas diseminadas (todas las muertes ocurrieron en sujetos con este tipo de compromiso), disnea (RR 13; IC95% 1,8-93,8), hipotensión (RR 4,5; IC95% 1,6-13,1), deshidrogenasa láctica (DHL) >2 veces (RR 5,2; IC95% 1,2-22,5), y fue menor en quienes recibieron Anfotericina B (RR 0,3; IC95% 0,1-0,8).
Discusión: en la región, la histoplasmosis es frecuente en pacientes con sida, y el rendimiento diagnóstico de las técnicas de rutina para H. capsulatum es alto, por lo que deben solicitarse en cualquier caso compatible. Demostrar la comorbilidad sida-histoplasmosis no descarta otras infecciones oportunistas. Los pacientes con formas diseminadas, disnea, hipotensión y DHL alta tienen mayor riesgo de muerte. El tratamiento con anfotericina B se asoció con una mayor sobrevida.
Palabras Claves: VIH, Síndrome de inmunodeficiencia adquirida, Histoplasmosis, Diagnóstico, Epidemiología, Mortalidad.
Abstract
Introduction: histoplasmosis is an endemic mycosis in Colombia and a relatively common complication in HIV patients. The aim of this study was to identify clinical and epidemiological characteristics and mortality risk factors in patients infected with histoplasmosis and HIV.
Materials and methods: a retrospective cohort study was carried out at Hospital Universitario San Vicente de Paúl in Medellín with 1177 HIVpositive patients. Patients with histoplasmosis were confirmed by isolation of Histoplasma capsulatum from culture or by identification of intracellular yeasts through microscopy. Data collected from patients included demographic and clinical variables, laboratory values, treatment, and survival.
Results: histoplasmosis affected 44/709 patients with AIDS (6.2%). Out of those, 95.4% had fever, 54.5% disseminated illness, and 61.3% pulmonary disease. Culture was positive in 89.3%, and histopathology in 93.3%. Concomitant tuberculosis and Pneumocystis jirovecii infection were diagnosed in 15.9% and 11.4%, respectively. General mortality was 22.7%. Mortality was higher in patients with disseminated forms (all 10 deaths occurred in this fashion), dyspnea (RR 13; 95% CI 1.8-93.8), hypotension (RR 4.5; 95% CI 1.6-13.1), lactate dehydrogenase >2 times the upper limit of the normal range (RR 5.2; 95% CI 1.2-22.5), and it was lower among patients treated with amphotericine B (RR 0.3; 95% CI 0.1-0.8).
Discusion: histoplasmosis is frequent in AIDS patients in the region. As the diagnosis yield of routine techniques to identify H. capsulatum is high, they must be required in any compatible setting. Many patients with AIDS-histoplasmosis co-infection acquire other opportunistic infections. Patients with disseminated forms, dyspnea, hypotension, and high levels of DHL have a higher mortality risk. Exposure to amphotericine B is associated with longer survival.
Keywords: HIV, Acquired Immunodeficiency Syndrome, Histoplasmosis, Diagnosis, Epidemiology, Mortality.
Introducción
Hasta la aparición del sida, la histoplasmosis, especialmente las formas diseminadas, era una enfermedad rara, limitada a ciertas regiones endémicas; desde entonces, es una complicación frecuente y grave en pacientes infectados por VIH. Afecta entre el 2,0 y 8,0% de los pacientes con sida (1-5), y entre todos los pacientes diagnosticados con ambas enfermedades, es la entidad definitoria del sida en 50-75% de ellos (4-6).
Entre los infectados por VIH, la histoplasmosis suele aparecer en estadios avanzados de la infección, asociada con recuentos inferiores a 100 linfocitos CD4+/µL (7). Aunque su expresión clínica es muy variable, las manifestaciones más frecuentes son fiebre, síntomas respiratorios y lesiones mucocutáneas (8-10); el diagnóstico suele ser difícil, pues sus características clínicas y laboratorio de rutina son comunes a otras complicaciones asociadas al sida, como tuberculosis, neumocistosis y demás infecciones sistémicas. Además, la demostración del hongo requiere un laboratorio de microbiología con experiencia en identificar la levadura, sus antígenos o anticuerpos específicos. El pronóstico es bueno en los pacientes con enfermedad leve, y en quienes el diagnóstico rápido permite la administración temprana del tratamiento (10-12). Sin embargo, la tasa de mortalidad puede ser alta, especialmente en pacientes inmunosuprimidos o con histoplasmosis grave (presencia de hipotensión que requiere vasopresores, necesidad de ventilación mecánica y deterioro del estado de conciencia), en quienes puede ascender a 47-70% (12,13). El tratamiento con Anfotericina B ha sido eficaz para mejorar la supervivencia, pero su aplicación demanda observación estricta por sus efectos nefrotóxicos y hematológicos (3,7,10).
Se estudió la totalidad de los pacientes registrados en un programa especializado de atención de VIH/sida en Medellín, Colombia, con la intención de describir el comportamiento clínico y epidemiológico de la coinfección histoplasmosis - VIH (incidencia, perfil clínico y marcadores paraclínicos asociados); comparar el rendimiento diagnóstico de los diferentes exámenes practicados; evaluar la supervivencia y la respuesta al tratamiento; e identificar los factores clínicos y de laboratorio asociados con mortalidad.
Métodos
Población estudiada
Se realizó un estudio de cohorte retrospectiva, sobre la totalidad de los 1177 registros de pacientes atendidos entre febrero de 1998 y febrero de 2004, en un servicio especializado de control de VIH-sida de un hospital universitario de Medellín, el cual atiende predominantemente a la población de escasos recursos económicos. Se consideró sospechoso de histoplasmosis a todo paciente confirmado de infección por VIH que presentara síndrome febril prolongado, sintomatología respiratoria, lesiones mucocutáneas sugestivas o pancitopenia, en cuyo caso se sometió a uno o más de los procedimientos diagnósticos necesarios para confirmar el dictamen, como lavado broncoalveolar (LBA), biopsia de piel o de cualquier otro órgano que el médico tratante considerara necesario, o aspirado de médula ósea. La histoplasmosis se definió como pulmonar (HP) cuando se demostró su presencia exclusivamente en este órgano; extrapulmonar (HE) cuando se encontró en un órgano distinto al pulmón; y diseminada (HD) cuando se demostró en dos o más órganos (14).
Estudios microbiológicos y manejo
Las muestras se procesaron para tinciones directas con Wright o Giemsa, Ziehl Neelsen, Gram y plata metenamina de Gomori-Grocott, y se cultivaron en medios para aislamiento de hongos, microbacterias y piógenos. Los casos se diagnosticaron como histoplasmosis cuando se identificaron levaduras intracelulares compatibles con H. capsulatum en el examen directo con Wright o Giemsa, o con plata metenamina en histopatología de tejidos, o al aislar el hongo en medios de Mycosel y Sabouraud. Adicionalmente, cuando las condiciones lo permitieron, se hizo detección de antígeno y titulación de anticuerpos contra H. capsulatum por inmunodifusión y fijación de complemento. En el mismo sentido, todo caso confirmado de histoplasmosis se estudiaba para VIH, y los casos confirmados de coinfección se ingresaban al programa.
A no ser que el médico justificara otra alternativa, los pacientes fueron tratados con anfotericina B 1mg/Kg/día por quince días, seguida de itraconazol oral 600mg/día por tres días y 400mg/día durante doce semanas (tratamiento de inducción); y luego 200 mg/día por tiempo indefinido o hasta que el recuento de linfocitos CD4+ fuera mayor de 200/µL durante al menos seis meses (terapia de mantenimiento) (15). Los casos se siguieron periódicamente con intervalos variables según el estadio de la infección y el grado de inmunosupresión. Tanto el manejo de sida como la terapia antirretroviral se hicieron de acuerdo con guías internacionales (11,16,17).
Variables recolectadas
Los investigadores revisaron las historias clínicas de todos los casos atendidos en el servicio y registraron las siguientes variables: edad; sexo; fechas de diagnóstico de VIH, sida e histoplasmosis; principales síntomas y signos como presión arterial, fiebre, disnea, tos, lesiones en piel y mucosas, presencia de adenomegalias y vísceromegalias; recuento de linfocitos T CD4+ y carga viral circulante para VIH; patrón radiológico en la placa de tórax; cuadro hemático, plaquetas, reactantes de fase aguda como ferritina, proteína C reactiva y velocidad de eritrosedimentación, fosfatasas alcalinas y deshidrogenasa láctica (DHL); resultados del diagnóstico microbiológico directo, histopatología o cultivo; tipo de tratamiento antimicótico recibido y mortalidad.
Análisis estadístico
Se establecieron medidas de tendencia central y dispersión para las variables continuas, y proporciones para las variables nominales. Los resultados son expresados como promedio ± desviación estándar, o mediana con su rango intercuartílico, según la distribución de la variable. La asociación entre mortalidad y condiciones clínicas y de laboratorio estudiadas se estableció por análisis bivariado. Los datos son expresados como riesgo relativo con sus respectivos intervalos de confianza del 95%. Para estimar la supervivencia a partir del diagnóstico de histoplasmosis, se hicieron curvas de Kaplan-Meier, estableciendo el momento de censura con base en el último registro documentado para el caso. Se utilizó la prueba de Log Rank para comparar las curvas de supervivencia de acuerdo con el uso de anfotericina B. Se consideró como significativo un valor p < 0,05. Los cálculos se realizaron usando el paquete estadístico SPSS® versión 15,0 (SPSS Inc., Chicago, Il, USA).
Resultados
Entre los 1177 pacientes infectados por VIH registrados en el servicio durante el periodo del estudio, se detectaron 709 casos de sida según clasificación CDC de 1993 (Atlanta - USA) (18); en 44 de ellos (6,2%) se diagnosticó la infección por H. capsulatum, usualmente en los tres primeros meses después del diagnóstico de VIH (mediana 1,6 meses, rango 0.0-91,3). Entre estos 44 casos de coinfección, la histoplasmosis fue la entidad definitoria de sida en 21 de ellos (47,7%).
Cuatro de los 44 casos de histoplasmosis (9,1%) tenían actividades con riesgo potencial para esta micosis: agricultor, cargador, carpintero y reciclador. Entre los demás pacientes, las ocupaciones más frecuentes fueron: empleados en actividades sin fuentes de exposición a H. capsulatum (31,8%), oficios varios no aclarados (18,2%), oficios domésticos (18,2%), desempleados (13,6%), y sin dato de ocupación (9,1%).
Los casos de histoplasmosis fueron, en su mayoría, hombres jóvenes (tabla 1). La fiebre y la tos fueron los síntomas más frecuentes. La forma diseminada fue la más común de las presentaciones clínicas, en aproximadamente la mitad de los casos; las formas aisladas extrapulmonares y las limitadas al pulmón se presentaron en porcentajes semejantes (tabla 1). Los órganos más comprometidos fueron el pulmón en 27 casos (61,3%) y la piel (36,4%). La radiografía de tórax estuvo disponible en 41 casos, de los cuales 25 tenían patrón intersticial (61%), 13 fueron leídas como normales (32%), 2 tenían patrón alveolar (5%) y 1 mixto (2%).
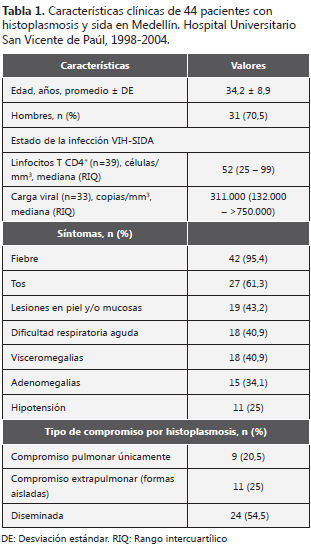
La mayoría de los pacientes con recuento de linfocitos T CD4+ en los seis meses previos, tenían menos de 100 células/mm3 (82%); y entre aquellos con carga viral disponible, 88% tenía más de 100.000 copias/µL. Cuatro venían recibiendo terapia antirretroviral altamente efectiva (HAART) al momento de desarrollar histoplasmosis.
La mayoría de los pacientes presentó anemia, linfopenia, niveles altos de eritrosedimentación y de proteína C reactiva (tabla 2). El diagnóstico microbiológico de la histoplasmosis fue realizado principalmente por histopatología y cultivo.
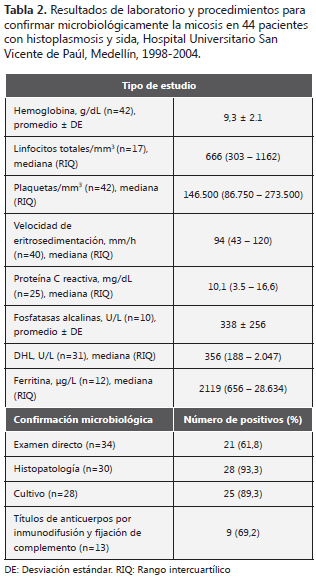
Sólo se pudo realizar la prueba de detección de antígeno en un caso, el cual fue positivo.
La tabla 3 describe las principales enfermedades concomitantes diagnosticadas en 32 de estos pacientes (73%). Entre ellas, es importante resaltar los casos de infección simultánea de histoplasmosis con tuberculosis o neumonía por P. jirovecii (PcP).

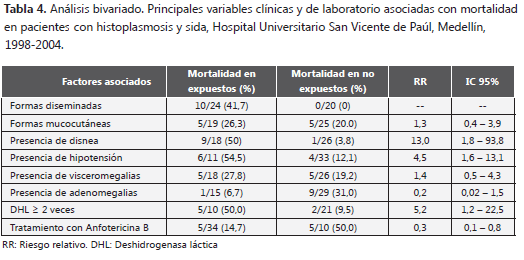
Según el análisis bivariado, el riesgo de morir fue significativamente mayor en los pacientes con formas diseminadas de la enfermedad, presencia de disnea, hipotensión, niveles de deshidrogenasa láctica mayor que dos veces el valor superior del rango normal, y entre quienes no recibieron tratamiento con anfotericina B (tabla 4).
De los 44 casos estudiados, 37 (84%) alcanzaron a recibir algún tipo de tratamiento para histoplasmosis. De ellos, 25 completaron el tratamiento, 22 con anfotericina B e itraconazol, mientras tres recibieron únicamente itraconazol (todos con formas cutáneas). La mortalidad en el grupo que completó el tratamiento fue de 1/25 (4,0%) comparada con 9/19 (47,4%) observada en quienes no alcanzaron a recibir o no completaron dicha terapia (p=0,002, IC95% 0,15 - 0,71). La mortalidad general fue 10/44 (22,7%). No hubo diferencias significativas por género ni edad. Ninguno de los cuatro pacientes que estaba recibiendo HAART en el momento de desarrollar histoplasmosis murió durante el estudio.
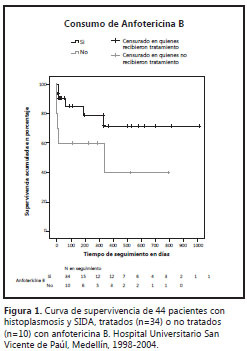
La supervivencia general se estimó en 23,2 meses (IC95% 18-30) a partir del diagnóstico de histoplasmosis. El 60% (6/10) de las defunciones ocurrieron en el primer mes. Entre los diez casos que no recibieron anfotericina B, el promedio de supervivencia se estimó en 12,8 meses (IC95% 4,8-20,9) contra 32 meses (IC95% 28-36) entre quienes completaron el tratamiento (test de Log Rank 3,95, p=0,047) (Figura 1).
Discusión
En este estudio, uno de los publicados en países de América Latina con mayor número de casos de histoplasmosis y sida, la incidencia de la coinfección fue similar al 5,9% (8/136) informado previamente en Colombia (19) y otros países. En ellos, ha fluctuado entre 2,0 y 6,6% en residentes de zonas endémicas de Estados Unidos (4,7,10), 8,0% en Brasil y 6,7% en Guatemala5. Incidencias mayores reportadas en ciudades como Indianápolis-USA (26,7%) (10), y algunos centros universitarios de Venezuela (21-27%) (5), posiblemente obedecen a la mayor vigilancia establecida en estos lugares después de brotes recurrentes de la micosis. De otro lado, un estudio venezolano reciente, realizado entre 2000 y 2005, encontró que 53 de 158 pacientes con histoplasmosis (33,5%) estaban asociados con sida (20). Sin embargo, es posible que nuestro estudio haya subestimado su incidencia en vista de que: i) no se utilizaron técnicas más sensibles para el diagnóstico de histoplasmosis como la detección de antígenos y la reacción en cadena de la polimerasa (PCR); ii) un alto porcentaje (30,5%) de los casos con sida diagnosticados en el servicio de urgencias falleció el mismo día, sin tiempo suficiente para excluir la presencia de la micosis; y iii) en algunos casos de sida diagnosticados con otros patógenos como tuberculosis y P. jirovecii, la identificación de estos agentes pudo reducir los esfuerzos de los médicos tratantes para buscar la histoplasmosis.
Como en otros estudios, el sexo y la edad de los pacientes afectados refleja las características demográficas del sida como enfermedad de base (7,12,21,22). No obstante, es llamativo el corto tiempo transcurrido entre el diagnóstico de infección por VIH y el de histoplasmosis, lo que insinúa dificultades en el acceso de los infectados por VIH a los servicios de atención médica del país o problemas en la calidad del sistema nacional de seguridad social, que ya ha sido descrito en la región (23). Como era de esperarse, los pacientes estaban gravemente inmunocomprometidos y tenían alta replicación viral. La ocupación de la mayoría de nuestros pacientes no se consideró de riesgo para histoplasmosis, lo que sugiere la circulación de formas infectantes en la comunidad, aun en situaciones cotidianas y, por tanto, es fundamental resaltar la importancia de considerar esta micosis en el diagnóstico diferencial de los pacientes con sida cuando la clínica lo amerite, independientemente de su ocupación.
De acuerdo con la frecuencia de los síntomas presentados en nuestro medio, la sola presencia de fiebre en un paciente con sida y recuento de linfocitos T CD4+<100/mm3, acompañada o no de síntomas constitucionales, tos, visceromegalias y lesiones mucocutáneas, debe hacer pensar en la posibilidad de histoplasmosis, enunciado formulado por Wheat desde 1990 (10). En una revisión de 72 casos evaluados retrospectivamente y 51 de la literatura, este autor encontró que alrededor de 96% tenía fiebre, 37% síntomas respiratorios, 16% compromiso del sistema nervioso central; 11% padecía un síndrome "séptico" caracterizado por hipotensión, insuficiencia respiratoria, falla renal y hepática y coagulopatía; 9% lesiones mucocutáneas y 6,5% de tracto gastrointestinal. Sólo 4% de los casos de histoplasmosis y sida presentaba compromiso pulmonar aislado10. En Brasil (21), en cambio, el compromiso cutáneo se presentó en el 66% de los pacientes (localizado en 21% y generalizado en 45%), 24% tuvo compromiso gastrointestinal y sólo 1% del sistema nervioso central. Aunque en nuestra cohorte no se indagó específicamente por compromiso gastrointestinal asociado a la micosis, las diferencias entre los estudios enfatizan la necesidad de conocer las manifestaciones clínicas de histoplasmosis predominantes en cada región.
Un hallazgo importante de este estudio fue la frecuencia con la que nuestros pacientes tuvieron tuberculosis concomitante (15,9%), asociación que en países desarrollados está descrita apenas en el 4,2%, y neumonía por P. jirovecii (11,4%), presente hasta en el 31,9% de los casos de coinfección sida-histoplasmosis descritos antes de 1990 (10). La disminución de este último agente puede deberse al advenimiento de la profilaxis contra PcP y el mayor uso de la terapia HAART. Una publicación reciente de nuestro grupo revela que entre los años 2000 y 2001 las infecciones por Mycobacterium spp. y P. jirovecii explicaron respectivamente 30% y 21% de los casos de neumonía en pacientes infectados por VIH, mientras que histoplasmosis estuvo presente en 6,2% de estos casos (24). Estos hallazgos, y el hecho de que la identificación de un patógeno determinado no descarta la presencia de otros agentes oportunistas, resaltan la importancia de investigar protocolizadamente dichos pacientes, de tal forma que se les pueda ofrecer un tratamiento óptimo de acuerdo con la comorbilidad existente en cada caso.
En la mayoría de los casos descritos, el diagnóstico de histoplasmosis se hizo por histopatología y cultivo, que es todavía la prueba de referencia y debería ser realizada siempre para confirmar el diagnóstico. Sin embargo, el tiempo que toman sus resultados obliga a la utilización de métodos más rápidos para hacer el diagnóstico temprano de la enfermedad. Para ello se utilizan, cada vez con más frecuencia, dos métodos no utilizados en general en nuestro estudio, la detección de antígenos de histoplasma en suero, orina y otras muestras, y las técnicas de PCR (25), disponibles en algunos centros de investigación, aunque estas últimas todavía deben demostrar su utilidad (26).
En nuestro estudio, las formas diseminadas de histoplasmosis, la presencia de disnea, hipotensión y niveles de deshidrogenasa láctica (DHL) mayor que dos veces el límite superior del rango normal se asociaron con más riesgo de muerte (tabla 4). Estos hallazgos coinciden con Couppié y colaboradores (22), quienes también encontraron asociación entre la presencia de disnea, los aumentos descritos de DHL y trombocitopenia <100.000/mm3 con una mayor mortalidad, aunque esta última variable no se asoció en nuestro estudio. A su vez, Corcoran y colaboradores (27) encontraron que las formas diseminadas de histoplasmosis se relacionaban con valores de DHL >600 UI/L; Wheat11 relacionó los niveles de creatinina >2,1 mg/dL y albumina <3,5 g/dL con histoplasmosis grave, variables que no se incluyeron en nuestro análisis; Baddley y colaboradores (28) encontraron que la fungemia, creatinina ≥2 mg/dl y la edad fueron factores predictores independientes de mal pronóstico; y Pontes LB y colaboradores (29) encontraron en Brasil asociación independiente de mortalidad con hemoglobina ≤8 g/l y nitrógeno ureico ≥ 40 mg/dl.
A pesar del número de pacientes y del avanzado estado de la enfermedad cuando ingresaban al servicio de urgencias, el estudio logró documentar una menor mortalidad y un mayor tiempo de supervivencia entre los casos tratados con Anfotericina B. Aunque estos hallazgos reafirman las recomendaciones dadas en guías internacionales, en las cuales las preparaciones con Anfotericina B representan la primera alternativa de manejo en pacientes graves (30), es posible también que nuestros resultados reflejen un sesgo de selección, pues los más graves pudieran no haber alcanzado a recibir este medicamento.
En conclusión, nuestro estudio resalta la importancia de la histoplasmosis en pacientes con sida en la región; reafirma la utilidad de estudiar sistemáticamente esta micosis para descartar la presencia simultánea de otros agentes oportunistas; resalta el valor pronóstico de la disnea como indicador de compromiso pulmonar severo, y la utilidad de la DHL, cuyos valores elevados se asociaron independientemente a mortalidad. Estos hallazgos pueden orientar a nuestros clínicos para iniciar en forma temprana y óptima el manejo correspondiente.
Agradecimientos Los autores quieren hacer un reconocimiento especial a la doctora Gloria Velásquez Uribe, fallecida durante el desarrollo de la investigación, por su amor y dedicación a los pacientes afectados por el VIH/sida, su lucha incesante por sus derechos y la generación de conocimiento médico sobre el tema.
Correspondencia: Lázaro Agustín Vélez, Grupo Investigador de Problemas en Enfermedades Infecciosas (GRIPE). Teléfono: +57(4) 2196542. Sede de Investigación Universitaria, Calle 62 # 52-59, laboratorio 630, Universidad de Antioquia. Medellín, Colombia. Dirección electrónica: clamona@une.net.co
Referencias
1. Grant A. Clinical features of HIV disease in developing countries. Lepr Rev 2002; 73:197-205. [ Links ]
2. Nightingale SD, Parks JM, Pounders SM, Burns DK, Reynolds J, Hernandez JA. Disseminated histoplasmosis in patients with AIDS. South Med J 1990; 83:624-30. [ Links ]
3. Velásquez G, Betancur J, Estrada S, Nagles J, Orozco B. Infecciones observadas en 193 pacientes con sida. Estudio multicéntrico en la ciudad de Medellín: 1987-1992. Acta Médica Colombiana 1993; 18:56-65. [ Links ]
4. Wheat LJ. Endemic Mycoses in AIDS: a clinical review. Clin Microbiol Rev 1995; 8:146-59. [ Links ]
5. Cahn P, Belloso WH, Murillo J, Prada-Trujillo G. AIDS in Latin America. Infect Dis Clin North Am 2000; 14:185-209. [ Links ]
6. Huss R, Landolt U, Schar G, Greminger P, Schwery S, Meyenberger C, et al. Disseminated histoplasmosis as the first manifestation of HIV infection. Dtsch Med Wochenschr 1990; 115:1353-7. [ Links ]
7. McKinsey DS, Spiegel RA, Hutwagner L, Stanford J, Driks MR, Brewer J, et al. Prospective study of histoplasmosis in patients infected with human immunodeficiency virus: incidence, risk factors, and pathophysiology. Clin Infect Dis 1997; 24:1195-203. [ Links ]
8. Bellman B, Berman B, Sasken H, Kirsner RS. Cutaneous disseminated histoplasmosis in AIDS patients in south Florida. Int J Dermatol 1997; 36:599-603. [ Links ]
9. Sarosi GA, Johnson PC. Disseminated histoplasmosis in patients infected with human immunodeficiency virus. Clin Infect Dis 1992; 14 Suppl 1:S60-S67. [ Links ]
10. Wheat LJ, Connolly-Stringfield PA, Baker RL, Curfman MF, Eads ME, Israel KS, et al. Disseminated histoplasmosis in the acquired immune deficiency syndrome: Clinical findings. diagnosis and treatment. and review of the literature. Medicine (Balt) 1990; 69:361-74. [ Links ]
11. Wheat LJ, Sarosi GA, McKinsey DS, Hamill R, Bradsher R, Johnson PC, et al. Practice Guideline for the Management of Patients with Histoplasmosis. Clin Infect Dis 2000; 30:688-95. [ Links ]
12. Wheat LJ, Chetchotisakd P, Williams B, Connolly P, Shutt K, Hajjeh R. Factors associated with severe manifestations of histoplasmosis in AIDS. Clin Infect Dis 2000; 30:877-81. [ Links ]
13. Wheat LJ. Histoplasmosis in the acquired immunodeficiency syndrome. Curr Top Med Mycol 1996; 7:7-18. [ Links ]
14. Mandell G, Bennett J, Dolin R, editors Histoplasma capsulatum. Principles and practice of infectious diseases. 5th ed New York: Churchill Livingstone; 2007. [ Links ]
15. Centers for Disease Control and Prevention. Guidelines for Prevention and Treatment of Opportunistic Infections in HIV-Infected Adults and Adolescents. MMWR 2009; 58:1-207. [ Links ]
16. Masur H, Kaplan JE, Holmes KK. Guidelines for preventing opportunistic infections among HIV-infected persons-2002. Recommendations of the U.S. Public Health Service and the Infectious Diseases Society of America. Ann Intern Med 2002; 137:434-78. [ Links ]
17. Wheat LJ, Hafner R, Wulfsohn M, Spencer P, Squires K, Powderly WG. Prevention of relapse Histoplasmosis with itraconazole in patients with the Acquired Immunodeficiency Syndrome. Ann Intern Med 1993; 118:610-6. [ Links ]
18. 1993 Revised classification system for HIV infection and expanded surveillance case definition for AIDS among adolescents and adults. (en línea) MMWR 1992; 41:RR-17. Consultado agosto de 2010 Disponible en: http://www.cdc.gov/mmwr/preview/mmwrhtml/00018871.htm. [ Links ]
19. Arango M, Cano LE, De Bedout C, Estrada S, Gómez I, Franco L, et al. Histoplasmosis y criptocococis diseminada en pacientes con el síndrome de inmunodeficiencia adquirida (sida). Acta Médica Colombiana 1990; 15:84-91. [ Links ]
20. Mata-Essayag S, Colella MT, Roselló A, de Capriles CH, Landaeta ME, de Salazar CP, et al. Histoplasmosis: a study of 158 cases in Venezuela, 2000-2005. Medicine (Baltimore) 2008; 87:193-202. [ Links ]
21. Karimi K, Wheat LJ, Connolly P, Cloud G, Hajjeh R, Wheat E, et al. Differences in histoplasmosis in patients with acquired immunodeficiency syndrome in the United States and Brazil. J Infect Dis 2002; 186:1655-60. [ Links ]
22. Couppie P, Sobesky M, Aznar C, Bichat S, Clyti E, Bissuel F, et al. Histoplasmosis and Acquired Immunodeficiency Syndrome: A study of prognostic factors. Clin Infect Dis 2004; 38:134-8. [ Links ]
23. Velásquez-Uribe G, Gómez-Arias RD, Arias-Valencia S, Aguirre Acevedo DC, Hoyos-Gómez C. Reformas sanitarias e indicadores de atención médica al sida: Comparación de dos servicios de referencia. Revista Facultad Nacional de Salud Pública 2006; 24:18-29. [ Links ]
24. Vélez L, Correa LT, Maya MA, Mejía P, Ortega J, Bedoya V et al. Diagnostic accuracy of bronchoalveolar lavage samples in immunosuppressed patients with suspected pneumonia. Analysis of a protocol. Respiratory Medicine 2007; 101:2160-7. [ Links ]
25. Kaufmann CA. Histoplasmosis: A clinical and laboratory update. Clin Microbiol Rev 2007; 20:115-32. [ Links ]
26. Kauffman CA. Diagnosis of histoplasmosis in immunosuppressed patients. Curr Opin Infect Dis 2008; 21:421-5. [ Links ]
27. Corcoran G, Abdely H, Flanders C, Patterson T. Markedly elevated serum lactate dehydrogenase levels are a clue to the diagnosis of disseminated histoplasmosis in patients with AIDS. Clin Infect Dis 1997; 24:942-4. [ Links ]
28. Baddley JW, Sankara IR, Rodriguez JM, Pappas PG, Many WJ Jr. Histoplasmosis in HIV-infected patients in a southern regional medical center: poor prognosis in the era of highly active antiretroviral therapy. Diagn Microbiol Infect Dis 2008; 62:151-6. [ Links ]
29. Pontes LB, Leitão Tdo M, Lima GG, Gerhard ES, Fernandes TA. Clinical and evolutionary characteristics of 134 patietns with disseminated histoplasmosis associated with ADIS in the state of Ceará. Rev Soc Bras Med Trop 2010; 43:27-31. [ Links ]
30. Wheat LJ, Freifeld AG, Kleiman M, et al. Clinical practice guidelines for the management of patients with histoplasmosis: 2007 update by the Infectious Diseases Society of America. Clin Infect Dis 2007; 45:807-25. [ Links ]














