Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.14 suppl.2 Bogotá Dec. 2010
1 Facultad de Medicina, Universidad de la Sabana. Fundación Clínica Abood Shaio.
2 Fundación Clínica Abood Shaio. Hospital Universitario San Ignacio.
3 Fundación Clínica Abood Shaio.
4 Fundación Clínica Abood Shaio.
5 Sección de Microbiología. Laboratorio clínico. Fundación Clínica Abood Shaio.
Recibido: 09/07/2010; Aceptado: 20/09/2010
Resumen
En los últimos años, la emergencia de infecciones por hongos se ha dado en parte por el aumento en las infecciones por microrganismos que normalmente no son patógenos. El siguiente reporte describe la fungemia y meningoencefalitis por Sporobolomyces salmonicolor, una levadura frecuente en el medio ambiente y las plantas, en un paciente sin factores de riesgo conocidos, con desenlace fatal a pesar del manejo con antifúngicos.
Este caso nos recuerda que dentro de las infecciones micóticas emergentes se encuentra el S. salmonicolor y se debe tener en cuenta dentro del diagnóstico diferencial de levaduras en sangre, como causa infrecuente, potencialmente mortal.
Palabras claves: Fungemia, Sporobolomyces spp., levaduras.
Abstract
The emergence of pathogens, mainly fungi, in recent years has been partly due to overappearance of organisms that normally are not pathogenic in humans. The following report describes Sporobolomyces salmonicolor fungaemia and proven meningoencephalitis in a patient not showing risk factors who suffers a fatal outcome despite management with antifungal agents. The said yeast lives mainly in tree environments and plants.
This case reminds us that there is S. salmonicolor within the emerging fungal infections, and this fact should be taken into account in the differential diagnosis of yeasts in blood as a rare and lifethreatening cause.
Key words: Fungemia, Sporobolomyces spp., yeasts.
Introducción
El aumento en la incidencia de las infecciones micóticas, así como la aparición de cepas resistentes a los antifúngicos comercializados, es un problema clínico emergente al que se enfrentan los profesionales en cuidado intensivo, infectología y diferentes escenarios en medicina.
Dentro de este grupo de infecciones emergentes, que afectan con mayor frecuencia a pacientes inmunosuprimidos, como trasplantados, usuarios de terapias con corticoesteroides, con enfermedades hematológicas, entre otros, se encuentran las ocasionadas por levaduras, alguna con un número relativamente mayor de reportes en la literatura como Rhodotorula spp. o Trichosporon asahii; y otras con menos reportes como el Sporobolomyces salmonicolor.
El Sporobolomyces fue descrito por Kluyver y Van Niel en 1924. Pertenece al filo Basidiomycota; clase Urediniomycetes; orden Sporidiales; familia Sporidiobolaceae; y género: Sporobolomyces. Es una levadura frecuentemente aislada a partir de fuentes ambientales tales como el aire, las hojas de los árboles y las cáscaras de naranja; su hábitat natural son los seres humanos, mamíferos, aves, el medio ambiente y las plantas (1).
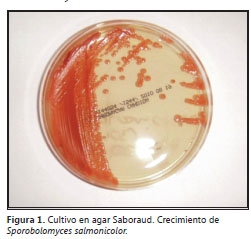
Sus colonias crecen rápidamente y maduran en unos cinco días, a una temperatura de 25- 30 °C; algunas cepas pueden no crecer bien a 35-37 °C. Las colonias son suaves, a menudo arrugadas, y van de brillante a opaco, de color rojo brillante a naranja y pueden parecerse a Rhodotorula spp. (1).
Sporobolomyces spp. produce pseudohifas, hifas verdaderas y blastoconidias. Mide de 2-12 x 3-35 micras; el tipo más común de las conidias son ovales; las pseudohifas e hifas verdaderas son abundantes y bien desarrolladas.
El objetivo de este reporte es describir un caso de fungemia y probable meningoencefalitis por Sporobolomyces salmonicolor.
Caso clínico
Paciente masculino de 79 años, quien ingresó remitido. Sus familiares refirieron cuadro clínico de cuatro días de evolución, caracterizado por periodos de ausencias de aproximadamente diez minutos de duración, con aumento en el número de episodios por día, hasta llegar más de ocho, el último sin recuperación del estado de conciencia. Lo trasladaron a un hospital local donde realizaron intubación orotraqueal y lo remitieron a un centro de mayor complejidad.
Como antecedentes relevantes, el paciente presentaba enfermedad pulmonar obstructiva crónica (EPOC) en manejo irregular con inhaladores (salbutamol y beclometasona), hipertensión arterial en tratamiento con hidroclorotiazida de 12,5 mg día, escoliosis severa y tabaquismo.
El paciente ingresó a urgencias, bajo sedación, con intubación orotraqueal. Se trasladó a la unidad de cuidados intensivos (UCI) con diagnósticos de crisis parciales complejas y falla ventilatoria hipoxémica. Requirió manejo con ventilación mecánica, sin soporte vasoactivo. Se tomaron paraclínicos de control y se encontró hemograma, función hepática, glicemia y función renal normal, electrolitos que reportaron hiponatremia (Na: 125mmol/l), hipocalemia (K: 2,8mmol/l), proteína C reactiva en 21,53mg/dl.
Adicionalmente se tomaron hemocultivos.
Se realizó tomografía axial computarizada (TAC) de cráneo simple que reportó cambios por leucoaraiosis, sin descartar evento isquémico hiperagudo por el tiempo de evolución y radiografía de tórax que mostraba escoliosis derecha severa con ángulo de 85 grados, sin alteración de la transparencia pulmonar.
El primer día en UCI se compensó el desequilibrio hidroelectrolítico, se consideró secundario a deshidratación, se impregnó con ácido valproico, se reanimó con cristaloides y se continuó soporte ventilatorio en modo asistido controlado; al segundo día de estancia se retiró soporte ventilato rio con ventilación mecánica no invasiva; requirió soporte inotrópico con dobutamina; fue valorado por neurología, que solicitó un electroencefalograma y consideró que el paciente cursó con crisis convulsivas parciales complejas.
Al tercer día de hospitalización se realizó el electroencefalograma, que no presentó actividad epileptiforme, pero mostró cambios sugestivos de encefalopatía o intoxicación medicamentosa. El paciente no presentó nuevos episodios de pérdida de la conciencia, se retiró soporte ventilatorio no invasivo e inotrópico y se trasladó a hospitalización general. Al cuarto día de incubación en los hemocultivos de ingreso se aislaron levaduras, por lo cual fue valorado por infectología, que encontró un paciente con somnolencia, desorientado y consideró alta probabilidad de meningitis por Cryptococcus neoformans. Se solicitó punción lumbar y se inició manejo con Anfotericina B y fluconazol. Por dificultades técnicas debido a escoliosis, no se logró realizar punción lumbar inmediatamente. Se solicitó valoración por neurocirugía, donde se realizó punción cisternal al segundo día de manejo antifúngico que reportó color: incoloro, aspecto turbio, células: 4000/mm3, linfocitos:98%, neutrófilos:2%, hematíes 10xc, glucorraquia: 60 mg/dl, proteínas: 28mg/dl, Gram negativo, tinta china negativa, KOH negativo, cultivo negativo.
El paciente presentó una evolución tórpida, con deterioro progresivo del estado de conciencia. Se le realizó una TAC cerebral de control que no muestró cambios con respecto a la previa. Al tercer día de manejo antifúngico presentó paro respiratorio y falleció. Posteriormente se recibió el reporte definitivo del hemocultivo con crecimiento de Sporobolomyces salmonicolor (figura 1) por el sistema de MicroScan de Siemens ®.
Discusión
El género Sporobolomyces spp. contiene alrededor de 20 especies. La más común es S. salmonicolor, micosis que puede causar infecciones en humanos, especialmente en paciente inmunosuprimidos. Sin embargo, existen reportes de compromiso en pacientes inmunocompetentes. Después de hacer una revisión de la literatura publicada, se encontraron siete casos descritos en la literatura: uno de endoftalmitis (2), uno de meningitis (3), una infección del sitio operatorio después de cranioplastia en SNC (4), dos en pacientes con VIH (5) y tres de dermatitis (6). También estan descritos brotes de enfermedades ocupacionales: asma, alveolitis y rinitis en trabajadores, asociada al aumento en el ambiente de S. salmomicolor en un edificio con humedad y presencia de moho (7).
Los factores de riesgo descritos asociados a este tipo de infecciones incluyen sepsis por bacterias, terapia con corticoesteroides, inmunosupresión, abuso de drogas intravenosas, alcoholismo, hemodiálisis, VIH. Adicionalmente se debe esclarecer, ante la presencia de infección por esta levadura, los posibles factores epidemiológicos asociados como la presencia de aves o mamíferos en el domicilio del paciente o labores de jardinería (1-2).
El diagnóstico microbiológico diferencial se hace con Cryptococcus neoformans, Rhodotorula spp y Tilletiopsis minor.
Hay datos muy limitados acerca de la susceptibilidad y el tratamiento. En un estudio in vitro en el que se probaron tres cepas de Sporobolomyces salmonicolor, el fluconazol tuvo la concentración inhibitoria mínima (CIM) más alta y el itraconazol, voriconazol y Anfotericina B tuvieron CIM similares o más bajas que el fluconazol (8). En contraste, otro estudio in vitro más reciente (9) muestra una clara ventaja de los nuevos azoles: voriconazol, itraconazol y ravuconazol frente al fluconazol, anfotericina B, y micafungina, con CIM mucho más bajas para S. salmomicolor. Adicionalmente, está descrito que puede existir una reacción sinérgica entre itraconazol y micafungina para el cubrimiento de este microorganismo (10). Sin embargo, en la mayoría de reportes de casos los pacientes son manejados con Anfotericina B, lo que podría explicar la baja respuesta terapéutica descrita. Otro aspecto llamativo es que la terbinafina no tiene actividad in vitro contra ninguna levadura basidiomiceta, excepto S. salmomicolor, aunque no hay datos clínicos del uso de tal antifúngico en este escenario para confirmar el hallazgo.
Figura 1.
El caso descrito presenta un paciente con fungemia y probable compromiso de SNC secundario. Llama la atención la ausencia de factores de riesgo usuales para infección por S. salmonicolor; sin embargo, existe un potencial sesgo en la información de la historia porque fue suministrada por los familiares y, adicionalmente, no se exploraron los antecedentes epidemiológicos del paciente por contar con el aislamiento final de la levadura después de su muerte.
Por otro lado, no se puede descartar la presencia de pseudobacteremia y pseudomeningitis en este paciente, que ha sido previamente reportada secundaria a este microorganismo (11). Para desvirtuar este argumento, consideramos que la causa más plausible del deceso fue la fungemia y el compromiso de SNC por S. salmonicolor, considerando que no se encontró otra razón que explicara el deterioro clínico del paciente y los cambios en el LCR.
El descenlace funesto presentado, a pesar del manejo antifúngico recibido, puede estar explicado por el inicio tardío de la terapia. Rantala y colaboradores (12) muestran cómo el inicio de un manejo antimicótico después del cuarto día de la fungemia se relaciona con aumento de la mortalidad por estos microorganismos y por el uso de antifúngicos con una CIM elevada para este microorganismo, como se describió previamente.
El aislamiento de levaduras diferentes a Candida spp. y Cryptococcus spp. en el escenario clínico no es común, no sólo por su baja frecuencia sino por la dificultad para la identificación de estos microrganismos, dado que el recurso humano con que se encuentra tiene escaso entrenamiento en esta área y no hay recursos físicos para la adecuada identificación y elaboración de test de susceptibilidad.
Para concluir, consideramos que dentro de las infecciones micóticas emergentes se encuentra el S. salmonicolor y se debe tener en cuenta dentro del diagnóstico diferencial de levaduras en sangre como una causa infrecuente, potencialmente mortal.
Correspondencia: Sandra Liliana Valderrama Beltrán. Médica Infectóloga. Teléfono 057-3204910132. Diagonal 115 A Nro 70 C - 75. Fundación Abood Shaio. Unidad de Infectología. Bogotá (Cundinamarca). Colombia. Dirección electrónica: sandra.valderrama@gmail.com
Referencias
1. Maenza J, Merz W. Infections caused by Non-Candida, Non-Cryptococcus yeasts. In: Anaissie E, McGinnis M, Pfaller M, editors. Clinical Mycology. 1st edition. United States of América: Elsevier Science; 2003. pag 260-269. [ Links ]
2. Sharma V, Shankar J and Kotamarthi V. Endogeneous endophthalmitis caused bySporobolomyces salmonicolor. Eye 2006; 20: 945-946. [ Links ]
3. Misra V. C., Randhawa H. S.. Sporobolomyces salmonicolor var. fischerii, a new yeast.Arch Microbiol 1976; 108:141-143. [ Links ]
4. Morrow JD. Prosthetic cranioplasty infection due to Sporobolomyces. J Tenn Med Assoc 1994 Nov; 87(11):466-7. [ Links ]
5. Plazas J., Portilla J., Boix V., Perez-Mateo M. Sporobolomyces salmonicolor lympadenitis in an AIDS patient. Pathogen or passenger? AIDS 1994; 8:387-388. [ Links ]
6. Bergman AG, Kauffman CA. Dermatitis due to Sporobolomyces infection. Arch Dermatol 1984 Aug;120(8):1059-60. [ Links ]
7. Seuri M, Husman K, Kinnunen H, Reiman M, Kreus R, Kuronen P, et al. An outbreak of respiratory diseases among workers at a water-damaged building - a case report. Indoor Air. 2000 Sep;10(3):138-45. [ Links ]
8. Espinel-Ingroff.In vitro activities of the new triazole voriconazole (UK-109,496) against opportunistic filamentous and dimorphic fungi and common and emerging yeast pathogens. J. Clin. Microbiol, 1998; 36:198-202. [ Links ]
9. Serena C, Pastor FJ, Ortoneda M, Capilla J, Nolard N, Guarro J. In vitro antifungal susceptibilities of uncommon basidiomycetous yeasts. Antimicrob Agents Chemother. 2004 Jul;48(7):2724-6. [ Links ]
10. Serena C, Mariné M, Pastor FJ, Nolard N, Guarro J. In vitro interaction of micafungin with conventional and new antifungals against clinical isolates of Trichosporon, Sporobolomyces and Rhodotorula. J Antimicrob Chemother. 2005 Jun; 55(6):1020-3. Epub 2005 Apr 21. [ Links ]
11. Bross JE, Manning P, Kacian D, Talbot GH. Pseudomeningitis caused by Sporobolomyces salmonicolor. Am J Infect Control. 1986 Oct;14(5):220-3. [ Links ]
12. Rantala, A., Niihikoski J., and Lehtonen O.-P. Yeasts in blood cultures: Impact of early therapy. Scand. J. Infect. Dis. 1995., 21:557-561. [ Links ]














