Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.15 no.2 Bogotá Apr./June 2011
1Hospital Universitario La Samaritana,
2Universidad de La Sabana, Bogotá, D.C., Colombia
Recibido: 19/09/2010; Aceptado: 08/06/2011
Resumen
Presentamos el caso de un paciente de sexo masculino, de 26 años de edad, con compromiso subagudo de la fuerza muscular de los miembros inferiores y retención urinaria. Se documentó la presencia de un tuberculoma intramedular para el que recibió tratamiento antituberculoso y corticosteroides, obteniéndose resolución total de los síntomas. Al final se hace una corta revisión de la literatura científica.
Palabras clave: tuberculosis, tuberculoma intramedular, sistema nervioso central, resonancia magnética.
Abstract
We present the case of a 26 year old male patient, with a subacute compromise of muscle strength in his lower limbs and urinary retention. The presence of an intramedullary tuberculoma was documented. The patient received corticosteroids and anti-tuberculous therapy, with a total resolution of the symptoms. A short a literature review is also included.
Key words: Tuberculosis, intramedullary tuberculoma, central nervous system, magnetic resonance imaging.
Introducción
La tuberculosis intramedular es una enfermedad rara producida por Mycobacterium tuberculosis, que afecta principalmente a la población joven, inmunosuprimida o inmunocompetente. Los síntomas y signos clínicos dependen del lugar donde se ubique la lesión. Generalmente, implican alteraciones sensitivas y motoras, además de producir disfunción vesical.
Aunque las imágenes por resonancia magnética pueden sugerir la causa de la lesión, para confirmar el diagnóstico se necesita encontrar el bacilo, ya sea por biopsia directa del tuberculoma o, más comúnmente, por identificación del bacilo en localización extramedular. En algunas ocasiones, también se utiliza el tratamiento empírico sin confirmación etiológica, si las condiciones técnicas para practicar la biopsia no son las mejores o si la gravedad de los síntomas, así lo exigen.
El pilar del tratamiento son los medicamentos antituberculosos; sin embargo, en pacientes cuya evolución sea estacionaria, presenten deterioro clínico o síntomas de compresión medular, la administración de corticosteroides sirve para disminuir los síntomas y mejorar el pronóstico. Otros tratamientos incluyen la resección por microcirugía y la administración de talidomida en casos seleccionados, particularmente, los que no mejoran con el tratamiento convencional.
Presentación del caso
Se trata de un hombre de 26 años de edad, procedente del área urbana, con un cuadro clínico de 22 días de evolución consistente en parestesias en los miembros inferiores, que ascendía rápidamente hasta el dermatoma T8. Cuatro días antes del ingreso, el cuadro clínico se acompañó de pérdida de control del esfínter urinario y de disminución de la fuerza muscular, hasta imposibilitar la marcha.
En la revisión por sistemas, el paciente refirió haber presentado, ocho meses antes, tos seca durante un mes, de resolución espontánea, y diaforesis nocturna. No estuvo en contacto con personas sintomáticas respiratorias, ni otros antecedentes de importancia.
En el examen físico se evidenció una disminución importante de la fuerza muscular de los miembros inferiores, 2/5 en el miembro inferior derecho y 1/5 en el miembro inferior izquierdo, acompañada de hiperreflexia rotuliana bilateral e hipoestesia superficial con nivel en T8; también, leve hipertonía de miembros inferiores, sin alteración del desarrollo muscular.
Se hizo una impresión diagnostica de síndrome medular y se solicitaron exámenes de laboratorio cuyos resultados fueron: cuadro hemático con anemia normocítica, y VDRL y ELISA para VIH no reactivos.
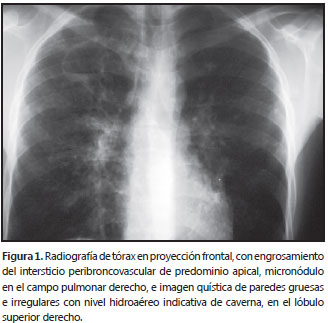
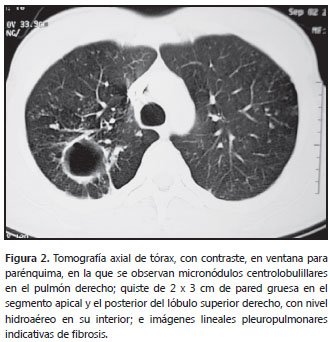
Se inició tratamiento con metilprednisolona (1 g intravenoso al día), con lo que se logró mejoría de la fuerza muscular y recuperación total hacia el cuarto día de iniciado el tratamiento con corticosteroides. Sin embargo, dos días después, al cambiar y disminuir la dosis de corticosteroides a prednisolona (1 mg/kg por día por vía oral), se presentó ligera pérdida de la fuerza muscular, hasta 3/5 en el miembro inferior izquierdo. Se decidió, entonces, iniciar tratamiento con dexametasona, 8 mg intravenosos cada ocho horas. Posteriormente, el paciente presentó tos y expectoración purulenta, escasa, no hemoptoica, por lo que se decidió practicar una tomografía computadorizada (TC) de tórax, en la que evidenció una lesión difusa de “árbol en gemación” que predominaba en los segmentos posteriores de los campos pulmonares y una cavidad en el lóbulo superior derecho.(figura 1) Se inició empíricamente tratamiento tetraconjugado con isoniacida, rifampicina, pirazinamida y etambutol, y se practicó fibrobroncoscopia más lavado broncoalveolar, cuyo resultado demostró la presencia de bacilos ácido-alcohol resistentes.
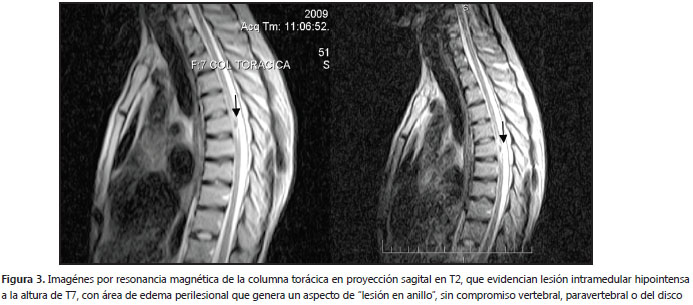
Finalmente, se practicó una resonancia magnética (RM) de la columna dorsal, simple y con contraste, que reveló una lesión hipointensa en T1, sin cambios en T2 ni en FLAIR y con realce en anillo alrededor de la lesión con el medio de contraste en proyección T1 a la altura de T7. Como resultado del tratamiento, luego de 20 días, el paciente recuperó la fuerza muscular en su totalidad y la función del esfínter, sin ninguna complicación. Se completaron 12 meses de tratamiento antituberculoso y 15 días de corticosteroides por vía intravenosa.figura2
Discusión
El compromiso del sistema nervioso central por la tuberculosis implica gran morbilidad y mortalidad; afortunadamente, es una enfermedad infrecuente en pacientes inmunocompetentes, con una prevalencia de 0,5 a 2 % en las formas de tuberculosis extrapulmonar, que llega a ser de 15 a 40 % en pacientes positivos para VIH (1-4).
El primer caso reportado de tuberculosis intramedular fue descrito por Abercrombie en 1828 (5).
La tuberculosis espinal se puede clasificar por su profundidad, en orden de frecuencia, como mal de Pott (64 %), aracnoiditis (20 %), lesión intramedular (8 %) y otras subdurales y extradurales (8 %) (5); por otra parte, según el segmento medular comprometido, se puede clasificar en cervical, dorsal o lumbar; la más común es la dorsal (1,2).
Puntualmente, la variedad intramedular tiene una incidencia de 2/1.000 de todas las formas de presentación de tuberculosis del sistema nervioso central y de 2/100.000 de todos los casos de tuberculosis (6,7). Particularmente, esta forma de presentación es de buen pronóstico (8).
Generalmente, las formas de presentación intramedular se describen en pacientes inmunosuprimidos. Sin embargo, hay reportes, como el presente caso, de afectación en pacientes inmunocompetentes (1,2).
La tuberculosis intramedular puede ser parte de una tuberculosis miliar o manifestarse, menos frecuentemente, como una lesión aislada; esta última, según otras publicaciones, sería causada por diseminación hematógena silente (1,3).
Esta enfermedad se presenta sin síntomas de tuberculosis sistémica en 30 % de los casos (1), pero se asocia frecuentemente a tuberculosis pulmonar en 33 a 50 % de ellos (2,6,9).
Son cuatro los mecanismos por los cuales se desarrolla compromiso espinal:
1. disminución del retorno venoso por meningitis que genera edema de los cordones medulares,
2. mielomalacia isquémica por vasculitis o embolia en los vasos de las meninges,
3. infarto de los cordones medulares por afección vascular, y
4. tuberculoma con necrosis central (2).
El promedio de edad en la que se manifiesta este tipo de tuberculosis se encuentra entre la tercera y la cuarta década de la vida, alrededor de los 29 años, época de mayor productividad del individuo; de ahí, el impacto y la necesidad de iniciar el tratamiento en forma temprana (1,2,8).
En los países en desarrollo es común la enfermedad de Pott y, aunque menos frecuentes, algunas lesiones tales como el absceso espinal o el tuberculoma, pueden no afectar el esqueleto vertebral (2,10). La lesión medular más común es el mal de Pott, pero la forma intradural más frecuente es la meningitis (4).
Clínicamente, es difícil diferenciar la lesión espinal tuberculosa de las generadas por otras enfermedades que afectan la medula espinal (1,3). La presentación usual es paraplejia de inicio subagudo, aunque puede ser agudo con manifestaciones meníngeas o sin ellas; luego, se desarrollan parestesias y alteración vesical, siendo una constante el compromiso sensitivo-motor (2,6,8). Otras manifestaciones neurológicas son más raras, como el síndrome de Brown-Séquard (5) o las manifestaciones simultáneas de lesión intracraneal e intramedular (6). En el caso de compromiso cervical, puede manifestarse con afección respiratoria (8). Pueden presentarse síntomas como pérdida de peso, diaforesis nocturna, anorexia y fiebre (4,8). El compromiso es más frecuente en la columna dorsal (70 %) y le siguen el cervical (20 %) y el lumbar (10 %) (3). La alteración del cono medular se ha descrito en pocos casos (4).
En las imágenes de resonancia magnética se encuentran usualmente lesiones hipointensas con ensanchamiento de la médula en T1, anillo isointenso o hipointenso en T2 y realce de anillo con centro hipointenso con el medio de contraste denominado “signo de la diana” (1,3-5). Deben analizarse con cuidado las imágenes, pues la enfermedad puede manifestarse en cualquiera de sus estadios y, eventualmente, confundirse con procesos tumorales o inflamatorios. (figura3)
En países como la India, donde hay alta incidencia de este tipo de tuberculosis, se han aplicado técnicas invasivas, como la biopsia estereotáxica, con un rendimiento diagnóstico de 94 % y un bajo índice de complicaciones. La inmunohistoquímica, en particular, parece ser mejor herramienta que la PCR o la microbiología (10).
Dado el grado de complejidad que representa el tipo de método diagnóstico anteriormente descrito, se la hace la prueba con el tratamiento tetraconjugado usual (isoniacida, rifampicina, pirazinamida y etambutol) durante 12 meses, es decir, un procedimiento que no implica la invasión directa del paciente, sino una vía más bien empírica (1).
Las guías recientes recomiendan el uso del tratamiento tetraconjugado en todo tipo de tuberculosis del sistema nervioso central, incluido el tipo intramedular. Pese a que sólo la isoniacida y la rifampicina han demostrado ser efectivas en estos casos, se continúa usando pirazinamida y etambutol, aunque este último no cruce la barrera hematoencefálica; esto, tal vez, es así porque la mayoría de los enfermos puede tener lesiones simultáneas en el pulmón (10).
Aunque el pilar fundamental del tratamiento son los medicamentos antituberculosos, la microresección es recomendada por algunos autores debido a que el tuberculoma puede crecer al inicio del tratamiento antituberculoso en pacientes inmunosuprimidos e inmunocompetentes; esto se relaciona con una reacción secundaria, consecuencia de la hipersensibilidad retardada estimulada por los antígenos liberados por la lisis de micobacterias (1,2,7,9). Otros recomiendan la cirugía de descompresión cuando se presentan signos de compresión medular o falla terapéutica (3,5,12). De cualquier modo, los autores recomiendan decidir el tratamiento con base en los signos neurológicos y no en el tamaño apreciado en las imágenes diagnósticas (6).
En pacientes con tuberculosis espinal, los corticosteroides disminuyen los síntomas neurológicos e, incluso, permiten prevenir su inicio. En nuestro caso, los síntomas desaparecieron totalmente en el periodo inicial (2). Aunque no hay estudios sobre su uso en tuberculosis intramedular, se recomiendan los corticosteroides en aquellos pacientes que no mejoran con quimioterapia, que se deterioran al iniciar el tratamiento tetraconjugado o que manifiestan síntomas compresivos. En estos casos, las dosis de dexametasona serían las mismas que para la tuberculosis meníngea: 0,4 mg/kg diarios por vía intravenosa, durante 6 a 8 semanas (10, 11, 12).
Aunque no hay el respaldo de estudios controlados, la talidomina puede disminuir los síntomas en quienes no (10, 11, 12).
Conclusión
Después de 200 años, la tuberculosis en Colombia persiste como enfermedad endémica; por lo tanto, debemos estar atentos y siempre considerarla en el diagnóstico diferencial de manifestaciones del sistema nervioso central de causa no clara y extremar las estrategias de detección. Es válido el uso de tratamiento empírico si la duda es razonable y debe considerarse la administración de corticosteroides en toda lesión por tuberculosis del sistema nervioso central.
Agradecimientos
A Gonzalo LaRota Moscoso, médico radiólogo, por su colaboración con las imágenes diagnósticas.
Correspondencia: Leonardo Bohórquez, Carrera 73B N° 10-B-65, Bogotá, D.C., Colombia. Teléfono: (312) 592- 3289. Dirección electrónica: leo7bt@hotmail.com
Referencias1. Liu Y, Wang FY, Xu J, Guan Y, Guan H. Intramedullary thoracic tuberculoma: case report. Spinal Cord. 2010;48:80-2. [ Links ]
2. Hristea A, Moroti R, Exergian F, Arama V, Besleaga M, Tanasescu R. Paraplegia due to non-osseous spinal tuberculosis: Report of three cases and review of the literature. Int J Infect Dis. 2008;12:425-9. [ Links ]
3 Maamar M, El Quessar A, El Fatemi E, El Hassani M, Chakir N, Jiddane M. Intramedullary tuberculoma: A case report. Radiography. 2007;13:251-4. [ Links ]
4 Jaiswal AK, Jaiswal S, Kumar S, Kumar V , Kumar S. Intramedullary tuberculoma of the conus: Case report. J Clin Neurosci. 2006;13:870-2. [ Links ]
5 Li H, You Ch, Yang Y, He M, Cai B, Wang X, et al. Intramedullary spinal tuberculoma: Report of three cases. Surg Neurol. 2006;65:185-9. [ Links ]
6. Muthukumar N, Venkatesh G, Senthilbabu S, Rajbaskar R. Surgery for intramedullary tuberculoma of the spinal cord: Report of 2 cases. Surg Neurol. 2006;66:69-74. [ Links ]
7. Garga RK, Sharmaa R, Kara AM, Kushwahab R, Kumar S, Rakesh S, et al. Neurological complications of miliary tuberculosis. Clin Neurol Neurosurg. 2010;112:188-92. [ Links ]
8. Ramdurg SR, Gupta DK, Suri A, Sharma BS, Mahapatra AK. Spinal intramedullary tuberculosis: A series of 15 cases. Clin Neurol Neurosurg. 2009;111:115-8. [ Links ]
9 Srivastava SS, Jones B. Brainstem tuberculoma in the immunocompetent: Case report and literature review. Clin Neurol Neurosurg. 2008;110:302-4. [ Links ]
10. Thwaites G, Fisher M, Hemingway Ch, Scott G, Solomon T, Innes J. British Infection Society guidelines for the diagnosis and treatment of tuberculosis of the central nervous system in adults and children. J Infect. 2009;59:167-87. [ Links ]
11. Vergara I, Saravia J, Toro G, Calderón A, Román G, Navarro L. La infección tuberculosa del sistema nervioso central. Acta Med Colomb. 1976;1:33-52. [ Links ]
12. Palma R, Lizarazo J, Vergara I. La infección tuberculosa del sistema nervioso central. Acta Med Colomb. 1988;13:106-24. [ Links ]














