Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Infectio
versão impressa ISSN 0123-9392
Infect. vol.18 no.1 Bogotá jan./mar. 2014
ORIGINAL
Neumonitis intersticial linfoidea en niños infectados por el virus de inmunodeficiencia humana-1 en zona de alta prevalencia de tuberculosis pulmonar
Andrés Zapata a , Eduardo López-Medina b,c , Alexandra Sierra b,c, Lina Echeverri a, Laura Valderrama a, Mayra Jiménez c, Christian Rojas c, Ana Abello d, Pablo Escudero d, Iván Bravo e, Jairo Victoria ay Pio López a,b,c,*
a Clínica VIH Pediátrico, Cali, Colombia.
b Servicio de Infectología Pediátrica, Hospital Universitario del Valle, Cali, Colombia
c Departamento de Pediatría, Hospital Universitario del Valle, Cali, Colombia
d Departamento de Radiología, Hospital Universitario del Valle, Cali, Colombia
e Departamento de Patología, Hospital Universitario del Valle, Cali, Colombia
Recibido el 24 de junio de 2013; aceptado el 13 de enero de 2014
Resumen
Antecedentes : Poco se sabe sobre la neumonitis intersticial linfoidea (NIL) en niños con infección por el virus de inmunodeficiencia humana-1 (VIH-1)
Objetivos: Describir las características clínicas y patológicas de NIL en niños infectados por VIH-1 en un centro de referencia para VIH pediátrico en Cali (Colombia).
Métodos: Se llevó a cabo una descripción de serie de casos de NIL basados en revisión retrospectiva de historias clínicas de todos los casos de niños con enfermedad pulmonar crónica y LIP confirmada por biopsia entre los años 2001 y 2012.
Resultados y conclusiones: Diez de 12 casos con NIL fueron confirmados por biopsia pulmonar. Se observó una respuesta clínica y de función respiratoria luego del tratamiento con prednisona, excepto en un caso que presentó tos persistente. No se encontraron casos de tuberculosis pulmonar (TP) en nuestra serie y el papel de la biopsia pulmonar fue crítico para alcanzar un diagnóstico preciso.
© 2013 ACIN. Publicado por Elsevier España, S.L. Todos los derechos reservados
PALABRAS CLAVE
Neumonitis intersticial linfoidea; Virus de inmunodeficiencia humana; Niños; Tuberculosis pulmonar; Enfermedad crónica Pulmonar
Lymphoid interstitial pneumonitis in children infected with type 1 human immunodefi ciency virus from areas with high pulmonary tuberculosis prevalence
Abstract
Background: Little is known about Lymphoid Interstitial Pneumonitis (LIP) in children with HIV infection.
Aims: To describe the clinical and pathological characteristics of LIP in infected children in a referral center for pediatric HIV in Cali (Colombia).
Methods: Case series based on retrospective analysis of clinical charts among HIV-infected children with chronic lung disease and lung-biopsy proven LIP between the years 2001 and 2012.
Results and conclusions: 10 of 12 cases of LIP were confirmed by lung biopsy. Significant clinical and respiratory functional improvement was obtained in all cases after prednisone therapy, excepting one child who presented persistent cough. No case of pulmonary TB was detected in our cohort. Lung biopsy was critical to obtain an accurate diagnosis.
© 2013 ACIN. Published by Elsevier España, S.L. All rights reserved.
KEYWORDS
Lymphoid Interstitial Pneumonitis; Human Immunodeficiency Virus; Children; Pulmonary Tuberculosis; Chronic Lung Disease
Introducción
Aproximadamente el 80% de los niños infectados con VIH desarrollan alguna complicación pulmonar durante su enfermedad. La neumonitis intersticial linfoidea (NIL) es una entidad crónica caracterizada por una hiperplasia intersticial pulmonar progresiva 1. Su fisiopatología no está bien comprendida. Se cree que el VIH por sí mismo o por su interacción con el Virus Epstein-Barr (VEB) en el pulmón 2-5 desencadenaría la infiltración del intersticio y espacios alveolares por linfocitos y otros elementos linfoides, conllevando progresivamente a las manifestaciones clínicas descritas de la NIL. Es bien conocida la alta prevalencia de infección con Mycobacterium tuberculosis en el suroccidente colombiano 6, sin embargo la NIL debe ser sospechada en pacientes pediátricos con VIH-1, mayores de 2 años de edad que presenten síntomas compatibles con enfermedad pulmonar crónica (EPC). La NIL afecta hasta el 40% de los niños con infección perinatal por VIH-1 sin tratamiento antirretroviral 1,7,8. Algunos hallazgos clínicos, de laboratorio y radiológicos orientan hacia un diagnóstico presuntivo, sin embargo otras etiologías infecciosas y no infecciosas tienen características similares 1,2,7,9-13. Dada la presentación no específica de la EPC en niños con VIH-1 y particularmente la baja sensibilidad de las pruebas disponibles para diagnóstico de tuberculosis en pacientes inmunocomprometidos, la diferenciación entre NIL, tuberculosis pulmonar (TP) y otras causas de EPC se convierte en un gran reto clínico para el diagnóstico definitivo y el manejo adecuado del niño infectado 14.
El objetivo de este estudio es describir las características clínicas y el diagnóstico diferencial de la EPC en los niños con infección vertical por VIH-1 en una zona de alta prevalencia de TP.
Materiales y métodos
El estudio fue llevado a cabo en la Clínica de VIH Pediátrico en Cali, Colombia, donde se atienden niños de recursos limitados, se controlan alrededor de 100 niños expuestos perinatales por año y 120 niños infectados con VIH-1 (116 por vía perinatal). Se realizó una revisión retrospectiva evaluando la base de datos de la Clínica para la identificación de todos los pacientes con EPC quienes fueron diagnosticados con NIL con base en hallazgos histopatológicos. Se analizaron los datos completos de las historias clínicas incluyendo variables epidemiológicas, clínicas, terapéuticas y de seguimiento. Los datos de laboratorio descritos corresponden al momento de toma de la biopsia pulmonar.
Los diagnósticos histopatológicos fueron confirmados en colaboración con el Departamento de Patología del Hospital Universitario del Valle. Las muestras pulmonares fueron analizadas en bloques de parafina para tinciones de rutina de hematoxilina-eosina y para tinciones y cultivos de microbiología. En algunos casos, se practicó inmunohistoquímica para la Proteína Latente de Membrana-1 (LMP-1) del Virus Epstein-Barr (VEB) con el fin de apoyar la presunción de coinfección con este herpesvirus en la patogenia de la NIL como causa de EPC. El protocolo del estudio fue aprobado por un comité de ética en investigación biomédica independiente. Aprobación CPVIH-CE-002-2013.
Definiciones
La EPC en niños con VIH-1 fue definida como la presencia de tos, disnea, fiebre y pérdida de peso de al menos 3 meses de duración. El diagnóstico de NIL fue confirmado basado en los cambios histopatológicos característicos descritos por Swigris et al. de infiltrados leucocitarios intersticiales difusos con compromiso del septo alveolar y la presencia de folículos reactivos a lo largo de las regiones bronquiolares 7.
Resultados
Durante el periodo estudiado, se llevaron a cabo 12 biopsias pulmonares en niños con infección por VIH-1 y EPC. Dos casos fueron excluidos por diagnósticos confirmados de Linfoma No-Hodgkin y enfermedad pulmonar por Reflujo Gastroesofágico Severo. Un total de 10 casos de NIL se confirmaron por biopsia en niños con infección perinatal por VIH-1. Los hallazgos demográficos, clínicos, diagnósticos, terapéuticos y de evolución se resumen en la tabla 1.
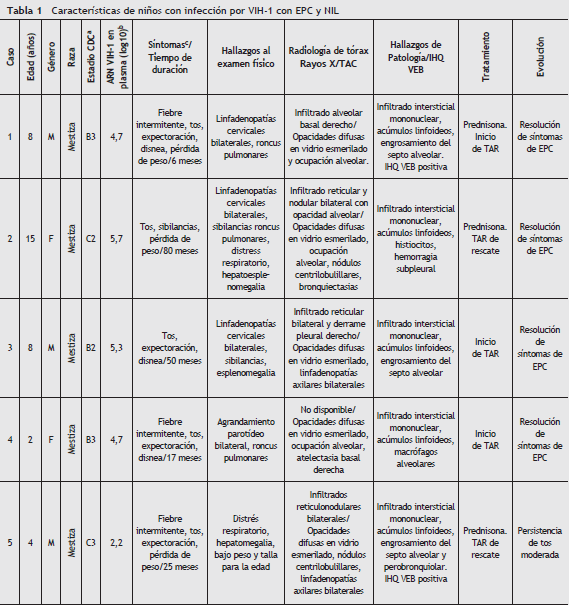
Tabla 1 (Continuación)
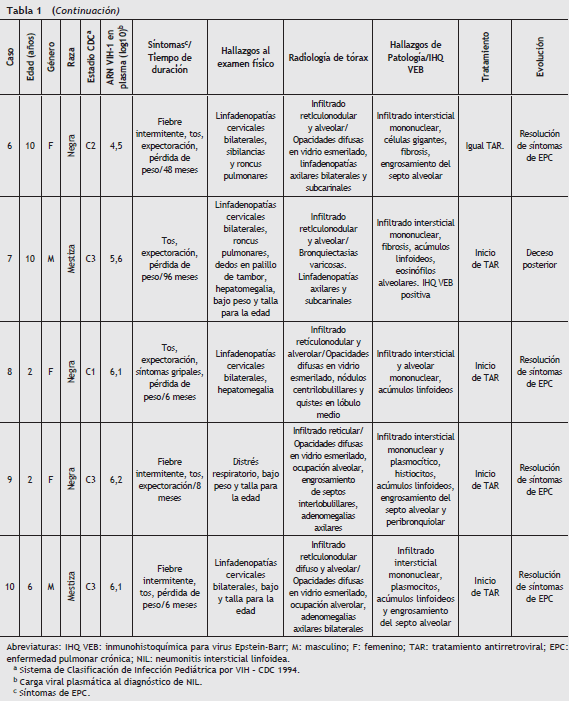
Basados en la presentación clínica y las imágenes de los rayos X de tórax, todos los niños fueron inicialmente diagnosticados con neumonía de probable etiología bacteriana y recibieron antibióticos intravenosos con una limitada y transitoria mejoría en sus síntomas. Por esta razón, más de una admisión al servicio de urgencias fue requerida en seis niños. Dada la persistencia de los síntomas, se continuaron las evaluaciones diagnósticas.
El recuento promedio de Linfocitos T CD4 para niños menores de 5 años de edad fue 16,6% (rango 7,2-36,5%) y de 173 células/µL para los mayores de 5 años (rango 36-389 células/ µL). El promedio de carga viral fue 531.258 copias/mL de ARN de VIH-1 (rango 147-1.778,218 copias/mL). Debido a que la mayoría de estos niños ingresaron a la clínica con un diagnóstico tardío, solo tres de ellos estaban previamente bajo terapia antirretroviral por indicaciones clínicas (encefalopatía, criptosporidiosis crónica y síndrome de desgaste).
Los síntomas de EPC iniciaron en promedio a una edad de 4 años (rango 2 meses a 8 años de edad) con un promedio de duración de síntomas de 35 meses (rango 6-96 meses) al momento del diagnóstico de NIL.
Para todos los casos se obtuvo gasimetría arterial, demostrando hipoxemia (PaO 2 < 90 mmHg) con acidosis metabólica (pH < 3,45) en 3 de 10 pacientes. Se encontró elevación de los niveles séricos de Inmunoglobulina A en 6 casos, Inmunoglobulina G en 5 casos e Inmunoglobulina E en 4 de 10 casos.
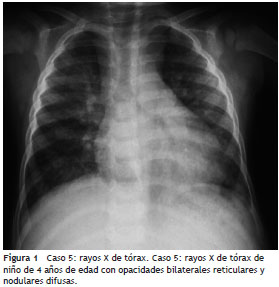
Las imágenes de tórax tomadas a los pacientes fueron interpretadas por el mismo médico radiólogo. En las radiografías de tórax de 9 pacientes se describieron infiltrados reticulares y 5 casos presentaron patrón retículonodular adicionalmente (fig. 1). Las opacidades alveolares se encontraron en los casos con probable coinfección bacteriana. Las escanografías de tórax mostraron al patrón en vidrio esmerilado en 9 pacientes y bronquiectasias varicosas en 1 un caso.
Los análisis de lavados broncoalveolares realizados a cinco niños mostraron la presencia de reacción leucocitaria leve a moderada y tinción negativa de metenamina de plata. En dos casos se obtuvo crecimiento en los cultivos de lavado broncoalveolar ( Candida spp. y Haemophillus influenzae no tipificable).
En todos los pacientes se sospechó TP basados en su presentación clínica, efectuándose un estudio meticuloso para esta enfermedad. La tuberculina, las muestras de jugo gástrico (tres para cada paciente), el lavado broncoalveolar y las muestras de materia fecal para tinción de bacilos ácido-alcohol resistentes y cultivos para micobacterias fueron negativos. En dos pacientes las muestras del lavado broncoalveolar se evaluaron con la prueba de reacción en cadena de la polimerasa (PCR) para ADN de Mycobacterium tuberculosis con resultado negativo.
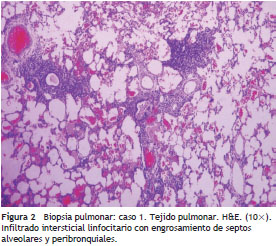
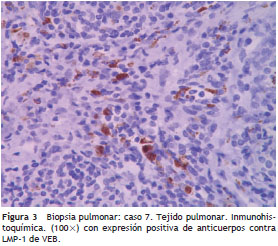
Dada la dificultad en el diagnóstico por procedimientos no invasivos, todos los pacientes se abordaron por toracotomía abierta para biopsia pulmonar y los tejidos obtenidos fueron examinados con tinciones y cultivos para bacterias, hongos y micobacterias tuberculosas y no tuberculosas con resultados negativos. En los tejidos pulmonares se describió infiltración linfoidea peribronquiolar, engrosamiento de los septos y formación de centro germinales, siendo estos hallazgos característicos de NIL (fig. 2). Se procesaron 8 tejidos en parafina para inmunohistoquímica con anticuerpos anti-VEB con positividad para LMP-1 del VEB en tres muestras estudiadas (fig. 3).
Después de la confirmación de NIL, se inició un curso de 6 semanas de prednisona a dosis de 2 mg/kg/día en los tres pacientes con hipoxemia y se inició la terapia antirretroviral en quienes no la estaban recibiendo.
Con las anteriores intervenciones, en las visitas ambulatorias de seguimiento se describe una marcada mejoría de los síntomas respiratorios en todos los pacientes, a excepción de la tos, que permaneció presente en un caso. Además se ha encontró mejoría en la saturación arterial de oxígeno por pulsoximetría digital luego de seis meses de observación, reportándose valores de SaO 2 por encima del 96%. Solo se reporta el fallecimiento de un caso por sepsis por Pseudomona aeruginosa sin relación a su patología pulmonar.
Discusión
Presentamos una serie de casos de 10 niños con infección vertical por VIH-1 que manifestaron EPC en el escenario de un compromiso clínico e inmunológico moderado a severo y quienes posteriormente fueron confirmados con NIL durante un periodo de 11 años de evaluación.
El diagnóstico diferencial de EPC en niños con VIH-1 es amplio e incluye entidades infecciosas y no infecciosas. En nuestra zona de atención, los pacientes pediátricos con VIH y EPC son diagnosticados frecuentemente con TP, aun cuando los exámenes diagnósticos para esta enfermedad son negativos. De hecho, debido a la naturaleza y la duración de los síntomas respiratorios, todos los pacientes que describimos fueron diagnosticados con una infección pulmonar (neumonía bacteriana o TP presuntiva) durante 35 meses (mediana) antes de obtenerse tejido pulmonar y diagnosticar NIL.
Después de implementar una búsqueda activa de TP y descartar otras entidades infecciosas en el abordaje de pacientes con EPC, se obtuvo tejido pulmonar para lograr un diagnóstico definitivo. De esta manera, es importante considerar NIL en el diagnóstico diferencial de pacientes pediátricos con VIH-1 con un pobre estado inmunológico y replicación viral activa que desarrollan sintomatología respiratoria crónica y con pruebas negativas de diagnóstico infeccioso. En dichos casos, se hace necesaria la realización de biopsia pulmonar.
La obtención de una muestra de tejido pulmonar fue un procedimiento seguro y necesario en estos pacientes y conllevó al inicio o a la modificación de la terapia antirretroviral en siete y dos casos, respectivamente. Solo 1 caso continuó con igual esquema antirretroviral. En nuestra serie, la terapia con prednisona fue el tratamiento de elección en los pacientes con hipoxemia y el pronóstico fue favorable en todos los casos tratados. Como ha sido reportado, parece que la coinfección con VEB podría estar algunas veces involucrada en la fisiopatología de esta entidad.
* Autor para correspondencia.
Correo electrónico: pio.lopez@ceiponline.org (P. López).
0123-9392/$ - see front matter © 2013 ACIN. Publicado por Elsevier España, S.L. Todos los derechos reservados.Bibliografía
1. Andiman WA, Shearer WT. Lymphoid interstitial pneumonitis. En: Pizzo PA, Wilfert CM, editores. Pediatric AIDS: The challenge of HIV infection in infants, children and adolescents. 2.ª ed. Baltimore: Williams & Wilkins; 1998. p. 323-34. [ Links ]
2. Andiman WA, Martin K, Rubinstein A, Pahwa S, Eastman R, Katz B, et al. Opportunistic lymphoproliferations associated with Epstein-Barr viral DNA in infants and children with AIDS. Lancet. 1985;2:1390-3. [ Links ]
3. Toro AA, Altemani AM, da Silva MT, Morcillo AM, Vilela MM. Epstein-Barr virus (EBV) gene expression in interstitial pneumonitis in Brazilian human immunodeficiency virus-1-infected children: is EBV associated or not? Pediatr Dev Pathol. 2010;13:184-91. [ Links ]
4. Bhoopat L, Rangkakulnuwat S, Ya-In C, Bhoopat T. Relationship of cell bearing EBER and p24 antigens in biopsy-proven lymphocytic interstitial pneumonia in HIV-1 subtype E infected children. Appl Immunohistochem Mol Morphol. 2011;19:547-51. [ Links ]
5. Gonzalez CE, Samakoses R, Boler AM, Hill S, Wood LV. Lymphoid interstitial pneumonitis in pediatric AIDS. Natural history of the disease. Ann N Y Acad Sci. 2006;918:358-61. [ Links ]
6. De Paz R, et al. Resistencia a fármacos antituberculosos en pacientes coinfectados con tuberculosis y virus de la inmunodeficiencia humana, en un hospital de referencia de 2007 a 2010 en Cali, Colombia. Infectio. 2012;3:161-5. [ Links ]
7. Swigris J, Berry G, Raffin T, Kuschner W. Lymphoid interstitial pneumonia: A narrative review. Chest. 2002;122:2150-64. [ Links ]
8. Marks MJ, Haney PJ, McDermott MP, et al. Thoracic disease in children with AIDS. RadioGraphics. 1996;16:1349-62. [ Links ]
9. CDC. Classification system for human immunodeficiency virus (HIV) infection in children under 13 years age. MMWR. 1987;36:225-30, 235. [ Links ]
10. Fishback N, Koss M. Update on lymphoid interstitial pneumonitis. Curr Opin Pulm Med .1996; 2:429-33. [ Links ]
11. Pitcher R, Beningfield S, Zar H. Chest radiographic features of lymphocytic interstitial pneumonitis in HIV-infected children. Clin Radiol. 2010;65:150-4. [ Links ]
12. Becciolini V, Gudinchet F, Cheseaux J, Schnyder P. Lymphocytic interstitial pneumonia in children with AIDS: high resolution CT findings. Eur Radiol. 2001;11:1015-20. [ Links ]
13. Graham SM. Non-tuberculosis opportunistic infections and other lung diseases in HIV- infected infants and children. Int J Tuberc Lung Dis. 2005;9:592-602. [ Links ]
14. Graham SM. HIV-related pulmonary disorders: practice issues. Ann Trop Paediatr. 2007;27:243-52. [ Links ]













