Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Infectio
versão impressa ISSN 0123-9392
Infect. vol.18 no.1 Bogotá jan./mar. 2014
REPORTE DE CASO
Infección necrosante de tejidos blandos y neoplasia gastrointestinal
Lina María Villa Sánchez a , Sonia Isabel Cuervo Maldonado a,b,c,* , Julio César Gómez Rincón b,c y Mariam Carolina Rolón Cadena d
a Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, Colombia
b Grupo de Infectología, Instituto Nacional de Cancerología ? Empresa Social del Estado, Bogotá, Colombia
c Grupo de Investigación en Enfermedades Infecciosas en Cáncer y Alteraciones Hematológicas (GREICAH), Bogotá, Colombia
d Grupo Patología, Instituto Nacional de Cancerología ? Empresa Social del Estado, Bogotá, Colombia
Recibido el 3 de mayo de 2013; aceptado el 13 de enero de 2014
Resumen
Las infecciones necrosantes de tejidos blandos presentan altas tasas de mortalidad. Estas se han relacionado con diferentes causas, incluidas las enfermedades neoplásicas. En la literatura se ha descrito infección necrosante especialmente en pacientes con neoplasias del tracto gastrointestinal bajo. La presentación de este caso clínico tiene como objetivo recordar a los médicos de urgencias la pertinencia de considerar este diagnóstico en pacientes con neoplasias de colon y recto en estadio avanzado y presentar una breve revisión de la literatura.
© 2013 ACIN. Publicado por Elsevier España, S.L. Todos los derechos reservados.
PALABRAS CLAVE
Fascitis necrosante; Cáncer de colon; Cáncer de recto; Infección complicada de piel y tejidos blandos
Necrotizing soft tissue infection and gastrointestinal malignancy
Abstract
Necrotizing soft tissue infections have high mortality rates. These infections have been linked to various causes, including those related to neoplastic diseases. The literature has described necrotizing particularly in patients with malignancies of the colon and rectum. The presentation of this case is intended to remind emergency physicians to consider this diagnosis in patients with advanced-stage gastrointestinal tract tumors and to present a brief review of the literature.
© 2013 ACIN. Published by Elsevier España, S.L. All rights reserved.
KEYWORDS
Necrotizing fascitis; Colon cancer; Rectal cancer; Complicated skin and soft tissue
Introducción
Las infecciones necrosantes de tejidos blandos, aunque poco comunes, cursan con una alta tasa de morbilidad y mortalidad, más aún si son reconocidas tardíamente. Estas infecciones se han encontrado hasta en el 7,3% de los pacientes hospitalizados y críticamente enfermos 1. Como es una infección con manifestaciones clínicas inespecíficas, que en la etapa temprana de la infección ofrece dificultad diagnóstica, desde 2004 se propone el puntaje LRINEC 2, puntaje que sobre los resultados de algunos resultados de laboratorio permite calcular el riesgo de fascitis necrosante, con el fin de asegurar el tratamiento médico quirúrgico urgente 3.
Aunque este puntaje no ha sido validado en pacientes con cáncer, es una herramienta útil en el servicio de urgencias cuando hay sospecha de infección necrosante de tejidos blandos, cualquiera que sea su comorbilidad asociada. Con respecto a las infecciones necrosantes de piel y tejidos blandos en pacientes con cáncer se han descrito clásicamente asociadas a perforaciones de neoplasias del tracto gastrointestinal bajo 4-7. Aunque generalmente se presentan en pacientes con neoplasias en progresión, también se ha descrito como diagnóstico de novo de neoplasia de colon. En cuanto a la etiología microbiológica en el paciente con cáncer gastrointestinal se espera que corresponda a enterobacterias cuando la neoplasia se perfora; Clostridium septicum se ha asociado a infecciones no traumáticas con malignidad subyacente 8 .
Caso clínico
Un hombre de 43 años de edad consulta al servicio de urgencias por presentar dos días de evolución de fiebre cuantificada de 39 ºC y dolor en el muslo y pierna derechos. Dos días antes de la consulta tropieza y sufre caída de su propia altura con trauma en cadera. Negó haber recibido manejo médico previo, ni automedicación.
Como antecedentes de importancia, seis meses antes del ingreso se diagnostica adenocarcinoma de recto tipo clásico moderadamente diferenciado, ulcerado e infiltrante, T3N0M0, en plan de manejo quirúrgico paliativo. Recibió cinco semanas de radioterapia acompañada de quimioterapia adyuvante con 5-Fluoracilo y leucovorin los días 1 a 5 de la primera y quinta semanas, ciclo que finalizó cuatro meses antes. El control histológico posterior a la quimioterapia y a la radioterapia evidencia persistencia de la lesión, por lo que se programa para colostomía derivativa, la cual no se alcanza a realizar. Además presenta epilepsia en tratamiento con carbamazepina y secuelas de poliomielitis.
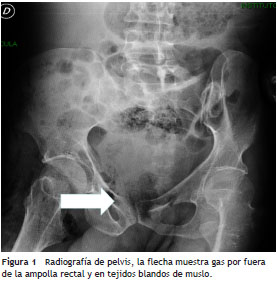
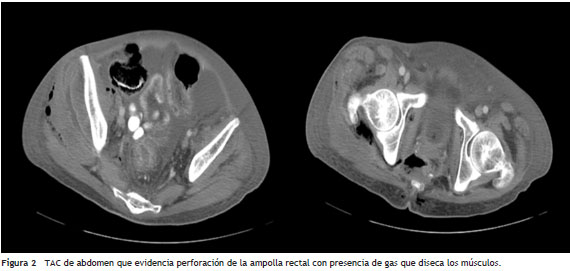
Al examen físico de ingreso se encontró paciente en muy regular estado general, alerta y orientado en las tres esferas. Los signos vitales mostraron FC: 104 × min, FR: 24 × min TA 100/60, T: 38,3 ºC, ECOG de 2/0 y Karnovsky de 40/100. El examen cardiopulmonar sin sobreagregados auscultatorios. El abdomen se encuentra doloroso a la palpación de manera difusa pero sin signos de irritación peritoneal. Al examen de las extremidades se observan secuelas de la poliomielitis por deformidad en flexión del miembro inferior izquierdo y atrofia muscular generalizada. En el miembro inferior derecho la piel lucía íntegra, del mismo color del resto del cuerpo, con aumento considerable del volumen del muslo y se palpaban crépitos en la ingle derecha que se extendían hasta el muslo ipsilateral, a la palpación y movilización de la extremidad con dolor severo (puntaje de escala de dolor: 10/10). La región perineal y los genitales externos al igual que su contenido se encontraron dentro de límites normales. Los exámenes de laboratorio mostraron leucocitos de 2.700 cel/µL, neutrófilos de 2.241 cel/µL, hemoglobina de 8,5 mg/dl, proteína C reactiva > 27 mg/dl, glucemia de 142 mg%, creatinina de 0,72 mg/dl, nitrógeno ureico de 30 mg/dl y sodio de 132 meq/L. En la radiografía de cadera y muslo derecho se observó presencia de gas en tejidos blandos y gas en la pelvis por fuera de la ampolla rectal (fig. 1). En la valoración por infectología se consideró que el paciente cursaba con sepsis por fascitis necrosante del muslo derecho cuyo origen podría ser la perforación de la neoplasia de recto con extensión por planos profundos hasta la extremidad. Se decidió mantener tratamiento con ampicilina-sulbactam, solicitar TAC de abdomen y valoración por grupo de Gastroenterología para tratamiento quirúrgico urgente. En la exploración quirúrgica inicial se encuentra secreción purulenta en el compartimiento anteromedial y lateral del muslo derecho hasta la región inguinal ipsilateral, tejido celular subcutáneo y fascia desvitalizada; músculo con escasa respuesta al estimulo, enfisema y crépitos. Se realiza lavado quirúrgico y desbridamiento. Se brinda apoyo hemodinámico y ventilatorio posoperatorio en la unidad de cuidados intensivos (UCI). Al ingreso a la UCI y por el deterioro clínico progresivo se cambia antibiótico a piperacilina-tazobactam más vancomicina. La TAC abdominal (fig. 2) confirma perforación de la ampolla rectal a la altura de la unión con el canal anal en su porción extraperitoneal, presencia de gas que diseca los músculos obturadores, pélvicos, región glútea y del muslo, se lleva a colostomía al cuarto día del ingreso. Los hallazgos de la laparotomía fueron abundante líquido libre, asas de colon distendidas, asa en recto inferior móvil, adicionalmente tejido desvitalizado en miembro inferior derecho que se extiende hacia glúteo y región genital.
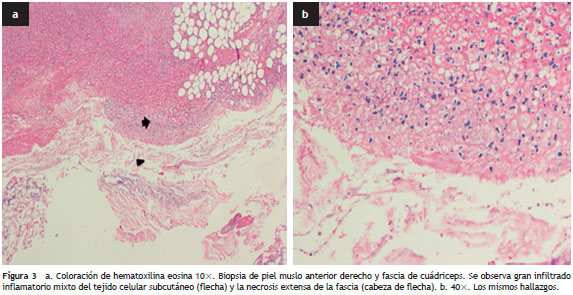
Los estudios microbiológicos mostraron en las placas de coloración de Gram del tejido tomado en el primer desbridamiento de muslo: cocos y bacilos Gram positivos y bacilos Gram negativos, el cultivo definitivo de la biopsia de fascia fue positivo para dos especies de E. coli , con patrones fenotípicos de susceptibilidad antibiótica diferentes: una con baja producción de penicilinasa y la otra con alta producción de penicilinasa y Streptococcus sp., el cultivo para anaerobios fue negativo. El hemocultivo fue positivo para E. coli susceptible a todos los antibióticos probados. Se realizó estudio histopatológico del tejido del muslo derecho que mostró una fascitis necrosante con integridad de la epidermis (fig. 3). A pesar del tratamiento médico quirúrgico el paciente presenta evolución clínica tórpida, con disfunción orgánica múltiple y fallece al séptimo día de hospitalización
Discusión
Las infecciones necrosantes de tejidos blandos, aunque poco comunes, cursan con una alta tasa de morbilidad y mortalidad, más aún si son reconocidas tardíamente. En un estudio poblacional publicado por Hsiu-Nien et al. se describe la distribución proporcional de infecciones de tejidos blandos por categorías en pacientes hospitalizados y críticamente enfermos. Los autores encuentran que, de todas las infecciones de piel y tejidos blandos en este grupo de pacientes, el 7,3% (873 pacientes) cursaban con infecciones necrosantes 1 . Se han descrito múltiples factores de riesgo asociados a esta patología, entre ellos el consumo de antiinflamatorios no esteroideos que se ha vinculado específicamente a los casos por Streptococcus pyogenes 17 al igual que el trauma contuso 3; el estadio de inmunosupresión definido como el uso de corticoesteroides, malignidad activa, pacientes bajo tratamiento con quimioterapia o radioterapia, infección por VIH, o antecedente de trasplante de órgano sólido o médula ósea que se encuentran recibiendo terapia inmunosupresora 8. Las comorbilidades más frecuentemente descritas en esta clase de infecciones son la diabetes, obesidad e hipertensión y una edad de presentación que varía según el grupo étnico 4,5. Entre los factores asociados con el ingreso a UCI en pacientes con fascitis necrosante se encontró que tener una neoplasia subyacente tiene un OR de 5,35 (IC 1,42- 20,16); y que este factor de riesgo se asocia a mortalidad con un OR de 24,74 (IC 6,09-100,39)1.
La detección temprana de las infecciones necrosantes de tejidos blandos constituye un reto para el clínico pues los signos al examen físico de la primera fase de este tipo de infecciones son indistinguibles de los de una celulitis no complicada 18. Hallazgos como bulas, piel violácea o enfisema subcutáneo como en el caso que se presenta habitualmente son tardíos, lo que hace indispensable contar con indicadores clínicos o paraclínicos de severidad que se presenten precozmente. Wong et al. en el 2004 presentan un puntaje para diferenciar la fascitis necrosante de otras infecciones de tejidos blandos, conocido con la sigla de LRINEC por sus siglas en inglés Laboratory Risk Indicator for Necrotizing Fasciitis 6. Aunque no ha sido validado en pacientes con cáncer, es una herramienta útil en el servicio de urgencias ante un paciente con sospecha de infección necrosante de tejidos blandos cualquiera que sea su comorbilidad asociada. En el caso que se describe el puntaje de LRINEC al ingreso es de 8, es decir, que la probabilidad de cursar con una fascitis necrosante es mayor al 75%.
Con respecto a las infecciones necrosantes de piel y tejidos blandos en pacientes con cáncer se han descrito clásicamente asociadas a perforaciones de neoplasias de colon y en pacientes con malignidades hematológicas. Shirley Yuk Wah Liu et al., en un reporte de caso publicado en 2006, describen cómo la perforación de una masa colo-rectal puede representar una puerta de entrada para la traslocación bacteriana a los tejidos blandos subcutáneos. En los casos publicados en la literatura en idioma inglés hasta ese momento predominaban las gangrenas de Fournier por perforación de tumor colo-rectal como causa de la diseminación de la infección 7.
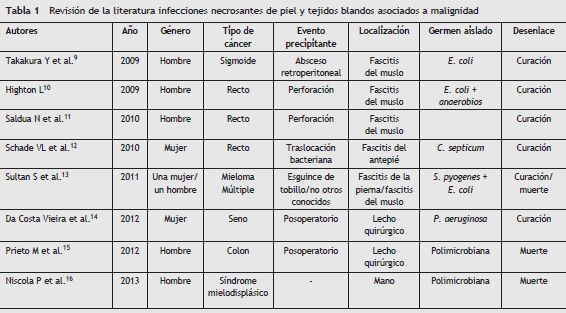
En varios casos publicados en los últimos 5 años (tabla 1), la perforación de masa colo-rectal sigue siendo un mecanismo importante de la diseminación de la enfermedad. E. coli persiste como uno de los principales patógenos causantes de la infección en este tipo de pacientes.
En la población pediátrica se han descrito casos de gangrena de Fournier asociados a malignidades hematológicas 19. Algunos como complicación de la fase de aplasia postquimioterapia. En la mayoría de los casos P. aeruginosa ha sido el agente causal de la infección ocurrida en periodos de neutropenia profunda.
Como agente causal de infecciones necrosantes de piel y tejidos blandos en pacientes con cáncer, hay que resaltar el papel de Clostridium septicum , el cual se ha asociado a infecciones no traumáticas con malignidad subyacente desde 1969 20 . Este microorganismo se caracteriza por ser más aerotolerante que C. perfringens , lo cual favorece su colonización y crecimiento en tejidos no desvitalizados. En una revisión de la literatura en inglés realizada por Hermsen en el 2008 sobre infecciones no traumáticas causadas por C. septicum , se encontró que la localización más común fue piel y tejidos blandos con un 52% (120 de los 231 casos que reportaron datos suficientes), seguida por bacteriemia con un 23% (54 casos), en el 66% se asocian a malignidad. La tasa de sobrevida global para todas las localizaciones fue del 48% y el único factor que tuvo impacto sobre la mortalidad fue la intervención quirúrgica, con una tasa de mortalidad del 26% en los pacientes operados versus 57% en los que no recibieron este tratamiento 21.
Se ha planteado que el entorno ácido e hipóxico adyacente a la neoplasia de colon favorece la glicolisis anaerobia del microorganismo, lo que permite la germinación de esporas, proliferación y posterior propagación a través de las lesiones en la mucosa intestinal con el desarrollo de infecciones metastásicas 6.
Con respecto al tratamiento, hay que realizar un abordaje multidisciplinario en el cual haya coordinación de la estrategia terapéutica entre el grupo quirúrgico y el equipo médico 22. Hay cinco principios que son críticos para el abordaje inicial de las infecciones necrosantes de piel y tejidos blandos: 1. Identificación temprana del diagnóstico; 2. Reanimación hídrica y corrección de alteraciones electrolíticas y del equilibrio ácido-base; 3. Inicio de terapia antimicrobiana; 4. Desbridamiento inmediato del tejido necrótico y 5. Soporte de los sistemas y órganos comprometidos en la disfunción orgánica 23 . En el caso de los pacientes con infección asociada a perforación intestinal, dada la flora bacteriana implicada se recomienda el uso de antibióticos de amplio espectro con acción sobre bacilos gram negativos aerobios y anaerobios, entre los cuales se puede considerar la ampicilina-sulbactam, piperacilina-tazobactam, carbapenem sin actividad contra Pseudomonas aeruginosa o tigeciclina . En todo caso la elección empírica del tratamiento antimicrobiano se debe realizar sobre la epidemiología de la flora microbiana local y debe ser modificada una vez se disponga de los reportes de cultivos y de la sensibilidad antimicrobiana.
Desafortunadamente en ocasiones la presentación de esta complicación infecciosa es la forma cómo debutan algunos pacientes con cáncer colo-rectal avanzado, por lo que no se puede establecer una estrategia de prevención eficaz, sin embargo, aquí cabe recordar que el carcinoma colo-rectal se encuentra dentro de las cinco primeras neoplasias en el país, por lo que es fundamental que las personas con factores de riesgo para desarrollar este cáncer se realicen por lo menos un control médico anual, en busca de la detección temprana de la neoplasia 24.
Conclusión
La fascitis necrosante es una infección complicada de tejidos blandos poco común y cursa con altas tasas de morbilidad y mortalidad. El puntaje LRINEC permite de manera objetiva sospechar este tipo de infecciones y definir con mayor prontitud el tratamiento quirúrgico y la búsqueda de la etiología microbiológica. Aunque en los pacientes con cáncer este puntaje no se ha validado en el caso que se presenta, la probabilidad por LRINEC fue del 75%, la cual se confirmó con los hallazgos imagenológicos, intraoperatorios e histológicos. Es necesario recordar a los médicos que laboran en urgencias que este tipo de complicaciones se pueden presentar en pacientes con neoplasias avanzadas de colon y recto o ser la manifestación inicial de estas neoplasias.
Agradecimientos
Los autores agradecen a los familiares del paciente por permitirnos presentar el caso clínico que ilustra esta revisión, a la señorita Anita Montañez Ayala por facilitar el contacto con los familiares del paciente y al estudiante de medicina de la Universidad Nacional de Colombia Andrés Guillermo Ramírez por la ayuda para conseguir algunas referencias bibliográficas.
* Autor para correspondencia.
Correos electrónicos: scuervo@cancer.gov.co; scuervo@cancer.gov.co (S.I. Cuervo Maldonado).
0123-9392/$ - see front matter © 2013 ACIN. Publicado por Elsevier España, S.L. Todos los derechos reservados.
Bibliografía
1. Hsiu-Nien S, Chin-Li L. Skinrandl soft tissue infections in hospitalized and critically ill patients: a nationwide populationbased study. BMC Infect Dis. 2010;10:151. [ Links ]
2. Wong CH, Khin LW, Heng KS, Tan KC, Low CO. The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score: a tool for distinguishing necrotizing fasciitis from other soft tissue infections. Crit Care Med. 2004;32:1535-41. [ Links ]
3. Nuwayhid ZB, Aronoff DM, Mulla ZD. Blunt trauma as a risk factor for group A streptococcal necrotizing fasciitis. Ann Epidemiol. 2007;17:878-81. [ Links ]
4. Marron CD, McArdle GT, Rao M, Sinclair S y Morread J. Perforated carcinoma of the caecum presenting as necrotizing fasciitis of the abdominal wall, the key to early diagnosis and management. BMC Surg. 2006;6:11. [ Links ]
5. Keung EZ, Liu X, Nuzhad A, Adams C, Ashley SW, Askari R. Immunocompromised status in patients with necrotizing softtissue infection. JAMA Surg. 2013;148:419-26. [ Links ]
6. Das DK, Baker MG, Venugopal K. Risk factors, microbiological findings and outcomes of necrotizing fasciitis in New Zealand: a retrospective chart review. BMC Infect Dis. 2012;12:348. [ Links ]
7. Wang YS, Wong CH, Tay YK. Staging of necrotizing fasciitis based on the evolving cutaneous features. Int J Dermatol. 2007;46:1036-41. [ Links ]
8. Yuk Wah Liu S, Siu Man Ng S, Fung Yee Lee Y. Multi-limb necrotizing fasciitis in a patient with rectal cancer. World J Gastroenterol. 2006;12:5256-8. [ Links ]
9. Takakura Y, Ikeda S, Yoshimitsu M, Hinoi T, Sumitani D, Takeda H, et al. Retroperitoneal abscess complicated with necrotizing fasciitis of the thigh in a patient with sigmoid colon cancer. World J Surg Oncol. 2009;7:74. [ Links ]
10. Highton L, Clover J, Critchley P. Necrotising fasciitis of the thigh secondary to a perforated rectal cancer. J Plast Reconstr Aesthet Surg. 2009;62:e17-9. [ Links ]
11. Saldua NS, Fellars TA. Bowel perforation presenting as subcutaneous emphysema of the thigh. Clin Orthop Relat Res. 2010;468:619-23. [ Links ]
12. Schade VL, Roukis TS, Haque M. Clostridium septicum necrotizing fasciitis of the forefoot secondary to adenocarcinoma of the colon: case report and review of the literature. J Foot Ankle Surg. 2010;49:159.e1-8. [ Links ]
13. Sultan S, Morawa E, Niesvizky R, Talmor M, Barie PS. Necrotizing soft tissue infection in two patients with multiple myeloma. Surg Infect. 2011;12:391-5. [ Links ]
14. Da Costa Vieira AR, Zucca Mathes AG, Michelli RA, Ribeiro GH, Haikel RL, Viana CR, et al. Necrotizing soft tissue infection of the breast: case report and literature review. Surg Infect. 2012;13:270-5. [ Links ]
15. Prieto M, Lamiquiz A, Moreno T, García JM, Marquina T, Colina A. Fascitis necrosante tipo I tras eventroplastia y cierre de ileostomía. Med Intensiva. 2012;36:59-61. [ Links ]
16. Niscola P, Tendas A, Cupelli L, Neri B, Scaramucci L, Morino L, et al. Necrotizing fasciitis in myelodysplastic syndrome: an exceptionally rare occurrence. Support Care Cancer. 2013; 21:365-6. [ Links ]
17. Aronoff DM, Bloch KC. Assessing the relationship between the use of nonsteroidal antiinflammatory drugs and necrotizing fasciitiscaused by group A streptococcus. Medicine (Baltimore). 2003;82:225-35. [ Links ]
18. Tunovic E, Gawaziuk J, Bzura T, Embil J, Esmail A, Logsetty S. Necrotizing fasciitis: a six-year experience. J Burn Care Res. 2012;33:93-100. [ Links ]
19. Mantadakis E, Pontikoglou C, Papadaki H, Aggelidakis G, Samonis G. Fatal Fournier´s gangrene in a young adult with acute lymphoblastic leukemia. Pediatr Blood Cancer. 2007; 49:862-4. [ Links ]
20. Alpern RT, Dowell WR. C. septicum infections and malignancy. J Amer Med Assoc. 1969;209:385-8. [ Links ]
21. Hermsen JL, Schurr MJ, Kudsk KA, Faucher LD. Phenotyping Clostridium septicum infection: a surgeon´s infectious disease. J Surg Res. 2008;148:67-76. [ Links ]
22. Roje Z, Roje Z, Matic D, Librenjak D, Dokuzovic S, Varvodic J. Necrotizing fasciitis: literaturereview of contemporary strategies for diagnosing and management with three case reports: torso, abdominal wall, upper and lower limbs. World J Emerg Surg. 2011;6:46. [ Links ]
23. Ustin JS, Malangoni MA. Necrotizing soft-tissue infections. Crit Care Med. 2011;39:2156-62. [ Links ]
24. Epidemiología del cáncer en Colombia, Globocan 2008 [consultado 15 Nov 2013]. Disponible en: www.globocan.org [ Links ]













