Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.19 no.1 Bogotá Jan./Mar. 2015
https://doi.org/10.1016/j.infect.2014.11.007
ORIGINAL
http://dx.doi.org/10.1016/j.infect.2014.11.007
La leishmaniasis visceral en la región de Murcia: estudio multicéntrico 1997-2013
Alicia Hernández-Torres a, *, Elisa García-Vázquez a, Joaquín Bravo-Urbieta b, Enrique Bernal Morell c, Begoña Alcaraz-Vidal d, Adriana Sánchez-Serrano e y Joaquín Gómez Gómez a
a Servicio de Medicina Interna-Infecciosas, Hospital Clínico Universitario Virgen de la Arrixaca. Departamento de Medicina Interna, Facultad de Medicina, Universidad de Murcia, El Palmar, Murcia, España
b Servicio de Medicina Interna, Hospital General Universitario Morales Meseguer, Murcia, España
c Servicio de Medicina Interna, Hospital General Universitario Reina Sofía, Murcia, España
d Servicio de Medicina Interna, Hospital General Universitario Santa Lucía, Cartagena, Murcia, España
e Servicio de Medicina Interna, Hospital Universitario Los Arcos del Mar Menor, San Javier, Murcia, España
Recibido el 27 de agosto de 2014; aceptado el 25 de noviembre de 2014
Disponible en Internet el 29 de enero de 2015
Resumen
Introducción: La prevalencia de la leishmaniasis visceral (LV), una parasitosis endémica en la cuenca mediterránea, puede verse afectada por movimientos migratorios.
Objetivo: El objetivo de este estudio fue analizar los casos de LV valorados en hospitales de la región de Murcia.
Material y métodos: Se trata de un estudio retrospectivo multicéntrico de los casos de LV diagnosticados y tratados en los diferentes hospitales de nuestra región, que se agruparon en 2 cohortes: período A (pA), el comprendido entre los años 1997 y 2005, y período B (pB), el transcurrido entre 2006 y 2013.
Resultados: Se analizaron 97 casos de LV (75% fueron hombres y la edad media fue de 35 años), 36 en pA y 61 en pB; el 11% de los pacientes procedían de otros países en pA y el 22% en pB (subsaharianos en 10 casos); el 55% tenían algún tipo de inmunosupresión (80% de ellos estaban diagnosticados de infección por VIH). Las manifestaciones más frecuentes fueron: fiebre (85%) y astenia (66%). La duración media de los síntomas antes de la primera consulta fue de 47 días, y el tiempo medio transcurrido entre esta primera consulta y la realización de la prueba diagnóstica, de 13 días. El hallazgo más común en la exploración física fue la esplenomegalia (89%), mientras que la trombocitopenia fue el hallazgo de laboratorio más constante (78%). El diagnóstico se confirmó con la detección de amastigotes y/o PCR del aspirado medular en el 61% de los casos; en el 39% restante el aspirado fue negativo y fue necesario el estudio de otras muestras (biopsia de médula ósea, ganglio linfático, laringe, colon, parótida y amígdala, PCR en sangre, serología o inmunocromatografía en orina). El tratamiento más usado fue anfotericina B liposomal (71%), seguida de glucantime (27%) y anfotericina B complejo lipídico (1%); en un caso no se pudo averiguar el tratamiento administrado. Se objetivaron 16 recidivas, 11 de ellas en pacientes con sida.
Conclusiones: Aun a riesgo de sesgos propios de estudios retrospectivos y a pesar del mejor control de la infección VIH, observamos en nuestra región un aumento en la frecuencia de casos de LV, probablemente favorecido por el aumento del número de inmigrantes.
© 2014 ACIN. Publicado por Elsevier España, S.L.U. Todos los derechos reservados.
PALABRAS CLAVE
Leishmaniasis visceral; Leishmania infantum ; Enfermedades infecciosas emergentes; Enfermedades transmitidas por vectores
Visceral leishmaniasis in Murcia: Multicentric study 1997-2013
Abstract
Introduction: The prevalence of visceral leishmaniasis (VL), an endemic parasitic infection in the Mediterranean basin, can be affected by migratory movements.
Objective: To analyze VL cases evaluated at several hospitals in the Murcia region.
Methods: Retrospective, multicentric study of VL cases; patients were grouped into two time periods: period A (pA: 1997-2005) and period B (pB: 2006-2013).
Results: A total of 97 VL cases were analyzed (75% men, mean age 35 years), 36 of them in pA and 61 in pB; 11% and 22% of the patients were foreigners in pA and pB, respectively (10 from sub-Saharan Africa); 55% suffered from some type of immunosuppression (80% HIV). The most common clinical manifestations were fever (85%) and asthenia (66%). The mean duration of symptoms before the first medical contact was 47 days and the average time between the first contact and the microbiological confirmation was 13 days. The most common finding on physical examination was splenomegaly (89%), whereas thrombocytopenia was the most frequent laboratory finding (78%). Diagnoses were confirmed by detection of amastigotes and/or PCR of bone marrow aspiration (BMA) in 61%; in the remaining 39% of cases, BMA was negative and additional samples were necessary (bone marrow, lymph node, larynx, colon, parotid and amygdala biopsy, PCR of blood samples, serology or urine antigen detection). The most commonly used treatment was liposomal amphotericin B (71%), followed by glucantime (27%) and amphotericin B lipid complex (1%). A total of 16 recurrent cases (11 in AIDS patients), were bserved.
Conclusions: Although this is a retrospective study and despite better control of HIV infection, we have observed an increase in the frequency of VL cases in our region, which is probably related to migratory flows.
KEYWORDS
Visceral leishmaniasis; Leishmania infantum ; Emerging infectious diseases; Vector-borne diseases
© 2014 ACIN. Published by Elsevier España, S.L.U. All rights reserved.
Introducción
El término leishmaniasis se refiere al espectro de enfermedad causado por el género Leishmania , constituido por protozoos del orden Kinetoplastida , familia Trypanosomatidae . Las leishmanias aparecen como amastigotes intracelulares en los macrófagos del ser humano y de otros huéspedes mamíferos, así como en forma de promastigotes extracelulares en el intestino de su vector invertebrado, el díptero flebótomo.
Las leishmaniasis constituyen un grupo de enfermedades transmitidas por vectores y con una gran extensión a nivel mundial. Muestran una gran variedad de presentaciones clínicas, de entre las cuales la leishmaniasis visceral (LV) es la forma más grave, con una mortalidad del 100% en ausencia de tratamiento.
Endémica en 98 países, la incidencia mundial de leishmaniasis se estima en 2 millones de casos (de los cuales 0,5 millones corresponden a LV), aunque la mayor carga de enfermedad se concentra en algunos grandes focos, entre los que se encuentra la cuenca mediterránea; en España circula Leishmania infantum .
La transmisión de la enfermedad depende de 3 factores: a) un vector adecuado; b) un reservorio apropiado de la infección, y c) una población susceptible. En España se han descrito 2 especies de flebótomos causantes de la transmisión de L. infantum : Phlebotomus perniciosus (el principal) y Phlebotomus ariasi. Ambos se distribuyen por todo el territorio peninsular, por lo que el riesgo de transmisión de Leishmania spp. existe en cualquier área geográfica en la que se den las condiciones apropiadas para que circule el parásito. También se ha demostrado la transmisión de persona a persona, asociada por ejemplo a las transfusiones de hemoderivados.
El principal reservorio conocido en nuestro país es el perro, aunque también pueden actuar como reservorios los roedores y otras especies silvestres.
Aunque cualquier persona es susceptible de padecer la enfermedad, son los niños y las personas con inmunodeficiencias las que con más frecuencia la desarrollan. Así, el incremento en el número de pacientes con algún tipo de inmunosupresión (infección por VIH, tratamientos inmunosupresores o neoplasias hematológicas, entre otros) puede influir en el número de casos que se diagnostican. Además, en las zonas en que es endémica se observan grandes fluctuaciones en la incidencia de la enfermedad, atribuibles a cambios medioambientales, desplazamientos de población o aspectos climáticos. Según los datos del Centro Regional de Estadística de Murcia (CREM), la población total de la Región de Murcia en el año 2013 era de 1.472.049 habitantes. El número total de inmigrantes extranjeros se incrementó de forma progresiva desde el 1999 (año en que se registraron 3.164 nuevos inmigrantes) y alcanzó un pico máximo en el año 2007, con 31.929 inmigrantes procedentes del extranjero (más de 1/3 de ellos originarios del continente africano o de países de la cuenca mediterránea en los que la LV es endémica) 1.
Ante esta situación decidimos evaluar los casos de LV diagnosticados y tratados en diferentes hospitales de la región de Murcia, con los siguientes objetivos: a) analizar las características epidemiológicas (destacando entre ellas la edad, la presencia o no de inmunosupresión y los países de origen de los pacientes); b) describir las manifestaciones clínicas; c) evaluar tanto los métodos diagnósticos como los diferentes tratamientos empleados, y d) analizar la evolución de los pacientes.
Pacientes y métodos
Realizamos un estudio retrospectivo de todos los casos de LV diagnosticados y tratados en diferentes hospitales de nuestra región en el período comprendido entre los años 1997 y 2013. Se revisó la historia clínica completa de los pacientes hasta el momento de la realización del estudio.
Participaron en el proyecto 5 hospitales: 3 hospitales públicos de la ciudad de Murcia y los 2 del área de Cartagena y de la comarca del Mar Menor, cuya población representa el 35% del total de la Región de Murcia y que incluye amplias zonas rurales en las que trabaja un gran porcentaje de la población inmigrante y en las que la leishmaniasis es endémica en la población canina: el Hospital Clínico Universitario Virgen de la Arrixaca (dotado de 863 camas y con una población asignada de aproximadamente 550.000 habitantes), el Hospital Santa Lucía de Cartagena (con 667 camas y una población asignada de 279.000 habitantes), el Hospital General Universitario Los Arcos del Mar Menor (329 camas y una cobertura de 106.000 habitantes), el Hospital Morales Meseguer (370 camas, 241.786 habitantes) y el Hospital General Universitario Reina Sofía (330 camas, 202.000 habitantes). Se incluyeron todos los pacientes diagnosticados de LV en estos hospitales desde 1997, fecha desde la que se dispone de historia clínica informatizada. Se agruparon en 2 cohortes: período A (comprendido entre los años 1997 y 2005) y período B (2006-2013); se estableció este punto de corte con el fin de que los períodos de estudio fueran homogéneos. Se estudiaron las características epidemiológicas, clínicas, microbiológicas y terapéuticas de los pacientes. Las comorbilidades de base se recogieron mediantes los índices de Charlson (que asigna una puntuación de 1 a 6 a una serie de entidades nosológicas asociadas a mortalidad) 2 y de McCabe-Jackson (que clasifica a los pacientes según la probabilidad de muerte en un período de 5años) 3 . Se definió la anemia como el descenso de las cifras de hemoglobina por debajo de 10 g/dl, la trombocitopenia como el descenso de las cifras de plaquetas por debajo de 150.000/mm 3 , y la leucopenia como el recuento leucocitario por debajo de 4.000/mm 3 . La serología que se realizó consistía en la determinación de anticuerpos antileishmania mediante pruebas indirectas de inmunoabsorción ligada a enzimas (ELISA); la detección del antígeno de Leishmania sp. en la orina se realizó mediante la prueba de aglutinación en látex ( KA tex, Kalon Biological Ltd., Aldershot, Reino Unido). Se definió curación como la ausencia de datos clínicos o a la exploración sugestivos de reaparición de la infección por Leishmania sp. --o con pruebas diagnósticas negativas en presencia de datos sugestivos- durante todo el período de seguimiento de los pacientes; y recidiva, como la reaparición de clínica compatible en ausencia de otras causas que la justificaran, con/sin datos microbiológicos compatibles (ya que en muchos de los casos de recidiva no hubo confirmación microbiológica) pero con respuesta al tratamiento dirigido, y fallecimiento relacionado, como aquel que ocurrió en presencia de datos clínicos de infección activa en ausencia de otra causa que lo justificase.
Los datos obtenidos fueron introducidos y analizados usando el programa estadístico SPSS versión 21. Las variables cuantitativas se describen como la media ± desviación estándar, y las cualitativas, como la frecuencia de distribución de cada una de las categorías. La relación o asociación entre pares de variables cualitativas se efectuó mediante el análisis de tablas de contingencia con el test de la X2 de Pearson. En el caso de variables cuantitativas se compararon medias con el test de la t de Student. Se consideró que la diferencia era significativa cuando p < 0,05.
El Comité de Ética de cada centro participante revisó y aprobó el protocolo de estudio. Por otra parte, dado que se trata de un estudio descriptivo y retrospectivo, no se requirió la aprobación por parte de los pacientes ni la firma del consentimiento informado.
Resultados
Se revisaron un total de 97 casos de pacientes diagnosticados de LV durante el período de estudio (55 pacientes del Hospital Virgen de la Arrixaca, 23 del Morales Meseguer, 14 del Reina Sofía, 3 del Hospital Santa Lucía y 2 del Hospital Los Arcos del Mar Menor).
En la figura 1 se detalla la evolución en el número de casos a lo largo de los años de estudio. En el período B hubo un incremento significativo en el número de enfermos (61 vs 36; p < 0,05).

Del total de los 97 pacientes, 72 eran hombres y 25 mujeres (75 vs 25%), con una edad media de 35 años (DE: 19; rango: 1-77). El 16% de los pacientes eran niños de edad inferior a 11 años.
En relación con la procedencia de los pacientes, los países de origen más frecuentes fueron: España (80 casos, 82,5%) y los países subsaharianos (Ghana [6 casos], Nigeria [2 casos] y Camerún y Mali [un caso cada uno]). Cinco pacientes procedían del este de Europa (Rumanía, Ucrania y Bulgaria), un paciente procedía del Reino Unido y otro de Cuba.
Si comparamos ambos períodos, el número de pacientes inmigrantes fue significativamente mayor en el segundo período (4 de 36 en el primer período y 13 de 61 en el segundo; 21% vs 11%). La mayor parte de los casos (33) se diagnosticaron en los meses de enero, febrero y marzo, mientras que en los meses de julio, agosto y septiembre el número de casos diagnosticados se redujo a 15. En los meses de primavera y otoño no hubo diferencias significativas (25 y 24).
En relación con las enfermedades de base de los pacientes, destaca como hallazgo más frecuente la presencia de distintos tipos de inmunosupresión (n = 53; 55%). De entre todas las condiciones de inmunosupresión, la más frecuente fue la infección por VIH (n = 42; 43% del total de pacientes, 78% de los pacientes inmunosuprimidos) (tabla 1).

La carga viral media en los pacientes VIH fue de 728.114 copias/ml (rango: 0-7.200.000), y el recuento medio de CD4, de 109 × 10 6 /l (rango: 4-612). El 20,6% del total de pacientes diagnosticados de LV eran adictos a drogas por vía parenteral, y este porcentaje ascendía al 45,23% si considerábamos tan solo a los pacientes con infección por VIH (19 de 42).
Tras la infección por VIH, la hepatopatía fue la enfermedad de base más frecuente (n = 23; 23,7%); 3 pacientes eran diabéticos, 2 tenían obesidad mórbida, y hubo casos aislados de anemia falciforme (1), amiloidosis (1), miastenia gravis (1), enfermedad inflamatoria intestinal (1), paciente esplenectomizado (1) y encefalopatía multifocal progresiva por virus JC (1). El índice de comorbilidad de Charlson fue de 3,16 (rango: 0-9), con un muy discreto incremento si lo corregimos por la edad, dado lo joven de la población (3,52; rango: 0-10). La mayor parte de los pacientes (n = 79; 81,4%) tenían una enfermedad no fatal (McCabe III), siendo improbable la muerte en los 5 años siguientes al diagnóstico de LV; el resto tenían una enfermedad rápida (McCabe I) o últimamente fatal (McCabe II) (2 y 16 pacientes, respectivamente).
En cuanto a las manifestaciones clínicas de los pacientes incluidos en el estudio, la más frecuente fue la fiebre (84,5%), seguida de astenia (66%) y síndrome constitucional (38%). El resto de manifestaciones clínicas se especifican en la tabla 2. La duración media de los síntomas antes de la primera consulta médica fue de 46,77 días (rango: 2-365; moda: 60).
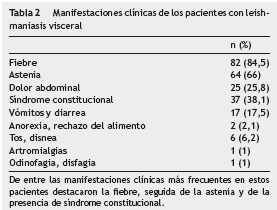
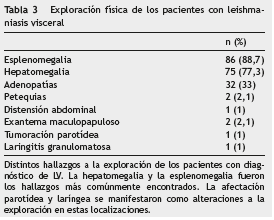
En cuanto a la exploración física, el hallazgo más frecuente fue la presencia de esplenomegalia, seguido de la hepatomegalia y las adenopatías. Otros hallazgos más infrecuentes se describen en la tabla 3.
El hallazgo más frecuente en las pruebas de laboratorio fue la trombocitopenia (n = 76; 78,65%), seguida de la leucopenia (n = 75; 77,32%) y la anemia (n = 56; 57,7%). La cifra media de Hb fue de 9,67 g/dl (rango: 5,1-15,8), y la de hematocrito, de 29,20% (rango: 18-48,4), con un VCM de 82,57 fL.
La cifra media de plaquetas fue de 102.935 (rango: 14.000- 349.000); el recuento leucocitario medio fue de 3.193/mm 3 (rango: 710-20.210). Cuarenta y cuatro pacientes (45,4%) tenían hipergammaglobulinemia, aunque en el 28% este dato no se pudo recoger.
El tiempo transcurrido entre la primera consulta y la realización de la prueba que dio el diagnóstico fue de 13 días (rango: 0-60; moda: 9). El diagnóstico se confirmó mediante la detección de amastigotes y/o PCR del aspirado medular en 61 casos (62,89%); en el resto el aspirado fue negativo y el diagnóstico lo dio la biopsia de médula ósea (6 pacientes; 6,19%), de ganglio linfático (4; 4,12%), laringe (2 casos; 2,06%), colon (un caso), parótida (1) y amígdala (1), PCR en sangre (1). En el resto de casos (20 pacientes) el diagnóstico fue serológico y/o por inmunocromatografía en orina.
Por último, y en relación con el tratamiento, la mayoría de los pacientes (n = 69; 71%) fueron tratados con anfotericina B liposomal; 26 pacientes (26,8%) recibieron glucantime (la mayoría de ellos eran pacientes con infección por VIH), y solo uno fue tratado con anfotericina B complejo lipídico.
En uno de los casos, y dado el carácter retrospectivo del estudio, fue imposible averiguar el tratamiento administrado. Solo 14 pacientes sufrieron algún efecto secundario: 8 pacientes en tratamiento con anfotericina B liposomal tuvieron fallo renal, en uno empeoró la pancitopenia y otro sufrió un episodio de anafilaxia; de los pacientes en tratamiento con glucantime, uno sufrió una pancreatitis, en otro se detectó una elevación de la amilasa (691 U/l) y alargamiento del QT, y en el último empeoró también la pancitopenia que ya presentaba.
En cuanto a la evolución de los pacientes tras el tratamiento, 81 pacientes del total se consideraron curados, ninguno de los pacientes falleció como consecuencia de la infección y se objetivaron 16 recidivas, aunque no siempre confirmadas microbiológicamente; 11 de estas recidivas ocurrieron en pacientes con sida, una en un paciente con leucemia, otra en un paciente trasplantado y las otras 3 en pacientes sin ningún tipo de inmunosupresión conocida. No hubo diferencias estadísticamente significativas en el número de recidivas en función del tratamiento recibido (15% en los pacientes tratados con glucantime y 18% en el caso de los pacientes que recibieron anfotericina B liposomal).
Discusión
La LV representa un problema de salud pública en términos de morbimortalidad en aquellas zonas en que es endémica, como es el caso de la cuenca mediterránea. Aunque la transmisión se produce fundamentalmente a partir de la picadura del flebótomo infectado, se han descrito otras vías de contagio, como las transfusiones sanguíneas (no documentada en ninguno de los pacientes de nuestra cohorte) o la transmisión al compartir jeringas contaminadas, lo que se ha considerado como un factor probable de transmisión entre pacientes adictos a drogas por vía parenteral en zonas endémicas 1 ; esto explicaría el hecho de que en nuestra muestra el número de pacientes con drogodependencias por vía parenteral sea alto, sobre todo entre los sujetos VIH positivos, en los que la inmunosupresión supondría un factor de riesgo añadido. Una limitación de nuestro estudio es que, al ser retrospectivo, no fue posible determinar si los pacientes residían en zonas rurales o periurbanas, en las que la presencia de jardines en cuyos alrededores abundan perros hace que se reúnan las condiciones propicias para que el flebótomo cierre su ciclo biológico.
Al igual que en otras publicaciones, el número de hombres en nuestra cohorte fue significativamente mayor, y los niños y adultos jóvenes fueron los afectados con más frecuencia, con un alto porcentaje de niños de menos de 11 años. No hay una razón clara que justifique una mayor prevalencia del sexo masculino entre los afectados, y probablemente se relaciona más con la alta representatividad de estos en el colectivo de sujetos con adicciones parenterales, aunque en algunas zonas de alta endemicidad en el cuerno de África y la India, en las que no existe asociación con el consumo de drogas inyectadas, también se ha documentado una mayor prevalencia en hombres. Estos hallazgos se han relacionado con una mayor probabilidad de exposición en relación con la vestimenta (en los hombres es más frecuente que la parte superior del torso y los brazos estén expuestos) o con factores ocupacionales (mayor riesgo en pastores, agricultores o en gente que duerme al aire libre, sobre todo en determinadas épocas del año) 4,5 . También en nuestro caso hay un porcentaje considerable, sobre todo en el segundo periodo, de pacientes procedentes de África subsahariana, y tal y como se documenta en distintas estadísticas 6 , la población inmigrante de esta procedencia es fundamentalmente masculina. El hecho de que se haya objetivado un importante incremento de casos en el segundo período con una mayor representatividad de pacientes inmigrantes nos habla de una « enfermedad importada » ; la determinación de la especie, que no se realizó en ningún caso, nos podría ayudar a confirmar la relevancia de este aspecto epidemiológico, dado que en el África subsahariana la leishmaniasis visceral es causada por L. donovani y no por L. infantum como ocurre en la cuenca mediterránea. Por otro lado, el hecho de que los pacientes no presentaran leishmaniasis dérmica post-kala azar nos podría llevar a la conclusión de que L. infantum fuera la causante del cuadro, y por tanto de que la leishmaniasis visceral hubiera sido adquirida en España o en la cuenca mediterránea y no en los países de origen. Todas estas observaciones abren la puerta a futuros estudios con participación de técnicas microbiológicas moleculares.
Como ya hemos dicho, los niños (probablemente por la inmadurez inmunológica relativa que presentan) y los pacientes inmunocomprometidos son los más susceptibles a padecer la infección, dada la importancia de la respuesta de los linfocitos T para el control de la infección. En nuestro grupo de pacientes la infección por VIH fue la enfermedad de base más frecuentemente encontrada, con recuentos de CD4 bajos (por debajo de 200 × 10 6 /l) y asociada en casi la mitad de los casos a la adicción a drogas parenterales, lo que coincide también con lo publicado en otras series de la literatura 4,5,7-9 .
En cuanto a la época del año con mayor número de diagnósticos, vemos que coincide con los datos publicados, aunque no con las épocas de máxima transmisión de P. perniciosus (finales de junio y principios de julio y sobre todo finales de septiembre y principios de octubre). No obstante, la variabilidad en el tiempo de incubación de la enfermedad podría explicar este hecho 8 .
La duración media de los síntomas antes de la primera consulta fue considerablemente larga (47 días), aunque con una gran variabilidad que iba desde unos pocos días hasta un año. Este hecho es llamativo, puesto que los hospitales que participan en el estudio se ubican en una zona endémica para LV, en la que continuamente los medios de comunicación local y la prensa realizan campañas sobre la LV en perros, y en la que el conocimiento sobre esta parasitosis y sus manifestaciones clínicas en seres humanos debería ser elevada. Es importante sensibilizar a la población médica sobre la consideración de la LV en el diagnóstico diferencial de pacientes con fiebre a estudio. Las manifestaciones clínicas en nuestros pacientes fueron las habituales (fiebre, astenia, dolor abdominal secundario a la distensión debida a las visceromegalias, tos, disnea . . . ), a las que se suman otros tipos de manifestaciones más propias de localizaciones específicas de la infección, como la odinofagia o la disfagia en pacientes con leishmaniasis laríngea, o la diarrea en pacientes con afectación colónica. En niños, una manifestación frecuente fue el rechazo del alimento.
Las alteraciones analíticas fueron las típicas (anemia, trombocitopenia, leucopenia e hipergammaglobulinemia, entre otras) y el diagnóstico se confirmó mediante la detección de amastigotes y/o PCR del aspirado medular en la mayoría de casos; en otros casos hubo que recurrir a la toma de muestras de otros órganos afectados. Es de destacar que la presencia de amastigotes en localizaciones atípicas fue característica de pacientes que presentaban algún grado de inmunosupresión (pacientes con infección por VIH o trasplante de órgano sólido); como curiosidad, comentar que el paciente con afectación de colon había recibido un trasplante hepático y además estaba diagnosticado de colitis ulcerosa; por otro lado, el paciente que fue diagnosticado mediante PCR en sangre no presentaba ningún tipo de inmunosupresión conocida. En un porcentaje significativo de casos el diagnóstico se realizó a partir de la serología y/o la inmunocromatografía en orina, una técnica rápida y sencilla y con una alta sensibilidad y especificidad que no debemos olvidar. Es de destacar lo poco sistemáticos que los clínicos que valoraron a estos pacientes fueron en la mayoría de los casos, pues no siempre se realizaba serología, tinción y cultivo (en ocasiones las muestras solamente se remitían para valoración anatomopatológica y no para cultivo microbiológico), y en los últimos años tampoco se realizó la determinación de antígeno en orina. Esta última prueba ha resultado ser de utilidad en el diagnóstico y el seguimiento de los pacientes con LV en zonas endémicas de la India 10 , aunque los resultados no parecen repetirse en el cuerno de África, y curiosamente en la cuenca mediterránea no hay muchas series que la analicen; un estudio español que evaluó la utilidad de la determinación del antígeno urinario en pacientes VIH demostró su eficacia para el diagnóstico de la LV primaria, para monitorizar la eficacia del tratamiento y para la estimación del riesgo de recaídas, mediante la detección de infecciones subclínicas 11 . Otro estudio posterior, también español y realizado en población pediátrica, obtuvo resultados similares 12 . En cuanto a la PCR y la tipificación de especie, como hemos mencionado podría ser de utilidad para detectar la movilidad de cepas y la posibilidad de casos importados en nuestro medio.
El tratamiento más usado fue la anfotericina B liposomal, seguida del glucantime. Dado que se trata de un estudio retrospectivo, en la mayoría de las ocasiones conocíamos las dosis totales administradas por día pero no el peso del paciente, por lo que no podíamos inferir las dosis por kilogramo de peso; de la misma forma, en muchos de los casos se completaron los tratamientos de forma ambulatoria y no quedaban registros de estos tratamientos, por lo que la duración total también fue difícil de concretar. Hubo 16 recidivas, que no se pudieron atribuir al tipo de tratamiento, sino más bien a la inmunosupresión, presente en 13 de ellos.
Es de destacar que tampoco se fue muy sistemático en el abordaje diagnóstico y terapéutico de las recidivas, y que en algunos pacientes el diagnóstico se hizo sin verdadera confirmación microbiológica y sin utilizar en años recientes la determinación de antígeno en orina. El hecho de que la mayoría de los tratamientos en las recidivas se administraron de forma ambulatoria, unido a las limitaciones propias de los estudios retrospectivos, hizo que no nos fuera posible determinar cuáles fueron estos tratamientos.
Conclusión
A pesar de que el número de personas infectadas por el VIH que desarrollan leishmaniasis visceral ha disminuido en Europa tras la introducción del tratamiento antirretroviral de gran actividad (TARGA), observamos en nuestra región un aumento en la frecuencia de casos de LV, con una mayor representación de inmigrantes. Los hallazgos de este estudio ameritan el establecimiento de protocolos de diagnóstico y tratamiento de la LV en Murcia y su difusión entre el personal de salud para, precisamente, evitar la diversidad de métodos de diagnóstico, así como de tratamientos empleados, tanto en los casos primarios como en las recidivas. Es necesario, por tanto, homogeneizar el abordaje diagnóstico y terapéutico de estos pacientes e incluir nuevas herramientas diagnósticas, tales como la inmunocromatografía en orina o la PCR.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
* Autor para correspondencia.
Correo electrónico: aliciahernandeztorres@gmail.com (A. Hernández-Torres).
Bibliografía
1. Jerónimo SMB, de Queiroz Sousa A, Pearson RD. Género Leishmania : leishmaniasis visceral (kala-azar), cutánea y mucocutánea. En: Mandell GL, Bennett JE, Dolin R, editores. Enfermedades infecciosas. Principios y práctica. 6. a edición. España: Elsevier; 2007. p. 3145-56. [ Links ]
2. Charlson ME, Pompei P, Ales KL, McKenzie CR. A new method of classifying prognostic co-morbidity in longitudinal studies: Development and validation. J Chron Dis. 1987;40:373-83. [ Links ]
3. McCabe WR, Jackson GG. Gram negative bacteraemia. Etiology and ecology. Arch Intern Med. 1962;110:847-55. [ Links ]
4. Perry D, Dixon K, Garlapati R, Gendernalik A, Poché D, Poché R. Visceral leishmaniasis prevalence and associated risk factors in the Saran district of Bihar, India, from 2009 to July of 2011. Am J Trop Med Hyg. 2013;88:778-84. [ Links ]
5. Kolaczinski JH, Reithinger R, Worku DT, Ocheng A, Kasimiro J, Kabatereine N, et al. Risk factors of visceral leishmaniasis in East Africa: A case-control study in Pokot territory of Kenya and Uganda. Int J Epidemiol. 2008;37:344-52. [ Links ]
6. Dirección General de Economía y Estadística. Información estadística. Demografía y población. Inmigraciones procedentes del extranjero. Murcia: Centro Regional de Estadística de Murcia (CREM); 2013. [ Links ]
7. Picado A, Ostyn B, Singh SP, Uranw S, Hasker E, Rijal S, et al. Risk factors for visceral leishmaniasis and asymptomatic Leishmania donovani infection in India and Nepal. PLoS One. 2014;9:e87641. [ Links ]
8. Arce A, Estirado A, Ordobas M, Sevilla S, García N, Moratilla L, et al. Reemergence of leishmaniasis in Spain: Community outbreak in Madrid, Spain, 2009 to 2012. Euro Surveill. 2013;18:20546. [ Links ]
9. Suárez Rodríguez B, Isidoro Fernández B, Santos Sanz S, Sierra Moros MJ, Molina Moreno R, Astray Mochales J, et al. Review of the current situation and the risk factors of Leishmania infantum in Spain. Rev Esp Salud Pública. 2012;86:555-64. [ Links ]
10. Sundar S, Agrawal S, Pai K, Chance M, Hommel M. Detection of leishmanial antigen in the urine of patients with visceral leishmaniasis by a latex agglutination test. Am J Trop Med Hyg. 2005;73:269-71. [ Links ]
11. Riera C, Fisa R, Lopez P, Ribera E, Carrió J, Falcó V, et al. Evaluation of a latex agglutination test (KAtex) for detection of Leishmania antigen in urine of patients with HIV- Leishmania coinfection: Value in diagnosis and posttreatment follow-up. Eur J Clin Microbiol Infect Dis. 2004;23:899-904. [ Links ]
12. Cruz I, Chicharro C, Nieto J, Bailo B, Cañavate C, Figueras MC, et al. Comparison of new diagnostic tools for management of pediatric Mediterranean visceral leishmaniasis. J Clin Microbiol. 2006;44:2343-7. [ Links ]













