Introducción
En las últimas décadas, el uso indiscriminado de antibióticos ha generado microorganismos multi-resistentes que generan una elevada morbi-mortalidad y altos costos para los sistemas de salud1-3. Uno de los principales mecanismos de resistencia de estos microorganismos son las betalactamasas de espectro extendido (BLEE). Estas betalactamasas son enzimas bacterianas e hidrolíticas que rompen el anillo betalactámico produciendo compuestos inactivos3. Se producen por mutuaciones puntuales en las enzimas de amplio espectro TEM y SHV que confieren resistencia a antibióticos betalactámicos tales como oximinocefalosporinas (como cefotaxime, ceftriaxona, ceftazidime, cefuroxime, y cefepime), monobactámicos (como aztreonam), pero no a cefamicinas (como cefoxitin y cefotetan) ni carbapenémicos (imipenem, ertapenem, doripenem, meropenem). Son inhibidas in vitro por los inhibidores de betalactamasas: ácido clavulánico, sulbactam y tazobactam1-6. Pueden estar en cromosomas bacterianos o pueden ser mediadas por plásmidos, con la posibilidad de ser transmitidos entre diferentes poblaciones bacterianas [6].
Además de TEM y SHV, el grupo de enzimas CTX-M también se ha asociado específicamente a la resistencia bacteriana, en infección de vías urinarias adquirida a la comunidad, aspecto que ha adquirido gran relevancia en países en desarrollo7,8
El objetivo principal de este estudio es identificar los factores de riesgo asociados a la resistencia BLEE en pacientes provenientes de la comunidad, a fin de orientar la terapéutica empírica más allá de lo propuesto en las guías internacionales, que no contemplan este tipo de microorganismos.
Materiales y métodos
Se llevó a cabo un estudio retrospectivo de casos y controles, con relación 1:2 en pacientes con infección urinaria con aislamiento en urocultivo de Escherichia coli (E. coli), Klebsiella pneumoniae y Proteus mirabilis con fenotipo de resistencia de betalactamasas de espectro extendido (BLEE) durante el período de enero de 2012 a mayo de 2015 en la Fundación Clínica Shaio (institución privada) y en el Hospital Santa Clara (institución pública).
Se calculó el tamaño de la muestra para un mínimo de 460 sujetos (153 casos y 307 controles) basándose en los factores de riesgo estimados para infección y uso previo de cefalosporinas descritos en el meta-análisis de Ben-ami y cols 9. El cálculo se realizó con Epidat versión 4.1 con un error alfa de 0,05 y un poder del 80%.
Selección de casos y controles
El caso se definió como un paciente con infección por un microorganismo
productor de BLEE y un control como una infección por un microorganismo no productor de BLEE. Se analizó únicamente el primer aislamiento. El pareamiento entre los casos y sus controles se llevó a cabo por año de aislamiento, rango de edad, microorganismo y género. Se tomaron como criterios de inclusión pacientes con edad igual o mayor a 18 años, con una infección urinaria con confirmación clínica (síntomas urinarios irritativos, fiebre, escalofríos, dolor abdominal y/o lumbalgia, entre otros) y paraclínica (aislamiento en urocultivo de una enterobacteria tipo E. coli, Klebsiella pneumoniae o Proteus mirabilis). Los pacientes que presentaban uroanálisis y coloración de gram de orina sugestivo de infección urinaria asociado a síntomas se les realizó urocultivo. Se excluyeron pacientes con antecedente de infección por un microorganismo BLEE en el último mes, infección urinaria asociada al cuidado de la salud (muestra recolectada posterior a 48 horas de estancia hospitalaria, antecedente de cirugía mayor o procedimiento endoscópico en los últimos 3 meses, quimioterapia realizada en el mes previo, hemodiálisis, tratamiento intravenoso domiciliario o, atención domiciliaria especializada en el último mes), o remisión de otra institución de salud cuya estancia haya sido superior a 48 horas.
El aislamiento microbiológico fue realizado con los parámetros del laboratorio establecidos por cada institución, usando el equipo MicroScan(r), con los puntos de corte del Clinical and Laboratory Standards Institute (CLSI 2010)10, luego con la identificación de la resistencia a cefalosporinas de tercera generación
y sensibilidad a Cefoxitin se clasificaron como casos o controles. Posteriormente los casos sospechosos se confirmaron manualmente en medio de cultivo de Kirby Bauer y sensibilidad o resistencia con doble disco (cefalosporina de tercera generación y ácido clavulánico)11. La obtención de los datos se realizó a través del software WHONET(r)12.
Registro de datos
Se realizó una base de datos en Microsoft Excel(r) donde se incluyeron las variables demográficas (edad, género, lugar de procedencia, índice de masa corporal), enfermedades concomitantes (diabetes mellitus, EPOC, insuficiencia renal y hepática, obesidad, VIH, cáncer), antecedentes (infección urinaria a repetición, hospitalización reciente, inmunosupresión, trasplante de órgano sólido, institucionalización), resistencia determinada en el urocultivo, presencia de urolitiasis, anemia, hipoalbuminemia, úlceras de presión, sonda vesical y dispositivo médico.
Análisis estadístico
Se realizó en el programa SPSS(r) versión 21. Las variables cualitativas se resumieron en frecuencias y porcentajes y las cuantitativas según su distribución en medianas y rango intercuartílico, las variables cualitativas se compararon con ji cuadrado y las cuantitativas con U de Mann Whitney por su distribución no normal.
Las variables que obtuvieron un valor de p<0,05 en el análisis bi-variado fueron introducidas en el análisis multivariado en un modelo de regresión logística. Los valores de p fueron tomados a dos colas y se estableció el valor de p<0,05 como estadísticamente significativo.
Consideraciones éticas
Por la naturaleza retrospectiva del estudio, así como la ausencia de intervenciones sobre pacientes se considera que el estudio no tiene riesgo, igualmente se ha garantizado la confidencialidad de los datos clínicos de los pacientes basados en el artículo 11 de la Resolución No. 008430 de 1993 expedida por el Ministerio de Salud. El estudio fue aprobado por los comités de ética e investigación de las instituciones participantes.
Resultados
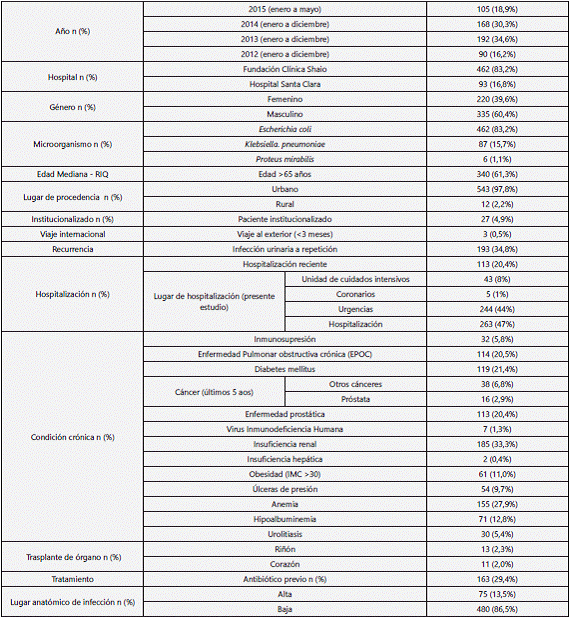
Se revisaron un total de 1.957 historias de pacientes, de las cuales se incluyeron en el análisis final, 555 pacientes, 185 casos (33,3%) y 370 controles (66,7%). 462 (83,2%) fueron de la Fundación Clínica Shaio y 93 (16,8%) del Hospital Santa Clara (Ver Figura 1). 105 casos (18,9%) fueron del año 2015, 168 (30,3%) del 2014, 192 (34,6%) del 2013 y 90 (16,2%) del año 2012.
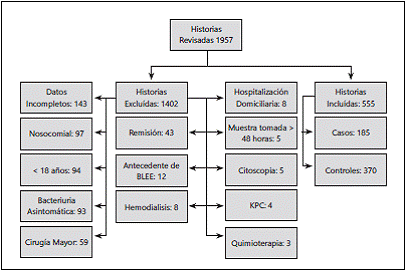
Figura 1 Exclusión de historias clínicas que no cumplían los criterios. Distribución de casos y controles incluidos en el estudio
El microorganismo aislado más frecuente fue E. coli con 462 (83,2%), seguido por K. pneumoniae 87 (15,7%) y P. mirabilis 6 (1,1%). La mediana de edad de la población fue de 72 años con un rango intercuartílico (RIQ) de 27, 340 pacientes (61,3%) eran mayores de 65 años. 61 (11%) de los pacientes eran obesos (IMC >30) y 543 (97,8%) procedían del área urbana. En la tabla 1 se encuentran las características demográficas de la muestra.
Como antecedentes 119 (21,4%) tenían diabetes mellitus, 114 (20,5%) enfermedad pulmonar obstructiva crónica (EPOC), 113 (20,4%) enfermedad prostática, 13 (2,3%) trasplante de órgano sólido, en su mayoría de renal 84,6%, 38 (6,8%) presentaban antecedente de cáncer diagnosticado en los últimos 5 años, en su mayoría de próstata (42,1%). El 5,8% (32) de los pacientes tenían inmunosupresión (uso de glucocorticoides con dosis >7,5 mg/día, otros medicamentos inmunosupresores o biológicos) y 7 (1,3%) tenían infección por virus de inmunodeficiencia humana (VIH). Adicionalmente 193 (34,8%) tenían antecedente de infección urinaria (IVU) a repetición (tres episodios en un año o dos en seis meses), 113 (20,4%) habían estado hospitalizados tres meses antes y 3 (0,5%) habían viajado al exterior en los tres meses previos. Con respecto al consumo previo de antibióticos, definido como en los tres meses anteriores, 164 pacientes (29,5%) tenían este antecedente. (Ver tabla 1).
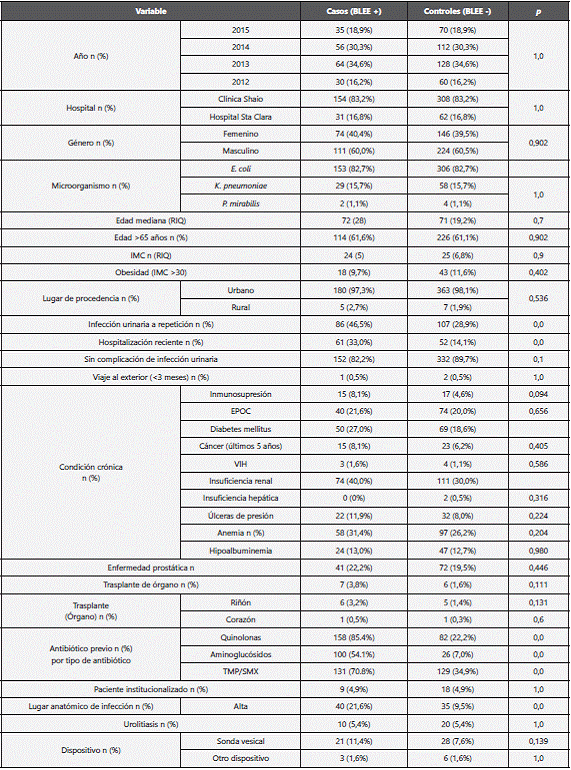
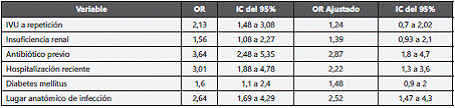
Al comparar los casos y los controles, 86 (46,5%) y 107 (28,9%) tenían antecedente de IVU a repetición (p=0,0), 61 (33,0%) y 52 (14,1%) habían tenido hospitalización reciente (p=0,0), 50 (27,0%) y 69 (18,6%) tenían diabetes mellitus (p=0,023), 88 (47,6%) y 75 (20,3%) habían consumido algún tipo de antibiótico con p=0,0 (22 casos (11,35%) y 18 controles (5,14%) habían consumido alguna cefalosporina con p=0,008 y 28 casos (15,14%) y 15 (4,05%) habían consumido quinolonas con p=0,001), 74 (40,0%) y 111 (30,0%) con antecedente de insuficiencia renal (p=0,018) e infección urinaria alta 40 (21,6%) y 35 (9,5%) con p=0,0, respectivamente. En la tabla 2 se listan las frecuencias de las variables analizadas para casos y controles y en la tabla 3 los respectivos OR.
Discusión
Como consecuencia del uso no controlado de cefalosporinas de amplio espectro en los años 80 aparecieron las betalactamasas de espectro extendido (BLEE) las cuales han tenido una diseminación epidémica tanto en hospitales e instituciones de cuidado crónico como en la comunidad. La disemina ción de enterobacterias productoras de BLEE en la comunidad ha sido un problema emergente en la última década1,5.
Este tipo de resistencia ha generado preocupación por la escasez de tratamientos disponibles en la actualidad para combatir estos microorganismos4. Por esta razón, la Sociedad Estadounidense de Enfermedades Infecciosas (IDSA, por sus siglas en inglés) listó a las enterobacterias productoras de BLEE ademas del Acinetobacter baumannii, especies de Aspergillus, Enterococcus faecium resistente a vancomicina, Pseudomonas aeruginosa y al Staphylococcus aureus meticilino- resistente, como microorganismos resistentes que requieren con prioridad, nuevos tratamientos2,13,14.
En la literatura se han descrito, numerosos factores de riesgo, dentro de los que se destacan la infección urinaria recurrente, el uso previo de antibióticos, hospitalización reciente, diabetes mellitus, instrumentación previa del tracto urinario, género femenino, edad >65 años, malignidad, trasplante de órgano sólido, entre otros2-5,15,16.
En Colombia se han realizado algunos estudios sobre el tema, dentro de los cuales se destaca el estudio de casos y controles, sobre infección urinaria adquirida en la comunidad, de Leal y cols17. El mencioando estudio se hizo durante un período de 12 meses en 9 diferentes hospitales, con aislamientos de Eschericia. coli, Klebsiella spp. y Proteus spp. Incluyeron 325 aislamientos, de los cuales 287 eran E. coli, 29 Klebsiella spp. y 9 Proteus spp, hallazgo similar a lo encontrado en nuestro estudio donde predominó la E. coli con 83,2%. Leal y cols., también encontraron que las comorbilidades más frecuentes fueron hipertensión arterial (25,2%) y diabetes mellitus (20,9%). Como hallazgos adicionales encontraron que el 23% de la muestra había consumido antibióticos previos (46,7% cefalosporinas de primera generación, 17,3% ampicilina sulbactam y 14,7% ciprofloxacino) y 29% tenían antecedente de infección urinaria preva, datos similares a los que se encontraron en nuestro estudio: 29,4% y 34,8% respectivamente.
Las enfermedades crónicas se han asociado a riesgo de infección urinaria por microorganismo BLEE. Por ejemplo, Tumbarello y cols., definieron la presencia de 3 o más comorbilidades como un factor de riesgo18. Esto secundario a la inmunosupresión generada por las enfermedades crónicas y un contacto permanente con personal sanitario lo que puede favorecer la transmisión, colonización y posterior desarrollo de una infección urinaria con este mecanismo de resistencia15,19. Sin embargo, en nuestro análisis este aspecto no fue significativo.
Hasta la fecha en nuestro país solo se ha realizado un estudio de factores de riesgo de aislamiento de Escherichia coli y Klebsiella pneumoniae BLEE en el Hospital Universitario San José en Bogotá, un hospital de cuarto nivel. Este fue un estudio de casos y controles realizado durante más de dos años y en el cual encontraron que los principales factores de riesgo fueron la insuficiencia renal crónica (OR=2,99), la cirugía urológica (OR=4,78), el antecedente de uso de antibióticos en los tres meses anteriores (OR=2,24), el origen hospitalario de la infección (OR=2,92) y la hospitalización previa (OR=1,59).
Un factor de riesgo importante encontrado en diferentes estudios es la institucionalización, ya sea en hogares geriátricos o unidades de cuidado crónico, ya que son un reservorio de bacterias multi-resistentes20. En un estudio realizado en Frankfurt en Alemania con 288 pacientes internados y 64 trabajadores durante un período de 7 meses encontraron que el 8,7% de la muestra estudiada estaba colonizado con una bacteria productor de BLEE y que los factores de riesgo fue la inmovilidad (OR de 2,7), la presencia de sonda vesical (OR de 3,1), hospitalización previa (OR de 3,1) y úlceras de presión (OR de 2,3), sin embargo en nuestro estudio estas variables no fueron significativas excepto la hospitalización reciente20. Otro estudio realizado en Francia en 38 hogares geriátricos evaluó 114 residentes donde el 9,9% estaban colonizados por bacterias productoras de BLEE, en su mayoría Escherichia coli, hallazgo relacionado con malignidad (p 0,006); por el contrario, nuestro estudio no encontró relación entre cáncer y riesgo de infección por BLEE21.
La presencia de dispositivos médicos, principalmente la sonda vesical permanente o cateterismos intermitentes, ha sido descrito como un factor de riesgo importante para la infección de vías urinarias y expresión de resistencia tipo BLEE. La muestra recolectada no tuvo la cantidad suficiente de pacientes con presencia de estos, pero de igual manera se debe tener en cuenta a al momento de evaluar el riesgo de infección por este tipo de microorganismos18.
Con respecto al uso previo de antibióticos, en algunos países dentro de ellos Colombia, el uso excesivo de antibióticos no formulados y vendidos sin prescripción médica puede contribuir a las altas tasas de estos microorganismos4,5. Este consumo explica este hallazgo como factor de riesgo pues la presión con antimicrobianos es una causa reconocida de multirresistencia. En este estudio el consumo de antibióticos estuvo presente en 164 pacientes (29,5%) de los cuales 89 (52,4%) estuvieron infectados por microorganismos productos de BLEE: 19 pacientes (21%) consumieron fluoroquinolonas, 14 pacientes (15,7%) cefalosporinas de primera generación y aminopenicilinas más inhibidor de betalactamasas 9 pacientes (10.1%). Sin embargo, como ya ha sido descrito por otros autores es frecuente que los pacientes no recuerden que tipo de antimicrobiano recibieron17.
Los pacientes con IVU recurrente y su exposición a antibióticos presentan mayor riesgo de desarrollar infecciones por microorganismos con perfil multirresistente como ha sido descrito en otros estudios. Nosotros encontramos que este antecedente se relacionó de forma significativa en 86 casos (46,5%) (OR de 1.24).
La hospitalización reciente, definido como estancia hospitalaria superior a 48 horas en los últimos 3 meses) fue un factor de riesgo para la presencia de BLEE (OR de 2,22) lo que puede explicarse por el riesgo de colonización por microorganismos resistentes y exposición a antibióticos e invasión con dispositivos.
En cuanto a si existe diferencia en la presencia de resistencia según el origen anatómico de la infe cción (alta vs. baja) es interesante que los pacientes con infección urinaria alta tuvieron mayor riesgo de presencia de BLEE con un OR 2,52. Este hallazgo puede deberse a que los pacientes evaluados estaban en su mayoría hospitalizados y es más probable que se deba a una pielonefritis (IVU alta) que a una infección baja. Adicionalmente, la E. coli uropatogénico es el microorganismo más frecuentemente asociado a infección urinaria el cual tiene diversos factores de virulencia que favorecen la colonización e infección. Dentro de estos factores se destacan las adhesinas, también las fimbrias y las toxinas, muchos de ellos implicados en pielonefritis22.
Consideramos que estos hallazgos pueden ayudar al clínico a tomar una decisión en cuanto al inicio de terapia empírica según el contexto de cada paciente en relación a los hallazgos encontrados en este estudio. Se requiere un estudio prospectivo para validar esta información y así poder crear e implementar programas y guías de manejo para una selección adecuada de antibióticos empíricos para este tipo de microorganismos2,23.
Conclusión
En nuestra población los factores de riesgo con mayor asociación a infección por microorganismos productores de BLEE son: antecedente de antibioticoterapia reciente, hospitalización previa, la presencia de infección urinaria alta, los cuales concuerdan con los principales hallazgos descritos en la literatura mundial. Es de resaltar que en nuestra población el género, las comorbilidades, la presencia de dispositivos médicos y la edad no se encontró diferencia estadísticamente significativa respecto a lo reportado por otros autores.