Introducción
El Histoplasma capsulatum es un hongo dimórfico causante de una micosis sistémica endémica en el continente americano1. Las condiciones ambientales que favorecen el crecimiento de este hongo en el suelo como son las zonas templadas con humedad relativa y precipitaciones anuales entre 890 a 1270 mm son características que se cumplen en Colombia, donde existe una alta prevalencia de Histoplasmosis especialmente en los departamentos de Antioquia y Valle del Cauca2.
El 90% de las primo-infecciones son asintomáticas y autolimitadas, sin embargo, menos de un 10% pueden progresar a formas agudas de la enfermedad que en algunos casos pueden requerir tratamiento.
Resultan especialmente relevantes las formas diseminadas que pueden afectar prácticamente cualquier órgano. Este tipo de presentación es común cuando hay alteraciones del sistema inmune y en caso de infección concomitante por VIH es una de las condiciones definitorias de SIDA.
En Colombia, la encuesta nacional de histoplasmosis liderada por el Instituto Nacional de Salud entre los años 1992-2008 realizó una descripción de la enfermedad basados en datos obtenidos en 20 departamentos de Colombia2. Durante la última década se han incorporado a la práctica clínica nuevos métodos diagnósticos como son la antigenuria y las pruebas de PCR para Histoplasma mejorando el pronóstico de los pacientes con Histoplasmosis y VIH. Nuestro objetivo es realizar una descripción de las características demográficas, clínicas, paraclínicas, imagenológicas y terapéuticas de la experiencia obtenida en el Hospital Universitario San Ignacio (HUSI) entre los años 2012 a 2016, buscando describir si han cambiado la presentación clínica y la forma en que nos aproximamos al diagnóstico y tratamiento en el país durante los últimos años.
Materiales y métodos
Se realizó un estudio observacional descriptivo tipo serie de casos, de los pacientes con diagnóstico de histoplasmosis en el HUSI entre Enero de 2012 y Diciembre de 2016. Se incluyeron pacientes mayores de 18 años con manifestaciones clínicas de la enfermedad y diagnóstico de histoplasmosis confirmada en el HUSI mediante biopsia, cultivos ó biología molecular (PCR para Histoplasma capsulatum). También se consideraron los pacientes con manifestaciones clínicas y antigeno de Histoplasma positivo en orina.
Las historias clínicas fueron identificadas utilizando la herramienta DI-SEARCH, diseñada por investigadores de la Pontificia Universidad Javeriana la cuál permite hacer una búsqueda en las historias clínicas no sólo a partir de datos estructurados (CIE-10), sino también narrativos (texto libre) mediante el diseño de una plantilla de búsqueda3, que incluye información referente a los antecedentes, pruebas diagnósticas realizadas, tratamiento farmacológico utilizado y la búsqueda de texto en lenguaje natural (por ejemplo Histoplasma, histoplasmosis, H. capsulatum, etc.). La validación de esta herramienta ya ha sido realizada en otras patologías demostrando alta sensibilidad y especificidad para la detección de los casos4. El programa arroja una lista de historias clínicas en órden de concordancia de acuerdo a la plantilla diseñada las cuales fueron revisadas una a una por los autores. La información obtenida fue registrada de forma sistemática en un formato de recolección estandarizado. El trabajo fue aprobado por el comité de ética e investigaciones clínicas del Hospital Universitario San Ignacio y la Pontificia Universidad Javeriana.
Los datos continuos cuantitativos se expresan como promedios y desviación estándar en caso de distribución normal (Test de Shapiro-Wilk) ó en mediana y rango intercuartílico (RIQ) si no se cumplía este supuesto. Los datos cualitativos se presentan como frecuencias absolutas y porcentajes. El análisis se realizo utilizando el programa estadístico Stata 14.
Resultados
34 pacientes cumplieron los criterios de inclusión y tuvieron diagnóstico confirmado de Histoplasmosis durante 2012 a 2016, con una relación hombre a mujer de 3,8 a 1. La totalidad de los pacientes consultó al servicio de urgencias del hospital y fue hospitalizado para estudio de sus síntomas. 8 pacientes (23,5%) provenían de fuera de la ciudad de Bogotá DC. Las características demográficas se muestran en la Tabla 1. Una mayor frecuencia de presentación en hombres fue evidente en el grupo de pacientes positivos para VIH, pero no en aquellos sin esta comorbilidad (92% vs 44%, p<0,001), al igual que el promedio de edad, el cual es mayor en pacientes negativos para VIH (63,2 vs 34.8 años, p<0,001). En los pacientes sin VIH fue mayor la proporción de pacientes que recibían manejo con esteroides (78% vs 0%, p <0,001)
Tabla 1 Características demográficas de los pacientes incluidos en el estudio
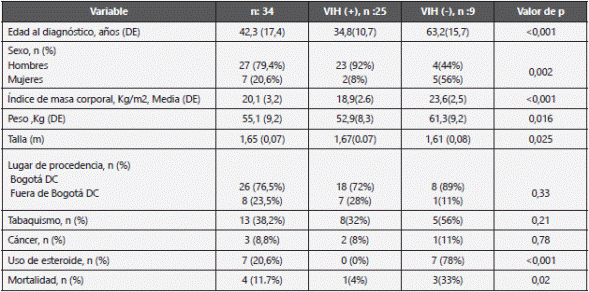
De: Deviación estándar; IMC: Índice de masa corporal; Kg: Kilogramo; VIH: Virus de Inmunodeficiencia Humana
Dentro de los pacientes con diagnóstico de VIH, la histoplasmosis fue la manifestación inicial de la enfermedad en el 60% de los casos. El promedio de CD4 fue de 25,2 células/mm3 (DE +/- 23,3) con una carga viral de 56900 copias (RIQ 31127 - 152000). En esta población la enfermedad se presentó en promedio 1,8 años después del diagnóstico inicial, anotando que solo un 36% de ellos se encontraban bajo tratamiento antiretroviral (TAR). Se presentaron 7 casos de co-infecciones(20%), siendo la más frecuente Pneumocystis jirovecci (n=4), luego Criptococcus neoformans (n=2) y CMV (n=1).”
Se presentaron 4 muertes (11%), dos de ellas en pacientes con síndrome antisintetasa y uso concomitante de esteroide. Las otras muertes se presentaron en un paciente con VIH y en uno con Leucemia Mieloide Aguda luego de quimioterapia con dosis altas de citarabina. La mortalidad fue más alta en los pacientes negativos para VIH ( 33 vs 4%, p: 0.02)
La enfermedad fue en general más sintomática en los pacientes con VIH. Los síntomas más frecuentes fueron fiebre y tos (80%) seguidos por diarrea y pérdida de peso. La diarrea fue significativamente más frecuente en pacientes con VIH (p = 0,01). En la Tabla 2 se puede observar la frecuencia de los síntomas de acuerdo a la presencia de VIH. La diarrea fue más común en los pacientes positivos para VIH (60% vs 11%, p :0,01)
Tabla No2 Síntomas de presentación de la enfermedad según la presencia de VIH.
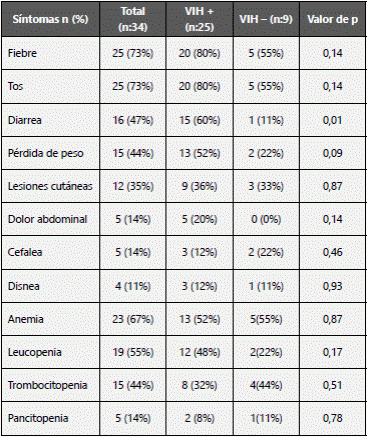
Nota: Se definió anemia como niveles de hemoglobina menores de 12 gr/dl, leucopenia como leucocitos menores de 4000 células/mm3 y trombocitopenia como plaquetas menores de 150.000 células/mm3.
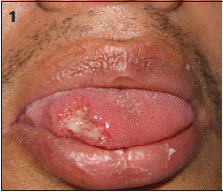
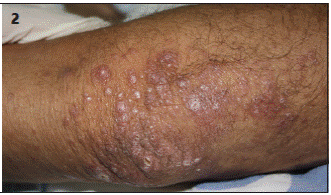
El 35% de los pacientes presentaron manifestaciones cutáneas. Dentro de ellas la más común fue la presentación tipo nódulo (33%), seguido de úlceras (25%), placas (25%) y pápulas (17%). En cuanto a la localización de las lesiones las más frecuentes fueron mucosas (30%) y extremidades (30%), tronco (23%) y cara (17%). Vale la pena mencionar que entre los pacientes sin infección por VIH (n=9), todos los que presentaron lesiones en piel (n=3) presentaban nódulos en extremidades. Se observó una mayor frecuencia de compromiso de mucosas en pacientes con infección por VIH y recuento menor de 25 células, configurando el 50% de las lesiones dermatológicas en este grupo poblacional. En las fotografía 1 y 2 se muestran algunas de las lesiones más características que presentaron nuestros pacientes.
Métodos de confirmación
Los métodos de confirmación se registran en el gráfico 1. La forma más frecuente de confirmación fue a través de estudio histopatológico. El antígeno urinario, se solicitó en 14 pacientes con VIH, siendo positivo en 13 de ellos. Se presentó un único caso de antígeno urinario negativo con histoplasmosis confirmada mediante biopsia cerebral en una paciente con miastenia gravis y uso de esteroide y azatioprina. La mediana de antígeno urinario fue de 19,4 ng/mL RIQ (4,9 a 52,6).
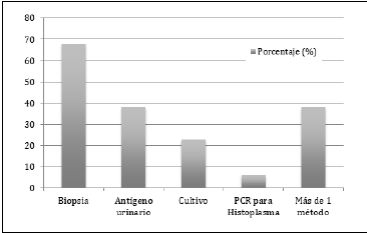
Grafico 1 Porcentaje de casos de Histoplasmosis en el Hospital San Ignacio 2012-2016 en los cuales se utilizó cada uno de los métodos de confirmación mostrados en barras.
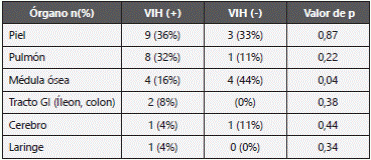
Dentro de los métodos microbiológicos, aunque la solicitud de hemocultivos para hongos no es común, se presentaron 3 casos de hemocultivos positivos para Histoplasma capsulatum, uno de ellos incluso con formas del hongo apreciadas en el extendido de sangre periférica. En la tabla 3 se describen los órganos de confirmación. La médula ósea fue un sitio común en los pacientes no-VIH (44%), mientras la piel tuvo un comportamiento similar entre los dos grupos.
Dentro de los casos no asociados a infección por VIH (n=9), se presentaron 5 en pacientes con enfermedades autoinmunes: Síndrome anti-sintetasa 2, artritis reumatoide 1, vasculitis 1 y miastenia gravis 1. En receptores de trasplante renal se presentaron 2 casos, ambos en el primer año post-trasplante, y un caso en una paciente con neoplasia hematológica bajo tratamiento con dosis altas de citarabina. Una paciente, sin aparente condición de inmunosupresión asociada, presentó pancitopenia confirmándose compromiso de médula ósea por Histoplasma mediante estudio histopatológico, en este caso se dio tratamiento con Anfotericina deoxycolato por 2 semanas con posterior cambio a Itraconazol con adecuada respuesta.
Discusión
La histoplasmosis continúa siendo una micosis sistémica de gran interés e impacto clínico en Colombia, con estudios epidemiológicos limitados dado que no es una condición de notificación obligatoria, en ello radica la importancia de continuar realizando estudios de la población afectada. Las características de nuestros pacientes, son similares a las encontradas en estudios previos realizados en nuestro medio, salvo un discreto aumento en la edad al momento del diagnóstico (38,4 años2 vs 42,3 años), encontrando en un 7 de cada 10 casos de histoplasmosis diseminada co-infección por VIH. En cuanto a los pacientes sin infección por VIH, nosotros encontramos una edad de presentacion más tardía (63,2 años vs. 34,8 en los VIH+) y con una relación hombre a mujer similar, datos que contrastan con los encontrados previamente por Tobon y cols en una cohorte de pacientes VIH y no VIH en Colombia donde la edad promedio de presentación en pacientes sin VIH (33 años) era incluso menor que la de los pacientes con VIH (36 años)5.
Los síntomas constitucionales siguen siendo la principal manifestación clínica de la infección en la población con VIH, con síntomas mucho más heterogéneos en población con otras condiciones de inmunosupresión. En este estudio sobresale la presencia de lesiones cutáneas en una tercera parte de los pacientes con histoplasmosis diseminada sin importar la etiología de su inmunosupresión, lo que significa un mayor compromiso cutáneo en pacientes no-VIH de lo reportado en experiencias previas5. Esto cobra importancia en la medida en que realizar un examen dermatológico cuidadoso podría llevar al diagnóstico en 1 de cada 3 pacientes con histoplasmosis diseminada mediante una biopsia de piel que significa un procedimiento poco invasivo y de bajo riesgo para estos pacientes. En otras series de casos en latinoamérica se ha reportado la presencia de lesiones cutáneas hasta en un 64% de los pacientes12.
Con base en nuestra serie de casos, se deben buscar activamente lesiones infiltradas en piel, principalmente tipo nódulo ó placa, con especial atención en compromiso de mucosas en pacientes con CD4 extremadamente bajos (menores a 25 células). Estudios previos6, muestran una presentación de hasta 3 tipos de lesiones distintas por paciente, condición frecuente en pacientes con conteos más altos de CD4 y que disminuye hasta presentar lesiones únicas en conteos bajos.
La disponibilidad del antígeno urinario (antigenuria) en nuestra institución ha permitido su empleo como método diagnóstico en el escenario de histoplasmosis diseminada, especialmente en pacientes con VIH. Este método tiene una sensibilidad reportada en la literatura del 95% en pacientes con SIDA7,8concordante con lo encontrado en el estudio, lo que es extremadamente útil por la rapidez del diagnóstico comparado con los cultivos y el bajo riesgo para el paciente. Es importante tener en cuenta que la sensibilidad de este método varía de acuerdo a la forma de presentación clínica de la enfermedad9, al igual que el estado de inmunosupresión asociado. Su sensibilidad es más baja en otros escenarios clínicos fuera de pacientes con VIH e incluso se han reportado falsos positivos hasta en el 15% de pacientes receptores de trasplante que han recibido inducción con timoglobulina10. La escasa cantidad de datos en el seguimiento de antígeno urinario hacen imposible caracterizar la respuesta al tratamiento que ha sido otro de los beneficios encontrados con la medición del mismo.
En nuestra población, las enfermedades autoinmunes, seguidas del trasplante son las condiciones no VIH más frecuentemente asociadas a presentación de histoplasmosis. El 50% de las muertes registradas en el estudio correspondieron a pacientes con enfermedad autoinmune, lo que sugiere un mayor riesgo comparado con la población con infección por VIH, datos que deberán evaluarse en el futuro con otro diseño de investigación. La mortalidad entre pacientes VIH positivos en nuestro estudio fue baja (4%) comparado con estudios realizados en Perú11, Argentina12 y Brasil13 que alcanzaron hasta el (20%) de los pacientes. Una posible explicación podría estar en relación con las co-infecciones de los pacientes. En nuestro caso no se reportaron infecciones concomitantes con Mycobacterium tuberculosis, lo que ha sido documentado hasta en un 10% de los pacientes en series recientes latinoamericanas.
Nuestro estudio tiene limitaciones si se considera que una serie de casos solo nos permite generar hipótesis con respecto a la forma en que ha cambiado la aproximación al diagnóstico clínico y paraclínico de la histoplasmosis en el país en los últimos años, en especial si se considera que los datos corresponden a un único centro. Sin embargo esta misma característica confiere ventajas en el hecho de que la estandarización en la atención de los pacientes en nuestra institución permite hacer seguimiento en el tiempo y tener acceso completo a la información e historia clínica de la totalidad de los pacientes, limitación que han tenido estudios realizados previamente en forma de encuesta. No se incluyó la medición de anticuerpos como parte del estudio, si bien esto ayudaría a establecer la prevalencia de contacto con el microorganismo es de poca utilidad en la confirmación diagnóstica de la infección activa. Un punto a favor de nuestro estudio es la inclusión del antígeno urinario como método diagnóstico aplicado a una población real en Colombia, hallazgos que no se han encontrado en otros estudios similares.
A modo de conclusión, este estudio aporta información importante sobre la atención de pacientes con histoplasmosis en Colombia, contribuyendo a un mejor entendimiento en la presentación clínica, y métodos diagnósticos utilizados. El aumento en la sobrevida de pacientes con enfermedades asociadas a inmunosupresión hace que exista mayor población en riesgo de adquirir la enfermedad, y por tanto la necesidad de mantener una vigilancia sostenida.